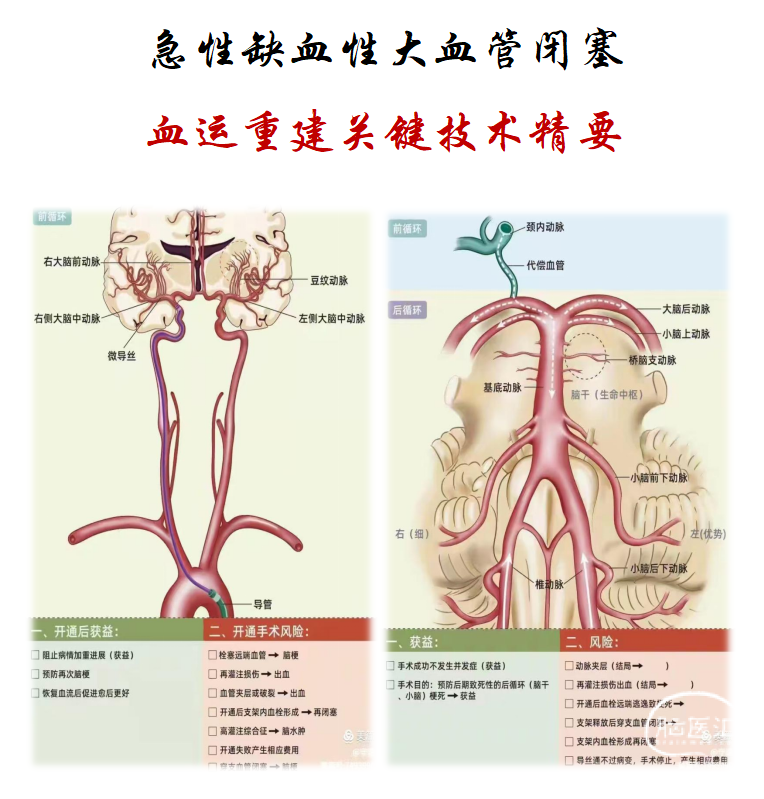
一、 基底动脉闭塞---机械取栓术
椎动脉(VA)闭塞是造成基底动脉急性卒中的病因之一,可表现为位于椎动脉起始部(通常是由于潜在的动脉粥样硬 化病变)或者更远端(主要是由于椎动脉夹层)的孤立病变。椎动脉狭窄或闭塞也可以在串联病变中遇到,常合并远端的基底动脉(BA) 闭塞。
解剖与影像学特征
· 疑似急性BA闭塞,应立即行CTA或MRA。与前循环LVO的情况类似,平扫CT上是否有BA高密度征取决于血栓成分。
· 因后颅窝伪影的影响,后循环阿尔伯塔卒中计划早期CT 评 分(PC-ASPECTS)的临床价值有限。灌注成像对后循环卒中往往不具诊断价值 。
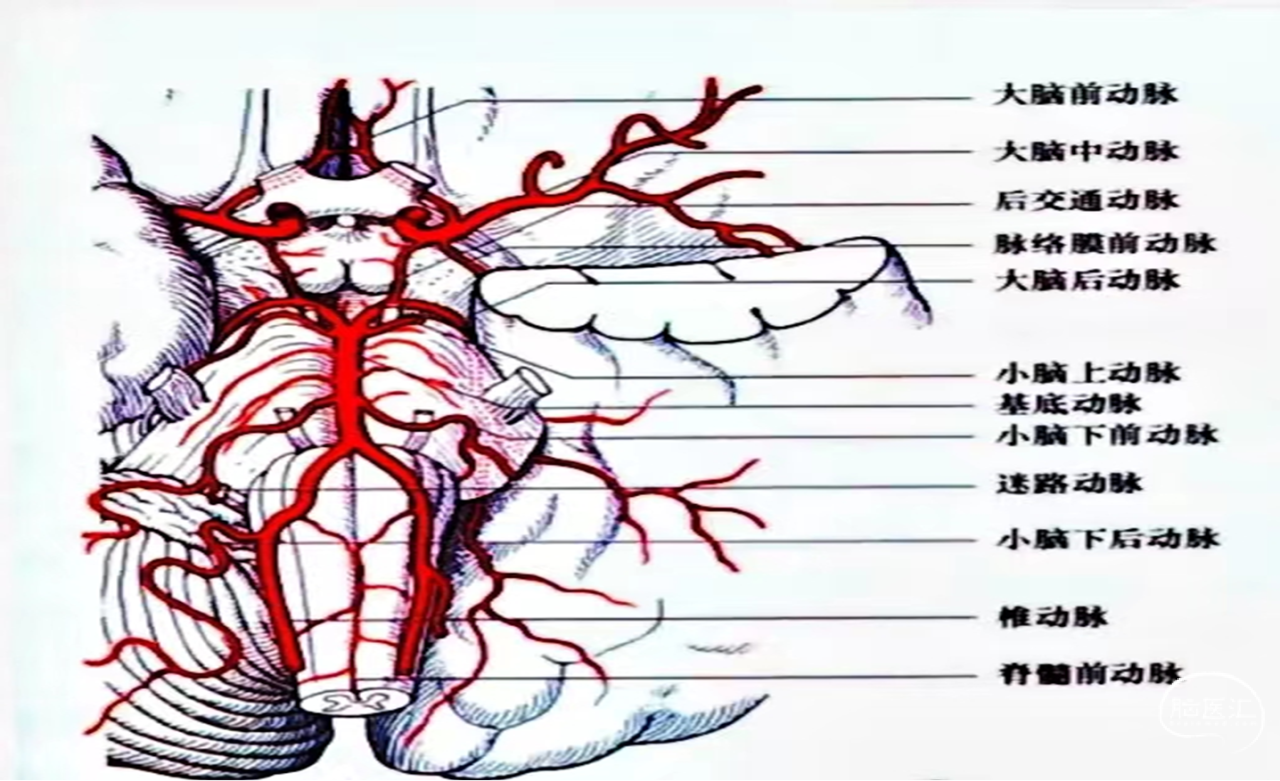
· 基底动脉的走行非常多变。颈内动脉(ICA) 通过后交通段(PCom)动脉直接供应大脑后动脉。所以常见大脑后动脉为胚胎型,不起源基底动脉尖,发育不良或纤细。存在胚胎PCA,可能被误认为BA尖急性闭塞。术中盲目导丝通过容易穿透而出血。
大脑后动脉病因病理:
大脑在发育过程中,大脑后动脉是由同侧颈内动脉发出,当胚胎发育至 32天左右,基底动脉开始发育,形成基底动脉,大脑后动脉改由基底动脉供应但由于胚胎发育变异,所以形成了大脑后动脉与后交通动脉之间很多变异,胚胎型大脑后动(PCA)是大脑后动脉的一种常见变异。
临床意义:
如果胚胎型大脑后动脉本身或同侧颈内动脉闭塞,都可引起枕叶梗塞,胚胎型大脑后动脉的走行与分支与正常的大脑后动脉基本一致,其最大的区别在于血液来源不同,大脑后动脉起于基底动脉,而胚胎型大脑后动脉起于颈内动脉。
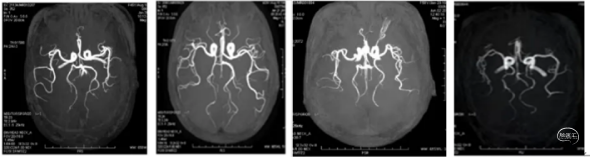
A、基底动脉大脑后动脉 B、右侧胚胎型大脑后动脉 C、左侧胚胎型大脑后动脉D、双侧胚胎型大脑后动脉。
要点与难点
仅凭CTA或MRA很难识别孤立的远端PCA闭塞。PCA的P1段和ICA的后交通段(PCom) 在血管直径、发育情况等解剖特征上存在非常大的个体差异,因此,要注意不要将胚胎型大脑后误判为PCA远端闭塞。特别注意不要将P1段胚胎型缺如或发育不良误判为P1段急性闭塞。
技术关健和要点:
桡动脉通路更适合于后循环取栓术。根据优势椎动脉 (VA) 的侧别,有可能需要选择左侧桡动脉作为入路。使用0.088in(如Nueron MAⅹ)长鞘建立通路,可兼容大多数当前的抽吸导管,并可选择使用多种取栓器械。Nueron MAX 长鞘头端6cm柔软段具有优势。P1段应选择相对细的导管如3MAX。
直接抽吸或支架取栓均可用于BA或PCA近端闭塞的治疗。一定要判断是否存在平台大脑后动脉变异、是否为基底动脉就尖闭塞。
典型病例1、双侧胚胎型大脑后动脉丘脑穿支梗塞
病例简介:患者,男性,67岁,以“言语不利,肢体麻木半天”入院。
DWI显示双侧丘脑穿支动脉梗塞。MRI显示基底动脉纤细,远端无大脑后动脉,双侧大脑后动脉通过颈内动脉供血,因为无血管出路,基底动脉纤细。
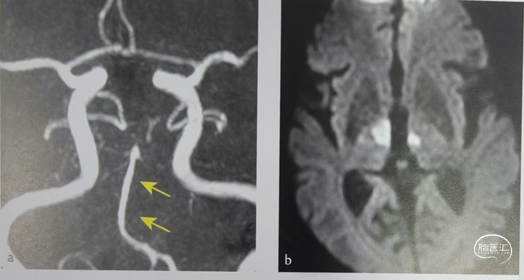
左侧椎动脉造影显示双侧PCA均未显影,双侧小脑上动脉(SCA)显影清晰和丘脑穿支动脉(黄色箭头)可见造影剂充盈。左侧颈内动脉造影同侧大脑后动脉显影(箭头)。丘脑梗塞为颈内动脉发出后交通远端供血血管梗塞。
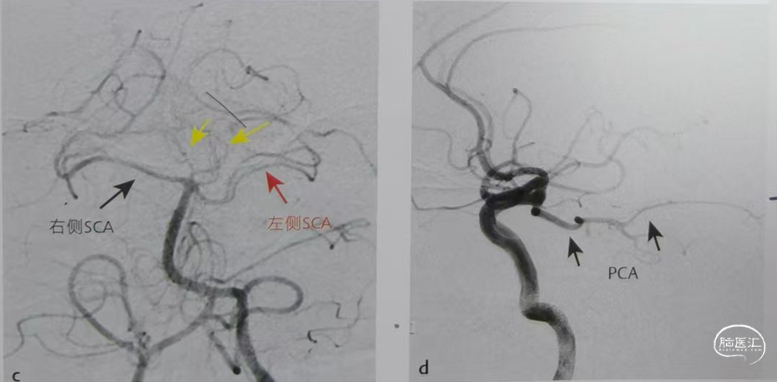
特别注意:不要将P1段胚胎型缺如或发育不良误判为P1段急性闭塞。不适合进行取栓。
典型病例2、基底动脉闭塞抽吸取栓术
基底动脉闭塞常常时血栓或栓塞卡在基底动脉尖部,微导丝超选大脑后动脉一定要
评估释放存在大脑后动脉,不可盲目超选。存在大脑后动脉时,微导丝塑形成小猪尾巴或回头弯前行,防止穿透血管导致出血风险发生。使用取栓支架置入一侧可能在取栓过程中将血栓推挤向另一侧,所以基底动脉尖闭塞首选抽吸取栓。
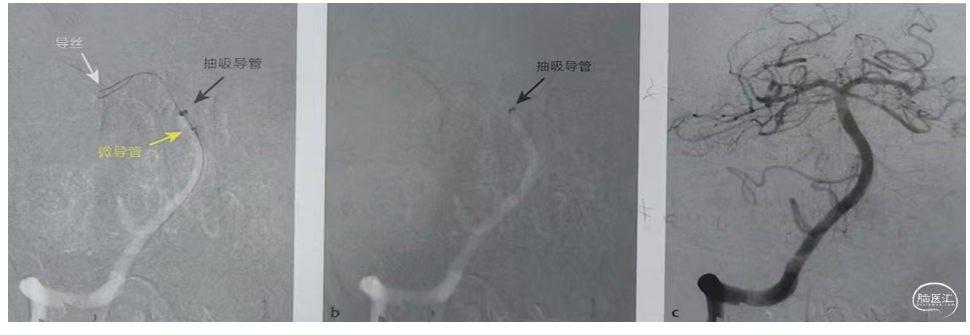
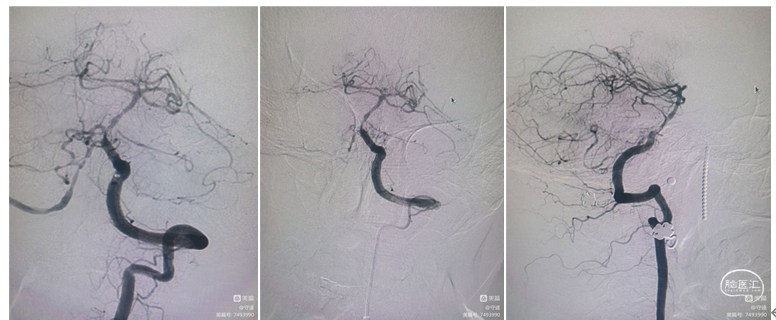
a、右侧VA路图,显示0.014 in的微导丝回头弯穿过闭塞处(白色箭头)将6F抽吸导管(黑色箭头)沿微导管推送至血栓近端。虽然将微导丝穿过血栓可能导致远端栓塞,但当推送抽吸导管需要更强的支撑力时仍需类似操作。
b、右VA路图,将微导丝、微导管移除,抽吸导管嵌入血栓近端,启动负压抽吸。
c.右侧VA造影,取栓术后,单纯抽吸实现成功再通。
技术要点:
1、微导丝回头弯穿过闭塞段到达大脑后动脉避免穿透血管。
2、基底动脉尖血栓首选抽吸取栓。
典型病例3 超窗脑干梗死一基底动脉狭窄急性闭塞血管内介入取栓再通与不良
病例简介:
患者,xshh女性,66岁,反复发作头昏、头晕,多次诊断脑梗塞,但血管情况不明确。半月前因脑梗塞经外院治疗后来我院康复治疗,3天前出现言语不利,意识模糊,呈嗜睡状态。经核磁检查脑干和双侧小脑急性期梗塞灶,转入脑病科。
患者入科后评估NlHss评12分,DwI-AsPECT评分6分。考虑为基底动脉闭塞可能。
由于住院后进行性加重,已超过了溶栓治疗黄金时间,行血管内治疗机械再通。核磁检查示:脑干梗塞,DWI-ASPESCTS评分6分。
康复期间进行性加重,已超过了静脉溶栓治疗黄金时间,拟行血管内治疗机械再通。脑血管造影显示:基底动脉起始部闭塞,下图
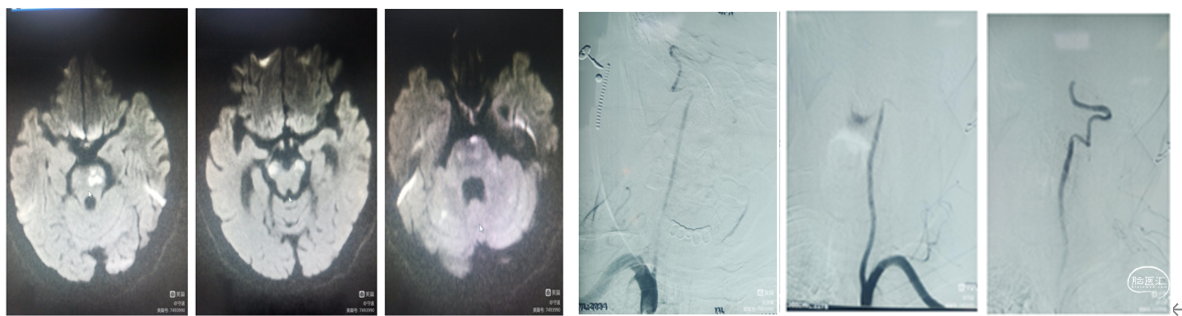
血管内支架机械取栓:
更换8F动脉鞘,0.035in泥鳅导丝携带5F单弯造影导管和8F导引导管同轴到达左
侧椎动脉V1段起到通路和支撑作用。
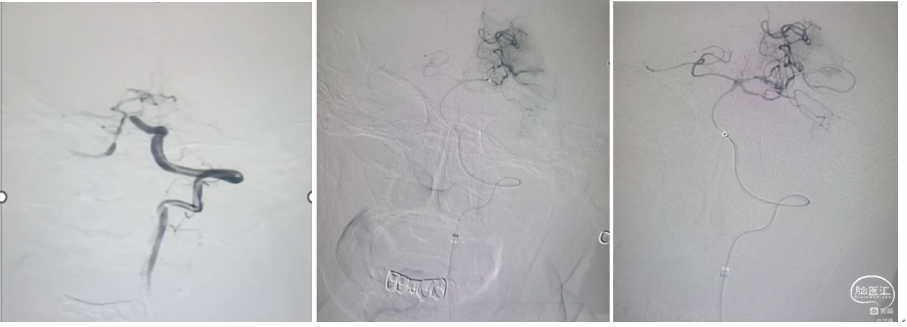
释放取栓支架:
将6X30mm支架释放于基底动脉尖部与左侧大脑后动脉起始部。支架放置5分钟使支架充分展开,微造影可见基底动脉血流通畅。微造影可见基底动脉尖和双侧大脑后显影。
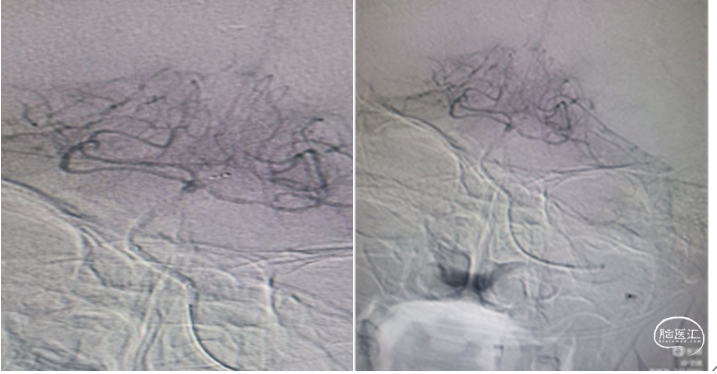
抽-拉结合取栓
1.裸支架导丝:缓慢拔出微导管于体外,最大限度增加中间导管管腔,有利于抽吸。
2、充分抽吸:跟进中间导管至基底动脉超始部,利用50mL自制负压卡口注射器连接中间导管进行负压抽吸。抽吸出黯红色血栓。
3.回拉支架:负压抽吸中间导管的同时,将取栓支架缓慢拉入中间导管撤出体外。
4.抽吸清理通路:接续二次抽吸中间导管直至血流通畅。
检查取栓结果:
抽吸除少了血栓,造影显示:基底动脉血流通畅。远端供血良好,双侧大脑后动脉供血良好。基底动脉中下段重度狭窄。
术后患者意识模糊,高热39℃,高血糖达30mmol/L。最终预后不良。
小结:
1、取栓顺利,血管再通达到3级血流,完美的影像。为什么预后不良,出现高热、高血糖、电解质紊乱?
2、患者在院其他科室耽误超过24小时,已经导致血脑屏障的破坏,导致下丘脑体温调节中枢破坏,脑干功能损伤,出现高血糖、电解质紊乱。出现完美再通后的预后不良结局。
3、基底动脉闭塞脑干梗塞的患者术前评估如有体温升高可能已经出现下丘脑的缺血性损害,常常预后不良。
4、中枢性高热表现微出汗少,皮肤干燥,体温高度39-40℃以上。常规退烧药物常常无效。可给予溴隐亭口服和冰盐水灌肠、冰帽、冰毯及其物理降温。
5、后循环的梗塞初期常常症状不明显,仅表现为头晕、言语不利一过性黑蒙,很快缓解,主要是后交通代偿出现了症状改善,但随着血液瘀滞,血栓堆积和向前推挤,基底动脉代偿受到影响,病情再次加重而出现昏迷。NiHSS评分是针对前循环的,在后循环中意义不大。
典型病例4、支架在椎基底动脉重度狭窄成型治疗中的应用操作技术
病史介绍
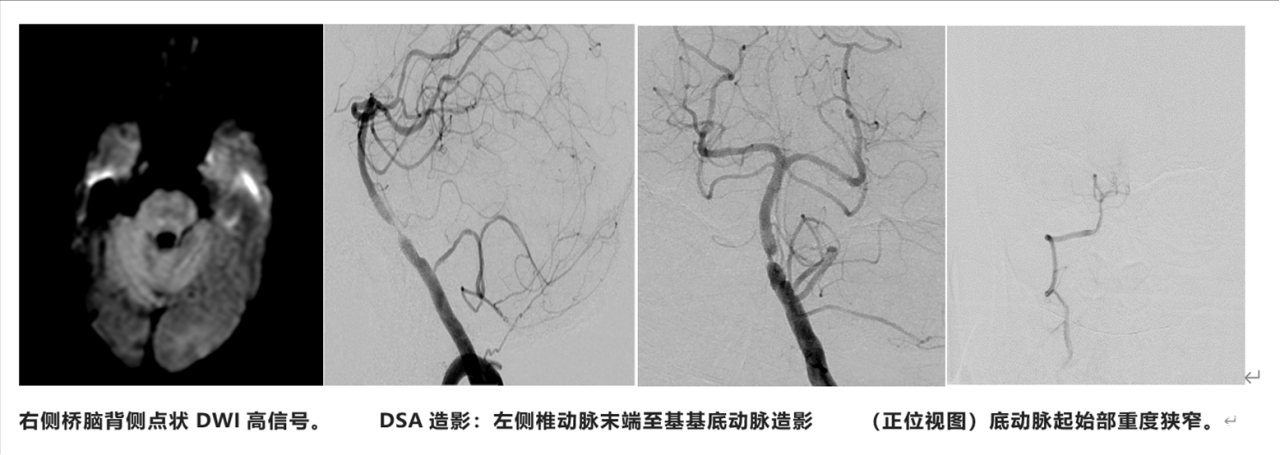
患者男性,52岁;因“头晕、视物重影、行走不稳1月”入院。活动中出现头晕、行走不稳,有视物成双,外院头颅MR检查发现左侧枕叶、右侧桥臂急性脑梗死,桥脑陈旧性病灶;MRA发现基底动脉起始部重度狭窄。予阿司匹林100mg qd+氯吡格雷75mg qd联合抗血小板,阿托伐他汀20mg qn降脂治疗。既往史:无高血压病、糖尿病、冠心病病史;吸烟20余年。
入院查体:HR 68bpm,BP 122/70mmHg;神志清,未发现明显阳性体征。
住院后于2021-3-18再发头晕、呕吐、视物重影;查体发现自发性向右水平+旋转眼震,双眼向右下方向注视时复视最显著,无面瘫、肢体肌力及共济障碍。
予急诊头颅CT复查未见颅内出血。在双抗基础上加用替罗非班 0.05ug/kg/min泵注维持治疗,症状逐渐改善。行急诊头颅MR+DWI见右侧桥脑背侧点状急性梗死病灶。
手术适应证:
症状性颅内大动脉狭窄,经强化药物治疗后仍有对应区域缺血事件发作。
手术风险评估:
1、入径:近端血管无串联狭窄,无近端血管迂曲成袢;
2、病变狭窄特征:80%狭窄; 斑块稳定性:MR见斑块强化,提示易损斑块;
3、病变局部穿支情况:斑块主体位于前外侧壁,局部无脊髓前动脉发出,AICA及PICA开口远离病变;
4、远端血管着陆段>5mm为局部性狭窄;
5、侧支情况:1级侧支(后交通)未开放。
手术器材
•
8F股动脉鞘、导引导管、导引导丝:0.035in超滑泥鳅导丝、200cm 0.014in Synchro微导丝、微导管、0.014in Floppy-300微导丝; 2.5*15mm Gateway球囊扩张导管;Ep2 支架4*23mm。
治疗过程
1、术中停用正在静脉泵入的替罗非班,予静脉肝素化(60u/kg, iv),肝素生理盐水稀释液持续冲洗导引导管。
2、0.035in导丝引导导引导管置于左侧椎动脉V2末端。
3、0.014in Synchro-2 soft 微导丝引导Echelon-10微导管置于左侧大脑后动脉P3段。
4、更换0.014in Floppy 300交换导丝,撤出微导管。
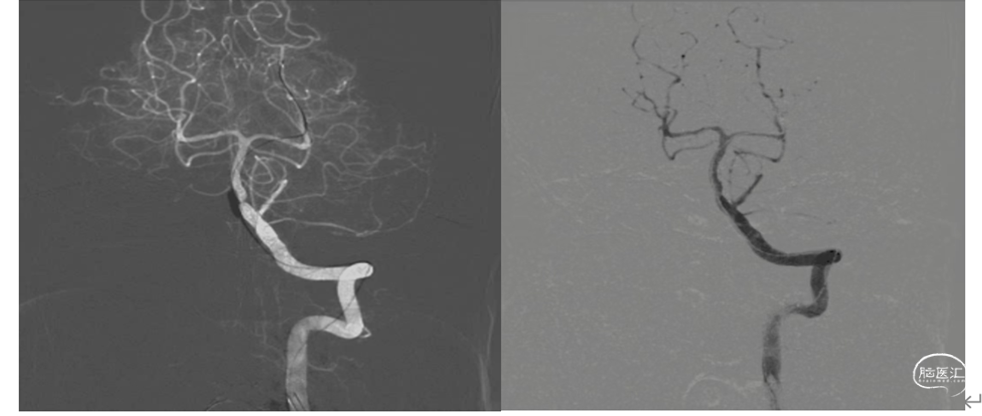
5、交换2.5*15mm球囊扩张导管,将球囊置于基底动脉狭窄处,缓慢充盈球囊至10ATM。
6、球囊完全泄压后回收,冒烟显示管腔狭窄解除。
支架植入:
1、选用Prowler Plus灌注微导管,沿交换导丝置于左侧P1段。
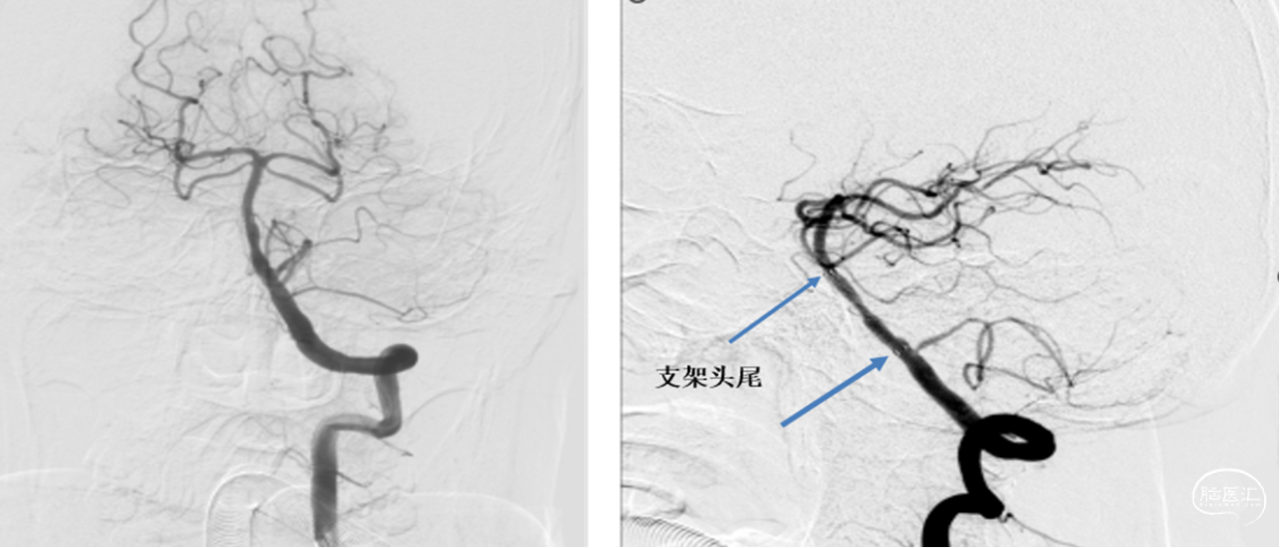
2、撤出微导丝,通过灌注微导管输送Enterprise-2支架,支架远端定位AICA(小脑下前动脉)开口近端,覆盖狭窄病变,释放支架后近端定位于左侧PICA开口远端(尽量不覆盖小脑后下动脉)。支架植入术后复查造影显示椎基底动脉狭窄解除。
操作技术要点:
1、基底动脉为富有穿支的血管,术中球囊扩张容易导致穿支血管闭塞。应用适合的球囊(血管直径的80%为宜)缓慢加压扩张至亚满意。
2、输送球囊时将微导丝小心到达相对粗大一侧的大脑后动脉P1远端,卸除导丝张力,保持微导丝固定不上窜,以防输送球囊时导丝前窜导致穿透血管出血。
3、支架植入铆定:上不覆盖小脑上动脉,下不覆盖小脑下前动脉等重要穿支血管。
4、椎动脉V4段狭窄支架植入铆定:上不覆盖小脑下前动脉,下部覆盖小脑后下动脉。
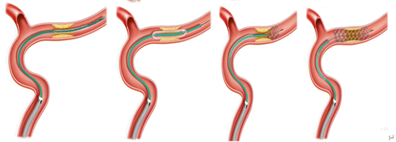
附:Fastunnel输送型球囊扩张导管"零交换"球囊扩张支架植入血管成形术技术要点
应用Fastunnel输送型球囊扩张导管"零交换"球囊扩张支架植入血管成形术减少术中导丝反复交换,球囊输送多个步骤,微导丝导引Fastunnel输送型球囊扩张导管一步到位接续球囊扩张,通过球囊扩张导管输送EP2支架回撤锚定狭窄位置后释放支架,减少导丝到达远端输送球囊、输送导管过程中并发症;
其次,Fastunnel输送型球囊扩张导管直径2.0、2.5mm,长度15mm,较其他颅内球囊略长,覆盖狭窄,扩张过程中发生夹层的方向降低。
第三、术中Fastunnel输送型球囊扩张导管头端、球囊远近段3个mak点清晰可见,能够精准锚定狭窄部位释放支架,达到支架精准植入。
Fastunnel输送型球囊扩张导管“零交换”手术方案示意图:
往期精选
作者简介
赵宝元 主任医师
武威市中医院 神经内科
主任医师。 武威市中医医院脑病科主任。甘肃省陇原人才,武威市中医院脑血管介入团队学科带头人,武威市脑血管介入与卒中早期康复创新工作班组组长。 从事神经内科工作20余年,曾在兰大二院进修神经内科和急诊,中国人民解放第940医院神经内科高级卒中中心、陆军军医大附属新桥医院高级卒中与介入中心学习脑血管介入。 任武威市老年病专业委员会主任委员、武威市中西医结合神经内科专业委员会副主任委员、武威市中西医结合眩晕专业委员会副主任委员、武威市神经内科学会常务委员、甘肃省脑血管专业委员会委员。 开展脑出血微创锥颅引流近500余例,经桡动脉脑血管造影500余例,开展急性脑梗塞血管内机械取栓,动、静脉桥接、颈内动脉狭窄、椎动脉狭窄、锁骨下动脉狭窄或闭塞的血管支架成形术。
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。





