胶质母细胞瘤应争取最大化安全切除,很多胶母即使肿瘤体积很大,首次手术仍有很大的机会能够实现肿瘤全切,同时在切除过程中神经功能的保护也尤为重要,应尽量避免不可逆神经功能障碍。
本期笔者分享几例大型胶质母细胞瘤全切手术。
(一)左颞内侧巨大胶质母细胞瘤全切一例
患者,女,60岁,1年前出现记忆障碍伴反应迟钝,症状进行性加重,5个月前突发意识不清伴四肢抽搐1次,5天前出现头痛。
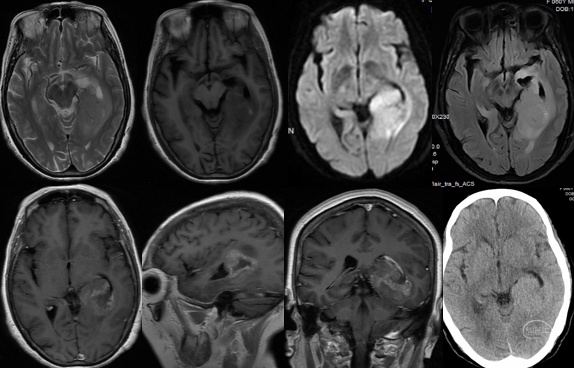
术前检查提示左颞内侧巨大占位,病灶不均匀强化,弥散明显受限。

波普检查显示典型的倒置峰,胶质瘤考虑。
手术注意要点
手术
取侧卧位,左颞部马蹄形切口。
术后情况
病人术后言语功能正常,四肢肌力5级,仅记忆障碍稍加重。
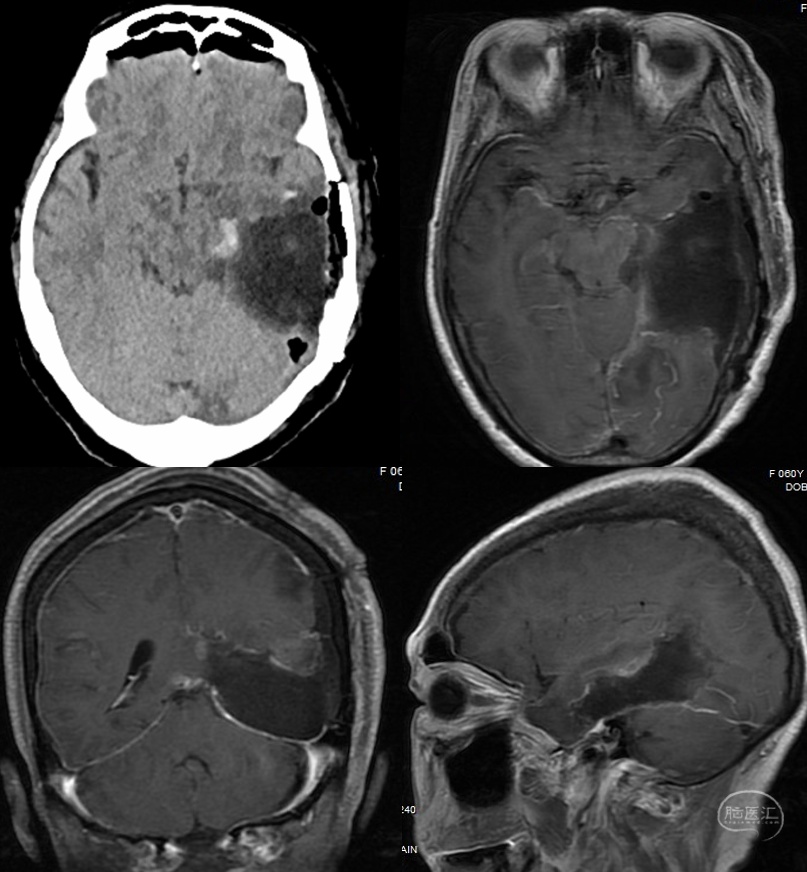
术后CT、MRI检查提示肿瘤全切,术区出血水肿均不明显。

术后病理提示胶质母细胞瘤,IDH野生型,MGMT非甲基化,预后相对较差。

患者术后接受了同步放化疗联合电场治疗,术后11月复查术区未见复发,侧脑室旁见一小结节,考虑脑脊液播散可能,电场+替莫唑胺治疗中,目前生活可完全自理。
(二)左侧功能区巨大胶质母细胞瘤全切一例
患者,男,73岁,右侧肢体无力1月余,查体右侧肢体肌力I级。
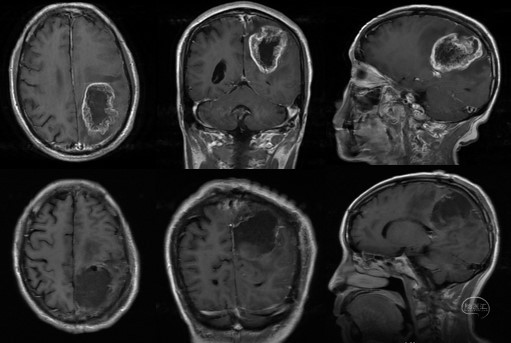
术前磁共振检查提示左侧功能区巨大胶质母细胞瘤。手术全切肿瘤,术后复查证实肿瘤全切,术区无明显渗血、水肿。
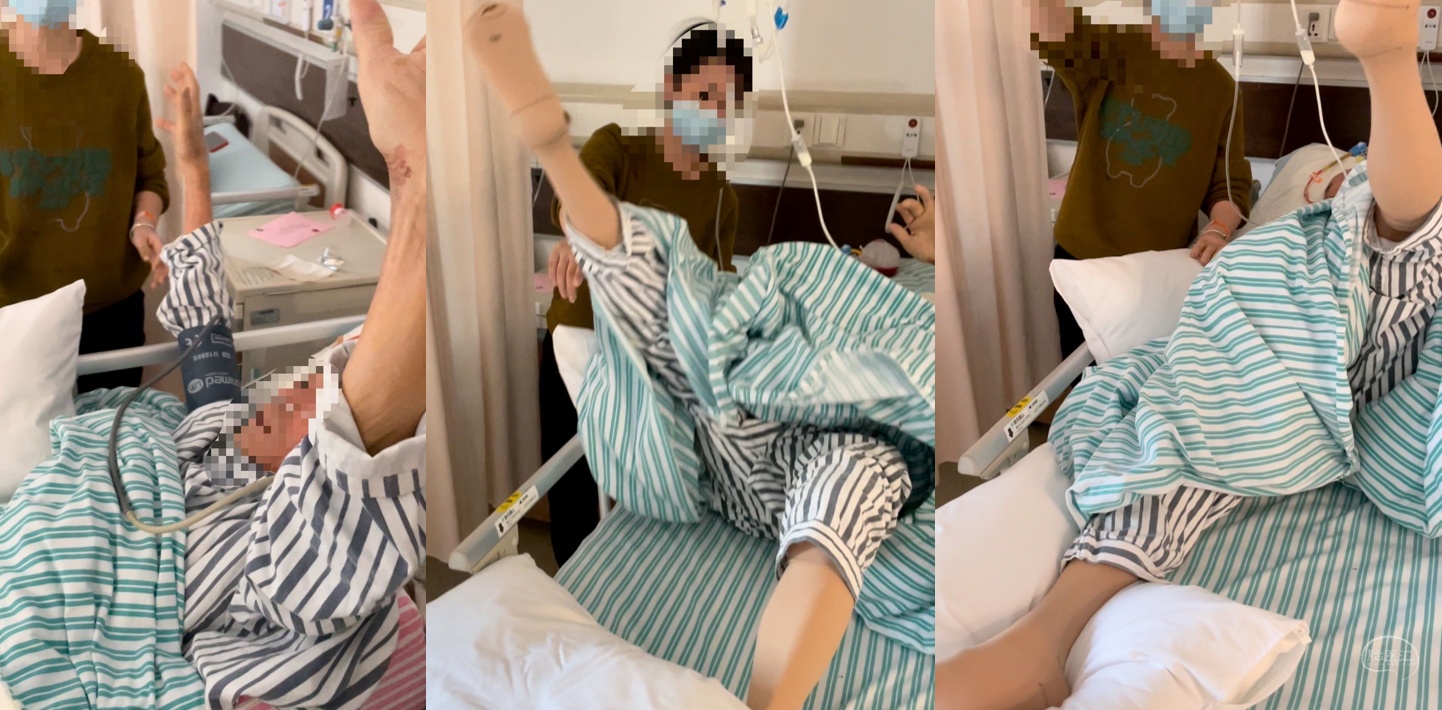
患者术后肌力立即恢复至V级,无神经功能障碍。患者依从性差,拒绝进一步放化疗,失访。
(三)右颞大型胶质母细胞瘤全切一例
患者,女,47岁,因头痛检查发现颅内肿瘤。
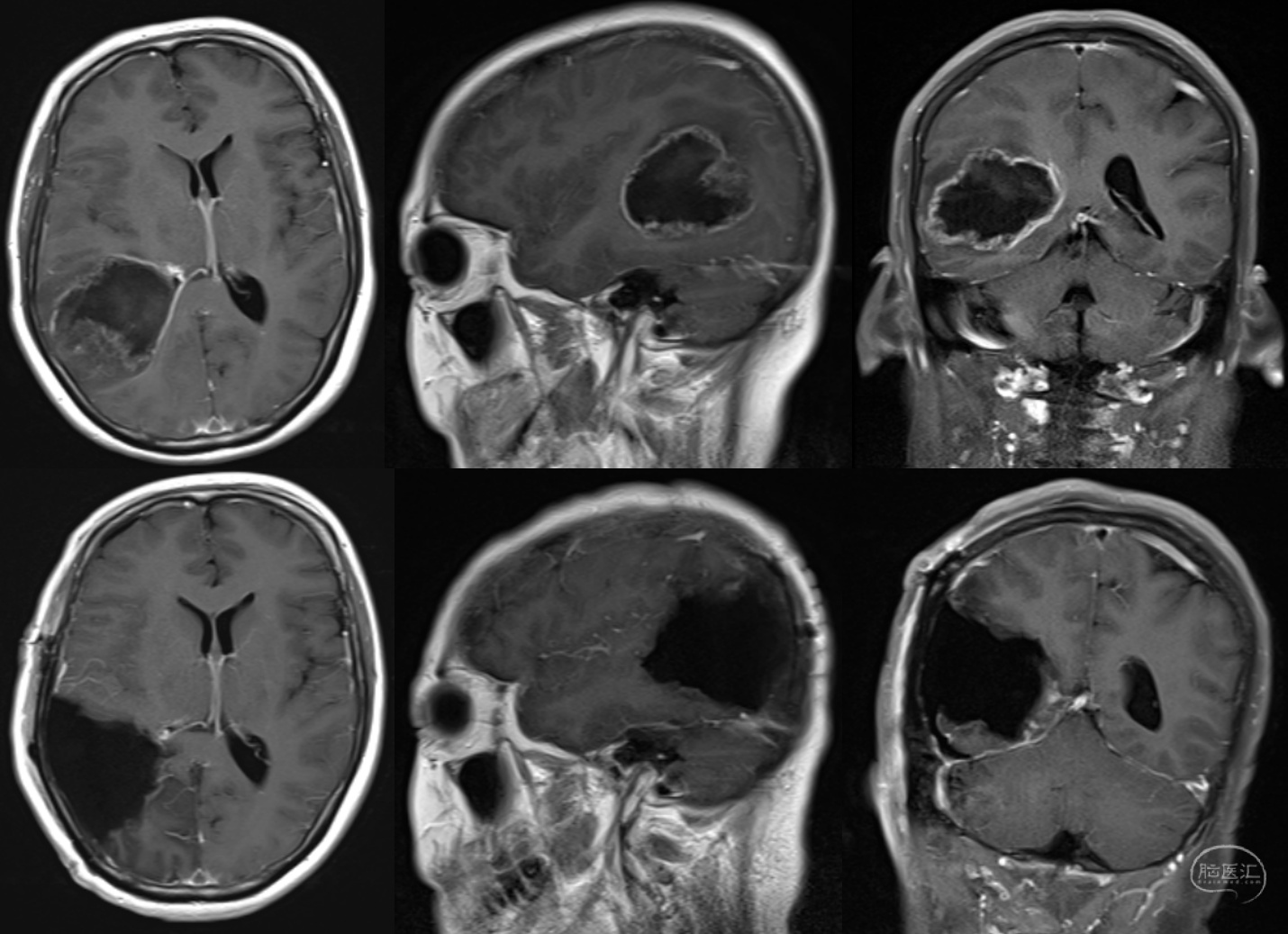
术前磁共振提示右颞巨大胶质母细胞瘤。手术全切肿瘤,术后无神经功能障碍,术区无明显渗血、水肿,后续接受了同步放化疗。术后1年余复查无复发。
手术技术小结
手术的基本技术就是由浅入深,分离-分块切除交替进行,离断血供较充分的情况下进行减瘤操作。手术的基本原则就是先处理非功能、易分离的安全区域,然后处理功能区、难分离的危险区域。手术技巧主要是要注意血供、视野、牵拉的平衡,要做到出血少、视野好、牵拉轻,这也就要求我们要注意分离和减瘤的平衡。手术细节方面,我喜欢采用高倍放大倍镜仔细确认肿瘤的相对边界,通过颜色、质地,特别是吸引器的手感进行一个准确的判断,有机会的话还要充分利用蛛网膜界面进行操作,因为蛛网膜界面其实是提供了我们一个非常安全的操作界面。这样进行手术的优势是容易控制出血,减少出血量,避免直接瘤内切除致止血困难、出血较多,同时连续分离界面使得界面更加容易分辩,有助于实现肿瘤全切,同时减少正常脑组织损伤,瘤内切除往往边界判断比较困难。
往期
术者简介

曾强,浙二医院神经外科副主任医师,浙江大学硕士研究生导师,国家自然科学基金通讯评审专家,教育部学位中心学位论文评审专家,European Radiology等国际期刊审稿专家。主持国家自然科学基金、浙江省自然科学基金各1项,以一作或通讯作者发表临床研究SCI论文十余篇。
擅长:(1)脑膜瘤、脑胶质瘤、听神经瘤、脑转移癌、垂体瘤、颅内胆脂瘤等颅脑肿瘤的微创显微外科治疗,致力于功能区肿瘤、脑深部肿瘤、复杂颅底肿瘤的手术治疗,注重神经功能保护;(2)三叉神经痛、面肌痉挛的微血管减压术,率先开展2cm超小切口微创锁孔微血管减压术,创伤小、疗效显著;(3)脑动脉瘤、海绵状血管瘤、脑动静脉畸形、颈动脉狭窄、脑出血等脑血管病的手术治疗;(4)脑积水、颅骨缺损、脑外伤、椎管内肿瘤等神经外科常见病的诊治。




