中华医学会神经外科学分会 中国卒中学会脑血管外科分会 国家神经系统疾病临床医学研究中心 国家神经疾病医学中心
通信作者:赵继宗,国家神经系统疾病临床研究中心,北京100070,Email:zhaojz205@163.com;王硕,北京市神经外科研究所,北京100070,Email:captain9858@vip.sina.com;张岩,首都医科大学附属北京天坛医院神经外科,北京100070,Email:yanzhang135@163.com;顾宇翔,复旦大学附属华山医院,上海200040,Email:guyuxiang1972@126.com
基金项目:国家自然科学基金(82371915)
实践指南注册:国际实践指南注册与透明化平台(PREPARE-2025CN090)
DOI:10.3760/cma.j.cn112137-20250919-02441
引用本文:中华医学会神经外科学分会,中国卒中学会脑血管外科分会,国家神经系统疾病临床医学研究中心,等.烟雾病和烟雾综合征临床管理指南(2025版)[J].中华医学杂志,2025,105(45):4117-4137.DOI:10.3760/cma.j.cn112137-20250919-02441.
【摘要】烟雾病在亚洲人群尤其是日本、韩国及中国的发病率显著高于欧美地区。近年来,我国部分省份的流行病学调查数据显示,其患病率及发病率仍有上升趋势。该病可引发缺血性或出血性卒中,对患者的预后及生活质量造成严重影响,也给公共卫生体系带来沉重负担。烟雾病的发病与遗传、免疫及环境因素相关,但确切机制不明,诊断手段与治疗方式的应用指征和时机尚存争议,迫切需要基于循证医学证据的临床管理指南。本临床管理指南立足我国人群特点,结合国际最新研究证据,从流行病学与人群筛查、临床表现与诊断、治疗策略及选择、术后预后评估和随访管理,以及特殊人群的个体化诊疗等方面,对烟雾病的管理提出了综合、系统化的指导意见。指南共形成35条推荐意见,旨在为临床医师及相关专业人员提供实用的诊疗参考,进一步规范烟雾病的诊疗流程、提升医疗服务质量并为未来研究奠定基础。本指南推荐内容的主要特点:(1)系统梳理国内外证据,并与中国临床实际相结合;(2)提出符合国情的烟雾病诊疗流程;(3)明确疑诊、确诊、鉴别与病情评估的策略;(4)强调外科、介入与药物等多模式综合治疗;(5)重视预防、筛查、风险评估、诊治与康复的全流程随访管理;(6)强调多学科团队协作与医患共同决策。
【关键词】烟雾病;流行病学;筛查;诊断;治疗;预后;指南

烟雾病(moyamoya disease)是一种慢性、进行性脑血管病,主要特征是颈内动脉末端及其主要分支逐渐狭窄或闭塞,并在脑底部形成异常的侧支血管网,导致反复发生缺血或出血性卒中,在东亚人群更为多见,国内流行病学亦提示地区差异与疾病负担持续上升[1-3]。
近十余年,国际与国内先后发布多部诊疗文件:2012与2021年日本烟雾病指南[4]、2017年法国烟雾病临床实践指南[5]、2023年欧洲卒中组织烟雾血管病指南[6]和2023年美国成人烟雾病与烟雾综合征科学陈述[7],2017年烟雾病和烟雾综合征诊断与治疗中国专家共识[8]、2019年烟雾病治疗中国专家共识[9]、烟雾病和烟雾综合征诊断与治疗中国专家共识(2024版)等[10],但总体更侧重外科干预与流程,尚欠对流行病学、病理机制、麻醉与围术期管理及远期随访的系统阐述,亦缺乏基于最新循证证据的综合性指南。
为进一步完善和统一我国烟雾病和烟雾综合征(moyamoya syndrome)的诊疗与管理流程,在赵继宗院士指导下,由多学科协作、立足中国人群并对接国际证据,在国内首次编制烟雾病和烟雾综合征临床管理指南。指南内容覆盖流行病学与人群筛查、临床表现与诊断、外科与药物治疗策略、预后及随访管理,以及特殊人群的个体化诊疗建议。本指南力求以循证医学为基础,结合我国临床实践与国际前沿研究成果,为临床工作者提供更系统、科学且可操作的诊疗建议,以期进一步提升烟雾病诊治的整体水平,并为后续研究和临床应用奠定更为坚实的基础。
第一部分 指南制订方法学
一、指南设计与整体技术路线
本指南的设计与制订遵循《世界卫生组织指南制订手册(2015)》[11]与《中国制订/修订临床诊疗指南的指导原则(2022版)》[12]。报告与撰写参照临床指南研究与评估系统Ⅱ(the appraisal of guidelines for research and evaluationⅡ,AGREEⅡ)[13]与国际实践指南报告规范(reporting items for practice guidelines in healthcare,RIGHT)[14]条目
要求。
结合烟雾病和烟雾综合征兼具神经外科与脑血管内科多学科交叉的特点,制订了覆盖“临床问题提出-证据检索与质量评价-证据综合-形成推荐-发布与更新-推广实施”的技术路径。
二、指南注册与计划书的撰写
本指南已在国际实践指南注册与透明化平台(http://www.guidelines-registry.cn)进行注册(注册号:PREPARE-2025CN090),读者可联系指南发起组织索要指南的计划书。
三、指南工作组
由中华医学会神经外科学分会牵头,会同国内多家医疗与科研机构于2024年成立《烟雾病和烟雾综合征临床管理指南》编写委员会。根据职责分工设立:(1)组长;(2)副组长;(3)执笔组;(4)专家组。专业覆盖神经外科、神经内科、神经介入、麻醉与围手术期医学、重症医学、影像医学、儿科学、流行病与循证医学等。
四、利益冲突声明
本指南工作组成员均填写了利益冲突声明表,不存在与本指南撰写内容直接相关的利益冲突。
五、指南使用者与目标人群
1.使用者:从事烟雾病诊疗与管理的神经外科、神经内科、影像科、麻醉、重症医学、儿科学、康复医学及基层医疗相关专业人员。2.目标人群:疑诊/确诊烟雾病或烟雾综合征的儿童与成人患者。
六、临床问题遴选与确定
通过系统检索烟雾病及相关脑血管疾病领域已发表的指南/共识、系统评价与高质量原始研究,初步收集临床问题252个。对初步问题进行去重合并与术语规范化,并邀请神经外科、神经内科、神经介入、影像、麻醉与围手术期、儿科及循证医学等一线医师进一步修改与补充,形成临床问题,并按人群(儿童/成人)、表型(缺血/出血/无症状/单侧/后循环)与情境(筛查、诊断、影像与鉴别、外科治疗与麻醉、药物治疗、随访与预后、特殊人群)分层归类。
在中华医学会神经外科学分会脑血管外科组、中国卒中学会脑血管外科分会开展两轮问卷(德尔菲法),按重要程度采用1~7分李克特量表评分,并同步评估证据可得性与临床可操作性;以加权中位数和一致性比例(≥70%)为阈值,分歧条目进入专家讨论或追加表决。最终确定35个核心临床问题,覆盖:流行病学与高危筛查(3个)、临床表现与诊断评估(3个)、外科治疗与麻醉和围手术期管理(13个)、药物治疗(6个)、预后与随访(5个)、特殊人群管理(5个)。
七、证据检索与筛选
检索中文(万方、CNKI、中国科技期刊全文数据库),英文(Medline/PubMed、Embase、Cochrane Library、Epistemonikos)数据库;必要时补充UpToDate、DynaMed作为线索来源。检索时间为1960年1月1日至2024年6月30日;在定稿前进行滚动补检与哨点监测(至2025年8月1日),纳入可能改变推荐强度的关键新证据。检索策略见补充材料(附录1,扫描文章首页二维码查看);研究类型包括系统评价/荟萃分析、随机对照试验(randomized controlled trial,RCT)、前瞻/回顾性队列、病例对照/病例系列、真实世界与注册研究、权威指南/共识等。
每个临床问题均由4名证据评价组成员两两一组独立按照标题、摘要和全文的顺序阅读筛选文献,纳入符合临床问题的文献并交叉核对,如遇分歧通过讨论或咨询第三方解决。
八、证据质量与偏倚风险评价
针对研究类型采用相应工具:评估系统评价偏倚风险评价工具(assessment of multiple systematic reviews,AMSTAR)对纳入的系统评价/荟萃分析进行方法学质量评价[15];Cochrane偏倚风险评价工具(risk of bias,ROB,针对随机对照试验)[16];纽卡斯尔-渥太华文献质量评价量表(Newcastle-ottawa Scale,NOS,针对队列研究和病例-对照研究)[17];诊断准确性研究的质量评价工具(qualityassessmentofdiagnosticaccuracyStudies-2,QUADAS-2,针对诊断准确性研究)[18];影像学一致性/分级等采用预设提取表与重复测量一致性评估。每条目由2名评价者独立评分并提取效应量、异质性、间接性与发表偏倚等,方法学家复核后生成结构化证据概况表。
九、证据和推荐意见评级
本指南以推荐意见分级评估、制订与评价(Grading of Recommendations Assessment,Development and Evaluation,GRADE)[19]为主框架对证据确定性分级(高/中/低/极低),并使用证据到决策(evidence to decision,EtD)表综合考量,给出“强/弱(建议/不建议)”推荐。
为便于临床沟通,参考美国心脏病学会(American College of Cardiology,ACC)/美国心脏协会(American Heart Association,AHA)(2019版)的推荐强度(Class of Recommendation,COR1/2a/2b/3)与证据水平(Level of Evidence,LOEA/B-R/B-NR/C-LD/C-EO)并行标注。对于以观察性证据与专家共识为主的条目(如家族筛查、围手术期麻醉管理、特殊人群),明确标注B-NR或C-EO来源与不确定性(表1)。

十、推荐意见形成
证据评价组提交“证据概况+EtD”后,由共识专家组结合中国人群疾病谱与资源环境(儿童/成人差异、区域可及性、中心术式经验)、患者价值观与偏好、成本与可行性,形成初步推荐稿。
随后开展3轮德尔菲问卷与2次面对面(或同质量线上)会议;以≥70%一致性为达成阈值,对争议条款进行敏感性分析(按证据等级、年代、亚群分层)后确定最终推荐文本与分级。对关键条目(如:家族/高危筛查;影像学;外科时机与术式选择;妊娠与高龄管理)分别给出实施要点与风险提示。
十一、指南的撰写
各专题初稿完成后由统稿组统一体例、术语与证据标注,形成第一版草案(2024年12月);经工作小组与证据审查委员会讨论修订形成第二版草案(2025年8月),此后由专家组最终审读与投票表决通过后定稿。
十二、指南的传播与更新
本指南的形成与发表按照RIGHT的要求规范、系统、透明地进行,将通过学术期刊公开发表,利用学术会议、新媒体和推文等多种途径进行宣讲、传播,促进本指南实施。计划每3~5年进行系统性更新;如出现足以改变临床实践的关键证据(如多中心RCT或高质量整合证据),启动提前更新或发布聚焦更新声明。更新方案与时间线同步于注册平台。
第二部分 烟雾病的流行病学与病理
一、烟雾病的流行病学特征
(一)患病率、人种及地域分布
烟雾病的患病呈现地域和人种差异,以东亚最为多见。2010年发表的南京地区研究显示,我国人群烟雾病的患病率约为3.92/10万[2],而最新的一项基于中国医院质量监测系统(Hospital Quality Monitoring System,HQMS)的全国性调查研究粗略估算烟雾病发病率为1.14/10万人年,且各省的年发病率存在明显差异,其中江西、河南、安徽省发病率最高,高达2.81/10万人年,西藏自治区发病率最低,为0.06/10万人年[21-22]。
(二)发病年龄、性别分布
烟雾病的发病年龄呈双峰分布,主要高峰分别为儿童期(5~10岁)和成人期(40~50岁),这一特征在日本和其他东亚国家最为显著。性别方面,女性患病率高于男性,在日本和韩国女性与男性之比约为2∶1,而中国报道接近1∶1[23]。
二、烟雾病的高危因素与人群筛查
(一)病理学
烟雾病的病理反应的主要特征为动脉狭窄及闭塞和烟雾样血管生成[24-26]。烟雾病的血管狭窄较多出现在颈内动脉末端、大脑前动脉和大脑中动脉的起始段。研究显示,在烟雾病患者中,颈内动脉末端血管的外径整体减小;在疾病进展者中,大脑中动脉的管径进一步且显著缩小[27]。相较前循环,后循环血管狭窄和闭塞少见;约1/3的成人和儿童可出现后循环受累与烟雾样侧支[28-31]。
(二)遗传因素
通过对流行病学数据和家族病例分析,确立遗传在烟雾病的发展中起一定的作用。在一项来自日本的烟雾病家系研究中,家族病例约15.4%,女性患者在家族病例中的发病比例要显著高于散发病例,男/女比例分别为1∶5和1∶1.6。家族病例的平均发病年龄(11.8岁)显著低于散发病例(30.0岁)[32]。一项日本家系的基因组外显子分析研究发现:RNF213基因多态性(如p.R4810K)可能与烟雾病发病相关[33]。RNF213是一种锌环指蛋白,与颅内主要动脉狭窄/闭塞相关,其突变可能影响到与血管生成和免疫活动相关的信号过程中一些微RNA和蛋白质的表达,从而影响烟雾病的病理和进展[34]。一项天坛医院的研究将255例中国烟雾病患者和300例对照者的基因型表达以及等位基因频率进行了比较,发现了27种罕见的RNF213错义突变[35]。与未携带RNF213罕见变异的患者相比,携带RNF213p.R4810K杂合变异者诊断年龄更小,家族性与缺血性表型比例更高,且更易出现大脑后动脉受累[36]。此外,ACTA2、GUCY1A3、DIAPH1、NF1、JAG1、PTPN11等基因可能参与烟雾病和烟雾综合征的发病[34]。一项韩国的基于全国数据库的人群研究显示:与无家族史者相比,有一级亲属受累者罹患烟雾病的风险约高132倍。该队列中22459例此类个体随访发现712例发病(≈218/10万人年),提示遗传因素参与疾病发病[37]。
(三)免疫因素
有报告表明烟雾病和烟雾综合征与多种疾病以及环境因素有一定的关联性。报道提示,钩端螺旋体感染后脑动脉炎可出现烟雾病和烟雾综合征特征的血管造影表现[38]。此外,烟雾病合并Graves病的患者病情进展速度明显加快,卒中的发生率也明显更高[39],并且其他疾病如多动脉炎、重症肌无力、系统性红斑狼疮等自身免疫病也被发现与此类疾病有关[40]。
(四)人群筛查
1.遗传高危人群筛查:研究表明,烟雾病的发病与遗传因素密切相关,尤其是与RNF213基因突变的关系[32,34,41-43]。根据大规模流行病学研究,家族性烟雾病的发病风险与家庭成员的亲缘关系密切相关,家族性烟雾病患者的发病年龄普遍低于散发性病例[44]。尤其是在一级亲属之间的风险明显增高[37],患者子代的发病年龄较早,且症状更为严重[45]。
2.免疫因素高危人群筛查:免疫因素可能对烟雾病的发病起到诱发作用。自身免疫性疾病,如Graves病、系统性红斑狼疮和病毒感染,在烟雾病和烟雾综合征患者中较为常见[40]。对具有上述病史且出现神经系统症状的人群,可进行烟雾病的影像筛查。
综上所述,烟雾病的人群筛查应侧重于具有家族史、早发病史、免疫疾病史和相关基因突变的高危人群。这些筛查有助于早期发现烟雾病,并为早期干预和治疗提供依据。
推荐意见1:对于具有烟雾病家族史(≥两个一级亲属)的人群,建议行脑血管影像学筛查以尽早发现潜在病变并指导后续干预。(2a级推荐,C-LD级证据)
推荐意见2:对于父母一方或双方均患有烟雾病的婴幼儿,可在适当年龄阶段行经颅多普勒(transcranial doppler,TCD)或MRA等影像学评估筛查烟雾病;尤其是曾出现可疑脑卒中症状或短暂性脑缺血发作(transient ischemic attack,TIA)的儿童,应尽快行脑血管影像学评估。(2b级推荐,C-EO级证据)
推荐意见3:对于确诊烟雾病的儿童,如有必要可以对其父母进行烟雾病的影像筛查。(2b级推荐,C-EO级证据)
三、未来研究方向
目前,烟雾病的具体病因尚未完全明确。基因组学研究发现RNF213基因多态性(如p.R4810K突变)与烟雾病的发病相关[34]。未来的研究需要进一步探讨与烟雾病相关的其他基因变异,并结合环境因素、生活方式等进行更全面的分析,进一步明确遗传、免疫及环境因素在烟雾病发病中中的作用机制。
第三部分 烟雾病的临床表现与诊断评估
一、临床表现
(一)首发症状
目前,临床上多将烟雾病根据首发症状分为缺血型(包括脑梗死与TIA)、出血型、癫痫型、头痛型、无症状型和其他型[46]。在2016—2018年间的中国医院院内收治47443例新发病例的回顾性调查中显示,脑缺血为烟雾病最常见的临床症状,约占烟雾病总患者人数的72.6%,包括41.7%的患者表现为脑梗死;30.9%的患者表现为短暂性脑缺血发作。约27.0%的患者首发症状为出血性脑卒中。以癫痫为首发症状的患者仅占0.3%[21]。除常见症状外,少部分烟雾病患者还可出现一些非特异性的临床症状,如晕厥、不自主运动(舞蹈样动作或肢体抖动)等。
(二)典型临床表现
1.缺血型烟雾病:烟雾病脑缺血发作的特点为阵发性、反复发作,所导致的神经功能障碍与缺血发生的部位相关,肢体麻木无力、言语障碍是最常见的临床症状。在大多数病例中,症状总是反复出现在同一侧,逐渐进展为双侧发作、或双侧交替性发作;可由情绪紧张、哭泣、剧烈运动、吹奏乐器或进食热辣食物等导致过度换气的原因诱发。反复脑缺血发作可逐渐加重并发生脑梗死、引起脑萎缩,从而导致精神障碍、认知障碍或智能减退等[46]。
2.出血型烟雾病:烟雾病相关出血性脑卒中包括多种类型,包括脑室出血[47]、脑实质出血、蛛网膜下腔出血等类型;2010年、2012年我国两项调查显示,脑实质出血(包括脑实质出血破入脑室)占54%~78%;蛛网膜下腔出血占12%~14%,单纯性脑室出血约占10%[2,48]。在出血型烟雾病患者的自然病程中,也有脑缺血发作或脑梗死的可能性。
3.无症状烟雾病:在日本1997—2003年间对11402名健康人群进行脑病筛查中,共发现8例无症状烟雾病患者,约占健康人群的0.07%,男女比例为1∶3.3,患病平均年龄为54岁[49]。然而,无症状患者中约有20%的患者发现影像学脑梗死、约有40%的患者可见影像学脑血流动力学改变。在34例无症状患者平均43.7个月的随访中,有7例发生短暂性脑缺血发作、1例发生缺血性脑卒中、3例发生出血性脑卒中[50]。近年随着无创脑血管检查技术的广泛应用,无症状患者所占比例显著增加。
二、影像学评估
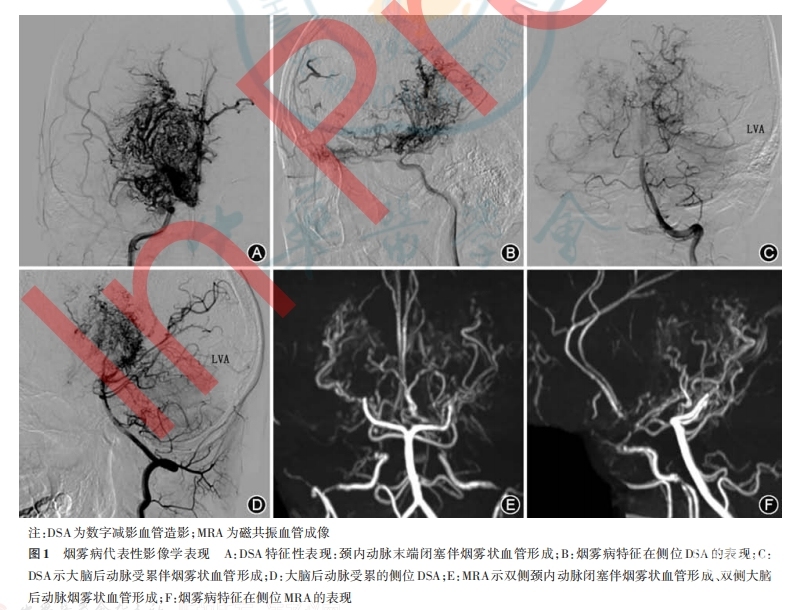
(一)数字减影血管造影(digital subtraction angiography,DSA)评估
DSA是一种用于评估脑血管结构和血流状态的影像学检查方法,在烟雾病的诊断和分期中具有重要作用。DSA被认为是诊断烟雾病的金标准,能够清晰显示颅内动脉狭窄、闭塞及典型的“烟雾样”侧支血管网形成。Suzuki和Takaku根据DSA表现将烟雾病演变分为6期,反映了烟雾病发病过程中颈内动脉与烟雾血管的变化过程,该分期系统目前在临床上广泛应用[24]。侧支循环分级是根据大脑后动脉向大脑前动脉供血区和大脑中动脉供血区的代偿情况评估软脑膜侧支代偿能力,并结合Suzuki分期评估前循环的代偿情况,建立的一套烟雾病侧支循环评估体系[51]。该分级与患者的症状和脑血流灌注密切相关,对患者接受血运重建手术的预后也有一定预测作用。
(二)计算机断层血管摄影术(computed tomography angiography,CTA)和计算机断层扫描灌注成像(computed tomography perfusion,CTP)的应用
CTA检查快捷方便,特别适用于怀疑脑血管病变的急诊患者[52-54],同磁共振血管成像(MR angiography,MRA)相比,CTA对血管狭窄的识别更为准确[55]。CTP可用于半定量评估脑血流灌注[56-58],根据CTP参数可对脑血流灌注下降的严重程度进行分期,该分期系统对于预测烟雾病患者血运重建术的疗效有一定帮助[59]。
(三)磁共振成像(magnetic resonance imaging,MRI)和MRA的应用
MRI+MRA是一种无创的影像学检查方法,同DSA相比,MRA不能准确显示血管狭窄的程度,且对于烟雾血管的显示劣于DSA[60-62]。MRI灌注成像及动脉自旋标记(arterial spin labeling,ASL)等序列能评估脑血流灌注[63-64]。高分辨磁共振对烟雾病的诊断有较高的灵敏度和特异度[65],常用于烟雾病与颅内动脉粥样硬化性狭窄的鉴别。7T-MRI具有极高的组织分辨率,血管成像精度高、成像质量接近DSA[66-67],甚至可以显示颅内DSA难以发现的微小动脉瘤[68]。同时安全无创、无辐射,可短时间重复扫描,为替代DSA检查提供了潜在的可行技术,但7T-MRI高精度扫描耗时较长,对头动敏感,对患者配合度要求较高。
(四)正电子发射断层显像(positron emission tomography,PET)与单光子发射计算机断层显像(single photon emission computed tomography,SPECT)
PET通过注射含有正电子放射性同位素(如15O、18F)标记的示踪剂进入体内后进行扫描,可定量测量脑血流量(cerebral blood flow,CBF)、脑血容量和脑氧代谢率,用于判断脑缺血程度和脑血管储备功能。SPECT则通过注射含有单光子放射性核素(如99mTc或123I标记的示踪剂)的药物,这些核素在衰变时释放单光子γ射线,探测器旋转采集信号并重建断层影像。在烟雾病中,SPECT可结合乙酰唑胺负荷试验:先行静息状态下扫描,再注射乙酰唑胺(扩张脑血管的药物)后复扫,通过比较前后脑血流变化评估脑血管储备能力。若负荷后血流量上升不足,提示血管储备能力下降或存在灌注不足。PET与SPECT能够对脑血流量与脑血管储备能力进行定量分析,判断脑缺血的严重程度,可用于辅助治疗决策[69]。
(五)经颅多普勒超声(TCD)
TCD是一种无创、实时、可重复的脑血流动力学检测手段,适用于儿童和成人烟雾病患者,可用于辅助诊断、疾病分期、卒中风险评估及术后血流重建效果监测[70-74]。在诊断和评估烟雾病时,TCD主要关注以下检查指标:大脑中动脉、颈内动脉、大脑前/大脑后动脉的平均血流速度、峰值收缩速度、舒张末期速度、搏动指数和阻力指数[71-72,74]。TCD可作为CTA或DSA等影像学检查的补充,尤其在儿童和无法耐受造影的患者中具有独特优势。
三、认知功能
1/3~2/3的烟雾病患者存在不同程度的认知功能障碍,成人和儿童患者均可受累[75-78]。认知障碍不仅见于有卒中史的患者,部分无症状或未发生卒中的患者也可出现不同程度的认知损害。主要受影响的认知领域包括执行功能、工作记忆、注意力、信息处理速度、视空间、智力、计算能力等。成人以执行功能障碍最为突出,儿童则以智力和工作记忆受损为主[75,77,79]。脑血流重建术可能有助于改善患者的认知功能[80]。评估方法方面,推荐使用成套神经心理学量表对患者的认知功能进行全面评估。此外,神经影像和神经电生理技术近年来也被广泛用于认知功能的研究中。
四、诊断与评估
(一)诊断标准
烟雾病的诊断主要依赖于特征性影像学表现,并排除其他可能引起类似血管病变的已知疾病,包括:(1)自身免疫疾病(系统性红斑狼疮、抗磷脂抗体综合征、结节性多动脉炎、干燥综合征等);(2)脑膜炎;(3)脑肿瘤;(4)唐氏综合征;(5)Ⅰ型神经纤维瘤病;(6)放射相关性颅内血管损伤;(7)甲状腺功能亢进;(8)血管硬化危险因素,如高血压、高血脂、糖尿病等。自2015年以后的日本烟雾病诊疗指南均不包括合并症中的第7、8项[4,81-82],但2017年法国烟雾病诊疗指南中仍保留此两项[5],有待进一步探讨。对于具有与烟雾病类似的特征性颅内血管改变,同时伴有上述合并症,诊断为烟雾综合征,也称作类烟雾病(quasi-moyamoya disease)。
DSA是烟雾病诊断的金标准;特征表现包括:双侧颈内动脉末段和(或)大脑前、中动脉近端狭窄或闭塞;在造影动脉期可见狭窄或闭塞血管周围出现异常烟雾样血管。如果上述造影表现仅发生于单侧血管,且排除相关基础疾病则可以认为是单侧烟雾病;儿童单侧烟雾病患者如出现对侧颈内动脉末端狭窄时应确定烟雾病之诊断。文献报道单侧烟雾病对侧进展的发生率为8%~39%[83-88]。
当磁共振检查同时满足以下三项标准时可进行烟雾病诊断:(1)颈内动脉末端狭窄或闭塞;(2)MRI重T2加权成像(hevayT2)显示双侧颈内动脉末端和大脑中动脉水平段外径减小;(3)MRA上可见基底节区和(或)侧脑室旁白质区形成烟雾状血管网。当在MRI上发现至少一侧基底节区存在不少于2个明显血管流空影时,亦可被视为存在异常血管网[4]。
(二)鉴别诊断
1.颅内动脉粥样硬化(intracranial atherosclerotic stenosis,ICAS):是缺血性脑卒中的主要病因之一,其核心病理改变是血管壁胆固醇沉积,好发于高龄群体,高血压、糖尿病、高脂血症以及抽烟等血管危险因素均与其有关[89]。DSA、CTA、MRA等传统检查方法鉴别困难,高分辨磁共振血管壁成像可为鉴别诊断提供依据。
2.原发性脑血管炎(primary central nervous system vasculitis,PCNSV):是一种罕见的中枢神经系统原发性血管炎性疾病,累及脑和(或)脊髓内的小型或中等大小的血管。各年龄段均可发病,好发于中年男性[90]。该病缺乏特异性症状,多数患者以头痛为主要表现,可出现脑缺血或脑出血症状[91],需活检方可确诊,病理特征为肉芽肿性、坏死性或淋巴细胞性脉管炎[92]。烟雾病与该病均有颅内血管狭窄,但狭窄的部位不同,烟雾病为颈内动脉末端大血管狭窄/闭塞,而PCNSV累及中小型血管;且PCNSV通常不伴烟雾状血管网形成,借助于血管成像技术较为容易辨别。
3.可逆性脑血管收缩综合征(reversible cerebral vasoconstriction syndrome,RCVS):是一种以剧烈头痛和可逆性脑血管收缩为特征的神经血管综合征[93]。儿童成人均可发病,女性多于男性[94-95]。该病主要表现为突发雷击样头痛,可由排便、运动、性行为等因素诱发,部分患者可伴有脑缺血发作或出血性脑卒中,出现局灶性神经功能障碍[94-95]。RCVS的血管影像学表现为2支以上的颅内血管弥漫性节段性缩窄,呈“串珠样”改变,常沿Willis环及其分支分布[94-96],借助血管造影可鉴别。
推荐意见4:TCD、MRI+MRA或CTA可用于烟雾病患者的门诊筛查,可通过MRI+MRA辅助烟雾病的诊断。(2a级推荐,B-NR级证据)
推荐意见5:烟雾病的诊断需要同烟雾综合征、颅内动脉粥样硬化等疾病进行鉴别。DSA是目前烟雾病影像诊断的金标准。(1级推荐,B-NR级证据)
推荐意见6:烟雾病患者推荐根据各医疗机构经验行脑代谢或脑血流动力学检查(PET、SPECT、CTP、MR灌注、ASL等)评估脑缺血严重程度。(2a级推荐,B-NR级证据)
五、未来的研究方向
现有的影像学检查各有优势和局限,未来可能通过联合多种影像新技术,联合人工智能实现自动化诊断与病情分析,能够更全面、精确地评估烟雾病的疾病状态、辅助手术决策与预后评估,实现个体化评估及治疗策略制定。
第四部分 烟雾病和烟雾综合征的临床管理
一、外科治疗
手术是目前烟雾病和烟雾综合征最主要的治疗方式,可分为直接血运重建术、间接血运重建术以及联合(直接+间接)血运重建术。手术主要目的是使用来自颈外动脉系统的血液供应来增加颅内血流,从而改善脑血流灌注和脑血流储备能力。对于烟雾综合征,应首先规范处理相关原发病与危险因素;在此基础上,其外科血运重建策略及药物治疗原则与烟雾病基本一致。为避免重复,下文凡提及“烟雾病治疗”的描述,除非特别说明,同样适用于烟雾综合征,不再赘述。
(一)手术指征
症状性缺血性烟雾病患者可考虑手术重建,以降低缺血事件复发风险[97]。对于出血型烟雾病患者,RCT证实,直接血运重建术在预防再出血方面优于单独药物治疗[98-99]。对于无症状且脑血流动力学评估未见明显受损的患者,可以考虑保守治疗[100]。儿童手术后较成人能取得更好的远期效果,早期诊断与治疗是必要的。对于单侧烟雾病患者,不推荐在无病变侧提前进行血运重建手术[101]。
(二)手术时机
原则上建议有手术适应证的烟雾病尽早手术治疗[102],特别是对于儿童烟雾病患者。在某些情况下应该推迟手术治疗的时间,如频发TIA、脑出血吸收期、急性或亚急性脑梗死的患者[103]。建议先予保守治疗并观察1~3个月,然后酌情考虑行血运重建术[104]。烟雾病脑出血急性期,血肿清除术应尽量保留颞浅动脉以备二次血运重建术。
(三)手术方式
1.直接血运重建术:颞浅动脉-大脑中动脉吻合术(superficial temporal artery-middle cerebral artery,STA-MCA)已被用于烟雾病的治疗,是最常见的直接血运重建术,受体动脉通常选择大脑中动脉皮质分支。同时,其他直接血运重建手术如颞浅动脉-大脑前动脉吻合术(superficial temporal artery-anterior cerebral artery,STA-ACA)、颞浅动脉-大脑后动脉吻合术(superficial temporal artery-posterior cerebral artery,STA-PCA)和枕动脉-大脑后动脉吻合术已被应用于不同的搭桥区域。在成人烟雾病患者中,直接或联合血运重建术在预防缺血性卒中方面应用较为广泛[105]。然而,因为儿童的旁路通畅率低于成人,儿童的直接血运重建术更具挑战性[106]。
2.间接血运重建术:20世纪70年代,间接血运重建术与直接血运重建术同时出现。目前已发展出多种间接血运重建方法,包括脑-硬脑膜-动脉血管融合术(encephaloduroarteriosynangiosis,EDAS)、脑-肌肉血管融合术(encephalomyosynangiosis,EMS)、脑-肌肉-动脉血管融合术(encephalomyoarteriosynangiosis,EMAS)、脑-硬脑膜-动脉-肌肉血管融合术(encephaloduroarteriomyosynangiosis,EDAMS)、脑-硬膜-肌肉-血管融合术(encephoduromyosynangiosis,EDMS)、多点钻孔术(multiple burr holes,MBH),以及这些方法的各种组合。间接血运重建依赖于皮质表面的新生血管,带蒂移植物的血管生成机制决定了新生血管的形成通常需要几个月的时间。间接血运重建技术上较容易实施。对于患有烟雾病的儿童,间接血运重建术通常能提供令人满意的卒中预防效果[106-107]。
3.联合血运重建术:一次血运重建手术同时包括了直接和间接血运重建。
4.手术方式选择:迄今为止,直接血运重建术与间接血运重建术哪一种更优越尚未达成共识,但大量研究证明这两种技术都是有效的[108-110]。一般而言,间接重建术手术时间更少、难度更低[111-112],围手术期卒中发生率相对较低,但对血流动力学的改善并不完全可靠[113-115]。与间接血运重建术相比,直接或联合血运重建术可在较短时间内实现有效再灌注,并可能带来更稳定的血流动力学改善及更低的复发卒中风险[107,114,116-117],尤其对于症状型烟雾病患者[105]。
关于儿童烟雾病的术式选择,多数研究显示,间接血运重建总体可获得与直接血运重建相当的临床结局[102,118-119]。同时,儿童患者术后常可获得显著的脑血流改善[120-122]。鉴于儿童显微血管吻合的技术难度较高,综合以上因素,大多数患儿可优先考虑间接血运重建[110,123]。对于大龄儿童或颅内血管条件较好的患者,各中心应结合自身经验,灵活选择术式[124]。
(四)血管内治疗
烟雾病的血管内治疗主要针对合并动脉瘤和特殊出血风险患者。对于合并动脉瘤的烟雾病患者,动脉瘤的位置影响治疗结果,Willis环及血管分叉动脉瘤血管内治疗成功率高,远端或微小侧支动脉瘤因通路困难,治疗失败率高[7,125-127]。血管内治疗用于烟雾病相关脑动脉狭窄(如球囊扩张、支架)并无确切获益,复发率高,仅限于特殊病例[7,128]。
(五)手术麻醉
1.麻醉前评估与准备:抗栓药不宜随意停用;需停阿司匹林者可提前7~10d,必要时低分子肝素桥接[129]。术前禁食/脱水可致容量不足与CBF下降,诱导前应充分补液[130]。
2.麻醉管理:(1)术前用药及诱导:吸入或静脉诱导均可;血压维持在基线高值。儿童可七氟醚吸入,但避免过度通气,并逐步增浓度,以免低血压及损害脑血管自身调节功能[131]。(2)麻醉维持:对于烟雾病的麻醉以稳定脑灌注为核心,围手术期血压维持基线水平或轻度升高。因降压药、脱水/禁食与麻醉效应致低血压者,TIA发生率升高;液体治疗既补足生理需要与手术丢失,又应维持偏高容量以防低灌注[130];甘露醇/呋塞米可致低血容量与低血压,慎用或避免使用。烟雾病受累血管对CO2呈单向性反应,当PaCO2升高时,额叶烟雾血管扩张不足,易致“窃血”[132],诱发术中缺血。近红外光谱利用氧合/脱氧血红蛋白不同的近红外吸收特性,连续、无创反映额叶脑组织氧饱和度,从而监测脑氧供需变化。
(六)手术并发症及其预后
1.手术并发症:主要并发症包括脑梗死、TIA、癫痫、脑出血、过度灌注、切口感染/坏死等;总体围手术期并发症发生率5.6%~20.5%[98,133]。(1)缺血相关并发症:烟雾病血运重建术叠加围手术期诱因从而引发脑缺血[134-139]。研究报道术后脑缺血发生率为1.5%~11.4%[140]。直接/联合与间接血运重建在围手术期缺血发生率上总体差异无统计学意义[113-114,140],但也有学者认为直接或联合搭桥术后神经系统并发症更常见[141]。(2)高灌注综合征:表现为术后头痛、癫痫、局灶性神经功能缺陷(如失语、感觉/运动异常)和颅内出血[142-145],多在术后约1周内出现、2周内缓解,多数预后良好[146]。发生率11.3%~22.3%,成人更常见[37]。
2.手术预后:(1)成人:文献普遍认为不论首发症状/分型,未行血运重建的成人烟雾病复发率更高、预后更差;血运重建术后脑卒中发生率显著下降[48,99,147-148]。在缺血型成人中,直接或联合搭桥在改善脑血流量与新生血管形成方面优于间接[116,149-150];亦有研究提示三种术式远期神经功能改善差异无统计学意义[149]。(2)儿童:无论术式,TIA发生频率下降或消失、再发梗死少见,且较保守治疗者神经功能恢复更好[120,151-156]。手术可减少头痛频率与严重度,但部分病例仍可持续或复发[157-158]。血运重建可减少癫痫发作,直接与间接术式效果差异无统计学意义;癫痫病程时长是术后复发性癫痫的独立危险因素[159-160]。
(七)围手术期管理
烟雾病患者脑血流调节紊乱、手术耐受差,故围手术期管理至关重要。(1)血压管理:直接/联合血运重建术后易出现过度灌注甚至颅内出血,需控制血压[159,161]。控压时应综合考虑,在抑制局部高灌注与避免全脑低灌注间取得平衡。(2)抗栓药应用:围手术期抗栓药物应用尚无定论,有中心术后常用阿司匹林预防缺血与吻合口微血栓[162-163],因存在出血风险,是否常规应用尚无定论[164-165]。有小样本研究提示阿司匹林不降低术后脑出血的发生率[166]。(3)抗癫痫:术后用药证据不足,临床常选丙戊酸钠、左乙拉西坦等药物[167-168]。
推荐意见7:有症状的缺血型烟雾病患者应优先考虑重建手术以预防卒中和改善预后。(2a级推荐,B-NR级证据)
推荐意见8:对于出血型烟雾病患者,血运重建术在预防再出血方面优于非手术治疗。(2a级推荐,B-R级证据)
推荐意见9:对于偶然发现完全无症状、无卒中的成人患者,或存在症状但没有明确SPECT-CBF灌注受损的成人,远期卒中风险较低,可考虑保守治疗。(2a级推荐,B-NR级证据)
推荐意见10:儿童手术后能取得很好的远期预防卒中的效果。早期诊断与治疗是必要的。但不推荐在无病变侧提前进行血运重建手术。(2a级推荐,B-NR级证据)
推荐意见11:CT或MRI显示急性或亚急性脑梗死与出血的患者,应暂缓手术,并观察1~3个月。(2a级推荐,C-LD级证据)
推荐意见12:对于手术风险高但烟雾病相关病情不严重的患者,建议暂缓手术。(2a级推荐,C-LD级证据)
推荐意见13:无论是出血型还是缺血型烟雾病,血运重建术可能减少但不能完全预防卒中。(2a级推荐,B-NR级证据)
推荐意见14:对于直接与间接血运重建术的选择策略,尚未达成共识,但对于需要手术的烟雾病患者,两者都是有效的。(2a级推荐,B-NR级证据)
推荐意见15:各中心需要根据患者病情、血管条件及本中心的经验合理选择手术方式。(2a级推荐,C-LD级证据)
推荐意见16:对于儿童烟雾病患者,直接和间接血运重建术都可以取得很好效果,大多数情况下,推荐间接血运重建术(2a级推荐,C-LD级证据)。对于相对大龄儿童,可按照成人标准更灵活地选择术式。(2a级推荐,C-LD级证据)
推荐意见17:对于烟雾病患者行血运重建等神经外科手术时,麻醉诱导宜避免使用氯胺酮等可明显升高脑代谢率和颅内压的药物;推荐选择对血流动力学影响相对平稳的诱导方式。(2a级推荐,B-NR级证据)
推荐意见18:对于烟雾病患者手术的麻醉维持,既可采用全静脉麻醉亦可使用吸入麻醉;需在严密监测下维持正常或略偏高的动脉血压水平与正常二氧化碳分压,以避免低灌注或“脑内窃血”现象,减少围手术期缺血和出血风险。(2a级推荐,B-NR级证据)
推荐意见19:烟雾病合并动脉瘤可考虑血管内治疗,不推荐针对烟雾病血管狭窄的球囊扩张或支架治疗;并应行长期影像随访。(2a级推荐,C-LD级证据)
二、药物治疗
烟雾病的药物治疗以降低缺血和出血性卒中风险为目标,主要包括抗血小板药物、血管风险因素管理及症状控制。
(一)抗血小板治疗
对于缺血型烟雾病患者,无论是否接受手术,合理使用抗血小板药物(如阿司匹林、氯吡格雷或西洛他唑)可作为预防缺血性事件的选择,但证据质量有限,需个体化评估出血风险[7,169-174]。西洛他唑作为磷酸二酯酶3抑制剂,兼具抗血小板和血管扩张作用,部分研究显示其在改善生存率、脑血流和认知方面优于其他抗血小板药物,且出血风险较低,适用于不耐受阿司匹林或有高出血风险者[170-171]。抗血小板药物的具体剂量应参考卒中二级预防标准(如阿司匹林75~100mg/d),但需结合患者年龄、合并症及手术计划进行调整[175]。
(二)血管风险因素管理和症状控制
控制高血压、糖尿病、血脂异常等血管危险因素对降低卒中风险至关重要。有研究表明他汀类药物在术后可改善侧支循环[7,175]。对于头痛、癫痫等症状,应避免使用收缩血管或降低血压的药物[7]。
综上,药物治疗应以个体化风险评估为基础,优先考虑抗血小板药物用于缺血型或无手术指征患者。目前尚无针对烟雾病的特异性药物,药物治疗主要为辅助治疗。抗血小板治疗的长期获益和安全性需更多前瞻性研究证实,尤其在不同人群和亚型中。
推荐意见20:对于缺血型烟雾病患者,特别是存在反复TIA发作或轻度脑梗死者,合理使用抗血小板药物(如阿司匹林)是可行的,但长期抗血小板治疗的效果仍需要高级别证据进一步的验证。(2b级推荐,B-NR级证据)
推荐意见21:对于缺血型烟雾病患者,尤其是反复出现TIA或轻度脑梗死者,可考虑在综合评估血脂水平及全身状态后,合理使用他汀类药物。(2b级推荐,C-LD级证据)
推荐意见22:对于缺血型烟雾病合并频繁缺血发作,或单一抗血小板治疗无法有效控制缺血性症状者,可考虑更换或联合使用其他抗血小板药物(如氯吡格雷或西洛他唑);但应警惕潜在出血风险,并密切随访头颅影像学及症状变化。(2b级推荐,C-EO级证据)
推荐意见23:对于出血型烟雾病,急性期应将血压控制在安全范围并避免剧烈波动,暂缓使用抗血小板与抗凝药;进入稳定期后,单纯药物难以长期预防再出血,实施血运重建更为合理。(2a级推荐,B-NR级证据)
推荐意见24:对于烟雾病患者,尤其是缺血型患者,应倡导健康生活方式,包括戒烟限酒、控制血压、血糖、血脂、同型半胱氨酸。(2b级推荐,C-EO级证据)
推荐意见25:对于儿童缺血型烟雾病患者,目前尚无高质量研究证明阿司匹林可显著降低卒中发生率或改善长期预后;如需使用,应在明确脑血流储备功能情况、排除显著出血风险的前提下,在专科医师指导下谨慎应用。(2b级推荐,C-EO级证据)
三、未来研究方向
烟雾病和烟雾综合征存在明显的临床异质性,通过深入了解疾病机制,可以实现更加精确的分型与预后评估,从而制定个体化治疗方案。利用新影像技术,使用AI构建个体化血流动力学模型,提前预警卒中或高灌注综合征并预测术后血流恢复,指导精准监测与干预。通过高质量临床试验明确药物和不同手术方式在烟雾病中的最佳适应证。
第五部分 烟雾病的预后及随访
一、烟雾病预后
(一)儿童烟雾病预后
儿童烟雾病进展较成人更快,无手术干预下再发脑卒中风险高[176],研究显示症状型儿童烟雾病2年内TIA复发率高达91.7%[177],23.3%出现脑梗死。近年来研究发现脑缺血与儿童患者早期认知功能损伤有密切关系。儿童缺血型烟雾病推荐积极外科干预,直接或间接血运重建均有良好效果,症状改善率可达90%以上,部分患者术后1个月的影像学检查即可见新生血管代偿。手术亦可明显改善患者认知功能。几项单中心中期随访研究表明间接血运重建术能降低儿童出血烟雾病的再出血风险[178-179],直接血运重建术应用于儿童出血型烟雾病的疗效需要进一步研究来证实。
(二)成人烟雾病预后
1.成人缺血型:症状型成人缺血型烟雾病自然病史研究发现缺血症状复发率高,以TIA最为常见,片状脑梗死次之,少部分患者可出现大面积脑梗死。现有大量研究表明脑血运重建术能降低脑缺血事件风险,改善预后。
2.成人出血型:成人出血型烟雾病中长期自然史研究显示其再出血率高,5~10年内的再出血率高达35%,平均年出血率4.5%。再发脑出血是出血型烟雾病的主要死亡原因,致死率高达19%[180-182]。多数临床研究显示大脑血运重建术能够有效降低再出血风险。日本一项多中心前瞻性随机对照研究表明,直接血运重建术能将出血型烟雾病的5年再出血发生率从31.6%降至11.9%[98]。
(三)单侧烟雾病预后
研究显示8%~30%单侧成人烟雾病患者会进展成双侧病变[87-88]。对于无症状成人单侧烟雾病可选择保守观察,对于有症状的单侧烟雾病可手术治疗,但其手术的长期疗效尚缺乏大样本研究证实。儿童单侧烟雾病可能是烟雾病的早期阶段,一项对34例单侧儿童烟雾病患者随访研究显示3年内60%患者进展成双侧病变,明显高于成人患者,其中6例有家族史的患者100%进展为双侧病变[88]。对于儿童单侧烟雾病,除了早期积极治疗病变侧外,定期随访更加重要,必要时应早期干预对侧。
(四)无症状烟雾病
无症状烟雾病的自然病史目前尚不明确[183]。一项日本多中心调查研究显示40%无症状烟雾病患者存在脑血流灌注异常,20%患者在MRI可见脑梗死灶,其年卒中风险大约为3.2%。日本最新多中心研究发现无症状烟雾病患者的年卒中风险为1.4%/人年[184]。近年来,有研究发现无症状烟雾病患者认知功能损伤明显高于正常人[78]。
对于无症状烟雾病的治疗选择目前仍有争论。北美一项多中心随访研究纳入106例无症状成人烟雾病,59例保守治疗,47例接受外科干预,五年随访中手术和保守组无明显差异[185]。对于无脑血流灌注异常证据的无症状患者可选择保守治疗。
(五)后循环受累烟雾病预后
烟雾病早期可同时出现前后循环受累,大部分患者早期只有前循环受累,后期逐渐发展累及后循环。儿童烟雾病首诊发现后循环受累比例要明显高于成人,比例为20%~30%[186]。后循环在前循环病变时可起到关键的代偿作用,因此后循环受累往往提示疾病严重,是预后不良的危险因素,更应积极外科干预降低脑卒中风险。
推荐意见26:儿童烟雾病患者多以缺血为主,反复发作易导致脑萎缩和认知功能下降,早期血运重建可改善脑灌注和恢复神经功能。(2a级推荐,B-NR级证据)
推荐意见27:成人出血型烟雾病较为常见,反复出血导致预后不良,血运重建手术能够降低再出血风险。(2a级推荐,B-R级证据)
推荐意见28:成人单侧烟雾病存在进展为双侧病变的风险,应加强随访监控,必要时进行干预。(2a级推荐,B-NR级证据)
二、随访
烟雾病具有进展性,定期随访对于观察疾病进展、监测手术效果具有重要的作用和意义,随访内容应包括脑血管成像、脑组织结构像以及脑血流灌注评价。对于保守治疗的患者,应定期行影像学检查评估疾病进展,明确是否存在脑血流灌注恶化、新发脑梗死灶以及血管变化,以便及时干预。对于脑血运重建术后患者,应在术后3个月至半年内进行复查,评估手术效果;此后的随访可根据临床症状进行调整。DSA是评估颅内血管病变进展的金标准,由于创伤较大,限制了临床应用。CTA/CTP、MRI/MRA/ASL等检查能够显示颅内血管状态,并且反映脑血流灌注以及脑组织结构,较DSA更为便捷、微创,常用于烟雾病的随访[187-189]。
推荐意见29:烟雾病具有进展性,即使在手术后仍存在疾病进展和卒中再发风险,有必要定期随访观察。(2a级推荐,B-NR级证据)
推荐意见30:建议使用头部MRI+MRA/CT+CTA进行结构与血管状态的评估,灌注检查(CTP、PET、SPECT等)等评估颅内脑血流情况,在条件允许时,可行DSA以更准确地评估侧支循环和血管情况。(2a级推荐,B-NR级证据)
三、未来研究方向
烟雾病的自然病程目前仍不明确,对于部分烟雾病患者,如出血型、无症状型的手术预后亦存在争议,有待进一步研究。
第六部分 特殊人群的烟雾病管理
一、烟雾病与妊娠
妊娠是否增加烟雾病患者的脑卒中风险存在争论,部分研究表明妊娠和产褥期并不增加烟雾病患者脑卒中风险[190-191],但亦有研究认为妊娠晚期烟雾病患者脑出血风险可能升高[192-193]。对于孕前即出现频繁TIA发作的患者,妊娠期及围产期间出现神经功能恶化的可能性高,而血运重建术可能降低这种风险[191]。
推荐意见31:无症状妊娠期烟雾病患者首选保守治疗,应维持血压平稳,分娩方式由产科评估。(2a级推荐,C-LD级证据)
推荐意见32:对合并严重脑卒中的妊娠期烟雾病患者,需组建包括神经外科、产科、神经内科、重症医学科及儿科的多学科治疗团队评估病情。(2b级推荐,C-LD级证据)
推荐意见33:妊娠期烟雾病出现TIA发作以及脑梗死的患者,以内科治疗为主,症状改善或好转后可继续妊娠。对于有症状患者建议分娩后择期行大脑血运重建术。(2b级推荐,C-EO级证据)
二、高龄烟雾病
国内单中心病例研究发现,60岁以上烟雾病患者接受颞浅动脉贴敷术后仍能获得症状改善[194]。有研究表明高龄烟雾病(65岁以上)出现临床症状发作风险逐渐降低。对于年龄70岁以上烟雾病患者的手术治疗尚缺少研究数据支持,应慎重选择干预方式[195]。
推荐意见34∶65~70岁烟雾病患者无症状或轻微症状不推荐手术治疗,合并明显临床症状者可考虑手术治疗。(2b级推荐,C-LD级证据)
推荐意见35:对于70岁以上烟雾病患者,可优先考虑药物治疗;如合并明显临床症状且经药物治疗无改善,建议多学科团队评估全身状况及手术风险与收益。(2b级推荐,C-EO级证据)
本指南基于循证医学及系统评价的方法,经过国内多家医疗及科研单位的数十位专家多轮研讨、反馈与审稿,并最终经工作组审定成稿,对当前烟雾病的临床诊疗工作具有参考价值。然而,我国烟雾病和烟雾综合征自然史、治疗策略及预后评估等方面尚缺乏足够的大规模、高质量研究支撑,部分推荐意见可能存在一定偏倚与局限,其推荐等级亦由于证据质量所限而相对较低,不具备法律强制效力。随着更多高质量循证研究的出现,本指南将不断更新,以反映最新临床管理共识并持续提升医疗服务质量。
临床医师在使用本指南时,应结合患者的具体情况、专业判断及相关医疗资源的可及性,综合施策并作出个体化诊疗决策。本指南仅作为临床与科研工作者的循证医学参考,不替代执业医师的独立判断或相关法律法规所规定的准则。编写委员会对任何基于本指南而进行的临床决策或行为所产生的后果不承担法律责任。
本指南制订专家组名单
组长:赵继宗(国家神经系统疾病临床研究中心)
副组长:王硕(北京市神经外科研究所);张岩(首都医科大学附属北京天坛医院神经外科);顾宇翔(复旦大学附属华山医院神经外科);段炼(解放军总医院第一医学中心神经外科);陈劲草(武汉大学中南医院神经外科)
执笔者:张谦(首都医科大学附属北京天坛医院神经外科);赵萌(首都医科大学附属北京天坛医院神经外科);倪伟(复旦大学附属华山医院神经外科);韩聪(解放军总医院第一医学中心神经外科);章剑剑(武汉大学中南医院神经外科);马妍(首都医科大学宣武医院神经外科)
专家组成员(按姓氏汉语拼音排序):曹勇(首都医科大学附属北京天坛医院神经外科);曾而明(南昌大学第一附属医院神经外科);陈劲草(武汉大学中南医院神经外科);陈晓霖(首都医科大学附属北京天坛医院神经外科);邸飞(首都医科大学附属首都儿童医学中心神经外科);段炼(解放军总医院第一医学中心神经外科);顾宇翔(复旦大学附属华山医院神经外科);郭华(南昌大学第二附属医院神经外科);韩聪(解放军总医院第一医学中心神经外科);胡鑫(四川大学华西医院神经外科);黄亚波(苏州大学第一附属医院神经外科);焦立群(首都医科大学宣武医院神经外科);李昊(首都医科大学附属北京天坛医院神经外科);李红伟(郑州大学附属第一医院神经外科);李姝(首都医科大学附属北京天坛医院麻醉科);栗超跃(河南省人民医院神经外科);林元相(福建医科大学附属第一医院神经外科);刘清源(首都医科大学附属北京天坛医院神经外科);刘兴炬(首都医科大学附属北京天坛医院神经外科);刘翼(四川大学华西医院神经外科);马潞(四川大学华西医院神经外科);马宁(首都医科大学附属北京天坛医院神经内科);马妍(首都医科大学宣武医院神经外科);倪俊(北京协和医院神经内科);倪伟(复旦大学附属华山医院神经外科);蒲军(昆明医科大学第二附属医院神经外科);史怀璋(哈尔滨医科大学附属第一医院神经外科);陶传元(四川大学华西医院神经外科);佟志勇(广州医科大学附属第二医院神经外科);涂献坤(福建医科大学附属协和医院神经外科);王安心(北京市神经外科研究所流行病学研究室),王东海(山东大学齐鲁医院神经外科);王刚(南方医科大学附属南方医院神经外科);王林(浙江大学附属第二医院神经外科);王嵘(首都医科大学附属北京天坛医院神经外科);王胜(华中科技大学附属同济医院神经外科);王硕(首都医科大学附属北京天坛医院神经外科);王中(苏州大学第一附属医院神经外科);肖哲(汕头大学附属第一医院神经外科);徐斌(复旦大学附属华山医院神经外科);杨新宇(天津医科大学总医院神经外科);杨咏波(南京鼓楼医院神经外科);杨中华(首都医科大学附属北京天坛医院神经内科);叶迅(首都医科大学附属北京天坛医院神经外科);尹子晗(首都医科大学附属北京天坛医院神经外科);于洮(首都医科大学附属北京天坛医院神经外科);张东(北京医院神经外科);张华楸(华中科技大学附属同济医院神经外科);张谦(首都医科大学附属北京天坛医院神经外科);张岩(首都医科大学附属北京天坛医院神经外科);章剑剑(武汉大学中南医院神经外科);赵继宗(国家神经系统疾病临床研究中心);赵黎明(河南省人民医院神经外科);赵萌(首都医科大学附属北京天坛医院神经外科);赵鹏(山东大学齐鲁医院神经外科);赵雅慧(首都医科大学附属北京天坛医院神经外科);赵元立(北京协和医院神经外科);郑秉杰(哈尔滨医科大学附属第一医院神经外科)
利益冲突 作者声明不存在利益冲突
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。














