静脉输液是危重患者的常见治疗手段,其中等渗晶体液(如生理盐水或平衡液)是最常用的选择。在重症医学中,选择生理盐水还是平衡液一直是一个重要问题。近年来,多项大型随机对照试验(RCT)研究了平衡液是否能在普通或特定重症患者中带来更好的预后,其中许多试验证实了这一假设。尽管这些RCT的广泛纳入标准表明其结论可能适用于神经重症患者,但对于以神经系统疾病为主的患者,使用平衡液是否优于生理盐水仍需探讨。本文综述了这一问题的相关性,权衡了两类液体的利弊,分析了现有数据,并展望了正在进行的RCT结果,以指导临床医生为脑损伤患者选择最佳液体。
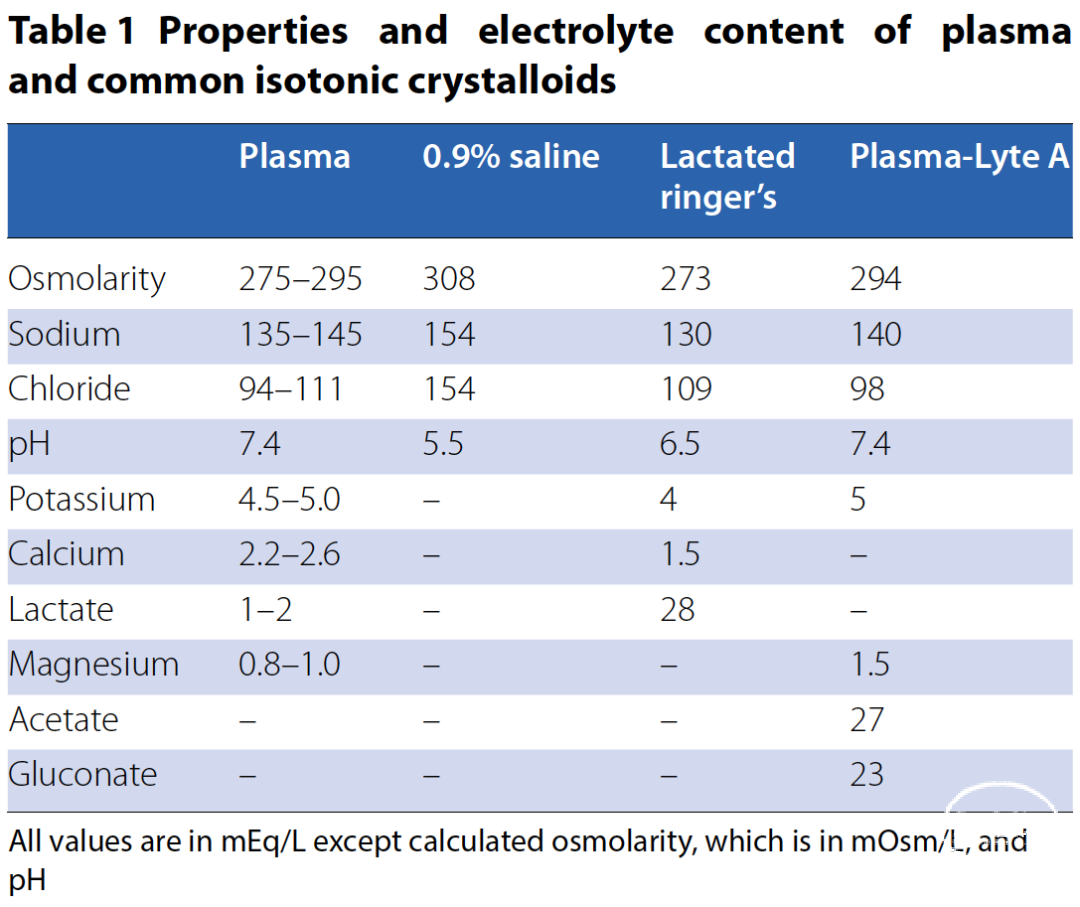
静脉输液是危重患者的常见治疗手段,主要用于复苏(快速纠正血管内容量不足)、补充(纠正无法经口代偿的液体缺失)、维持(满足每日基础需求)以及作为药物载体。临床医生常需权衡输液的时机、剂量和速度。在两种主要的等渗晶体液中,生理盐水(0.9%氯化钠)和平衡液(缓冲液)在电解质组成、渗透压和酸碱度上存在差异(表1)。生理盐水的钠和氯含量最高(154 mEq/L),渗透压(308 mOsm/L)和酸性(pH 5.5)也最高;而平衡液的电解质(如K⁺、Mg²⁺等)、pH值和渗透压更接近血浆成分。常见的平衡液包括Plasma-Lyte和乳酸林格液。
在重症监护病房(ICU)患者中,选择平衡液还是生理盐水一直是重症医学的重要问题。两者的不同成分可能带来不同的风险和获益。自2021年以来,多项大型RCT(每项研究>800例患者)已完成或正在进行[3-10],其中许多采用实用性设计以提高结果的临床适用性。
这些RCT均假设平衡液能在普通或特定重症患者中带来更好的预后,许多试验已证实这一点[4,8,11,12]。临床前研究[13,14]及部分大型RCT结果表明,生理盐水因高氯含量可能导致急性肾损伤(AKI)并增加ICU患者死亡率[12]。例如,在纳入15,802例ICU患者的SMART试验中,接受生理盐水的患者复合结局(死亡、新需肾脏替代治疗或持续性肾功能障碍)发生率高于平衡液组[9]。同样,针对808例肾移植受者的BEST-Fluid试验发现,生理盐水组的移植肾延迟恢复率更高[4]。一项基于6项RCT(34,479例患者)的贝叶斯荟萃分析显示,平衡液组的院内死亡率为16.8%(17,313例),生理盐水组为17.3%(17,166例),比值比0.962(95% CI 0.909–1.019)[15],且平衡液降低死亡率的后验概率达89.5%。
一项涵盖27个国家426个ICU的横断面研究显示,2007至2014年间,平衡液使用率从30.1%升至69.7%,而生理盐水从65.5%降至26.4%[16]。尽管大型RCT观察到的效应量可能较小,但在全球每日数十万危重患者接受静脉输液的背景下,其累积效益不容忽视。贝叶斯方法在此类分析中更具优势,它通过概率解释结果,而非传统频率学派的P值和α错误阈值,后者仅反映“零假设下结果的极端程度”,而非临床决策中的实际错误概率。
欧洲重症监护医学会关于卒中、动脉瘤性蛛网膜下腔出血(aSAH)和创伤性脑损伤(TBI)管理的共识与临床实践指南强烈推荐使用晶体液,并反对使用胶体液[17]。2011年神经重症监护学会指南[18]及2023年美国心脏协会/美国卒中协会aSAH重症管理指南[19]均推荐等渗晶体液用于容量替代治疗。然而,2023年神经重症监护学会aSAH指南[20]、2020年神经重症患者脑水肿急性治疗指南[21]及2017年(第4版)脑创伤基金会严重TBI管理指南[22]均未明确涉及液体选择问题。
尽管比较等渗晶体液的RCTs广泛纳入标准使其结果可能适用于神经重症患者,但平衡液是否比生理盐水更有利于以神经系统疾病为主的危重患者仍值得探讨。这一问题尤其适用于脑损伤患者(暂不讨论脊髓、周围神经及神经肌肉接头疾病)。对于合并内脏器官损伤或功能障碍的脑损伤患者(如TBI或aSAH患者),若生理盐水可能改善神经预后,而平衡液更有利于保护肾脏等功能,则需权衡两者对整体预后的影响。
脑损伤患者的液体需求量远超普通ICU人群,凸显了选择最佳等渗晶体液的重要性。大型RCTs中普通ICU患者首周中位输液量约2升(译者注:应该指的是每天平均值?)(IQR 0-3.5升)[5,6,9,23],而aSAH患者2周ICU期间中位输液量达25升(译者注:应该是两周总量?)(IQR 16-33升)[24-26]。aSAH后神经内分泌紊乱可导致脑性盐耗综合征,引发每日超过4-5升的多尿(超过70kg成人3-4升的血容量)[24,25]。TBI患者入院前3天常需超过5升液体复苏[27],因早期低血压显著增加死亡率[28,29]。脑性盐耗同样见于缺血/出血性卒中[31]、脑膜炎[32]及儿童神经系统疾病[33,34]。鉴于此类患者液体需求显著更高,其效应量是否大于普通ICU人群尚不明确。此外,效应方向(获益或危害)至关重要:液体复苏是TBI患者死亡率的关键决定因素[28,29],而aSAH患者15-25%的住院死亡源于未纠正的液体电解质失衡[35,36]。
平衡液的优势
平衡液因更接近生理状态,理论上可减轻脑损伤恶化。TBI和aSAH患者长期ICU治疗中常需肾毒性药物及造影剂[37],AKI发生率分别超20%和40%,且均为不良预后的独立预测因素[38-43]。研究显示高氯血症可预测aSAH患者AKI[26,43],而低氯型高渗盐水可降低AKI风险[44]。但aSAH患者的氯/钠负荷主要来自生理盐水(如25升生理盐水含225克氯化钠),远超肠内盐或高渗盐水的贡献[24,26]。过量钠补充会加剧脑性盐耗患者的尿钠排泄,导致多尿和容量缺失——遵循"钠至水随"的生理原则。SMART试验中aSAH亚组分析证实,生理盐水组尿量显著高于平衡液组[24]。低血容量会损害器官灌注,增加AKI、心肺功能障碍及血管痉挛期脑梗死风险[45,46]。因此平衡液可能通过减少氯负荷降低AKI风险,通过控制钠负荷改善脑性盐耗时的液体平衡,并潜在降低死亡率。
生理盐水的优势
生理盐水可能减轻脑水肿和缺血导致的继发性损伤——这两者是脑损伤预后的明确预测因子。TBI和aSAH管理的核心是降低颅内压并维持损伤脑组织灌注(尤其在血管痉挛期)。生理盐水的高渗透压可能比平衡液更有效控制脑水肿。此外,生理盐水pH 5.5引起的酸中毒可能通过扩张脑血管维持脑灌注。所有普通ICU患者的实用性RCTs[4,5,9]及SMART中TBI/aSAH亚组[24,47]均显示,无论输液总量如何,生理盐水组血浆pH和碳酸氢盐水平均低于平衡液组。
美国单中心随机对照试验SMART[9]的亚组分析显示,在该中心神经重症监护单元使用平衡晶体液具有统计学显著获益。但需谨慎解读这一结果,因为该单元收治的主要是相对健康的择期脑部和脊柱术后患者。目前关于创伤性脑损伤(TBI)和动脉瘤性蛛网膜下腔出血(aSAH)患者的数据仅来自几项等渗晶体液RCT的事后亚组分析,这些分析提供了有价值的初步见解。
对SMART和BaSICS试验中TBI患者的事后分析表明,随机接受生理盐水治疗的患者住院死亡率低于平衡液组[47,48]。近期一项贝叶斯个体患者数据荟萃分析显示,在1,961例TBI患者(占总患者5.7%)中,平衡液组住院死亡率为19.1%(999例中191例),而生理盐水组为14.7%(962例中141例)(比值比1.424[95%置信区间1.100-1.818])。平衡液增加TBI患者死亡率的后验概率高达97.5%。
在SMART试验纳入的78例aSAH患者中,平衡液组死亡率显著升高。具体而言,生理盐水组39例患者中有2例(5%)在90天内死亡,而平衡液组35例患者中有9例(26%)死亡(校正比值比0.06;[95%置信区间0.00-0.50])[24]。值得注意的是,平衡液组患者更常发生脑疝或脑缺血导致的死亡。该事后亚组分析还显示,生理盐水组患者的神经功能结局有改善趋势。
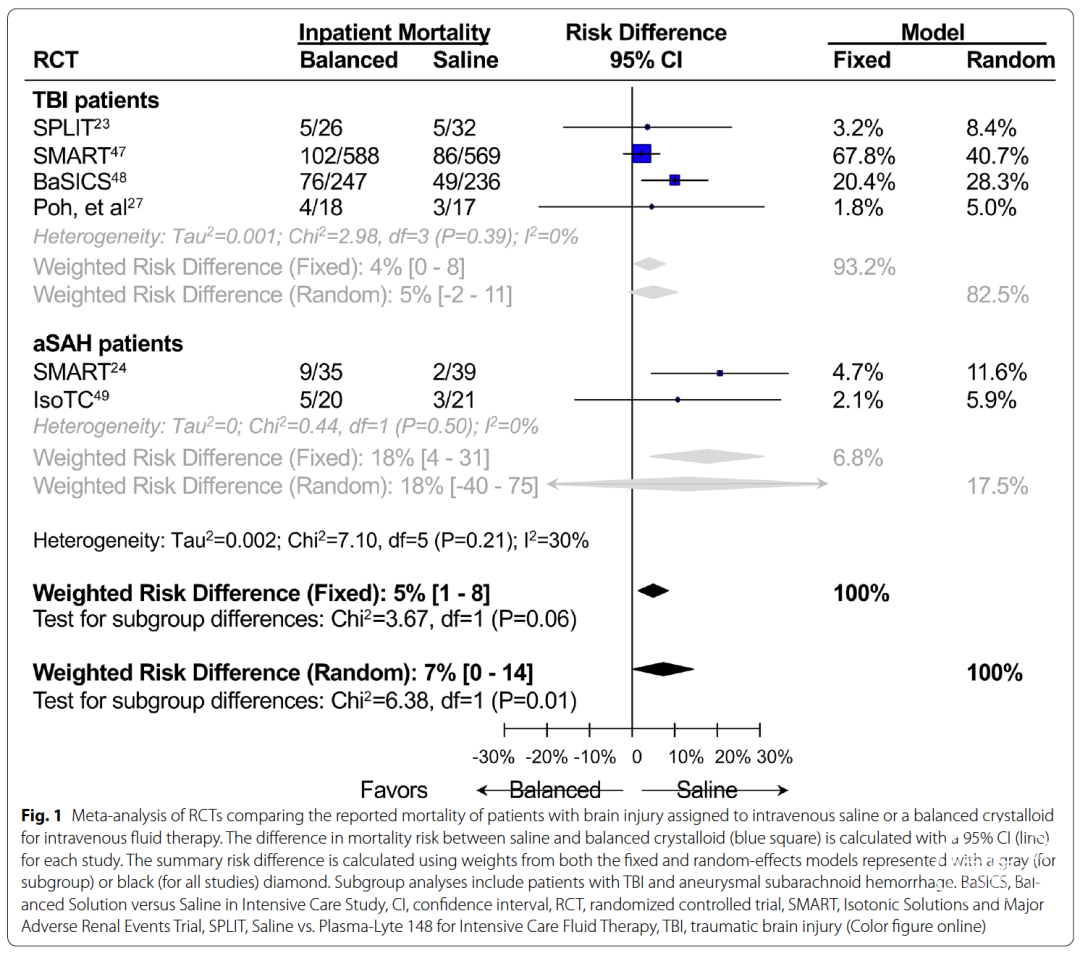
总体而言,这些数据以及两项规模较小的RCT[27,49]是目前指导临床医生为脑损伤危重患者选择等渗晶体液的有限依据。通过传统荟萃分析比较这些RCT中脑损伤患者使用生理盐水或平衡晶体液的死亡率(图1;需注意IsoTC RCT[49]包含羟乙基淀粉溶液),结果显示接受生理盐水治疗的TBI和aSAH患者死亡率较低。
现有数据存在若干局限性:首先,TBI和aSAH患者并非大型RCT的主要目标人群,显示有效的事后分析可能因多重检验导致I类错误;其次,两组间的复苏充分性未知,而充分复苏对TBI和aSAH患者至关重要,液体类型可能无法挽救复苏不足导致的不良结局,例如SMART事后分析显示TBI患者实际输液量低于预期[47];第三,TBI在类型和严重程度上具有异质性,亚组分析缺乏对不同TBI分型的信息,这些分型具有不同的自然病程和干预需求(如高渗盐水使用),控制高渗盐水使用很重要,因为不同组别的钠和氯负荷累积量不同,可能对脑部产生不同影响;此外,也不清楚TBI是孤立发生还是多系统创伤合并内脏损伤的一部分,相关管理和联合干预信息有助于减少结果疑虑;第四,aSAH研究样本量小且为单中心数据,限制了统计可信度和外推性。
在神经重症患者中,等渗晶体液(如生理盐水或平衡液)的静脉输液治疗优于胶体液(尤其是羟乙基淀粉),后者需谨慎使用。近期随机对照试验(RCT)和个体患者数据荟萃分析表明,对于广泛ICU患者群体,平衡液较生理盐水能降低急性肾损伤(AKI)风险并改善死亡率。因此,平衡液在静脉输液治疗中的应用日益受到青睐。
然而,与其他器官(如肾脏)相比,损伤后的大脑可能具有独特性。有限数据表明,脑损伤患者使用平衡液时死亡率可能更高。这一信号提示我们需审慎对待近期RCT和荟萃分析结果在神经重症领域的普遍应用。需要开展确定性研究来验证这一发现,这将有助于挽救未来脑损伤患者,并阐明液体成分对脑损伤恢复的影响。
未来针对脑损伤患者的RCT应严格规范高渗盐水的使用方案,以避免其对研究结果的干扰。对于同时存在脑和肾损伤的患者,确定性研究将有助于明确决定死亡率和残疾程度的主要器官。
若存在某种能带来更好神经功能预后的等渗晶体液,重症医学将受益于中介分析,以揭示血清电解质(钠、氯或碳酸氢盐/pH)中何者是影响预后的主要驱动因素。这三种电解质水平均受生理盐水和平衡液的调节。现有数据表明,它们的血清浓度或累积剂量可能具有预后价值。例如,2022年一项使用重症监护医学信息市场-IV(MIMIC-IV)数据库中1,787例aSAH患者的研究发现,在八种准确率超过90%的机器学习模型中,这三种电解质始终位列预测住院死亡率的前五位变量[51]。这些模型分析了包括人口统计学特征、临床数据、生命体征和实验室检查值在内的65个以上变量。识别主导预后的关键电解质还可能提示潜在的临床机制,如脑水肿(钠/渗透压)、肾损伤(氯)或血管舒张/灌注(碳酸氢盐/pH)。
尽管截至2024年6月30日,ClinicalTrials.gov上尚无注册中的直接比较生理盐水与平衡液对TBI患者疗效的RCT,但一项名为"aSAH患者晶体液选择与神经功能预后"(临床试验编号NCT04043598)的研究已在欧洲启动患者招募。该研究旨在320例aSAH患者中验证以下假设:与乳酸林格液(一种平衡液)相比,使用生理盐水进行静脉输液治疗可减少临床相关性血管痉挛。通过比较神经功能残疾和死亡率(研究的次要终点),该试验将为"哪种静脉输液能为脑损伤患者带来更好预后"这一问题提供重要答案。
Neurocrit Care
. 2025 Apr;42(2):715-721. doi: 10.1007/s12028-024-02139-3. Epub 2024 Oct 8.
Which Intravenous Isotonic Fluid Offers Better Outcomes for Patients with a Brain Injury?
*本文转载自微信公众号“脑血管病及重症文献导读”,脑医汇获授权转载
![]()
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
投稿/会议发布,请联系400-888-2526转3。





