病例一
●女性,61岁,因“视力下降1年余”入院。
●1年前无明显诱因出现视力下降,双眼视物模糊,近期症状渐渐加重。
●查体无阳性体征,实验室检查未见异常。(神志清醒,口角无歪斜,四肢肌力正常,生理反射存在,病理反射未引出。)
●眼科检查:右眼颞下方,鼻下方视野缺损,左眼颞侧及鼻下方视野缺损。
术前MR
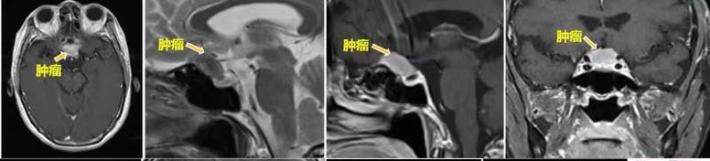
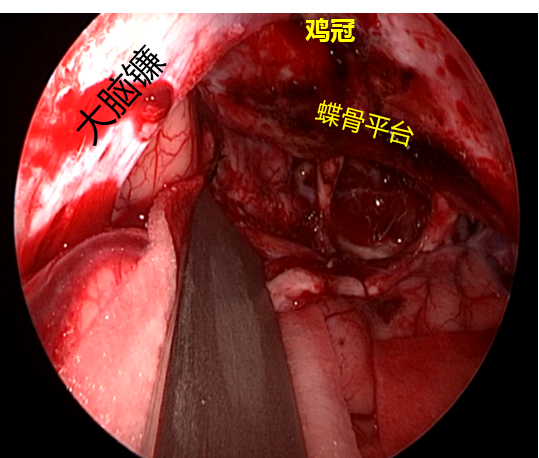
额外侧入路
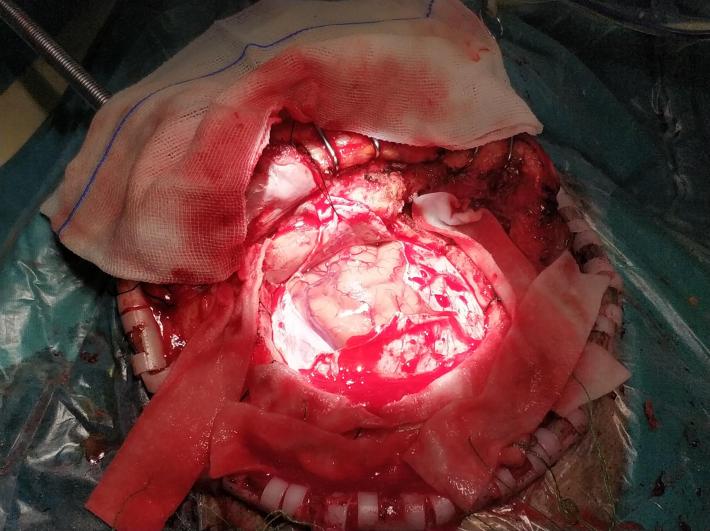
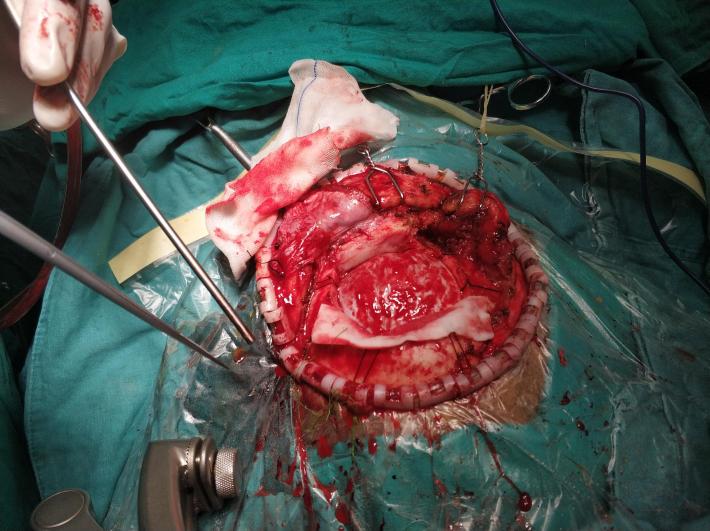
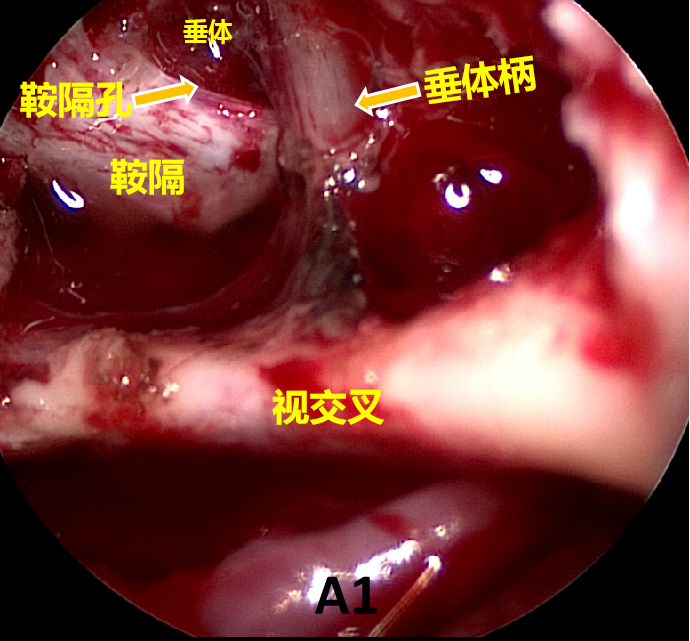
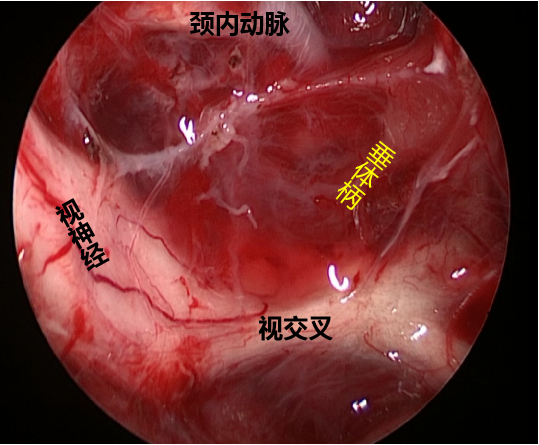
术中内镜所见
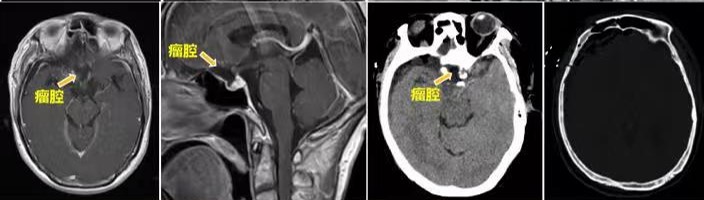
术后复查MR及CT
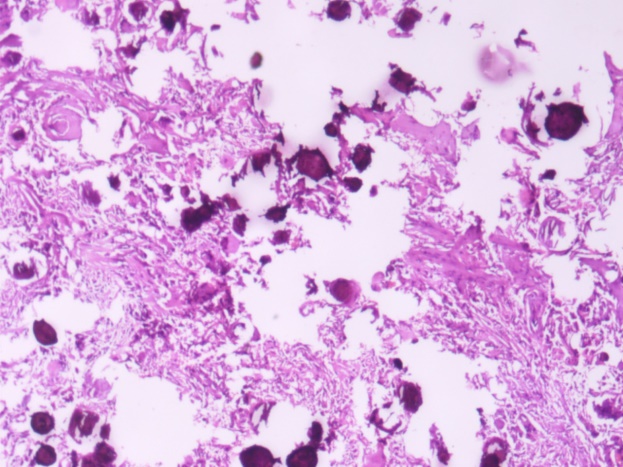
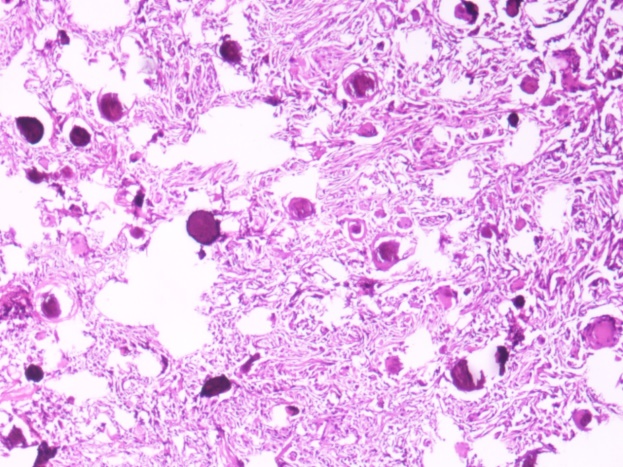
术后病理:鞍区肿物活检:送检“鞍区肿物”砂粒体型脑膜瘤(WHO Ⅰ级)。
术后患者恢复良好

病例二
●女性,47岁,因“头痛伴右眼视力下降1年,加重7天”入院。
●1年前无明显诱因出现额部头痛,呈持续性胀痛。7天前患者头痛较前加重,夜间不能入睡,伴右眼视力下降速度加剧。
●入院体查:眼科检查:右眼视力0.02(仅能模糊看到眼前有人),右眼:颞上、颞下、鼻下视野缺损。
●视觉诱发电位:双眼视觉诱发电位异常。
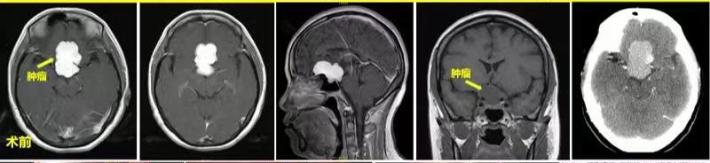
术前MR及CT
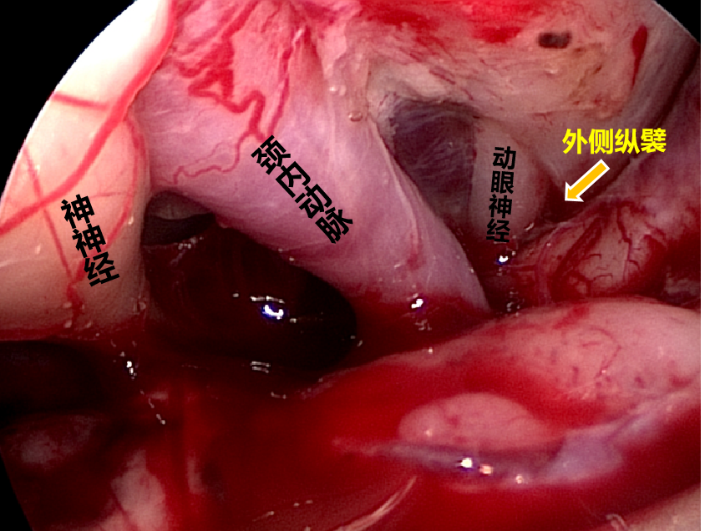
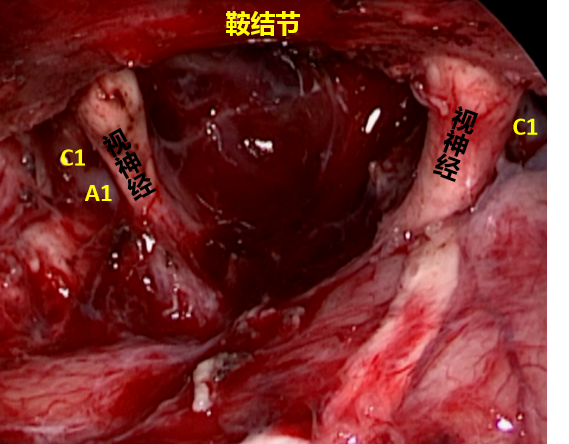
术中内镜所见
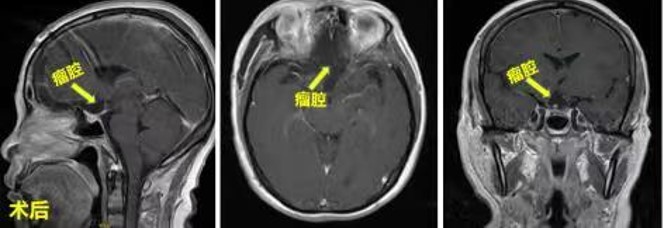
术后复查
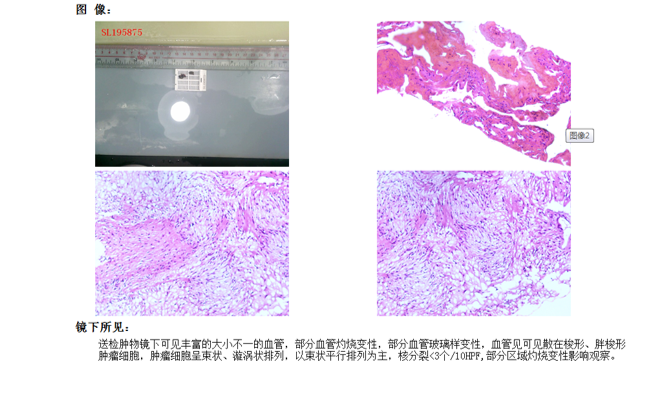
术后病理:病变符合“鞍区”脑膜瘤,WHOⅠ级,血管瘤型/纤维母细胞型。
眼科复查
●术后第6天,眼科复查:右眼视力0.5(恢复到能看清远处物体)。
术后恢复良好

鞍结节-鞍隔脑膜瘤的手术入路
●翼点入路(经典入路)
●额部经纵裂入路
●冠状入路(创伤大,必要时需要结扎矢状窦)
●眶上锁孔入路
●额外侧入路
●经鼻内镜(难度大,开展少,经验少)
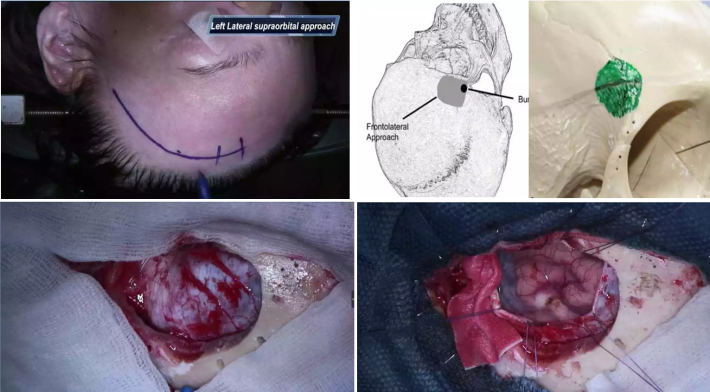
额底外侧入路
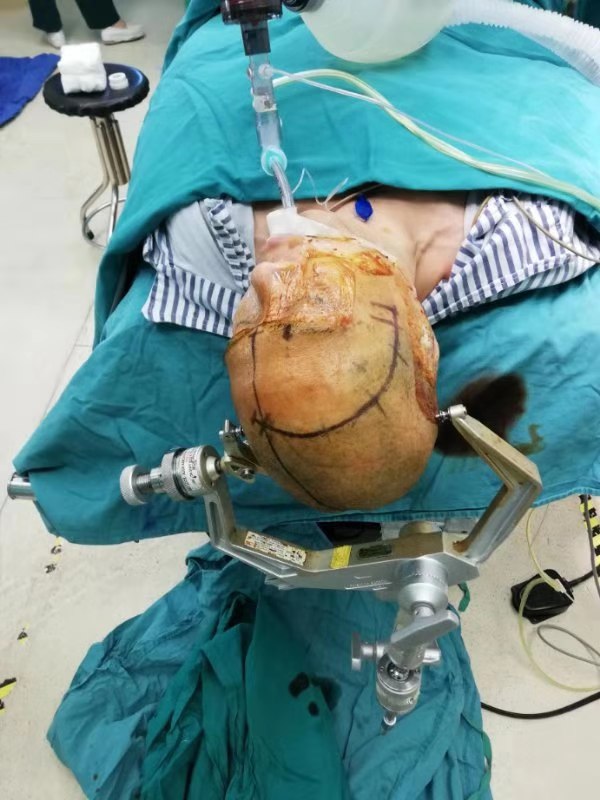
①体位:头部向对侧旋转20°~45°并且下垂15°,头轻度下垂;②解剖标志及皮肤切口:用龙胆紫标出重要解剖标志(颧弓、额骨颧突、额窦、颞上线及侧裂投影)。切口起自颧弓上缘,耳屏前至少5mm以避免损伤面神经额支。切口紧贴发际内缘弧向前方直到中线旁1cm (发际低者可以缩小切口至同侧眉弓中点垂直线交点);③软组织切开:牵开皮瓣,在两层颞浅筋膜间分离,避免损伤颞肌筋膜浅层内走行的面神经额支。从颞肌额部附着处切开,用骨膜剥离器从骨膜下适当游离约0.5cm,暴露额骨角突;④开颅及硬膜剪开:额骨颧突处钻孔后,铣刀沿颞前线稍外侧向上弧向中线约3cm后向下至眶顶后向外铣至钻孔处, 游离骨瓣约3.0cm×2.5cm,注意避免打开额窦,眶上骨窗的内缘要磨平,充分暴露前颅底,硬膜以眶顶为基底弧形剪开。
额外侧入路
手术策略
1.先断肿瘤基底血运,减少出血。
2.根据肿瘤的质地,大小采取先瘤内减压,或是完整切除。
3.仔细辨别肿瘤与视神经及颈内动脉及分支血管及垂体,下丘脑关系,避免误伤。
4.充分利用四大间隙,避免暴力的牵拉。
5.必要时保留与神经及重要血管紧密粘连或包绕的肿瘤。
6.内镜与显微镜结合,避免术野盲区。

宁波,男,广州市红十字会医院神经医学部副主任、神经外科主任,暨南大学及贵州医科大学硕士生导师,北京天坛医院博士后,美国Berrow Neurological Institute访问学者,现任广东省医师协会神经外科医师分会常务委员、脑病精准诊疗与修复分会副主任委员、广州市医学会神经外科分会常务委员、广东省医学教育协会神外专委会常务委员、广东省中西医结合学会神经外科专业委员会常务委员、广东省健康管理学会神经外科专业委员会常务委员、广东省行业协会头颈外科分会常务委员、广东省行业协会神经外科分会委员、广东省医师协会神经修复专业医师分会委员。担任《Oncology Letter》、《Neurological Sciences》、《Molecular Medicine Reports》、《中华临床医师杂志》、《Cancer Translational Medicine》、《Translational Surgery》、《中国现代医生》审稿专家。曾获“市级优秀中青年专家”、“羊城好医生”等称号。从事医、教、研工作20年,能熟练掌握神经外科常见病及多发病的诊断治疗。熟练掌握颅内常见肿瘤切除、脑血管疾病、颅脑外伤等手术技术。承担多项国家级基础及临床实验课题,获市级科技进步奖多项。发表SCI论文多篇,主编及参编论著多部,个人申请专利6项。













