动脉瘤的分布可能与狭窄的位置高度相关
本期为大家特别分享:郑州大学第一附属医院姚智强教授的精彩讲座内容《动脉瘤合并狭窄治疗新思路》,欢迎大家阅读和分享!
*文末附讲座视频,完整学习请以视频为主

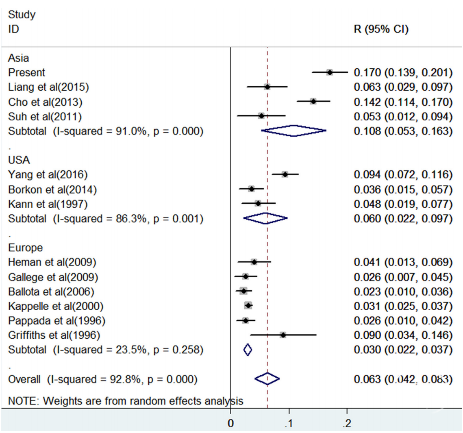
地区发病率
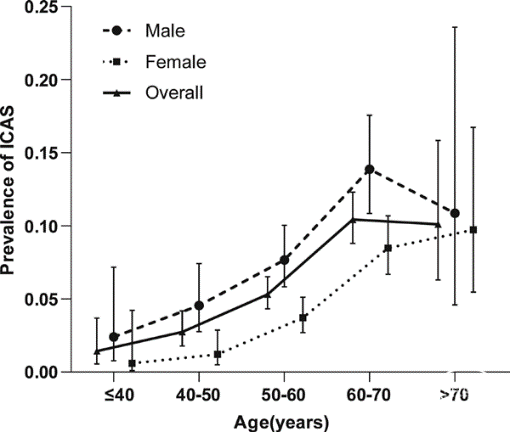
年龄发病率
在临床实践中,未破裂颅内动脉瘤合并颅内外动脉狭窄的情况越发多见。2018年的Meta分析提示,颈动脉狭窄患者中未破裂颅内动脉瘤(UIA)的总患病率为6.3%,其中3项在亚洲进行的研究,汇总患病率为10.8%[1]。动脉粥样硬化性颅内动脉狭窄与颅内动脉瘤共存研究(CAIASA研究)表明,未破裂颅内动脉瘤患者中的颅内动脉粥样硬化性狭窄(ICAS)的总患病率为6.2%,并随着年龄的增加,从1.4%(<40岁)增加到10.4%(60-70岁)[2]。患病率的地区与年龄分布,表明我国老年人相较于人群总体可能有更大的疾病负担。
国人动脉粥样硬化性狭窄是缺血性脑卒中的重要原因,合并动脉瘤的血管狭窄并不鲜见;
临床研究数据查阅多篇文献报道 3%~9%不等。这类患者再梗死和出血的双重风险给脑卒中二级预防带来了困难;
高血压和动脉粥样硬化与动脉瘤及狭窄等疾病相关联;
同时载瘤动脉狭窄和动脉瘤发生后,都可导致动脉血流的复杂变化,增加了原有危险因素,也增大了动脉瘤破裂风险。
动脉瘤与狭窄距离较近,载瘤动脉的狭窄可以导致血流动力学改变,动脉壁损伤加重,有可能会增加动脉瘤的发生率和促进狭窄的进展。
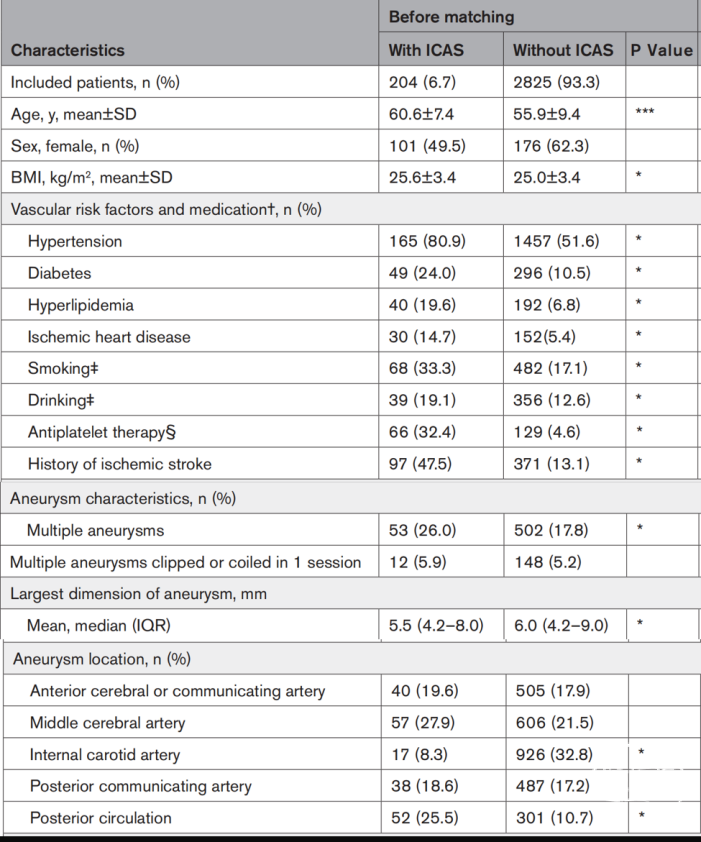
在北美症状性颈动脉内膜切除术试验(NASCET试验)中[3],UIA合并颈动脉狭窄的患者与仅有ICAS的患者相比,也发现吸烟患者发生UIA的几率于不吸烟患者(p=0.03)。然而,有UIA和没有UIA的患者,平均年龄均为66岁,并且UIA主要分布在前循环。
这提示动脉瘤的分布可能与狭窄的位置高度相关。
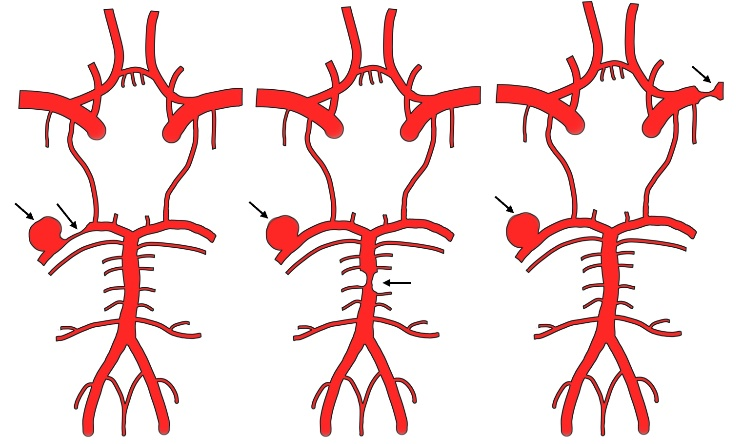
依次为载瘤动脉狭窄,串联病变和并联病变
动脉瘤合并动脉狭窄的分类主要考虑解剖因素
1)根据动脉瘤和动脉狭窄是否处于同一血管区域,可分为串联病变(同一流域)和并联病变(不同区域)。
2)串联病变可通过动脉狭窄和颅内动脉瘤的相对位置,进一步分为动脉瘤近端狭窄和动脉瘤远端狭窄。
3)载瘤动脉狭窄是串联病变的特殊情况,此时两者分布在同一动脉解剖分段上。
目前,还没有针对动脉瘤合并动脉狭窄的治疗共识,根据治疗顺序不同,可以归纳为:优先进行颅内外动脉狭窄的治疗、优先进行颅内动脉瘤的治疗以及同期治疗。当前的矛盾在于:
1)如果先处理动脉狭窄,可能因颅内灌注压增加导致动脉瘤破裂,抗栓药的使用也可能增加动脉瘤破裂风险。
2)如果先处理动脉瘤,可能会有更高的缺血风险,术中全身麻醉下可能出现低灌注诱发的急性缺血性卒中。
3)如果同期处理,虽然可以短时间内解决两者的相关症状,但可能增加栓塞等并发症风险。
基于对不良事件的顾虑,已有研究对不同治疗策略进行探讨。





综合文献报道对于载瘤动脉狭窄合并颅内不规则动脉瘤的高危患者,同时行动脉狭窄成型以及颅内动脉瘤栓塞可能是更合理的选择。
但同期治疗,涉及同期治疗的文献多为病例报告,缺乏高质量证据,需要进一步的研究。
合并载瘤动脉狭窄的颅内动脉瘤治疗策略
(管主任团队)
狭窄合并未破裂动脉瘤治疗策略
1、动脉瘤远、近段均有狭窄;
2、狭窄预扩张后动脉瘤栓塞;
3、动脉瘤栓塞后狭窄后扩张;
4、载瘤血管狭窄重,动脉瘤栓塞前后都需要球囊扩张;
5、动脉瘤栓塞前后都需要球囊扩张(不同支架选择)。
狭窄合并破裂动脉瘤治疗策略
1、单纯填塞;
2、一期动脉栓塞、二期球囊扩张并放置支架;
3、颈内动脉起始部狭窄合并远端动脉瘤;
4、动脉夹层狭窄合并动脉瘤。
合并载瘤动脉狭窄的颅内动脉瘤治疗
(四步法)

合并载瘤动脉狭窄的颅内动脉瘤治疗并发症
(出血、缺血)

临床病例:











临床病例
点击阅读:
有"球"必"答",锦囊妙技|郑州大学第一附属医院:ANSWER技术治疗右侧颈内动脉C6段狭窄合并C7段动脉瘤应用体会
全息手术丨姚智强教授:右侧颈内动脉末段重度狭窄合并动脉瘤——球囊、支架辅助动脉瘤栓塞术一例
病例总结
●对于串联病变狭窄合并动脉瘤,狭窄紧邻瘤颈时,一般是优先处理狭窄;
●传统治疗方法在处理狭窄时可能需要交换球囊和微导管的步骤,对于狭窄合并动脉瘤这一类病变,交换过程会增加出血的风险。
●Fastunnel®输送型球囊扩张导管处理狭窄合并动脉瘤的优势:
(1)在处理狭窄过程中,使用零交换进行对病变处理,扩张完之后Fastunnel®不用撤出可进行释放支架,减少交换过程中的并发症,同时减少时间。
(2)弹簧圈填充之后Fastunnel®可以直接进行释放动脉瘤辅助支架。在动脉瘤栓塞的过程中可以进行球囊辅助,如果出现动脉瘤破裂时可进行球囊充盈阻断血流,减少并发症。
●狭窄合并动脉瘤操作步骤简化,相当于“四合一”,化繁为简,“预扩张、球囊临时铺助、球囊保护、支架置入”。同时避免了预扩张后局部夹层,再进栓塞导管的风险因素简化且安全了步骤。
●整个过程改变了传统治疗狭窄和动脉瘤的两种术式,不仅减少并发症提高手术效率,而且遇到突发动脉瘤出血的也可以球囊充盈阻断血流,对于病人又多了一层安全保障,更有意义。
总结
我们在工作中对狭窄并发动脉瘤治疗策略为:
1、载瘤动脉狭窄合并颅内不规则动脉瘤的高危患者,同时行动脉狭窄成型以及颅内动脉瘤栓塞可能是更合理的选择。
2、载瘤动脉为狭窄血管的动脉瘤尽量予以栓塞治疗;
(1)动脉瘤≥5 mm;
(2)如动脉瘤3-5 mm,参考因素包括:动脉瘤上泡状凸起或伴仔瘤,家族成员中有SAH病史,有影像证据显示动脉瘤生长或形态变化,高血压患者,患者高度顾虑。这种高危颅内动脉瘤应予栓塞治疗;
(3)若动脉瘤与狭窄血管非同一动脉且动脉瘤直径<3mm可密切观察;
(4)动脉瘤位于颈动脉海绵窦段或者颅外段可密切观察。
3、狭窄治疗的指征包括:
(1)为责任血管;
(2)狭窄率≥50%。对动脉瘤的治疗,结合动脉瘤的部位、大小、治疗的难易程度以及患者的年龄、身体基础条件等因素向患者做出治疗建议。
合并载瘤动脉狭窄的颅内
动脉瘤治疗策略经验与选择总结
(管主任团队)
●脑血管病需要神内、神外、介入的协同关注、需要急救、影像科的大力配合
●介入治疗对部分脑血管病患者能最大限度地减少痛苦和创伤,减少致残率,社会效益大
●神经介入对从业医生的技术操作水平和临床经验要求均比较高,需要专职投入
●需要有一支配合密切、娴熟的MDT团队
●需要与心内科同道合作一一心脑血管一趟车!
●神经外科、神经介入、神内药物
●三条生命线
●——专业关注脑血管综合规范治疗,
举重若轻,化繁为简。
点击上方二维码
查看更多“介入”内容
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
投稿/会议发布,请联系400-888-2526转3。





