点击或扫描上方二维码,查看更多“脑肿瘤”内容
胶质母细胞瘤(GBM)是一种最常见且致命的恶性脑瘤,患者接受治疗的过程中还经常会面临白细胞减少的副作用,这种副作用可以持续6个月到一年。不仅如此,白细胞减少与生存期缩短也存在关联,不过白细胞数量持续下降的具体原因及其与生存期缩短之间的确切联系至今仍旧困扰着科学家。
在一项由美国华盛顿大学医学院放射肿瘤学系主导的新近研究中,作者揭示了导致GBM患者治疗后白细胞减少的至少一个原因,并提出了一种提高小鼠存活率的潜在治疗策略。相关研究结果在线发表于2023年1月25日的《SCIENCE TRANSLATIONAL MEDICINE》(IF: 19.319)上。

研究者采集并分析了20名放化疗GBM患者的外周血,其中有半数患者在治疗后出现了白细胞计数偏低的情况。研究者发现,在白细胞水平偏低的患者中,髓源性抑制细胞(MDSCs)——一种抑制免疫系统的细胞——显著增加。随后,研究者在小鼠研究中确定了肿瘤照射导致的MDSCs增加与白细胞抑制之间的因果关系。
随后,通过在放疗(RT)期间使用精氨酸酶-1抑制剂(CB1158)或磷酸二酯酶-5抑制剂(他达拉非)对MDSCs进行药理抑制,研究者成功消除了放射诱导的淋巴细胞减少,提高了受试小鼠的存活率。具体而言,所有仅接受放疗的GBM小鼠平均在第40天内死亡,而接受放疗联合任一抑制剂的小鼠在第120天试验结束时仍有50%-60%存活。
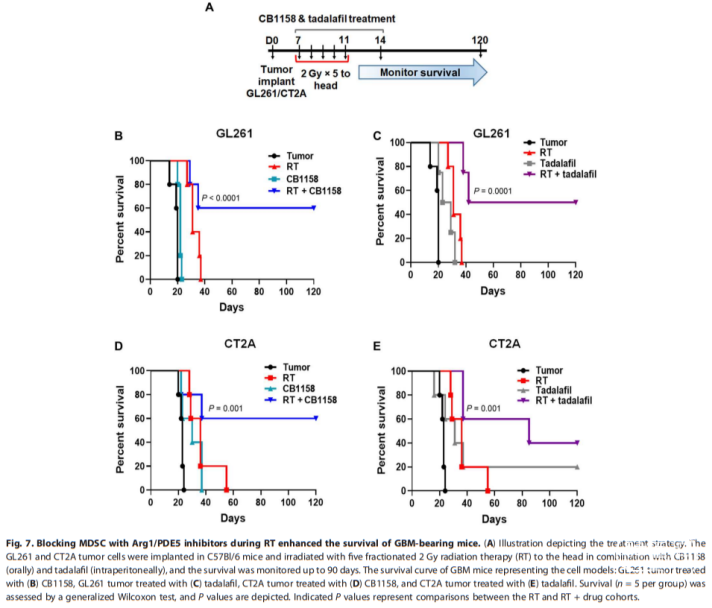
值得一提的是,抑制剂CB1158正处于治疗实体瘤的临床试验阶段,包括治疗结直肠癌、肺癌和膀胱癌等;他达拉非也已获得美国食品和药品监督管理局(FDA)的批准,用于治疗包括勃起功能障碍(ED)和肺动脉高压等其他疾病。
为了进一步证实上述发现,研究者进行了一项小型临床试验,将他达拉非与标准放疗联合用于GBM患者。据研究者称,试验的结果非常鼓舞人心,部分患者对这种试验性治疗的反应良好。目前,该项工作正在接受另一本科学期刊的审查,同时研究者还致力于开发比这两种抑制剂更具潜力的新疗法,以此阻断MDSCs。
文章来源:
Ghosh S, Huang J, Inkman M, Zhang J, Thotala S, Tikhonova E, Miheecheva N, Frenkel F, Ataullakhanov R, Wang X, DeNardo D, Hallahan D, Thotala D. Radiation-induced circulating myeloid-derived suppressor cells induce systemic lymphopenia after chemoradiotherapy in patients with glioblastoma. Sci Transl Med. 2023 Jan 25;15(680):eabn6758. doi: 10.1126/scitranslmed.abn6758. Epub 2023 Jan 25. PMID: 36696484.
共同第一作者、共同通讯作者、华盛顿大学医学院及巴恩斯-犹太医院西特曼癌症中心放射肿瘤学副教授兼脑瘤中心联合临床主任Jiayi Huang博士表示:“我们知道,对于淋巴细胞计数低的患者来说,他们的情况比其他患者更加糟糕。为了改善这些患者的预后,延长他们的生命,我们需要了解白细胞减少的原因及其缩短生存期的机制。”
共同通讯作者、新近从华盛顿大学医学院转至俄克拉荷马大学健康科学中心的Dinesh Thotala博士表示:“我们想确认是否可以使用抑制剂来阻断MDSCs并提高对放疗的应答。最终,我们采用两种抑制剂分别联合放疗,发现多个GBM小鼠模型的生存率得到了明显的改善。”
“MDSCs在体内具有正常的功能作用,”为GBM患者开发临床试验的Huang博士表示:“在怀孕期间,身体会制造MDSCs来抑制免疫细胞,避免其攻击胚胎或胎儿。但是,胶质母细胞瘤却利用这一正常的过程来实现自己的目的。此外,肿瘤放射会触发身体产生大量的MDSCs并导致患者的白细胞减少,这种情况有时会持续数月。我们的研究表明,针对MDSCs使用抑制剂联合放疗可能是一种振奋人心的新策略,可以改善GBM的治疗。”





