基本信息
患儿,性别男,年龄9月18天,因“右上肢活动减少9月余,MRI发现颅内占位2天”入院。患儿出生后即发现右上肢活动较左上肢差,左上肢及双下肢活动可。
查体
左侧肢体活动自如,右上肢能自行抬起,活动较左侧差,双下肢活动自如,四肢肌张力正常。余神经系统查体未见明显阳性体征。
术前头部MRI平扫+增强示
左侧额顶枕叶巨大混杂信号肿块伴瘤内出血,呈明显不均匀强化:原始神经外胚层肿瘤?多形性胶质母细胞瘤?
术中情况
全麻满意后取右侧卧位,取左侧顶部倒L字形切口开颅,铣下颅骨,悬吊硬脑膜,弧形剪开硬脑膜,见脑组织膨出,张力稍高,显微镜下经皮层造瘘深约0.5cm可见肿瘤组织,呈烂鱼肉状,实性,质韧,边界不清,血运丰富,大小约10*8cm,显微镜镜下双极电凝分块肉眼全切肿瘤,详细止血,逐层缝合。术中出血约1000ml,术后患儿双侧瞳孔等大等圆,对光反射存在。
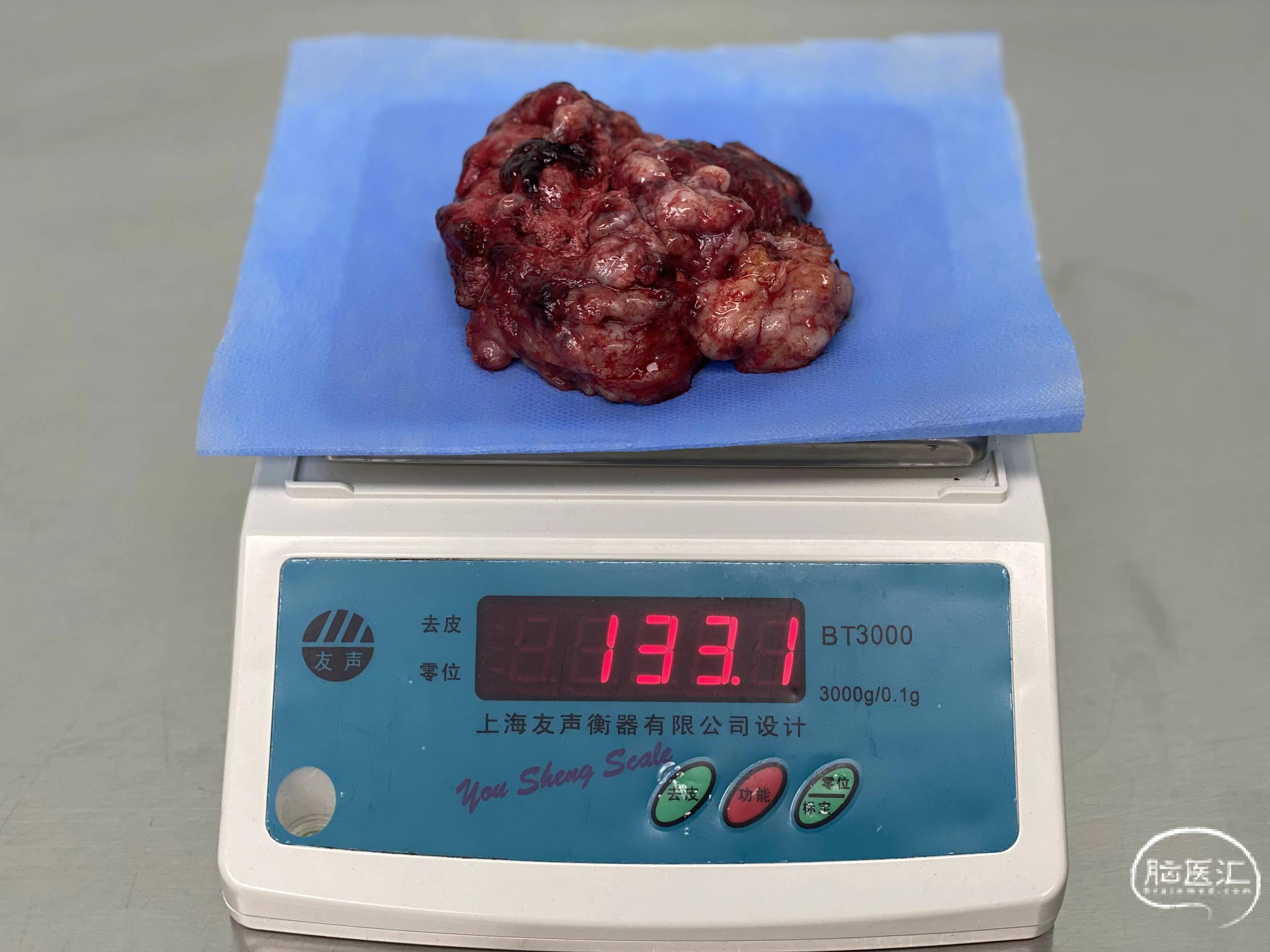

术后
术后1月复查头部MRI
术后病理结果


手术前后患儿生活照对比


总结
胶质母细胞瘤(GBM)是星形细胞肿瘤中恶性程度最高的胶质瘤,由分化差的肿瘤性星形细胞构成,细胞呈多形性、核异型性、高核分裂活性、血管血栓形成、微血管增生和坏死是其组织学特征。GBM占所有恶性中枢神经系统肿瘤的47.7%,占胶质瘤的56.5%,年发病率约3.21/10万。GBM诊断主要依靠CT及MRI检查等影像学诊断,一些MRI特殊序列如DWI、DTI、PWI、MRS等对于提高诊断水平及判断预后有重要意义。GBM的治疗以手术、放疗、化疗以及其他综合治疗为主。手术治疗原则是最大范围安全切除,其基本目的包括:解除占位征象和缓解颅内高压症状;解除或缓解因脑胶质瘤引发的相关症状,如继发性癫痫等;获得病理组织和分子病理,明确诊断;降低肿瘤负荷,为后续综合治疗提供条件。在原有手术+同步放化疗基础上,靶向治疗、电场治疗、免疫治疗、光动力学治疗等手段也逐渐应用于国内外临床。GBM的预后取决于肿瘤的性质、部位、治疗方式、是否及时与彻底、患者年龄与状态等条件。目前在多种手段联合治疗下,患者的中位无进展生存期约为5.6-6.9月,中位总生存期约有15-20月。根据美国脑肿瘤注册中心(CBTRUS)2000-2015年的统计数据,GBM的1年、2年、5年和10年生存率分别为40.2%、17.4%、5.6%和2.8%。
作者简介

吴水华 副主任医师,副教授
神经外科主任,硕士学位,南华大学医学院本科毕业,华中科技大学同济医学院硕士毕业,副主任医师;
湖南省儿童医院神经外科创始人;
中华医学会神经外科分会长沙市神经外科委员会委员;
中国妇幼协会小儿神经微创学组常务委员;
褚福堂儿童医学研究中心神经外科分会常务委员;
中国医师协会神经修复委员会委员;
非公立医疗协会神外专委会委员;
湖南省儿童医院国际化人才培养的精英人才。
湖南省儿童医院神经外科
学科概括:神经外科是我省首家独立小儿神经外科病房,成立于2017年4月12日,编制床位40张,本科室为湖南省重点学科。目前为湖南省规模较大、技术力量较雄厚的儿童先天中枢神经系统畸形及颅骨畸形的诊疗中心,在省内开展多学科合作模式,设有小儿脑肿瘤MDT病房。
诊疗团队:拥有副主任医师1名,主治医师3名,住院医师6名,含专业的神经电生理监测医师一名,其中神经外科医学博士1名,硕士9名。
科室主任吴水华,副主任医师,医学硕士,曾在英国利物浦儿童医院神经外科、上海儿童医学中心神经外科、中南大学湘雅医院神经外科进修学习,长期从事小儿神经外科临床工作,积累了丰富的临床经验,擅长小儿神经外科常见病及急性颅脑创伤。尤其擅长脊髓栓系,狭颅症,脑积水,颅内肿瘤,颅内动静脉畸形,颅内血管瘤等疾病的治疗。
工作范围:主要收治各类小儿神经系统先天性畸形疾病:狭颅症(颅缝早闭),脑积水,神经管闭合不全(脊髓栓系综合征,脊柱裂,脊膜膨出,脊髓脊膜膨出等),脑膨出,蛛网膜囊肿等;各类颅内肿瘤;脑血管病;痉挛性脑瘫;重型颅脑损伤,脑出血,头皮肿块;药物难治性癫痫等。
新技术开展情况:
1.应用3D打印颅骨模型(1:1)精准实施颅骨重建手术,改良额眶骨前移并重塑(FOAR)术式治疗狭颅症。
2.新生儿及婴幼儿股脑DSA造影检查,救治儿童最小年龄为7天。
3.神经介入治疗小儿脑血管病(最小年龄为2月龄动脉瘤)。
4.应用超声吸引刀和术中神经电生理监测辅助治疗先天性神经管发育不全。
5.术中超声导航颅内肿瘤切除术。
6.杂交手术:血管栓塞介入联合开颅治疗儿童颅内巨大富血管肿瘤。
7.颞前动脉间接搭桥治疗烟雾病。
8.神经内镜治疗复杂性脑积水、蛛网膜囊肿,脑室内肿瘤活检术。
9.开展省内首例背跟神经离断术治疗痉挛性脑瘫患者。
10.联合治疗:神经内外科联合诊断难治性癫痫,开展迷走神经刺激术。
11.微创(单侧椎间孔入路)治疗终丝型脊髓栓系。














