【Ref: Palmini A, et al. Epilepsia. 2013 Dec;54 Suppl 9:18-24. doi: 10.1111/epi.12438.】
发育不良性肿瘤在临床上多以癫痫为主要表现。这类肿瘤经常伴有周边皮质发育不良,但对肿瘤与周边皮质发育不良的致痫性关系至今没有统一认识。巴西圣卢卡斯医院神经外科的Andre Palmini等在2013年12月的《Epilepsia》上发表文章,讨论发育不良性肿瘤与附近皮质发育不良的致痫关系,作为《肿瘤及肿瘤相关性癫痫》的第四篇论述。
发育不良性肿瘤是一种良性的胶质神经元肿瘤,进展缓慢,多发于边缘系统或边缘系统旁皮质,在MRI图像上清晰可见。发育不良性肿瘤发生癫痫的原因可能为,①肿瘤的神经元成分具有高兴奋性;②肿瘤诱导周围脑组织产生癫痫样放电。发作期或发作间期的密集痫性放电(discharges)直接从肿瘤发出时,单一肿瘤切除术后癫痫可获得缓解。已有研究发现肿瘤周边的癫痫发作起始区(ictal-onset zones),当肿瘤切除而发作起始区不全切除时,癫痫的发生与周边发育不良皮质(adjacent dyslaminated cortex)相关,不是由肿瘤直接诱发。
根据肿瘤周围皮质的MRI表现和组织病理学特点,可以将这类病变归为局灶性皮质发育不良(Focal cortical dysplasia,FCD),尤其是 FCD I型——以皮质发育不良、结构紊乱为特点。FCD是难治性癫痫的一个主要病因。发育不良性肿瘤多伴周边FCD,这两种“致痫病变”有“双重病理机制”假设。
“双重病理机制”可从不同角度理解:①发育不良性肿瘤与周边皮质发育不良是两个不同的致痫病灶,手术应考虑两个病灶同时切除。②周边皮质发育不良可以发展为发育不良性肿瘤;有的患者通过切除肿瘤即可达到癫痫缓解,有的患者需要扩大切除范围至肿瘤周边的异常结构。③肿瘤周边发育不良皮质既不是肿瘤的一部分,也不是共同来源的异常结构,而是偶然发现的没有致痫性的结构,FCD切除与不切除对癫痫预后都没有较大影响(图1)。

图1. 发育不良性肿瘤与FCD关系的假设。A.实体肿瘤是一个致痫病灶,其周围发育不良的皮质为另一个致痫病灶(双重病因);B.实体肿瘤和周围皮质是同一个病灶的不同发展阶段;C.实体肿瘤是致痫病灶,周围皮质不致痫。
国际抗癫痫联盟(International League Against Epilepsy,ILAE)最近修订局灶性皮质发育不良的分类,将皮质发育不良和海马硬化或胶质神经元肿瘤归为FCD III 型,提示病变周围发育异常的结构参与癫痫发生。
有文献报道,对胚胎发育不良性神经上皮肿瘤(DNTs)从影像学、组织病理学以及颅内立体定向脑电图三个方面展开研究。
组织病理学将DNTs分为单纯型、复合型和弥漫型三种亚型。单纯型DNTs仅有特殊胶质神经元成分;复合型包含特殊胶质神经元成分和胶质结节,偶尔伴发FCD;弥漫型缺乏胶质神经元成分但具有胶质结节并可伴发FCD。
依据DNTs的MRI影像学表现可分为3个亚型(图2),MRI亚型可对应一定的组织病理学特点。DNTs的MRI I型:病灶界限清楚,有囊性变或多囊性变和特发胶质神经元成分;组织病理学上可以是单纯型或复合型。MRI II型表现为结节状,囊性变与不规则实体成分的混合体;组织病理学无特异性。MRI III型,表现为灰白质界限不清,皮质组织层层重叠;组织病理学无特异性。文献中将DNTs患者划分为两组“解剖功能群”:A群包括MRI I型或II型,具有单纯型、复合型或弥漫型的组织病理学特点,多位于颞叶或非颞叶的新皮质;B群则指MRI III型和具有弥漫型组织学特点的患者,多位于颞叶内侧或基底区域。弥漫型DNTs比复杂性和简单型伴有更多的皮质发育不良。

图2. A、B.MRI显示病灶;C.大体观;D.婴儿性促结缔组织增生性星形细胞瘤(WHO I级),显示病灶和邻近皮质(HE×50);E. 病灶旁发育不良的皮质。(NeuN×50)。
立体定向脑电图(SEEG)可以把不同类型DNTs的电生理学数据、解剖部位以及组织病理学结合起来。SEEG显示,各种类型的DNTs的肿瘤参与发作起始区的组成。A群DNTs多位于新皮质,发作起始区通常局限于肿瘤内;大约三分之二的B群DNTs发作起始区明显大于肿瘤范围,大都侵及颞叶内侧结构。颞叶内侧DNTs可能同时存在肿瘤、FCD和颞叶内侧硬化的致痫性,意味着“三重病理机制”。其中,B群的MRI III型,结构变异复杂,致痫灶常超出肿瘤本身。目前不清楚颞叶内侧发育不良是否比新皮质发育不良更易致痫,也不清楚肿瘤外的致痫灶切除不全还是肿瘤切除不全所导致患者的预后不佳。在术中皮质脑电图(Electrocorticogram,ECoG)的引导下切除致痫灶时发现,大多数的节细胞胶质瘤和DNTs有两种放电模式:高频持续的棘波放电和低频间断的棘波放电。前者大都在肿瘤自身和周围组织内,必须手术切除所有典型癫痫放电区域。而低频间断的棘波通常出现在远离病灶的脑区,对癫痫预后并无多大影响(图3)。癫痫复发的患者大都是因为肿瘤没有全切除。

图3. 术前及术中皮质所见和ECoG。A.涉及实体肿瘤(黑线圈出)和紧邻皮质(蓝线圈出)的棘波;B.实体肿瘤切除后,临近部位存在持续棘波。病人术后癫痫消失已一年。
手术切除包括节细胞胶质瘤、DNTs、卫星病灶和FCD后,残留的低频ECoG与预后之间没有联系。在ECoG引导下,全切除发育不良性肿瘤,可使大部分患者获得癫痫完全缓解;肿瘤部分切除的患者中仅小部分癫痫缓解。同样,在ECoG引导下,全切除肿瘤周边发育不良组织,可使大部分患者获得癫痫完全缓解;部分切除者,癫痫控制较差。肿瘤位于颞叶内侧的患者,颞叶内侧结构尤其是海马硬化也应该包括在切除范围之中(图4)。
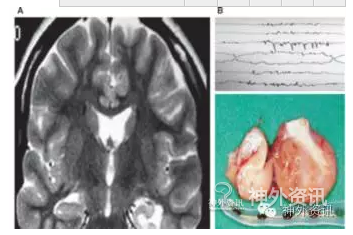
图4. 颞叶近中线节细胞胶质瘤的ECoG记录。A.MRI-T2像见肿瘤位于左侧颞叶近中线部位,伴随同侧海马萎缩;B.8导联硬膜下条带ECoG记录与切除灶比较,显示肿瘤产生较大的致痫性电活动。
(复旦大学附属华山医院马成鑫、冯睿编译,复旦大学附属华山医院吴劲松教授、王知秋教授审校,《神外资讯》主编、复旦大学附属华山医院陈衔城教授终审)
相关回顾
更多资讯请关注神外资讯微信公众号:neurosurgerynews



