“浙二神外周刊”每周病例回顾,提出最优化的临床治疗分析和随访指导意见。专业讨论意见仅代表浙二神经外科团队观点,如有不同见解,欢迎同道斧正! 每期讨论病例资料及整理均为“浙二神外周刊”原创,“浙二神经外科”授权官方合作新媒体《神外资讯》发布,其他网络媒体转载,请务必注明出处!
病史简介
患者:女,50岁,因“右侧面部麻木5年余,发现颅内肿瘤1年余”于2015-12-14入院。
患者5年余前无明显诱因出现右侧面部麻木,无头痛、头晕等,也无明显加重,未诊治。1年余前因双下肢无力去当地医院行腰椎MRI检查,发现腰椎管内肿瘤,并于当地医院行椎管内肿瘤切除术,术后病理回报示“神经鞘瘤”(未见病理图片)。住院期间行头颅MRI检查发现右侧桥小脑角占位,因当时腰椎管肿瘤手术后下肢肌力差而先回家康复治疗。现为行颅内肿瘤手术治疗来我院门诊。既往有白癜风20余年。
入院查体:右侧颜面部感觉减退,角膜反射正常,余颅神经无殊;双上肢肌力V级,双下肢肌力IV级,四肢肌张力不高,双侧病理征未引出;全身多处皮肤白斑;腰部见一长约10cm瘢痕。
诊疗经过
入院后进一步行头颅MRI增强检查,显示右侧鞍旁沿岩骨上方跨中后颅窝生长囊实性占位,大小约32mmx38mmx32mm,实性部分T1WI呈等低信号,T2WI呈高于脑实质信号,其内混杂团块状短T1短T2出血信号区,其前内侧见半环状类脑脊液液性信号,病灶占据右侧Meckel腔,边界清,后缘压迫脑桥及右侧小脑中脚。增强后实性部分中等强化,右侧卵圆孔增大。右侧三叉神经脑池段显示不清,右侧面听神经未见异常。
影像诊断:右侧Meckel腔及桥小脑角区占位,考虑三叉神经瘤伴出血可能大(图1)。
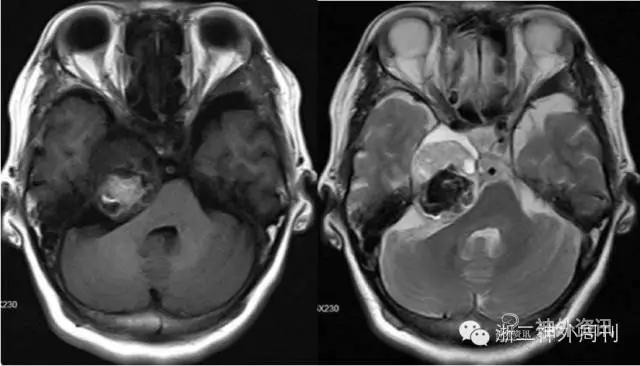

图1. MRI增强检查显示右侧颅中窝底及后颅窝骑跨型肿瘤。
MRA示:右侧中后颅窝肿块伴出血,推移右侧颈内动脉海绵窦段,邻近右侧后交通动脉、右侧大脑后动脉、小脑上动脉,轻度受压推移(图2)。
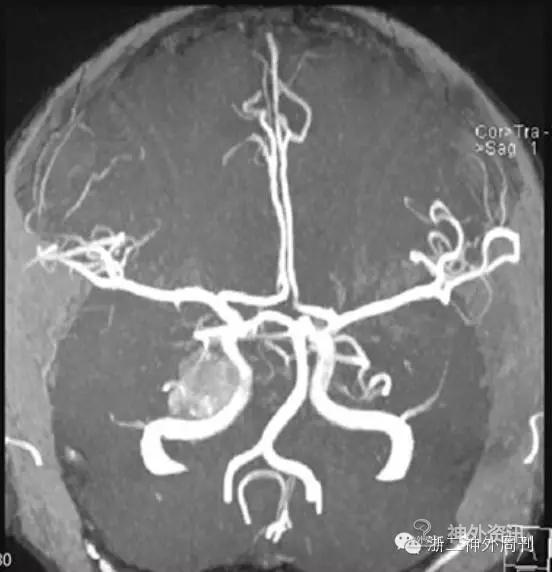
图2. 右侧中后颅窝肿瘤出血。
头颅CT及骨窗示:右岩骨尖旁见一肿块,周围伴蛋壳状钙化,周围骨质未见明显破坏(图3)。
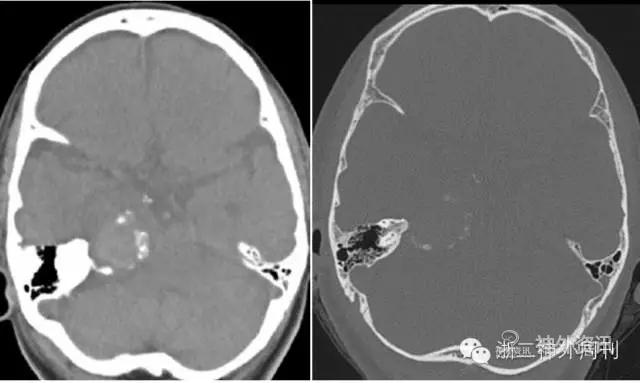
图3. CT平扫及骨窗位显示右岩骨尖旁见一肿块,周围伴蛋壳状钙化。
科室术前讨论,考虑肿瘤为良性,性质神经鞘瘤考虑,脑膜瘤待排。完善相关术前检查后,行右颞下经天幕入路肿瘤切除术,术中抬起颞叶,切开小脑幕,幕下见肿瘤组织,黄色,血供一般,质韧,内部见蛋壳样钙化及陈旧出血(图4)。仔细分离,全切肿瘤。
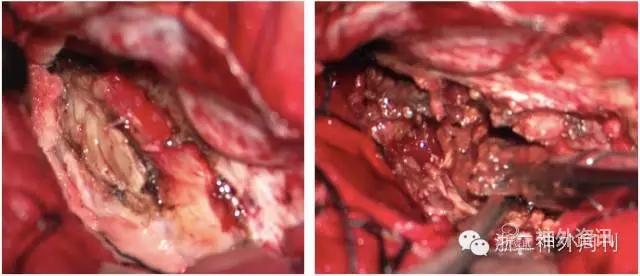
图4. 术中见黄色肿瘤组织,陈旧出血及蛋壳样钙化。
术后病理诊断:神经鞘瘤,出血囊性变,纤维包裹伴钙盐沉积。免疫组化结果符合神经鞘瘤:GFAP+,S-100+,EMA-,CK(AE1/AE3)-,NF-,Ki-671%,CD34血管+(图5)。
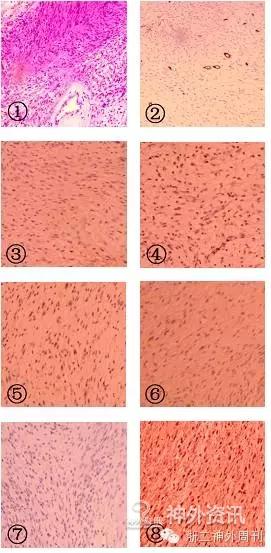
图5. 病理图片:①HE染色;②CD34;③EMA;④GFAP;⑤Ki-67;⑥NF;⑦NSE;⑧S-100。
术后患者右颜面部麻木症状略好转,无其他神经功能影响,恢复良好,顺利出院。术后复查头颅CT及MRI增强显示肿瘤全切满意(图6)。
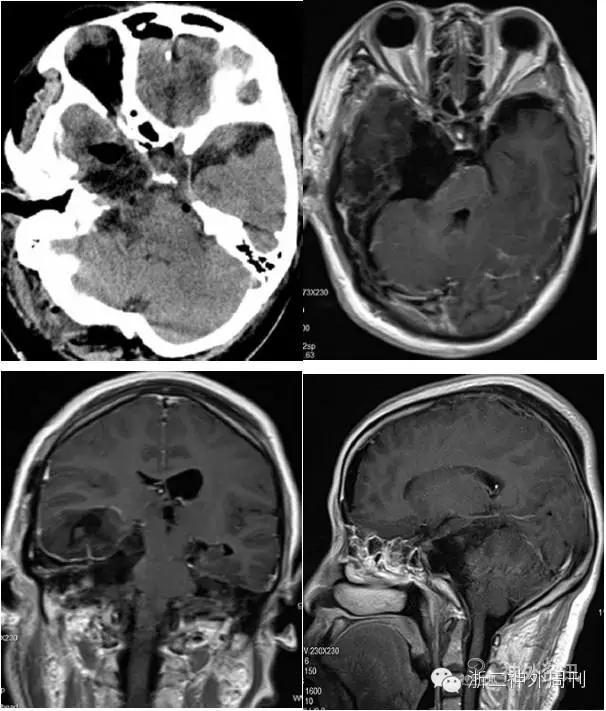
图6. 术后头颅CT及MR增强显示肿瘤全切。
讨论
三叉神经鞘瘤起源于三叉神经根、半月节或三周围支鞘膜的雪旺细胞,是颅内少见的良性肿瘤,占颅内肿瘤的0.07%~0.36%,占颅内神经鞘瘤的0.8%~8.0%[1]。Jefferson及Yoshida[2,3]等将三叉神经鞘瘤分为四型。I型:中颅窝型,肿瘤主要位于中颅窝。II型:后颅窝型,肿瘤主要位于后颅窝,桥小脑角区。III型:中后颅窝型(哑铃型),肿瘤横跨中、后颅窝。IV型:颅内外型,肿瘤延伸到颅外眼眶、上颌窦及颞下窝等部位。本病例肿瘤横跨中、后颅窝,为III型三叉神经鞘瘤。
三叉神经鞘瘤术前诊断主要依据临床表现及影像学检查。增强MRI是其最重要的检查手段。一般肿瘤在T1像呈低信号或低等混合信号,T2呈高信号。肿瘤多呈实性,部分肿瘤内可见囊变,囊内信号与脑脊液信号相似。注射Gd-DTPA后,实性病灶呈均匀明显强化,囊性病灶常呈环形强化[9,10]。CT上,肿瘤常呈等或稍低密度,也可因发生囊变、出血或坏死,呈低或略高密度,或各种混杂密度,病灶边界清晰,周围水肿不明显。增强扫描示病灶不均匀明显强化,发生囊性变时呈环形强化。当病灶邻近骨质有破坏或吸收时,骨窗CT上可清晰可见,以岩尖骨质改变最为明显。由于三叉神经鞘瘤伴钙化极其罕见,因而若CT上发现有钙化灶,往往会忽略三叉神经鞘瘤的诊断。
三叉神经鞘瘤伴瘤内出血的病例非常少见,文献上仅有个案形式报道。Kubota等人于1981年首次报道一例三叉神经鞘瘤伴瘤内出血病人[4],自那以来,文献上共报道了10余例类似病人[5-7]。瘤内出血的原因目前尚无定论,可能与肿瘤内的血管瘤样扩张破裂有关[8]。
三叉神经鞘瘤伴瘤内钙化的病例更加罕见,Goel[9]等人于报道了一组24例三叉神经鞘瘤病人,其中有1例合并钙化,但文章中未详细描述这例病人的具体资料。Liu[10]等报道了一组84例三叉神经鞘瘤病人,其中有1例合并钙化,但文章中也未描述这例病人的具体资料。
本例三叉神经鞘瘤患者同时合并有出血和钙化,尚未见有文献报道。如同机化型慢性硬膜下血肿一样,我们考虑该病例的钙化原因可能也和该三叉神经鞘瘤瘤内出血后,血肿吸收不完全导致的机化有关。
本病例术前增强MRI显示肿瘤内出现T1高信号,T2低信号,考虑为出血信号,并且肿瘤前内见环状液性信号,符合三叉神经鞘瘤伴出血。但头颅CT及骨窗示肿瘤周围伴蛋壳状钙化,且周围骨质未见明显破坏。由于三叉神经鞘瘤伴钙化极其罕见,因此进一步做了头颅MRA检查,以除外动脉瘤可能。但术前诊断仍然不是很明确。术中发现结合术中冰冻和最终病理及免疫组化结果,证实为神经鞘瘤出血伴钙化,为以后类似病例术前诊断提供了参考。
参考文献
1. Zhang L, Yang Y, Xu S, Wang J, Liu Y,Zhu S. Trigeminal schwannomas: a report of 42 cases and review of the relevantsurgical approaches. Clin Neurol Neurosurg. 2009 Apr; 111(3): 261-9.
2. Yoshida K, Kawase T: Trigeminalneurinomas extending into multiple fossae: surgical methods and review of theliterature. J Neurosurg 91: 202–211, 1999.
3. Jefferson G. The trigeminal neurinomawith some remarks on malignant invasion of the gasserian ganglion. ClinNeurosurg 1955; 1: 11–54.
4. Kubota T, Hayashi M, Yamamoto S. Subarachnoid hemorrhage due to trigeminal neurinoma. Surg Neurol 1981; 16: 157-60.
5. Sastri SB, Dwarakanath S, ChandramouliBA. Trigeminal schwannoma with intratumoral hemorrhage: report of a case andreview of literature. Neurol India. 2011 Sep-Oct; 59(5): 773-5.
6. Ooi GC, Peh WC, Fung CF. Case report:Acute haemorrhagic presentation of trigeminal neuroma. Br J Radiol1996; 69: 363-5.
7. Lieu AS, Howng SL. Trigeminal neurinomapresenting as intratumoral hemorrhage--case report. Kaohsiung J Med Sci1998;14:181-5.
8. Asari S, Katayama S, Itoh T, TsuchidaS, Furuta T, Ohmoto T. Neurinomas presenting as spontaneous intratumoralhemorrhage. Neurosurgery 1992;31:406-11.
9. Goel A, Shah A, Muzumdar D, Nadkarni T,Chagla A. Trigeminal neurinomas with extracranial extension: analysis of 28surgically treated cases. J Neurosurg. 2010 Nov; 113(5): 1079-84.
10. Liu XD, Xu QW, Che XM, Yang DL.Trigeminal neurinomas: clinical features and surgical experience in 84patients. Neurosurg Rev. 2009 Oct; 32(4): 435-44.
感谢浙医二院放射科蒋飚主任提供影像学资料及诊断,病理科张布衣、李百周主任提供病理资料及诊断。
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科郑建整理,徐锦芳副主任医师、沈宏主任医师审校,张建民教授终审)
往期回顾
更多资讯请关注神外资讯微信公众号:neurosurgerynews




