
作者:黄震雨、向光宇
指导老师:银文、王苟思义、蒋星军
病例介绍
患者,女,40岁,因“停经1.5年,头痛、视力下降1年,加重伴呕吐1月”入院。
患者1年半前出现停经,未予重视。1年前无明显诱因出现枕部持续性头痛,伴双眼视力下降(右眼为著)、右侧小腿乏力。1月前头痛加重,伴恶心呕吐,当地医院头部MRI示“鞍区巨大占位;脑积水”,予激素替代、甘露醇降颅压等治疗。为求进一步诊治收入我院。患者既往体健,无慢性病史、手术史、过敏史。
体查:神清语利,双瞳孔等大等圆,直径约3mm,对光反射灵敏。视力左:0.2,右:0.08,右眼视野粗测:颞侧、鼻侧、上方视野缩小;左眼视野粗测:颞侧视野缺损,鼻侧上方视野缩小。四肢肌力5级,肌张力正常,四肢腱反射(++)。深浅感觉粗侧正常。克、布氏征阴性,巴氏征阴性,一字步不稳。
入院后完善鞍区磁共振平扫增强扫描,显示鞍区、鞍上区及三脑室可见一等稍长T1混杂T2信号肿块灶,大小约为59mm×43mm×32mm,边界尚清,增强后呈不均匀明显强化,可见束腰征。视交叉上抬,双侧颈内动脉部分包绕。双侧侧脑室扩张,周围见片状稍短T1信号,提示幕上脑积水伴间质性脑水肿(图1)。激素水平:皮质醇(8am)305.9nmol/L、催乳素(PRL) 52.89 ng/mL↑、游离三碘甲状腺原氨酸(FT3) 2.64 pmol/L、游离甲状腺激素(FT4) 9.4 pmol/L、生长激素:0.08 ng/mL。
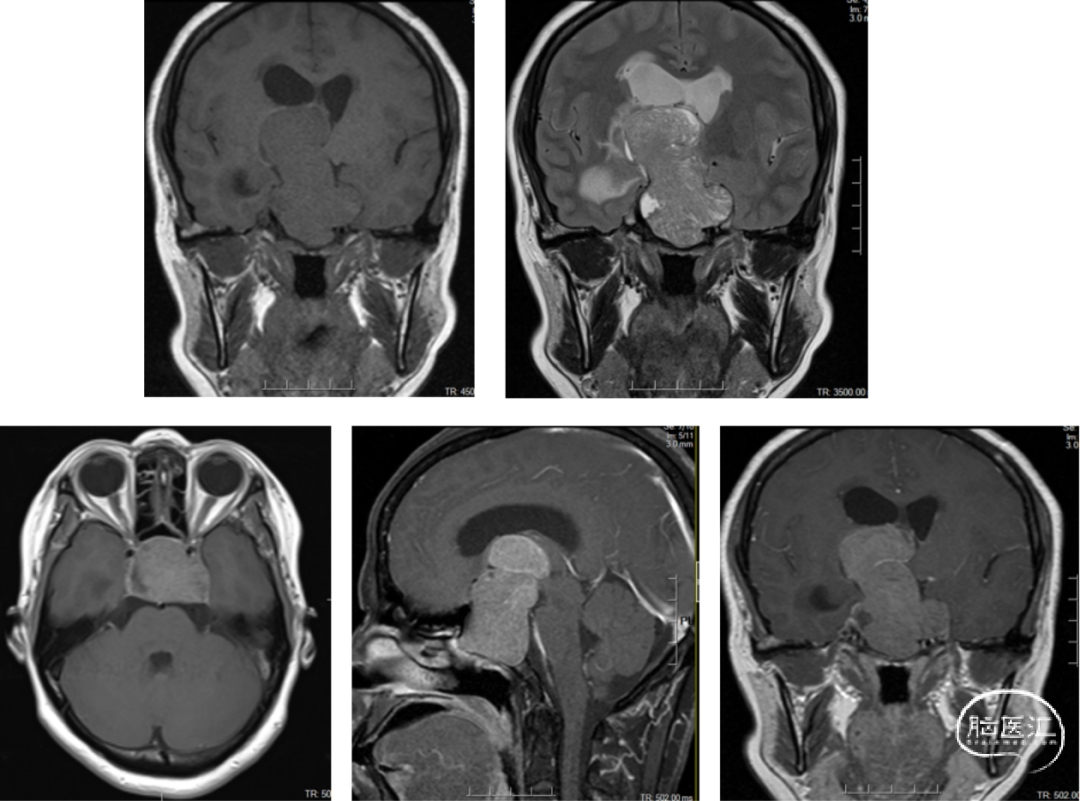
图1. 术前磁共振。肿瘤位于蝶窦、鞍内、鞍上、三脑室,可见束腰征。
完善术前准备,全麻下行神经内镜下经鼻腔-蝶窦垂体瘤切除术。内镜下从右侧鼻腔进入,充分暴露肿瘤,见肿瘤呈灰黄色,质地较软,与双侧海绵窦内侧壁及后方垂体粘连紧密,大小约5.9cm×4.3cm×3.2cm。依次切除蝶窦、鞍内及三脑室内肿瘤。肿瘤呈葫芦样分隔,切除鞍上肿瘤直至三脑室,见大量脑脊液涌出,完整保留正常三脑室底及室壁结构,实现全切。使用脂肪组织及阔筋膜,联合人工硬膜、鼻中隔粘膜瓣多层重建鞍底,填塞纱条。术程顺利,术中出血约500ml,输血2U。
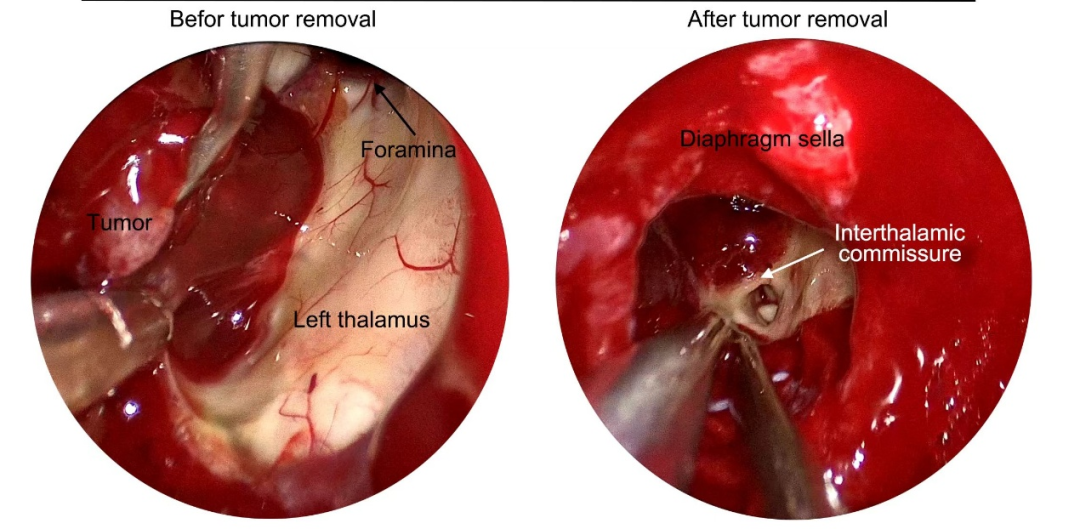
图2. 内镜术中图像
术后予抗炎、护胃、抗尿崩、激素替代、腰穿、营养支持等治疗,恢复良好。复查激素示:皮质醇(F)8AM 11.1 ug/dl、FT3 2.33 pmol/L↓、FT4 9.22 pmol/L。术后复查头颅MRI,显示术区见少许长T1长T2信号及移植物填充,增强后术区边缘及鼻窦壁见线样强化,肿瘤全切。术后2周口鼻无明显流血流液,予以拔出纱条,腿部伤口愈合良好,予以拆线。病理提示:(鞍区肿物)垂体腺瘤。
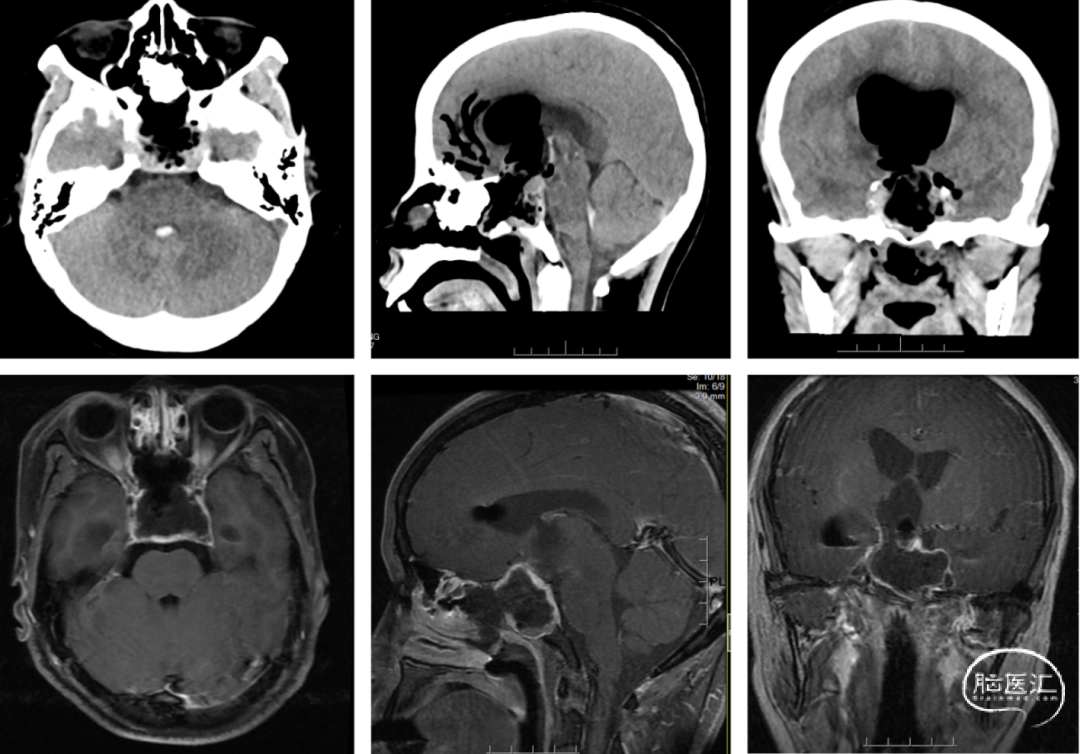
图3. 术后CT及磁共振检查示:肿瘤全切除,颅底重建良好。
患者近期来我院门诊复查,情况良好,视力明显改善,已经能下地干农活。复查激素示:皮质醇(8am)146.800 nmol/L↓、FT3 3.200 pmol/L、FT4 7.940 pmol/L↓、TSH 1.7177 μIU/mL,电解质及血糖正常。目前服用左旋甲状腺激素片25μg qd,氢化可的松片 10mg bid,密切随访中。
讨 论
垂体瘤是最常见的中枢神经系统肿瘤之一,其中巨大垂体腺瘤(直径>4cm)因压迫视交叉、海绵窦、三脑室等结构,手术难度大。功能型巨大垂体腺瘤属于良性肿瘤,发病机制暂未明确,目前主要认为其发生可能和自身免疫细胞内在缺陷、下丘脑调节功能紊乱等因素有关[1-3]。除泌乳素腺瘤外,目前临床对该病的治疗仍以手术切除为主,但兼顾保留垂体功能与最大范围切除肿瘤,仍是神经外科医生面临的棘手问题[4]。
手术作为首选治疗方式,以最大安全范围内切除肿瘤为原则,以解除肿瘤占位效应,控制激素水平为目标。手术方式主要分为开颅显微镜操作和经鼻神经内镜两种。开颅手术的主要优点是肿瘤暴露充分,可操作空间大,利于术中止血;主要缺点是手术时间长,术中损伤大,恢复周期长。相比之下,随着近年来内镜设备及手术技术的蓬勃发展,其可以实现抵镜观察,视野佳,创伤小,术后恢复快的优势逐渐凸显,然而其脑脊液漏风险仍不容忽视[5]。对本例侵入三脑室占位的巨大垂体瘤而言,开颅手术存在难以全切和脑组织及神经结构牵拉损伤难题,内镜手术存在较高的脑脊液漏及相关并发症风险,对隐匿于塌陷鞍隔褶皱中的肿瘤全切难度高。对于此类患者,部分学者倾向于联合入路或分期手术,有条件者还可联合术中导航。我们经过术前反复阅片,认为该肿瘤生长方式沿三脑室纵轴生长与内镜手术入径相一致,因此首选神经内镜经鼻蝶手术方案,另外考虑该肿瘤质地尚软,凭借丰富的内镜手术经验有望实现全切,同时也做好了一期切除鞍内部分、二期开颅手术的备选方案,并对脑脊液漏、术后感染等难题做足准备。术中所见符合术前预期,实现一期手术全切。
脑脊液漏作为常见的术后并发症,大多是因为肿瘤较大或与鞍隔粘连紧密,切除肿瘤时鞍隔破损所致。脑脊液漏要以自体脂肪、筋膜填塞鞍内,修补鞍底,术后绝对卧床,必要时行腰大池引流为主要治疗方案,能有效降低术后脑脊液漏发生率[6]。对于本例患者,术中脑脊液漏发生概率较高,我们的经验是进行多层重建准备,即人工硬膜修补、自体大腿脂肪、阔筋膜填塞、鼻中隔粘膜瓣覆盖,最后以纱条致密填塞,术后辅以腰穿释放脑脊液。如此处理将极大降低术后脑脊液漏发生率。
术中清晰显露,轻柔操作,保护垂体柄及三脑室底组织,多层重建预防脑脊液漏。术后去氨加压素控制尿量,补充血容量及电解质,复查激素并进行替代治疗。术前充分准备+术中仔细操作+术后密切调控,能够有效控制尿崩、减少水电解质和各项激素的异常波动、极大降低术后出血、感染、脑脊液漏等常见并发症的发生率。出院后长期关注激素及电解质水平,定期复诊调整药物治疗方案,将取得更好的预后结果[7]。
参考文献:
作者简介
王苟思义 副主任医师
中南大学湘雅医院
● 医学博士,副主任医师,硕士研究生导师,中国神经科学学会神经肿瘤分会委员、加拿大多伦多大学多伦多病童医院Research Fellow、湖南省抗癌协会脑转移瘤专业委员会秘书、中南大学湘雅医院菁英计划访问学者
● 临床方面主要集中于颅底肿瘤的显微、内镜手术治疗与中枢神经系统恶性肿瘤的显微外科治疗。先后参与、主刀完成各类神经外科手术3700例以上,年手术量达450例/年以上,参与疑难病例诊疗、危重病例抢救500余次。以第一作者、通讯作者在Neuron等高水平杂志发表论文19篇,ESI高被引论文(Top 1%)、热点论文(Top 0.1%)通讯作者,在Nature Cancer、Nature Cell Biology、Nature Metabolism等各类高水平期刊发表合作论文33篇,专著出版3本,以第一完成人获专利成果5项,科技成果转化50万元
● 专业擅长:颅底肿瘤(脑膜瘤、垂体瘤、颅咽管瘤、听神经瘤)的显微、内镜手术治疗与中枢神经系统恶性肿瘤(脑胶质瘤、脑转移瘤)的显微外科治疗
● 研究方向:中枢神经系统恶性肿瘤的癌症计算生物学研究
银文 医师
中南大学湘雅医院
● 医师,助理研究员,医学博士,在站博士后
● 从事神经肿瘤和神经损伤修复研究。目前主持国家自然科学基金1项、湖南省自然科学基金1项,以第一作者或通讯作者身份发表SCI论文10余篇
● 主攻方向:颅底肿瘤的显微及内镜手术治疗
黄震雨
中南大学湘雅医院
● 本科毕业于重庆医科大学临床医学专业,中南大学湘雅医院神经外科在读硕士研究生,师从王苟思义副主任医师
● 主要从事神经外科临床工作,临床聚焦于各种脑肿瘤(脑膜瘤、胶质瘤、垂体瘤等)的诊疗与手术,熟悉神经外科常见疾病诊疗规范、影像学判读及围手术期管理。科研方向聚焦开颅术后颞部凹陷相关研究,包括发病机制、病因分析及治疗策略优化,致力于临床问题驱动的转化研究
向光宇
中南大学湘雅医院
● 本科毕业于中国人民解放军空军军医大学临床医学专业,中南大学湘雅医院神经外科研究生在读,师从蒋星军教授,目前专注于胶质瘤及药物靶向递送领域
蒋星军 主任医师
中南大学湘雅医院
● 主任医师,教授,博士研究生导师,博士后合作导师,博士,留美高级访问学者,中南大学湘雅医院神经外科副主任
● 兼任湖南省健康服务业协会脑与健康分会副理事长、湖南省抗癌协会神经肿瘤专业委员会理事、国家自然科学基金项目评审专家、《国际神经病学神经外科杂志》《中国耳鼻咽喉颅底外科杂志》编委
● 主攻颅脑肿瘤诊治,在颅脑肿瘤、中枢神经系统感染性疾病等领域具备丰富的知识与经验。先后参与、主刀完成各类神经外科手术5000例以上,每年完成颅脑肿瘤显微手术近500例
● 迄今主持国家重点研发课题2项、国自4项,中国科学院战略先导项目子课题3项,省科技厅、湖南省自然科学基金等省部级项目3项。以第一作者或通讯作者身份共发表论文近50篇。2012年、2015年分别担任第三届、第六届“全国高等医学院校大学生临床技能竞赛”中南大学代表队培训老师,均获得特等奖

扫码前往中南大学湘雅医院神经外科科室主页
查看更多精彩内容
![]()
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。













