中华医学会神经外科分会功能神经外科学组 中国医师协会神经外科医师分会功能神经外科学组 中国医师协会神经调控专业委员会 国家神经外科机器人专家指导委员会 中国研究型医院学会神经微侵袭治疗专业委员会
通信作者:陶英群,中国人民解放军北部战区总医院神经外科,沈阳110016,Email:yingquntao@163.com;张建国,首都医科大学附属北京天坛医院神经外科,北京100050,Email:zjguo73@126.com;赵国光,首都医科大学宣武医院神经外科,北京100053,Email:ggzhao@vip.sina.com;于炎冰,中日友好医院神经外科,北京100029,Email:yuyanbing123@126.com
基金项目:国家自然科学基金(81870890);辽宁省应用基础研究计划(2023JH2/101700104);北部战区总医院自主科研项目(ZZKY2024016)
实践指南注册:国际实践指南注册与透明化平台(PREPARE-2025CN1352)
DOI:10.3760/cma.j.cn112137-20251014-02648
引用本文:中华医学会神经外科分会功能神经外科学组,中国医师协会神经外科医师分会功能神经外科学组,中国医师协会神经调控专业委员会,等.神经外科手术机器人辅助脑深部电刺激手术专家共识(2026版)[J].中华医学杂志,XXXX,XX(XX):1-8.DOI:10.3760/cma.j.cn112137-20251014-02648.
【摘要】神经外科机器人辅助脑深部电刺激(DBS)手术系统能够提高手术操作精度,减少并发症,改善临床疗效。随着机器人手术辅助系统及手术方式的更新,以及在DBS手术中的推广应用,其手术流程、技术细节等方面需要更进一步规范和完善。本次共识聚焦神经外科机器人DBS手术,通过推荐问题提出、证据总结和评价、推荐意见形成、专家讨论,结合临床实践,针对适应证、术前准备、手术计划、注册、麻醉、手术操作关键步骤、术后评估等方面形成了8条推荐意见,旨在提高其手术精准性、安全性及改善患者预后,全面呈现机器人辅助DBS手术的最新研究进展和本领域专家共同经验及意见,为DBS手术的临床实践提供指导。
【关键词】神经外科;手术机器人;脑深部电刺激;手术技术;专家共识

脑深部电刺激术(deep brain stimulation,DBS)是治疗帕金森病、震颤、肌张力障碍、癫痫及部分精神疾病的神经调控技术[1]。既往DBS手术是在传统立体定向框架辅助下完成,在提高手术精度以及颞叶、枕叶和小脑等部位靶点的定位操作存在局限性[2]。近年来,随着神经外科机器人手术技术的成熟,机器人辅助DBS手术通过无框架神经导航技术、多模态影像融合及智能路径规划,显著提高了手术精准度、安全性及效率[3-4]。尽管机器人技术在DBS手术中展现出诸多优势,其广泛应用仍面临挑战,包括设备成本、技术培训以及临床实践的接受度等。本次专家共识基于《神经外科手术机器人辅助脑深部电刺激手术的中国专家共识》第一版[5],围绕国内外临床研究及技术的最新进展,通过推荐问题提出、证据总结和评价、推荐意见形成、专家讨论,结合临床实践,针对适应证、术前准备、手术计划、注册、麻醉、手术操作关键步骤、术后评估等方面形成推荐意见,旨在规范机器人辅助DBS手术的临床应用,优化技术流程,推动多学科协作与技术创新,探讨机器人辅助DBS手术的优势与挑战,为未来的临床实践提供参考。
一、共识制订方法学
(一)共识制订专家组
本共识由中华医学会神经外科分会功能神经外科学组、中国医师协会神经外科医师分会功能神经外科学组、中国医师协会神经调控专业委员会、国家神经外科机器人专家指导委员会和中国研究型医院学会神经微侵袭治疗专业委员会于2025年8月共同发起,邀请110位神经外科、统计学专家参与讨论制订完成。
(二)临床问题遴选与确定
核心专家组通过系统性讨论和对以往相关共识回顾,提出候选临床问题,并在全体专家委员会中对临床问题的重要性进行评分(范围:1~5分,其中5分为最重要,1分为最不重要),最终结合临床问题重要性和共识专家团队能力进行临床问题遴选,最终确定本共识需解决的8个临床问题。
(三)文献检索
检索数据库包括PubMed、Web of Science、中国知网和万方数据知识服务平台等,检索时间范围为建库至2025年7月31日。中文检索词为“神经外科机器人”“机器人”“机器人手术”“手术”“脑深部电刺激”“脑起搏器”“辅助”“神经调控”等,英文检索词为“neurosurgical robot”“robot”“robotic surgery”“surgery”“deep brain stimulation”“brain pace maker”“assist”“neuromodulation”等,通过AND、OR和NOT进行关键词的不同组合检索。文献纳入类型包括随机对照试验、系统评价、荟萃分析、队列研究、病例对照研究、指南和专家意见等。
(四)证据质量与推荐意见等级
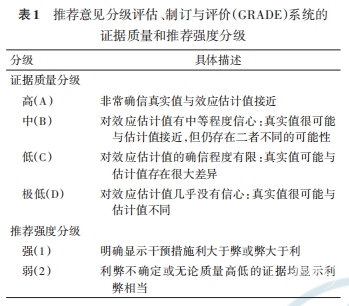
本共识采用推荐意见分级评价、制订与评估(GRADE)分级系统[6-7],将证据质量分为高、中、低、极低,即A、B、C、D共4级,推荐意见分为强推荐、弱推荐2级,证据质量定义及推荐分级定义见表1。基于上述证据总结,依次通过核心专家组讨论、线上和线下专家讨论,推荐意见采用专家一致性原则,投票≥80%的专家同意,则形成推荐意见。
二、神经外科机器人辅助DBS手术
(一)神经外科机器人系统的组成与功能
在DBS手术中,机器人扮演着至关重要的辅助角色。神经外科机器人系统通常包括机械臂、导航系统和控制软件等[8-9]。机械臂执行定位功能辅助植入电极,计算机导航系统提供实时三维空间定位,确保手术的准确性和安全性。控制软件能够整合各种影像数据,提供手术的规划和执行支持。手术开始前医生进行术前规划,确定电极的最佳植入路径和靶点[2-5,8-9]。手术过程中,机器人系统在主刀医师的操作下通过精确控制机械臂的运动来执行电极的植入。
(二)手术指征
1.适应证:帕金森病[10-11]、原发性肌张力障碍[12]、原发性震颤[13]、药物难治性癫痫[14-15]、难治性强迫症和难治性抑郁症等精神疾病[16-17]、脑性瘫痪继发不随意运动[18]等。具体术前临床评估、影像学评估,精神心理评估、多学科评估可参照该疾病既往发表的专家共识[19-21]。
推荐意见1:高龄(通常指≥75岁)帕金森病患者推荐选择机器人辅助手术(2B)。儿童原发性肌张力障碍患者推荐选择机器人辅助手术(2B)。脑性瘫痪继发不随意运动目前证据等级较低,建议在严格多学科评估下作为探索性治疗选择(2D)。
2.禁忌证:颅内活动性感染、未纠正的凝血功能障碍、严重脑萎缩、恶性肿瘤、严重
心肺功能障碍[22-23]。
(三)技术规范与操作流程
1.术前准备:(1)影像学检查:①头部磁共振MRI:3T或1.5T或更高场强的高分辨率T(1层厚≤1mm)/T(2层厚2mm)序列或弥散DWI、SWI(层厚≤1mm),明确靶点核团及周围结构[24-25]。②CT/MRI增强或血管成像:规划路径时避让脑表面及脑实质中大血管[24-25]。扫描范围:以前连合(anterior commissure,AC)-后连合(posterior commissure,PC)为扫描平面,范围要包括注册标记点,便于系统自动融合,提高图像融合质量。(2)注册方法:首选骨性标记点(钛钉或解剖标志)注册,临床可接受的平均注册误差上限为≤0.7mm,推荐目标准确度<0.5mm[26-28]。
推荐意见2:术前影像学检查推荐CT/MRI增强或血管成像规划路径避让脑表面及脑实质中大血管(1A)。图像注册推荐选择骨性固定标记点进行注册(2B)。
2.机器人系统核心功能要求:配准误差≤1.0mm[8,26-28],设计植入路径应该避开血管、脑沟、功能区[5,8,26-28],兼容影像数据的融合与校正[22,24-28]。
3.麻醉方案:全身麻醉:推荐药物丙泊酚+瑞芬太尼,建议使用脑电双频指数(BIS)等工具监测麻醉深度,推荐维持BIS值在40~60之间,电生理监测前半小时停用丙泊酚,以避免抑制核团电生理信号[29-31]。局部麻醉:适用人群需术中电生理验证或语言/运动功能测试者[29-31]。注意术前心理干预、术中镇痛镇静。
推荐意见3:可以耐受全身麻醉的患者推荐机器人辅助手术麻醉方案优先选择全身麻醉(1A)。
4.手术步骤(不同型号机器人辅助DBS手术步骤大致相同,具体流程如下):
(1)术前规划:选择MRI与CT自动融合方式,包含增强MRI或增强CT,再根据解剖关键点进行手动调节[5,22,30-35]。确定AC、PC和AC-PC线及其长度后,根据靶点坐标值,参照患者头颅大小、脑萎缩程度及脑室宽度等条件,调整靶点[5,31-33]。根据靶点和最佳皮质穿刺点规划手术路径[5,31-32,34-35],应尽量避开主要功能区及重要血管、脑沟,减少脑出血等并发症[5,22,30-35]。模拟靶点验证机器人注册后配准情况[2,22,31-35]。
推荐意见4:术前机器人图像融合建议选择MRI与增强CT自动融合方式,再根据解剖关键点进行手动微调(1A)。设计手术路径建议根据靶点和最佳皮质穿刺点规划手术路径,同时设计模拟靶点验证机器人注册后配准情况(2B)。
(2)体位与注册:幕上靶点,患者取仰卧位,头部通过头架固定于手术床,头稍抬高至20~30度[22,25,35];幕下靶点,患者取俯卧位,身下垫好护垫,头部通过头架固定于手术床,头水平或稍低使后颈部暴露充分[36]。通过调整手术床高度及手术床与机器人的距离,锁定机器人,保证机器人与头部位置固定。不同机器人系统术前注册时,应用机器人校正注册法(注:指针对不同材质骨性标记物如骨钉在影像上可能产生的伪影或失真,通过机器人系统软件进行算法校正和补偿,以提高空间配准精度的专用注册方法),可减小注册误差,注册平均误差建议控制至<0.5mm(理想目标准确度),临床可接受上限为≤0.7mm[24,28,35]。完成机器人机械臂的注册与模拟靶点路径验证,机械臂引导下设计手术切口,常规消毒、铺单,套机器人机械臂专用无菌套。
推荐意见5:术前注册建议根据不同的骨性标记点材料及影像扫描参数,应用“机器人校正注册法”,减小注册误差(2B)。
(3)皮肤切口与骨孔:逐层切开皮肤、皮下组织及肌肉,牵开器显露颅骨,颅骨钻孔前可在机械臂引导下确认骨孔位置,钻开骨孔显露硬膜并止血,纱布覆盖切口和骨孔,安装电极固定装置后,再次进行机器人注册(排除钻孔过程中移位的影响)[5,10-11,24-25,35]。
推荐意见6:术中建议钻开骨孔安装固定装置后再次进行机器人注册,排除钻孔等过程中移位影响,减少误差(2B)。
(4)电极植入:在切开硬膜前,将骨性标记点(内径D,代表误差最大值为D/2)作为模拟的核团靶点进行模拟打靶精准度验证[27-28,30]。按照术前规划路径运行至预设靶点,设置靶点距离,切开并电凝硬膜及蛛网膜止血,借助持续滴注生理盐水或流出的脑脊液封闭硬膜切口,可以减少颅内积气和脑脊液流失。随后机械臂自动按手术计划运行至预设位置,植入套管针并取出针芯,植入电极并测试电阻。术中可通过微电极电生理测试或影像学检查来验证电极植入位置的准确性[29-30,33,37]。确认电极最终植入位置,测试电阻无异常后,移开机器人机械臂,妥善固定电极,常规逐层缝合[5,14,38]。
推荐意见7:建议选择骨性标记点作为模拟靶点进行电极植入前模拟打靶,以确保电极植入精准度(2B)。
(5)脉冲发生器植入:再次消毒铺单,取锁骨下及顶部耳上切口,通过皮下隧道植入延长导线,连接治疗电极和脉冲发生器,测试电阻无异常后,锁骨下皮下囊袋埋入脉冲发生器,常规逐层缝合切口[5,33,38-40]。
三、手术精准性与并发症管理
(一)靶点精度验证
建议术后常规复查薄层CT或薄层MRI扫描,与手术计划图像融合,计算植入电极误差。可以应用DBS手术评分量表(电极植入时间、颅内积气体积和电极融合误差)评估机器人辅助DBS手术的质量并确保DBS手术的有效性[5,33,39]。可接受误差:径向误差≤1.5mm[5,28,34,41-42]。随着机器人系统精度提升和AI辅助校正技术的应用,部分中心致力于将误差控制至1.0mm以内,这可能是未来技术发展的目标。
推荐意见8:建议术后应用DBS手术评分量表,计算电极植入时间、颅内积气体积和电极融合误差得分,评估机器人辅助DBS手术质量(2B)。
(二)并发症预防与处理
1.预防颅内出血(0.5%~2.0%):术前血压控制(收缩压<140mmHg,1mmHg=0.133kPa)、机器人术前规划电极植入路径避让血管。术中电极植入时收缩压下降清醒状态下的30%左右,术后CT评估,有出血患者,根据出血量、意识及生命体征等情况,予以处理[5,42]。
2.防止电极移位(1.0%~3.0%):术中二次注册校正,模拟靶点验证准确,减少脑脊液流失。术后影像复查确认后根据电极实际位置调整程控参数[22,24-25,28,31,43-44]。
3.预防感染(1.0%~2.0%):围手术期皮肤切口清洁护理、抗生素应用、严格无菌操作。局部感染清创+抗感染治疗,必要时取出全套植入设备[5,35-36]。
4.预防术后谵妄(5.8%~42.6%):对于脑萎缩、存在精神症状的患者术后谵妄发生率高,注意术前评估风险及术后对症处理[42]。
5.预防机器人系统相关并发症:注册失败或漂移:术前充分检查标记点固定情况,术中避免机械臂与患者头部相对移动,如发生注册漂移应及时重新注册。机械臂运动异常:定期维护与校准,术中出现异常应立即停止操作并切换至手动模式。软件系统故障:建议配备备用手术规划工作站,确保手术不间断进行。
四、术后程控与长期管理
(一)首次程控策略
1.时间窗:全麻术后2~4周(神经可塑性稳定期[43-44]),术后“微毁损”效应不明显患者,可以术后早期给予低剂量神经调控,3~4周后根据情况,可以再次进行程控。
2.参数优化:结合统一帕金森病评定量表第三部分(UPDRS-Ⅲ)、肌张力障碍评定量表(BFMDRS)评分调整电压/频率,建议参照相应疾病脑深部电刺激疗法术后程控的专家共识[46]。
(二)随访要求
1.短期随访:术后1、3、6个月评估症状、认知及情绪功能等[5,12,43-44,46]。手术治疗效果判断参考既往发表的量表或专家共识。
2.长期随访:不同疾病的DBS术后,可根据临床需要,定期复查评估症状、用药、程控参数、影像学等[5,43-44,47]。
五、技术创新与要点
(一)技术创新
1.AI辅助手术:全面采用了人工智能(AI)辅助的手术规划与执行策略。术前,基于高分辨率MRI与计算机断层扫描的多模态影像融合,利用AI算法进行自动靶点分割与可视化[2,28],有效预测了因脑萎缩等个体解剖变异导致的靶点位置差异。术中,通过结合术前影像数据和术中微电极记录,构建了脑漂移补偿模型[5,22,33],对气颅与脑漂移量化分析,为AI模型优化提供至关重要的数据特征[48-49]。
2.设备优化:应用机器人系统和无框架立体定向技术,实现了亚毫米级的手术精准度和可重复性[8-9,39]。与传统立体定向框架相比,机器人辅助手术能有效减少人为误差,尤其适用于经严格评估后认为仍适合手术的轻中度脑萎缩等解剖结构变异较大的复杂病例。此外,对电极位移的长期随访评估,也为新型DBS植入设备的稳固性和长期有效性提供了临床层面的验证数据[48-49]。
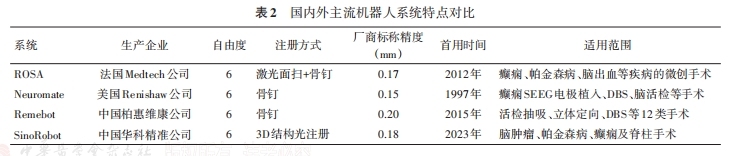
3.目前国内外常用于DBS手术的机器人系统包括:ROSA(法国)、Neuromate(美国)、Remebot(中国)、SinoRobot(中国)等。各系统在机械臂自由度、注册流程、兼容性等方面存在差异(表2),建议根据医院实际情况、患者病情及团队经验选择合适的系统。
(二)技术要点
1.术前准备充分:头部骨钉固定牢固,采集数据及影像融合准确。
2.手术计划设计安全可靠:利用机器人融合优势,设计靶点,设计植入路径,避开血管等重要功能脑区。
3.术中注意尽量减少系统误差:术中机器人与患者头部固定位置,颅骨钻孔后建议二次注册(甚至多次)确保空间坐标不变,模拟靶点验证,减少甚至避免脑脊液流失。
4.术后融合验证:计算电极误差,参考电极实际位置设计程控参数。
5.团队配合熟练:机器人手术团队的建设至关重要,需要主刀医师、助手医师、台上护师、台下护师、麻醉医师、机器人操作医师、术后程控医师、心理医师和工程师熟练配合,并且团队定期进行相关人员的培训。
(三)成本-效益与卫生经济学评价
机器人辅助DBS手术虽前期设备投入较高,但通过提升手术精准度、缩短手术时间、降低并发症发生率,长期来看具有较好的成本效益比。建议开展多中心卫生经济学研究,结合我国医保政策与医疗资源配置,进一步明确其临床应用的经济学价值。
本共识系统梳理了神经外科手术机器人辅助DBS手术领域的最新证据与临床经验,针对手术适应证、围手术期流程、关键技术环节及术后管理形成了8条具体推荐意见。共识旨在响应技术快速发展与临床应用拓展的需求,通过规范手术流程、明确技术要点、优化患者管理,为提升机器人辅助DBS手术的精准性、安全性与疗效提供基于证据的实践指导。全面整合了该领域的最新研究进展与多学科专家共同智慧,不仅为当前临床实践提供了重要参考,也为未来技术革新与标准优化奠定了基础。随着机器人技术与神经调控科学的不断进步,本共识亦将适时更新,以期持续推动我国功能神经外科诊疗水平的提升,最终惠及广大患者。
由于机器人辅助下DBS手术等相关技术在不断发展,本共识有时限性,编写组将与时俱进,更新共识。本共识供临床医生和有关部门参考应用,但不做法律依据。应结合临床和患者的具体情况应用。应用本共识所产生的不良后果,编写组不负法律责任。
本共识制订专家委员会名单:
执笔者:巩顺(北部战区总医院神经外科);牛朝诗(中国科学技术大学附属第一医院神经外科)
共识专家组成员(按姓氏汉语拼音排序):白红民(南部战区总医院神经外科);鲍民(辽宁省人民医院神经外科);别小华(西安交通大学附属红会医院神经外科);陈菊祥(海军军医大学第一附属医院神经外科);陈克非(南京医科大学附属无锡人民医院神经外科);崔志强(解放军总医院第一医学中心神经外科);杜权(西湖大学医学院附属杭州市第一人民医院神经外科);封亚平(联勤保障部队第九二〇医院神经外科);高燕华(南部战区总医院);巩顺(北部战区总医院神经外科);谷佳(徐州医科大学附属医院神经外科);关宇光(首都医科大学三博脑科医院神经外科);郭爱顺(漳州市医院神经外科);郭冕(哈尔滨医科大学附属第二医院神经外科);郭燕舞(南方医科大学珠江医院神经外科);郭毅(中国医学科学院北京协和医院神经外科);韩帅(中国医科大学附属盛京医院神经外科);韩雨薇(北部战区总医院神经外科);何江弘(首都医科大学附属北京天坛医院神经外科);洪文瑶(福州大学附属省立医院神经外科);侯立军(海军军医大学第二附属医院神经外科);胡杰(复旦大学附属华山医院神经外科);黄海韬(辽宁省人民医院神经外科);黄红星(湖南省第二人民医院神经外科;湖南省脑科医院神经外科);蒋伟(华中科技大学同济医学院附属同济医院神经外科);金海(北部战区总医院神经外科);李殿友(上海交通大学医学院附属瑞金医院神经外科);李岩峰(辽宁省人民医院神经外科);荔志云(甘肃省中心医院神经外科);李忠华(康民医院神经外科);梁国标(北部战区总医院神经外科);梁日生(福建医科大学附属协和医院神经外科);林海(福建省第二人民医院神经外科);林元相(福建医科大学附属第一医院神经外科);凌至培(海南医科大学第二附属医院神经外科);刘长青(首都医科大学附属北京朝阳医院神经外科);刘国龙(陆军军医大学第二附属医院神经外科);刘焕光(首都医科大学附属北京天坛医院神经外科);刘如恩(首都医科大学附属北京朝阳医院神经外科);刘卫平(西北大学附属西安市人民医院神经外科);刘希尧(厦门大学附属第一医院神经外科);刘震洋(山西白求恩医院;山西医科大学第三医院;同济山西医院神经外科);龙浩(南方医科大学南方医院神经外科);龙连圣(湖州学院附属南太湖医院神经外科);龙乾发(西安交通大学附属西安市中心医院神经外科);卢国辉(南昌大学第一附属医院神经外科);芦戬(内蒙古心脑血管医院;太原钢铁集团有限公司总医院神经外科);栾国明(首都医科大学三博脑科医院神经外科);雒仁玺(宁波市鄞州二院神经外科);吕胜青(陆军军医大学第二附属医院神经外科);马驰原(东部战区总医院神经外科);马久红(山西省人民医院神经外科);毛之奇(首都医科大学附属世纪坛医院神经外科);孟凡刚(首都医科大学附属北京天坛医院神经外科);聂晟(宁波大学附属第一医院神经外科);牛朝诗(中国科学技术大学附属第一医院神经外科);欧绍武(中国医科大学附属第一医院神经外科);秦峰(中山大学附属第三医院神经外科);秦宇辰(海军军医大学卫生勤务学系);邱吉庆(吉林大学第一医院神经外科);单永治(首都医科大学宣武医院神经外科);孙伯民(上海交通大学医学院附属瑞金医院神经外科);陶英群(北部战区总医院神经外科);田宏(中日友好医院神经外科);童民锋(金华市中心医院神经外科);涂明(温州医科大学附属第一医院神经外科);王大巍(上海市第一人民医院蚌埠医院神经外科);王军(中国医科大学附属第一医院神经外科);王俊(常德市第一人民医院神经外科);王诗邈(北部战区总医院神经外科);王伟民(南部战区总医院神经外科);王笑亮(东部战区总医院神经外科);王雪峰(哈尔滨医科大学第四附属医院神经外科);王学廉(空军军医大学第二附属医院神经外科);王玉海(联勤保障部队第九〇四医院神经外科);王志潮(北京市海淀医院;北京大学第三医院海淀院区神经外科);魏风(广西南宁市第一人民医院神经外科);温玉星(福建省立医院神经外科);吴安华(中国医科大学附属盛京医院神经外科);吴伟东(北部战区总医院神经外科);吴曦(海军军医大学第一附属医院神经外科);辛涛(山东第一医科大学第一附属医院神经外科);徐淑军(山东大学齐鲁医院青岛院区神经外科);徐纪文(上海交通大学医学院附属瑞金医院神经外科);薛亚军(上海市第一人民医院神经外科);闫润民(解放军总医院第一医学中心神经外科);杨岸超(首都医科大学附属北京天坛医院神经外科);杨治权(中南大学湘雅医院神经外科);姚晨(深圳市第二人民医院神经外科);伊志强(北京大学第一医院神经外科);尹丰(航天中心医院神经外科);尹嘉(上海市第十人民医院;同济大学附属第十人民医院神经外科);尹剑(大连医科大学附属第二医院神经外科);尹绍雅(天津市环湖医院神经外科);尹忠民(北部战区空军医院神经外科);余化霖(昆明医科大学第一附属医院神经外科);俞文华(西湖大学医学院附属杭州市第一人民医院神经外科);于炎冰(中日友好医院神经外科);袁冠前(北部战区总医院神经外科);曾冉(上海冬雷脑科医院神经外科);张广宁(嘉兴市第一医院神经外科);张建国(首都医科大学附属北京天坛医院神经外科);张剑宁(解放军总医院第一医学中心神经外科);张捷(武汉大学中南医院神经外科);张金男(吉林大学中日联谊医院神经外科);张凯(首都医科大学附属北京天坛医院神经外科);张黎(中日友好医院神经外科);张世忠(南方医科大学珠江医院神经外科);章文斌(南京医科大学附属脑科医院神经外科);张欲凯(吉林大学第二医院神经外科);赵国光(首都医科大学宣武医院神经外科);赵虎林(解放军总医院第一医学中心神经外科);甄海宁(空军军医大学西京医院神经外科);朱邦鉴(黑龙江省第三医院神经外科);朱君明(浙江大学医学院附属第二医院神经外科);朱敏伟(哈尔滨医科大学附属第一医院神经外科)
利益冲突 所有作者声明不存在利益冲突
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。










