
摘要
我们介绍了一名 60 岁女性的病例,她在站立时有明显的腿部震颤。本病例强调需要考虑广泛的潜在原因,尤其是在非典型表现的病例中。该讨论概述了如何评估和治疗最终诊断。
第 1 部分
一名 60 岁的糖尿病女性,有帕金森病家族史,出现 6 个月的腿部进行性不稳、僵硬和疲劳病史。她的症状在站立和长距离行走时最为明显,坐着或靠着时症状会得到缓解。她否认了头痛、认知缺陷、跌倒、疼痛、视力变化、感觉变化、震颤、肌肉痉挛、虚弱、头晕、头重脚轻或麻木等症状。她报告近期没有疾病或药物、饮食或日常生活的变化。药物、咖啡因和原地行走对患者的症状没有影响。
神经系统检查显示肌张力和体积正常,上肢和下肢力量充足,感觉完整。在肱三头肌、二头肌、肱桡肌、髌腱和跟腱处评估的反射分为左侧 3+ 和右侧 2+。没有阵挛,双侧足底反射向下。
头部、下颌或四肢未见可见震颤,也未见声音震颤。然而,在站立时观察到站姿变宽,并且在双侧下肢触诊时检测到高频震颤。步态狭窄而稳定,脚跟和脚趾走路完好无损。她能够在轻微困难的情况下进行串联行走。没有颅神经功能障碍、肌束震颤、步态障碍、运动迟缓、肌张力障碍或共济失调体征。
供考虑的问题:
1.该患者患有什么类型的震颤?
2.您将如何定位该患者的临床表现?
第 2 部分
患者的症状是直立性震颤 (OT) 的特征,这是一种临床综合征,其特征是震颤和不稳定的感觉,特别是在站立时。这种类型的震颤发生在负重或等长肌肉收缩时,通常会随着行走、坐着或倾斜而改善。OT 通常是高频 (13-18 Hz) 和低振幅,因此难以目测。最好通过触诊腿部肌肉来观测。站立时也可以观察到轻微的手臂震颤。膝盖弯曲、串联步态异常、站立时基础宽和下摆征(大腿上衣物颤抖)也是常见的临床体征。该患者的震颤随着坐姿和倾斜而改善,这是 OT 的典型特征。
直立性震颤的病理生理学尚不完全清楚,但研究表明后颅窝结构和小脑-丘脑-皮质通路受累。大约 75% 的病例 OT 为特发性,平均发病年龄约为 60 岁,女性略占优势。表面肌电图显示站立时下肢 13-18 Hz 的特异性震颤是金标准诊断测试。
供考虑的问题:
1.直立性震颤的继发性原因的危险信号是什么?
2.该患者震颤原因的鉴别诊断是什么?
3.此时,您打算进行哪些进一步的调查?
第 3 部分
临床医生应设置较低的阈值来评估继发性原因,尤其是在 OT 频率较低 (<13 Hz)、检查不对称、症状不典型、发病年龄较小、进展迅速或其他神经功能缺损的病例中。OT 可与其他运动障碍同时发生,包括帕金森病、路易体痴呆 (DLB) 和小脑性共济失调。还应考虑继发性原因,例如 Graves 病、硫胺素缺乏症或多发性硬化症。
患者未表现出帕金森病 (例如运动迟缓、静止性震颤或姿势不稳) 或 DLB (例如幻觉、认知波动和帕金森综合征) 的特征。值得注意的是,这些疾病并不能解释她的左侧反射亢进。小脑性共济失调不太可能发生,因为没有标志性体征,例如眼球震颤、辨距不良或共济失调步态。Graves 病通常表现为弥漫性反射亢进。多发性硬化症引起的 CNS 病变可表现为局灶性反射亢进,但她的发病年龄对于多发性硬化来说是不典型的。
在该患者中,局灶性反射亢进和腿部疲劳的发现引起了对 CNS 病因的关注。进行成像以调查这种可能性。颈椎和胸椎 MRI 扫描无异常;然而,有和没有钆的脑部 MRI 显示弥漫性光滑的硬脑膜增强、静脉扩张、右侧硬膜下积液和 7 毫米扁桃体疝,提示自发性颅内低血压(图1)。
供考虑的问题:
1.自发性颅内低血压的特征性影像学表现是什么?
2. 自发性颅内低血压的可能临床表现有哪些?

第 4 部分
如该患者的 MRI 所示,伴钆增强的厚脑膜弥漫性和光滑增厚是自发性颅内低血压 (SIH) 的特异性诊断。使用助记符 SEEPS 可以记住与 SIH 相关的其他脑部 MRI 特征:硬膜下积液(subdural fluid collections)、 硬脑膜增强(enhancement of the pachymeninges)、静脉结构充血(engorgement of venous structures) 、垂体充血(pituitary hyperemia)和脑下垂(sagging of the brain)(小脑扁桃体疝)。然而,需要注意的是,大约 20% 的 SIH 患者的脑部 MRI 结果正常。
全脊柱 MRI 与脂肪抑制的 T2 加权序列无对比,也是疑似 SIH 的合适初始影像学检查。支持性发现可能包括静脉扩张、硬脑膜强化、脑膜憩室、脊髓空洞症或硬膜外积液。CT 脊髓造影是脊柱 CSF 漏定位的金标准。然而,与 MRI 脑成像一样,SIH 患者的脊柱影像学检查结果可能是正常的。
SIH 通常表现为直立性头痛,或直立位时发生的头痛,平躺时消退。然而,站立时低 CSF 压力对颅骨结构的脑下降和牵引可导致广泛的临床直立症状,包括颈部疼痛、恶心、肩胛间疼痛、复视、耳鸣、听力改变、头晕和颅神经表现。虽然头痛很常见,但也有无头痛的表现记录。在这种情况下,患者否认头痛或其他直立性特征,但注意到轻度左侧耳鸣和听力模糊。
患者接受了 CT 引导下的高容量、非靶向硬膜外血贴治疗。4 周后,她的症状明显改善,直立性震颤在几个月内消退。4 个月的随访脑部 MRI 证实了异常发现的消退(图 2)。
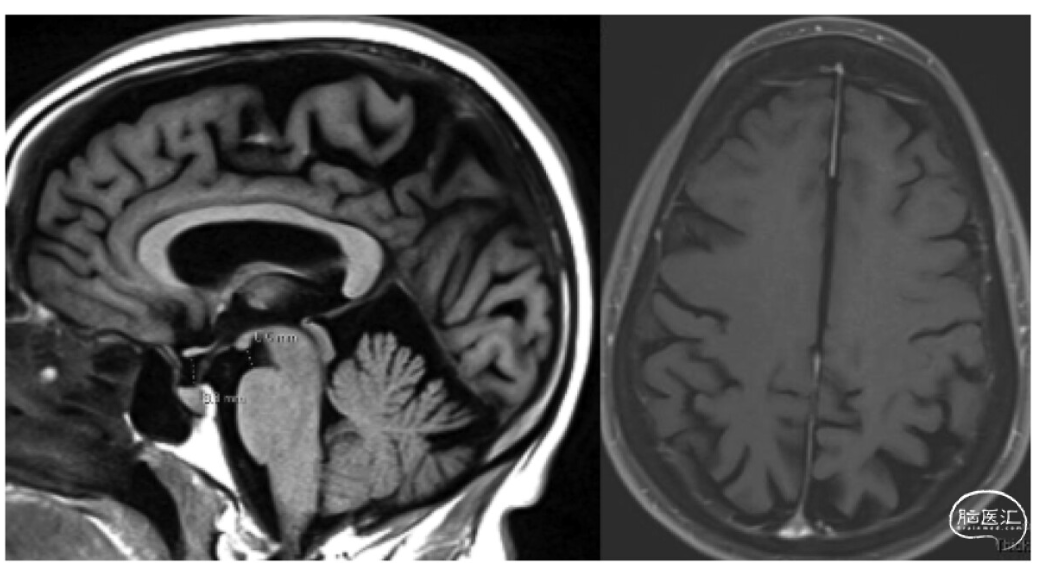
图 2 血贴后 4 个月进行重复脑部 MRI 检查,显示硬脑膜增强、硬膜下聚集和扁桃体疝消退
讨论
自发性颅内低血压 (SIH) 是一种由脑脊液或脑脊液静脉瘘自发渗漏引起的临床可变综合征。脑脊液漏的病因包括硬脑膜撕裂、脑膜憩室和脑脊液静脉瘘。SIH 可能与结缔组织疾病、轻微创伤(例如挥鞭伤)甚至 Valsalva 动作(例如提重物或剧烈咳嗽)有关。
SIH 可导致继发性运动障碍,例如帕金森综合征、步态共济失调、直立性震颤、斜颈和舞蹈病,这可能是由于静水支撑丧失和随后的脑下垂压迫基底神经节和相关连接所致。SIH 患者的头痛通常在站立时加剧,因为与躺下相比,大脑下降和牵引力增加。我们假设对后颅窝结构和小脑-丘脑-皮质通路的类似牵引导致了该患者的直立性震颤。通常与 SIH 相关的其他症状,例如头痛、颈部疼痛、恶心、肩胛间疼痛、复视、耳鸣、听力变化、头晕和颅神经功能障碍,可能会怀疑 SIH 是运动障碍的继发性原因。在这些情况下,神经影像学检查通常很有价值。
非靶向自体硬膜外血贴 (EBP) 是大多数 SIH 患者的一线治疗。未靶向的补丁不以泄漏的位置为目标;在 SIH 中,自体血通常在腰椎硬膜外腔或胸腰交界处使用透视或 CT 成像引导给药。大容量 EBP (>20 mL) 的成功率高于小 EBP。短期好处是通过立即增加硬膜外腔的压力来实现的,而长期改善可能是通过局部组织反应密封硬脑膜缺损来实现的。如果这种方法无效,可以进行进一步的脊柱成像以定位缺损,然后进行靶向治疗。在泄漏部位进行有针对性的处理。这些包括使用自体血液加或不加纤维蛋白胶的靶向硬膜外血液修补、CSF 静脉瘘栓塞和手术修复。未经治疗的 SIH 的潜在后遗症包括脑静脉血栓形成风险增加、浅表铁质沉着症、双臂肌萎缩和生活质量下降。
结论
该患者符合原发性直立性震颤的经典人口统计学特征;然而,检查时反射亢进的存在引起了对继发性原因的关注。提示 SIH 的 MRI 脑成像和 SIH 治疗后症状消退表明患者的直立性震颤继发于 SIH。虽然没有头痛的 SIH 并不常见,但其表现为直立性震颤更为罕见。该病例强调了与 SIH 相关的广泛临床表现,并强调了神经影像学在提高其他方面缺乏典型症状的患者对 SIH 的怀疑中的作用。
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。




