

第一作者:刘志远,刘进来,代科翔,陈楷乐,赵鹏 等
通讯作者:赵鹏 zhaopeng@njmu.edu.cn
作者单位:南京医科大学第一附属医院(江苏省人民医院)神经外科
摘要
颅底深部病变的切除素来颇具技术挑战性。随着神经内镜技术的发展,神经内镜下幕下小脑上入路(SCITA)已被逐步应用于处理岩斜区、桥小脑角及松果体区等颅底深部病变。本研究旨在探讨神经内镜下远外侧幕下小脑上入路治疗此类病变的疗效及术式特点。通过回顾性分析16例采用此术式治疗的颅底深部病变病例,评估手术效果及患者术后状况。16例患者中,10例为岩斜区脑膜瘤,2例为桥小脑角表皮样囊肿,2例为松果体区生殖细胞肿瘤,1例为三叉神经鞘瘤,1例为丘脑血肿。术后仅2例(12.5%)出现并发症,随访期间3例(18.6%)症状未改善。研究结果表明,神经内镜下远外侧幕下小脑上入路通过增强病变暴露、改善术野可视性,有效降低了术中损伤风险及术后并发症发生率,因其高效性与安全性在颅底深部病变的临床治疗中展现出显著潜力。
关键词:神经内镜下远外侧幕下小脑上入路,脑肿瘤,神经内镜手术,手术效果,颅底深部病变
引言
岩斜区、桥小脑角及松果体区等颅底深部病变常毗邻重要神经血管结构,导致完全切除难度极高。自Stein于1971年改良并推广幕下小脑上入路(SCITA)以来[1],该术式已成为处理后颅窝病变的经典入路之一。然而,狭窄的操作空间及复杂的周围解剖结构仍是术者面临的主要挑战。
近年来,学者们越来越多地尝试在内镜引导下通过神经内镜SCITA处理松果体区病变[2]。在实际操作中,我们发现神经内镜下远外侧SCITA不仅适用于松果体区肿瘤,对桥小脑角(CPA)区及岩斜区病变亦具有显著优势。本研究分析接受神经内镜下远外侧SCITA手术的患者术中数据及术后恢复情况,并总结该入路的术中操作要点及术式特征。
方法与材料
患者队列与评估
研究纳入2022年1月至2022年12月期间,南京医科大学第一附属医院神经外科收治16例颅底深部病变患者,所有手术均由资深专家赵教授主刀。本研究经南京医科大学第一附属医院伦理委员会批准,遵循《赫尔辛基宣言》伦理准则,所有患者均签署知情同意书,同意在本开放获取期刊中公开可识别信息及影像资料。
影像学与辅助检查
术前采用磁共振成像(MRI)及计算机断层扫描(CT)进行诊断与术后评估。所有16例患者均接受MRI检查,以明确病变位置、大小、水肿范围、脑移位程度、钙化情况及颅神经与脑血管受累情况。术后以病理学结果作为最终诊断依据。
手术方法
15例患者采用神经内镜下远外侧幕下小脑上入路切除病变,1例桥小脑角表皮样囊肿患者联合应用乙状窦后入路与远外侧SCITA。对于无梗阻性脑积水患者,术前行腰大池引流(LD)以促进术中脑脊液引流及脑组织松弛,从而优化术野暴露,方法参照既往研究[3]。
患者体位取侧卧位或公园长椅位(类似传统显微镜下远外侧幕下小脑上入路),头部固定于三钉头架。调整头位为抬高、前屈并后旋,以确保手术切口位置准确。
内镜显示系统与术中神经电生理监测设备置于患者头端,气动机械臂安装于患者前方,术者位于患者后方,助手站于对侧。
手术切口为耳后4-5厘米处的垂直直切口,长约5-6厘米,以暴露横窦外侧部。乙状窦边缘及横窦-乙状窦交界处为重要解剖标志。于横窦下缘钻孔,骨窗扩大至3cm×3cm。开颅过程中需谨慎保护静脉窦。硬脑膜呈弧形切开(远离横窦侧),并设置硬膜悬吊点。
置入神经内镜后,若发现桥静脉阻碍操作路径,需予离断。随后分离小脑幕面蛛网膜附着处。术者可进一步解剖分离以显露病变,利用气动机械臂固定神经内镜,实现术者双手自由操作。术中采用神经电生理监测确保颅神经功能无损伤。最终彻底切除病变,包括延伸至Meckel腔或内听道的病灶。
结果评估指标
记录围手术期指标,包括术中失血量、病变切除率、术后住院时间及并发症发生率。面神经功能按House-Brackmann面瘫量表评估,听力障碍亦纳入评价。
预后方面,术后1-3个月内进行随访,并于出院后3个月及1年定期门诊复查。随访内容包括通过颅脑MRI评估复发率、颅神经损伤并发症发生率及术前症状改善程度。
结果
16例患者中,10例术后病理证实为岩斜区脑膜瘤,2例为桥小脑角表皮样囊肿,2例为松果体区生殖细胞肿瘤(成熟畸胎瘤),1例为三叉神经鞘瘤。仅2例(12.5%)出现术后并发症:1例表现为短暂性面部麻木,另1例为术前已存在的肺部炎症术后加重。此外,1例自发性脑出血导致丘脑血肿患者通过神经内镜下远外侧幕下小脑上入路成功清除血肿,取得良好疗效。患者术前特征与结局指标详见表1。
表1. 术前特征和疗效指标

随访期间,仅3例(18.6%)症状未改善:1例表现为复视,另2例为耳鸣及面部麻木,均为脑膜瘤患者,考虑与颅神经长期受压损伤相关。丘脑血肿患者术后仍遗留轻度肢体运动障碍,但症状显著改善。以下为三例代表性病例,展示该术式的应用与效果。
病例1
6岁男性,因头痛伴喷射性呕吐1个月就诊。MRI显示松果体区2.4×1.5×1.3cm高血供肿块,疑为生殖细胞肿瘤或血管性病变,合并脑积水及脑水肿(图1A-C)。经神经内镜下远外侧SCITA入路切除肿瘤(视频1,略),术中开放四叠体池,直接暴露并分离肿瘤与周围血管结构(图1G-J)。术后当日MRI证实肿瘤完全切除(图1D-F)。患者恢复顺利,仅出现短暂发热,无严重并发症,术后第7天出院。病理诊断为成熟畸胎瘤。
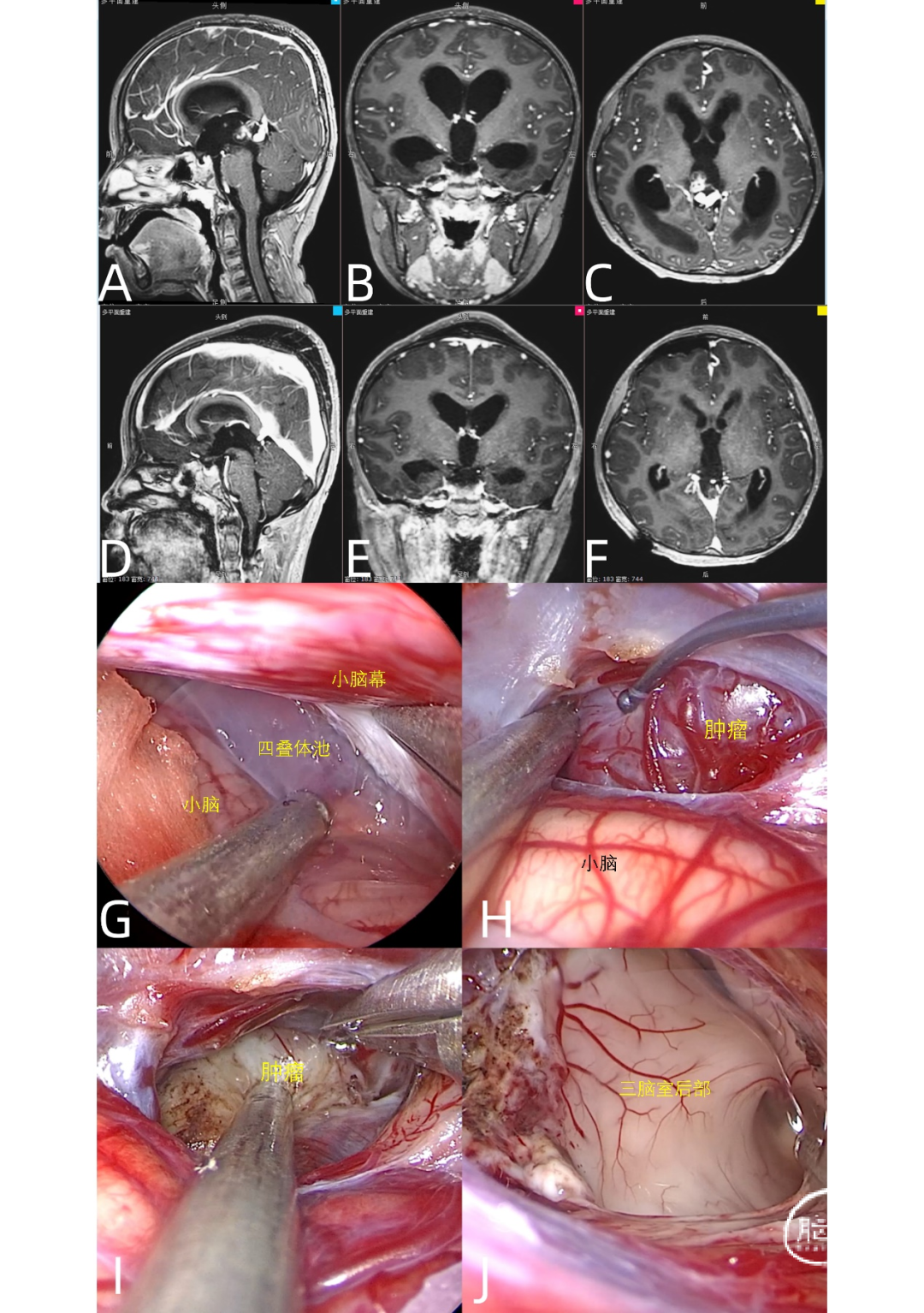
图1. 松果体区肿瘤的磁共振成像(MRI)及术中图像。(A-C)术前MRI图像;(D-F)术后MRI图像;(G)四叠体池的开放;(H)可见血供丰富的红色肿瘤,分离肿瘤和周围组织;(I)电凝并离断肿瘤表面血管后切除肿瘤;(J)切除后未见肿瘤残留。
病例2
32岁男性,因丘脑出血在外院行脑室外引流术,1.5个月后症状无缓解转入我院。入院时体温38℃,意识模糊,瞳孔不等大,右侧无反射,双上肢肌张力增高,左上肢痉挛性屈曲瘫痪。影像学检查(图2)明确血肿位置及体积后,采用内镜下幕下小脑上入路清除丘脑血肿(视频2,略)(图3),并行内镜下第三脑室造瘘术解除梗阻性脑积水。拔除脑室外引流管,改行腰大池引流。患者意识逐渐恢复,术后第5周可独立行走并完成日常生活活动。
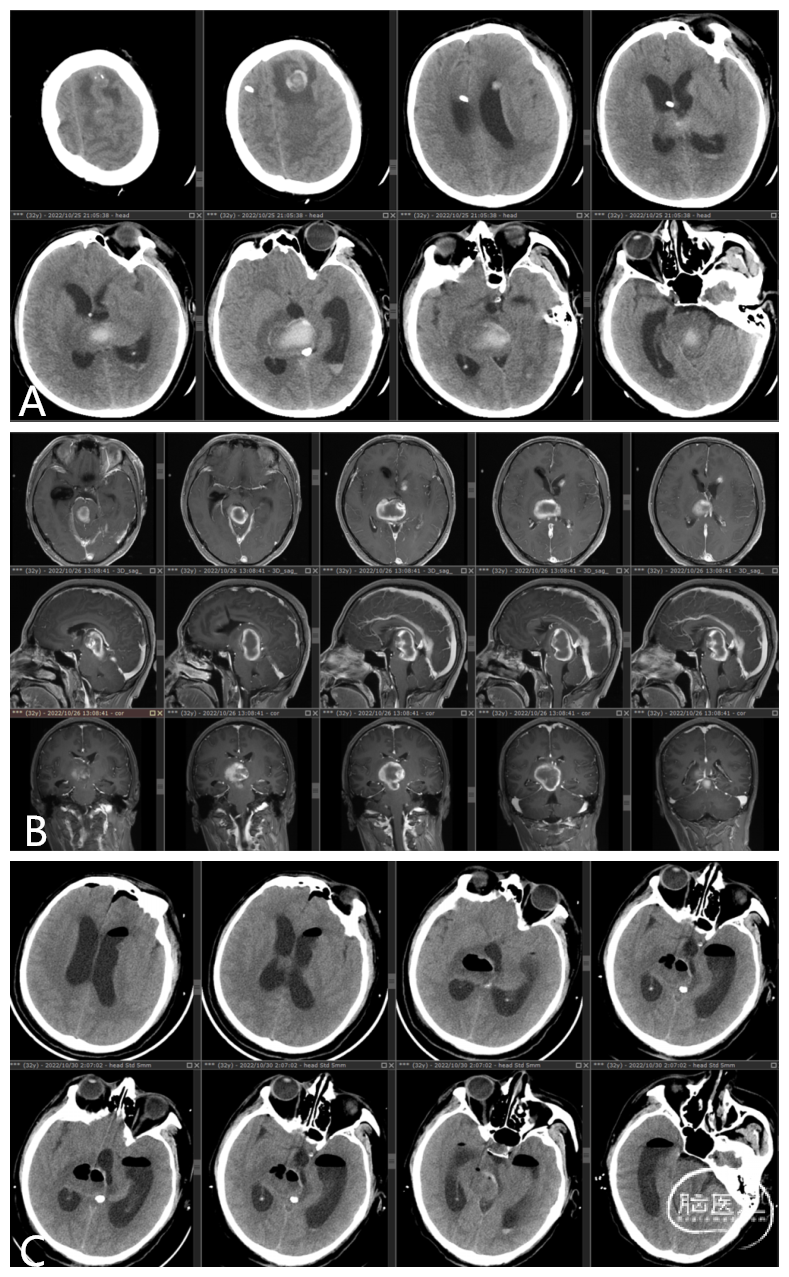
图2. 丘脑血肿患者的影像学资料。(A)术前头颅CT显示右侧丘脑血肿及左侧额叶血肿;(B)术前MRI图像;(C)术后头颅CT显示丘脑出血清除满意。
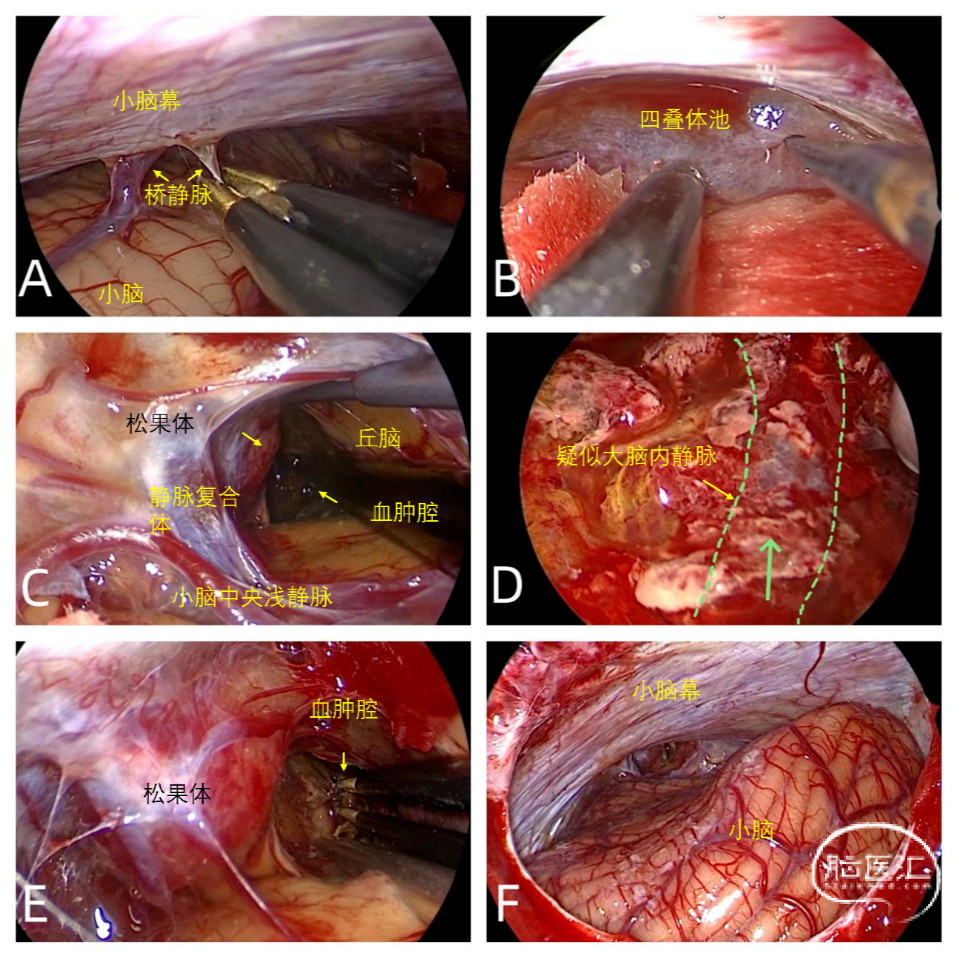
图3. 丘脑血肿患者的术中图像。(A)桥静脉电凝断流;(B)切开四叠体池蛛网膜;(C)丘脑血肿;(D)清除血肿内容物后,隐约可见残留血肿组织下方的大脑内静脉;(E)内镜下第三脑室造瘘术;(F)术中止血满意,脑脊液引流通畅。
病例3
75岁男性,因右侧面部进行性疼痛3个月就诊,疼痛由间歇性发展为持续性加重。既往有完全性左束支传导阻滞及胃癌手术史。术前增强MRI显示右侧岩斜区3.8×2.5cm肿块,毗邻右椎动脉及基底动脉,提示脑膜瘤(图4A)。因心脏合并症,术前行临时心脏起搏器植入。
经神经内镜下幕下小脑上入路切除肿瘤(视频3,略)。术中发现岩尖部质韧粉红色肿瘤,延伸至Meckel腔及斜坡。三叉神经被肿瘤包裹,需在内镜直视下精细分离。Meckel腔内肿瘤用显微钳分块切除,三叉神经、面神经及动眼神经等关键结构完整保留(图4C-F)。术后第1天MRI证实肿瘤全切(图4B)。患者出现短暂嗜睡,无颅神经损伤及其他并发症,术后第9天出院。病理诊断为WHO I级脑膜瘤。
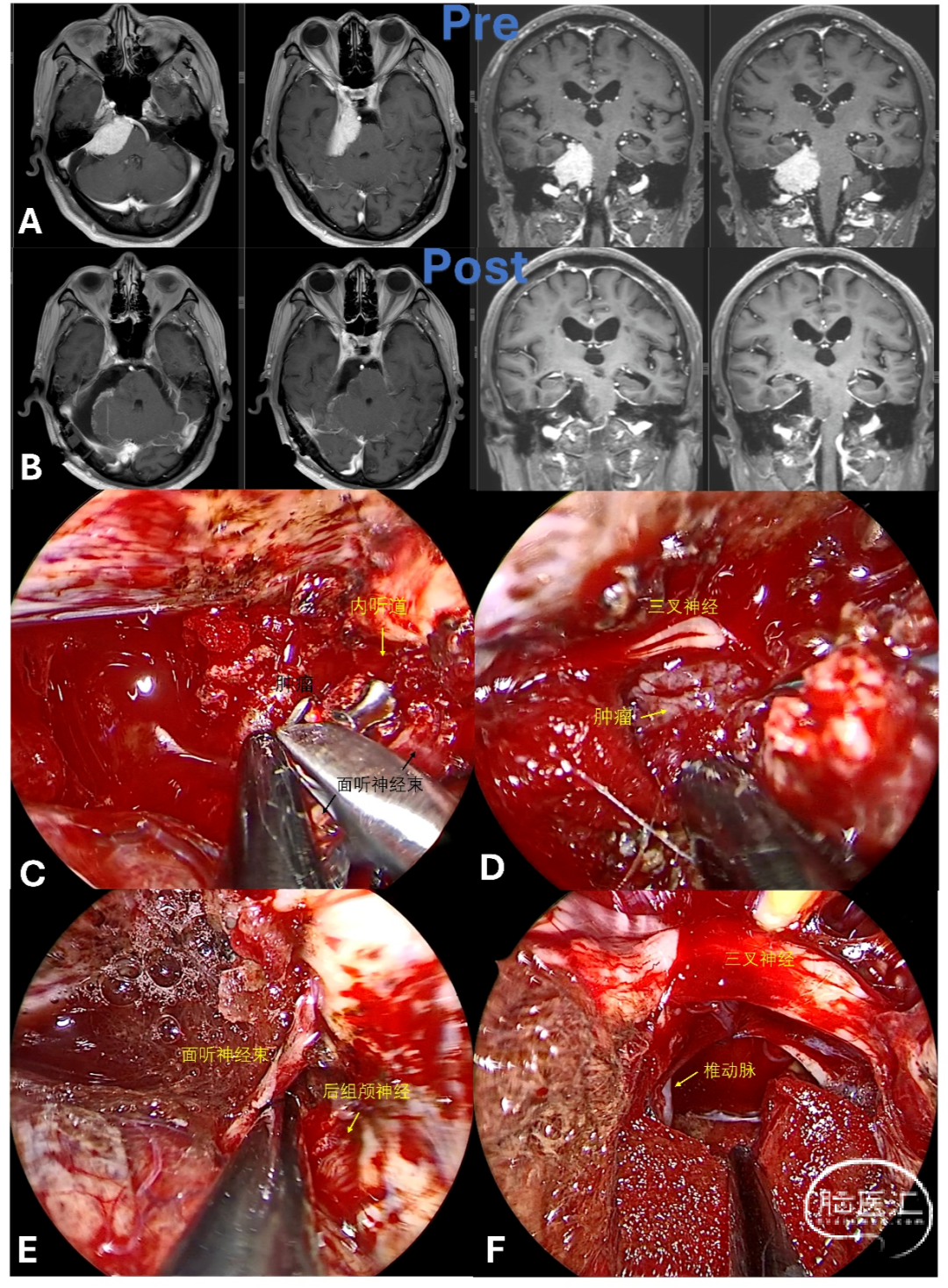
图4. 岩斜区脑膜瘤的磁共振成像(MRI)及术中图像。(A)术前MRI图像;(B)术后MRI图像;(C)肿瘤包绕听面神经束并侵入内耳道,使用显微钳精细分离后切除;(D)肿瘤包裹三叉神经,分块切除并谨慎保护神经;(E)肿瘤完全切除,听面神经束保留完整;(F)术中充分保护三叉神经。
讨论
神经内镜下远外侧SCITA的优势
与传统手术相比,该术式具有以下优势:
● 微创性:切口小且通过内镜操作,可以减少头皮、骨窗及软组织损伤,缩短恢复时间并降低并发症风险。
● 精准操作:内镜灵活性高,术者可在狭窄空间使用精密器械,最大程度保护神经血管结构。
● 视野增强:内镜光源提供明亮宽阔视野,直接观察脑干、小脑遮蔽区的病变,辅助精准定位与保护周围结构[4-6]。此外,该入路可规避岩静脉遮挡,提升术野可视性。
● 并发症风险低:创伤小、视野清晰及术中导航技术的应用,显著减少感染、出血等传统开颅手术风险。
目前,乙状窦后入路仍是颅底肿瘤最经典的手术路径,而神经内镜的整合进一步增强了其对中线结构的暴露能力、解剖辨识度及切口缩小效果[7]。然而,目前文献中尚未见内镜下远外侧SCITA与内镜乙状窦后入路的直接对比报道。基于本机构经验,我们发现远外侧SCITA的骨窗操作较乙状窦后入路更简化,因其仅需暴露横窦延伸至乙状窦外侧的部分,可能使开颅更快速且安全。骨窗完成后,远外侧SCITA通过利用小脑幕与小脑间的自然解剖通道提供更大的操作空间。重要的是,乙状窦后入路需牵拉听面神经复合体及三叉神经,而远外侧SCITA避免直接接触这些神经,从而提供更优的前部暴露及对Meckel腔等关键区域的可视化。相反,乙状窦后入路在下内侧区域(如颈静脉孔甚至枕骨大孔)的深部暴露中具有独特优势,而远外侧SCITA因骨窗较小难以显露下内侧区域。最终术式选择应基于病变位置,权衡解剖可及性与手术风险。
松果体区生殖细胞瘤的应用
松果体区是SCITA最早应用的颅底区域之一。20世纪90年代,显微外科技术复兴了小脑幕下入路。随着内镜技术进步,神经内镜辅助显微手术及全内镜小脑幕上入路逐渐普及。2008年,Gore报道了全球首例通过全内镜上小脑入路切除松果体区囊肿的案例[8]。
与后正中小脑幕上入路相比,远外侧小脑幕上入路中遇到的近小脑下部引流静脉更细小且短。一旦内镜通过气动臂固定,术者可清晰识别小脑裂静脉、大脑内静脉及Galen静脉等结构,从而在静脉间隙内操作。术中需特别注意保护Galen静脉系统。Giordano提出,影像技术可清晰显示Galen静脉及其分支,辅助术前规划与术中导航[9]。
神经内镜下后部第三脑室造瘘术可同期实施[10]。部分患者因第三脑室后部开放及中脑导水管压迫解除,术后梗阻性脑积水可缓解。
岩斜区脑膜瘤的应用
与乙状窦后入路相比,神经内镜下远外侧SCITA能更好避免术中岩静脉遮挡术野,并利于手术器械进入岩斜区切除肿瘤。延伸至鞍区的脑膜瘤也可通过内镜清晰暴露并切除,且视交叉与垂体柄可被直接观察。
Meckel腔是岩斜区脑膜瘤的常见生长部位,此类肿瘤通常难以通过显微镜下乙状窦后入路处理。通过广泛实践,我们证实神经内镜下远外侧SCITA可直接显露Meckel腔内上侧部,术者无需任何骨质切除即可自然进入该区域[2]。
桥小脑角表皮样囊肿的应用
表皮样囊肿为桥小脑角区第三常见肿瘤,常广泛累及神经血管结构[11-12],与周围颅神经、脑干及血管粘连紧密[13],手术全切难度高。神经内镜下远外侧SCITA可有效应对这一挑战,使术者更直观、清晰地分离肿瘤与重要结构。对于延伸至内听道及Meckel腔的肿瘤,该入路允许更深层次的探查与分离。
三叉神经鞘瘤的应用
三叉神经周围血管神经复杂,术中需最大限度保留功能。远外侧SCITA可减少血管牵拉,降低损伤风险。Chen等报道类似内镜入路治疗哑铃型三叉神经鞘瘤,全切率高且颅神经损伤少[3],与本研究的神经保护理念一致。保护三叉神经与面神经功能至关重要,术中神经电生理监测进一步减少术后颅神经功能障碍。
丘脑血肿的应用
丘脑出血占脑出血的8.3%-15%[14-15],患者神经功能恢复常较其他部位出血更差[16]。本研究中1例外院脑室外引流无效的丘脑血肿患者,经远外侧SCITA清除血肿并造瘘后,术后5周恢复独立活动能力,证实该术式对深部血肿的治疗潜力。
其他病变的拓展应用
除上述病变外,神经内镜下远外侧SCITA在其他颅底病变中也展现出潜力。Han等通过该入路成功全切中上斜坡脊索瘤,术后无脑脊液漏且神经血管结构完整保留[17];Yao等报道2例经该入路治疗的三叉神经痛(经典型与肿瘤诱发型),术后疼痛即刻缓解且无并发症[18]。尽管本研究未纳入脊索瘤或三叉神经痛病例,但这些报道进一步佐证了我们的结论:神经内镜下远外侧SCITA可以增加术野暴露,减少神经血管损伤,从而改善颅底深部病变患者的预后,值得临床推广。
局限性与并发症防控
术者技术要求高:术者需具备深厚的解剖学知识及神经内镜操作经验,能够精准理解内镜下的解剖关系并熟练沿内镜轴向操作。此外,术者需适应三维至二维图像的视觉转换[19]。此技能需长期训练方可掌握。
周围组织损伤风险:术中镜头被血液污染需反复擦拭,术者需注意避免因移动内镜损伤周围组织[20]。此问题可通过生理盐水冲洗镜头及气动机械臂固定内镜缓解,后者可增强术野稳定性、减少意外损伤并解放术者双手。
内镜镜头起雾:体内外温差易致镜头雾化,可通过术前温水浸泡镜头平衡温度。
横窦扩大开颅:神经内镜下远外侧SCITA有必要往横窦方向适当扩大骨窗,以利于器械操作自由度。
病例数限制:尽管该入路在丘脑血肿治疗中优势显著且潜力巨大,但因病例数有限,目前无法开展有效的对比分析。
结论
基于实践经验,我们认为神经内镜下远外侧SCITA技术通过增强病变暴露、改善术野可视性,有效降低了术中损伤风险及术后并发症发生率。该技术因其显著疗效与安全性,在岩斜区脑膜瘤、丘脑病变等颅底深部病变的临床治疗中展现出重要潜力,尤其适用于需精细保护神经血管结构的复杂病例。
参考文献
通讯作者简介
赵鹏 教授
江苏省人民医院
● 主任医师,教授,博士生导师
● 江苏省人民医院神经外科副主任,一病区主任
● 现任中国垂体腺瘤协作组委员,中国医师协会胶质瘤专委会委员,江苏省医学会颅内肿瘤学组副组长,江苏省医师协会神经肿瘤学组副组长
● 从事神经外科临床、教学及科研工作20余年,现全年手术量近600台,擅长微创手术治疗垂体腺瘤、胶质瘤、脑膜瘤、听神经瘤等颅内肿瘤,尤其在神经内镜下微创切除垂体腺瘤、松果体区肿瘤、颅底肿瘤以及三叉神经痛及面肌痉挛微血管减压手术方面有较高造诣。曾多次在美国Thomas Jefferson大学、Saint Louis大学、St Anthony`s Medical Center访学、培训
● 荣获江苏省科学技术奖三等奖,国家发明专利一项,先后主持国家、部、省级以上课题8项,在国内外发表高水平专业学术论文40余篇(其中SCI收录30余篇),培养研究生10余名
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。






