
点击图片,观看精彩直播及往届录播
2025年3月12日,备受全球神经介入领域关注的埃森高级介入手术直播课程(ALICE 2025)在德国埃森盛大开幕。本次会议由世界著名神经介入专家、德国埃森阿尔弗雷德克虏伯医院神经介入科主任René Chapot教授领衔,汇聚了来自全球的顶尖神经介入专家,共同探讨和展示神经介入领域的最新进展和技术创新。
本次会议中,海军军医大学第一附属医院刘建民教授带领中国神经介入专家团前往德国埃森现场,分享来自中国的诊疗经验与新进展,为全球同道带来中国之声,为中外学术交流搭建桥梁。
在为期三天的会议中,来自Essen、Santander、Bordeaux三地中心的专家团队将进行15台神经介入手术演示。此外,大会还设置多个讨论及演讲环节,内容涵盖动脉瘤、动静脉畸形、硬脑膜动静脉瘘、慢性硬脑膜下血肿、脑血管狭窄等多个病种,致力于为与会者提供一个高水平的学术交流平台。本次报道聚焦大会首日(3月12日)精华,欢迎广大同道关注、观看、交流!
盛会启航
ALICE 2025拉开帷幕

开幕式上,海军军医大学第一附属医院刘建民教授发表致辞,表达了对ALICE会议的高度重视和对中国神经介入领域发展的自豪。他回顾了过去数年间OCIN与ALICE团队的紧密合作,推动了中国神经介入领域的快速发展。刘教授强调,此次中国专家团队赴约ALICE 2025,不仅是中欧医学交流的延续,更是中国神经介入走向国际的重要一步。最后,他对Chapot教授和ALICE团队,以及所有在场同仁表示了感谢。
术领前沿
5台手术直播点亮首日
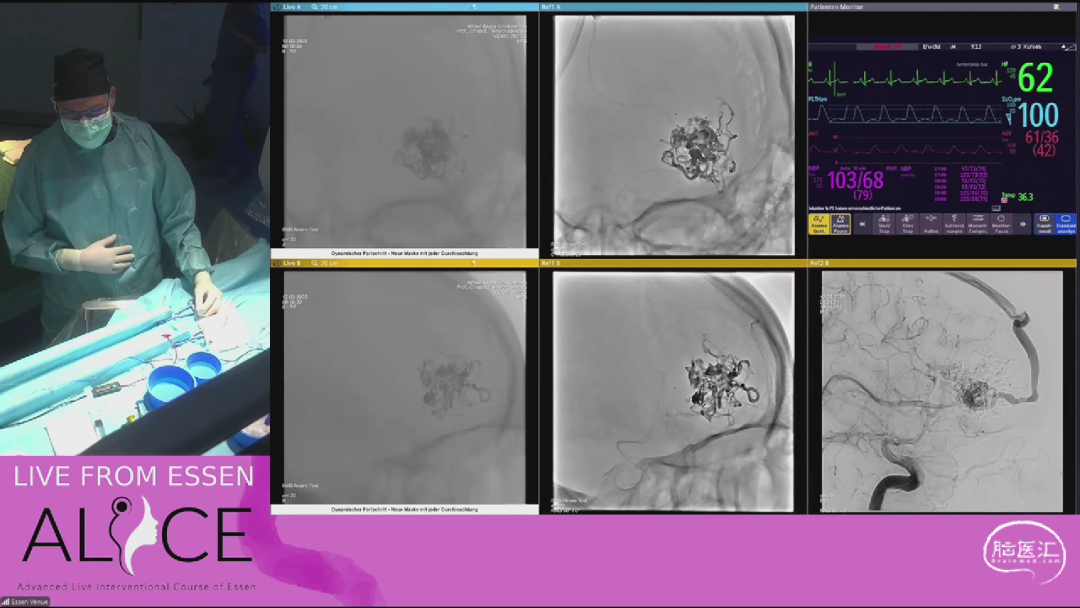
该病例为一位53岁男性,AVM位于左侧大脑,主要由大脑中动脉(MCA)和大脑前动脉(ACA)供血,病变复杂且涉及多条供血动脉和引流静脉。
专家们通过先进的成像技术(如6D成像和旋转血管造影)详细分析了AVM的供血动脉和引流静脉,讨论了如何确保完全栓塞AVM并减少对正常脑组织的影响。术后管理方面,强调了降低血压以减少出血风险,并建议患者在医院观察至少5天以确保安全。
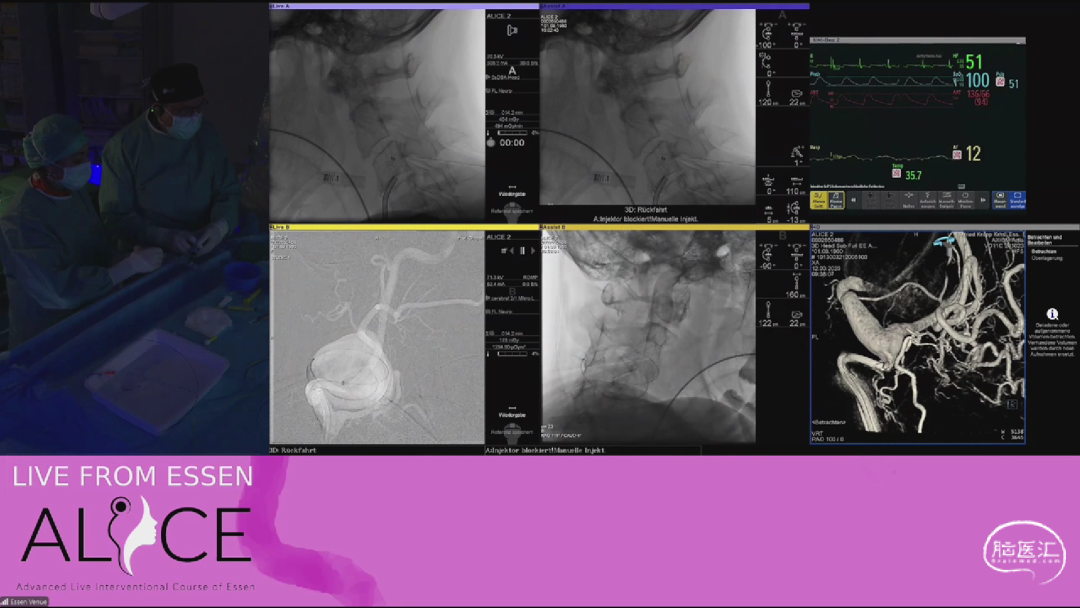
病例讨论了一例位于ICA扁桃体动脉袢处的20mm动脉瘤,10年前因手术风险过高未予治疗,随访发现动脉瘤显著增长并引发严重占位效应。
对于复杂动脉瘤,专家指出巨大瘤体的占位效应可能导致血管环路在栓塞后自然复位,因此不推荐常规使用Pipeline支架。术中实时影像评估和导丝定位被强调为关键质量控制点。
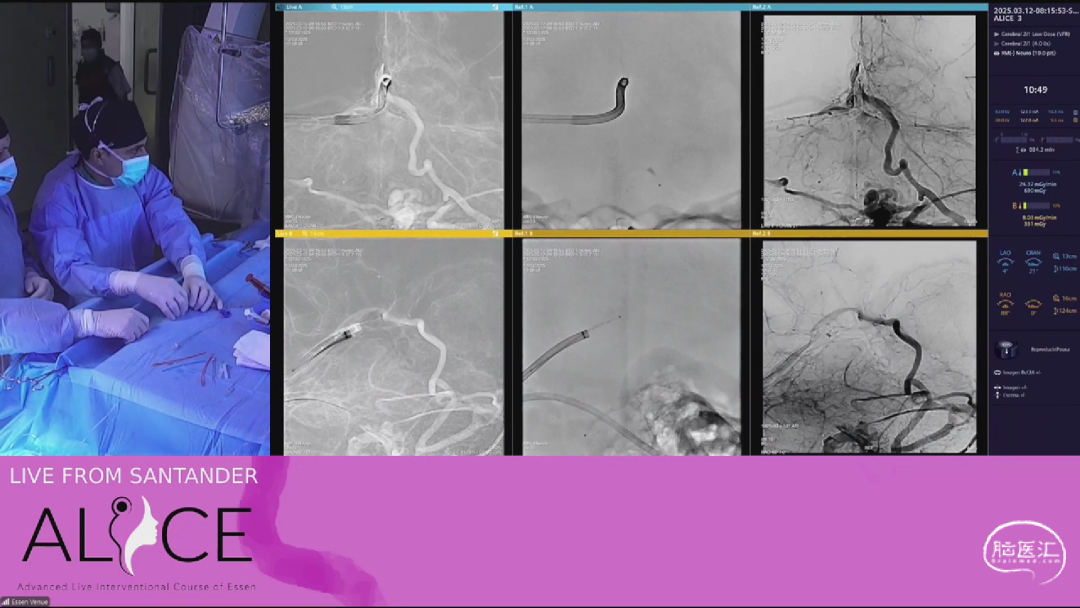
该病例为一位52岁女性,因头痛和头晕行MRI检查发现深部小脑AVM及血流相关性动脉瘤,随后转诊至Santander接受多阶段血管内治疗。首次治疗采用球囊辅助弹簧圈栓塞动脉瘤,后续对AVM进行分阶段经动脉和经静脉栓塞。
专家们讨论了患者的治疗方案,包括对动脉瘤的球囊辅助栓塞和AVM的分阶段栓塞治疗。强调了在复杂病例中,精准的血管解剖知识、灵活的技术选择和耐心的治疗过程的重要性。
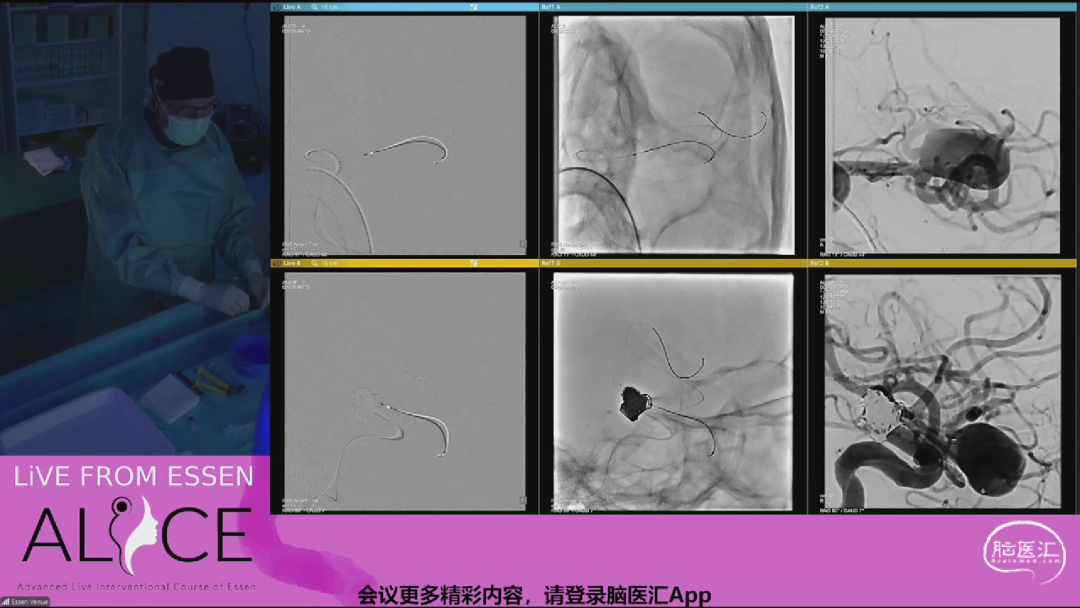
该病例为一位61岁女性,两侧大脑中动脉分叉处都有动脉瘤,曾经历右侧大脑中动脉动脉瘤破裂。
专家讨论了治疗未破裂动脉瘤的决策过程,特别是对于较小动脉瘤的治疗风险和效果,以及不同治疗技术的比较,如线圈栓塞、支架置入和血流导向装置。此外,还包括治疗的安全性、科学证据和个体化治疗方案,以及如何与患者沟通治疗的利弊。
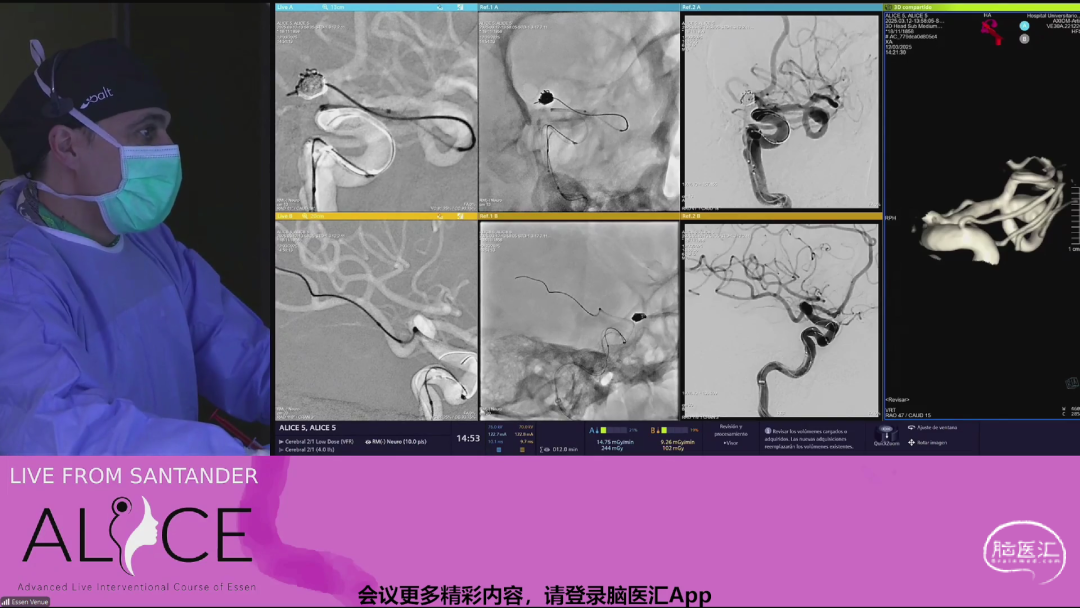
该病例为一位82岁女性,2017年因破裂的前交通动脉瘤接受栓塞治疗,恢复良好,mRS评分为1。后续MRI随访发现左侧MCA分叉部动脉瘤。
专家们讨论了对随访中发现的左侧大脑中动脉动脉瘤是否进行治疗。由于动脉瘤有增长,他们决定进行干预。比较了不同治疗方法,包括夹闭、栓塞和血流导向装置,并讨论了使用WEB装置的优势,如简化手术过程和减少抗血小板治疗需求。
智汇埃森
技术与理念的碰撞

海军军医大学第一附属医院刘建民教授带来《中国即将开展的新研究》主题报告。中国在卒中治疗领域将开展多项重要研究,聚焦神经介入技术创新与临床验证。OCIN会议作为关键平台,自2001年起推动国内外合作,发展为全球性学术会议,年注册超4000人,与10余个国际组织合作。重点研究包括“MT系列研究”,成果发表于国际权威期刊。这些研究依托标准化评估体系,为全球卒中治疗提供高质量循证证据,体现中国从技术引进到自主创新的转型。
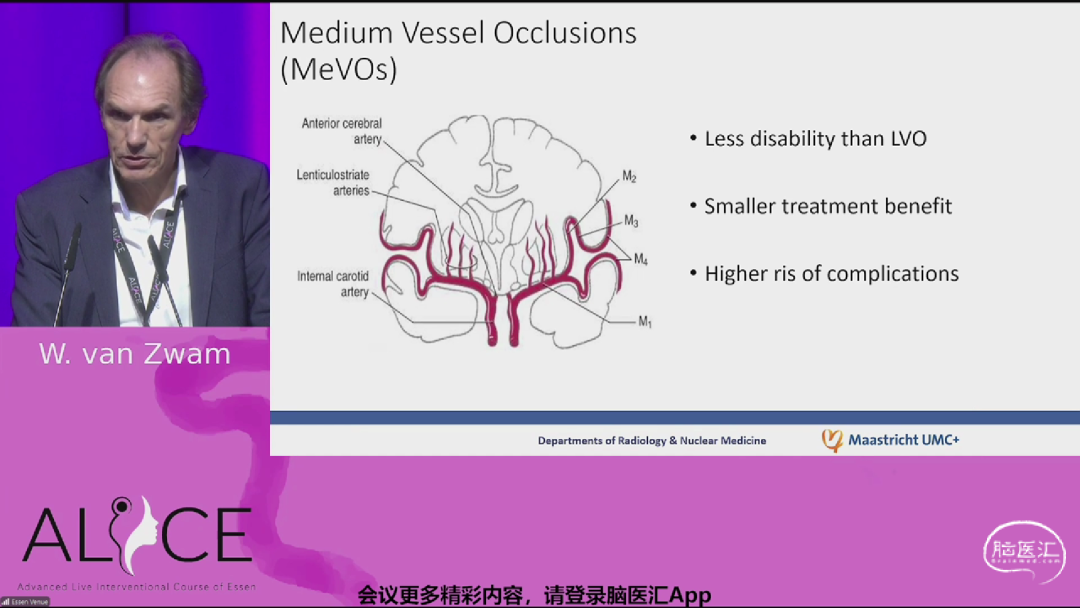
来自荷兰马斯特里赫特大学的Wim van Zwam教授带来《新研究带来的重要启示》主题报告,总结了脑卒中血管内治疗(EVT)的最新进展。对于基底动脉闭塞(BAO),EVT在重症患者(NIHSS≥10)中疗效显著,时间窗可延长至24小时。但对于轻症患者(NIHSS<10),EVT未显示优势。中型血管闭塞(MeVO)相关研究未证实EVT优于药物治疗。此外,晚期时间窗和序贯治疗策略也有了新突破。这些研究为临床决策提供了重要依据。
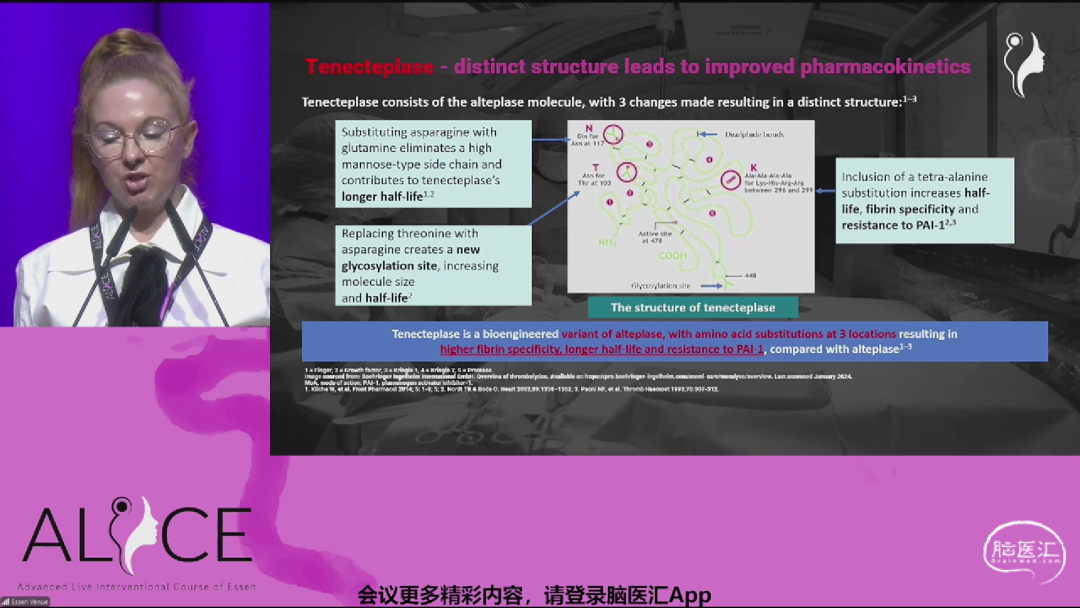
来自斯洛文尼亚卢布尔雅那大学医学中心的Senta Frol教授带来《替奈普酶为神经介入医生带来了哪些改变?》主题报告。替奈普酶是阿替普酶的改良版本,具有延长半衰期、增强纤维蛋白特异性和抗PAI-1能力。多项研究证实其非劣效性和优越性,尤其在降低症状性颅内出血风险方面表现突出。替奈普酶的成本效益和操作便捷性正推动其成为急性缺血性卒中溶栓的新标准。
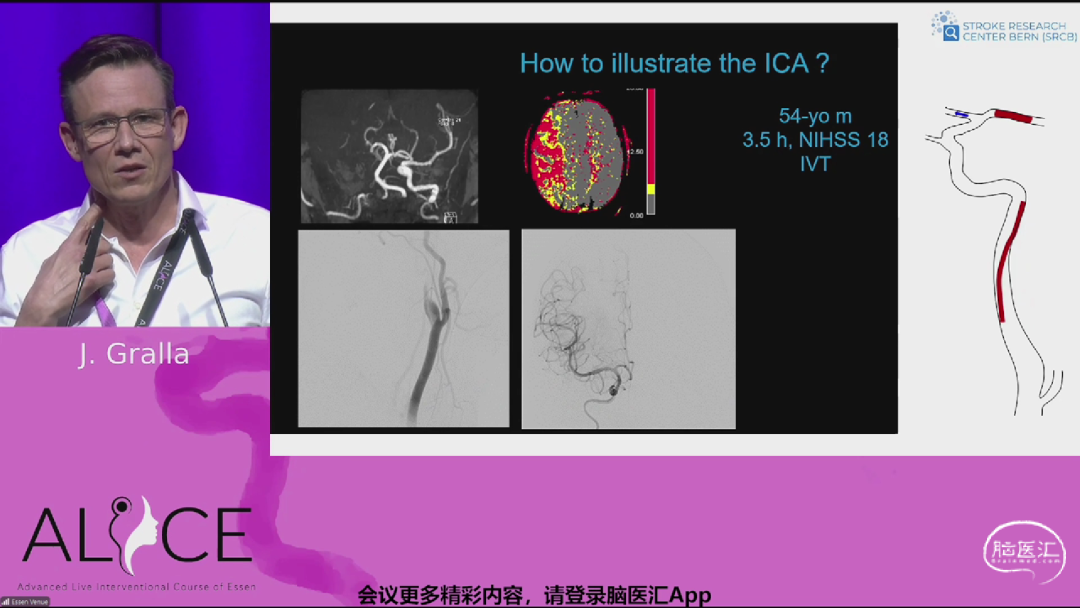
来自瑞士伯尔尼大学医院的Jan Gralla教授带来《如何进入ICA夹层的真腔?》主题报告。通过球囊导引导管实施逆行DSA技术,封堵近端后逆向注射造影剂并结合负压抽吸,利用逆向血流重塑夹层内膜,显影真腔路径。这一方法可降低血栓栓塞风险,显著提高真腔识别率,尤其在常规前向通过失败时效果显著。临床数据显示,配合该技术的支架置入可使90%以上病例成功重建血流。
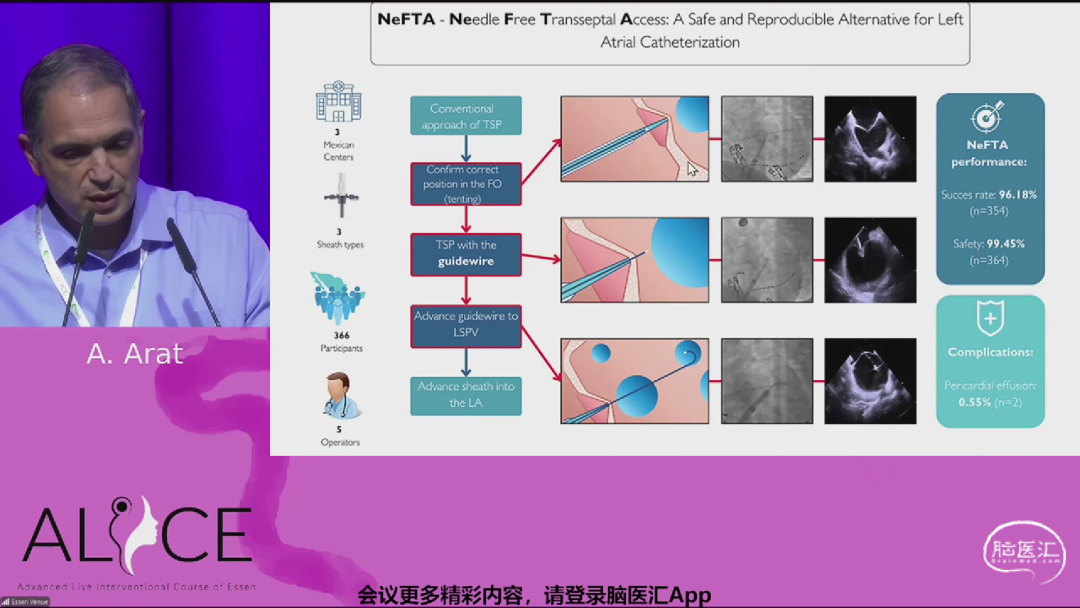
来自土耳其哈斯特帕大学的Anil Arat教授带来《如何在勒里什综合征中触及主动脉弓上血管?》主题报告,提出一种创新的经房间隔穿刺技术,用于勒里什综合征治疗。该技术通过静脉系统进入右心房,穿刺房间隔至左心房,直达主动脉根部,避免传统股动脉入路因迂曲导致的支架输送困难,尤其适用于主动脉近端严重狭窄的复杂病例。临床数据显示,使用6F以下导管时,主要并发症发生率低于1%,与经股动脉路径相当。
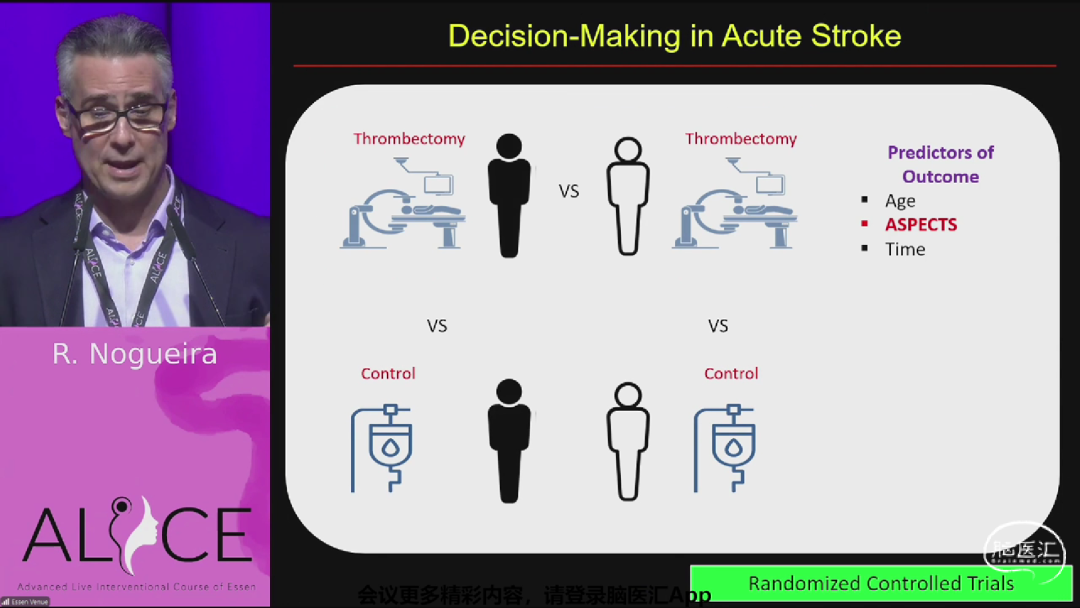
来自美国亚特兰大Grady纪念医院的Raul Nogueira教授带来《大梗死的机械取栓治疗》主题报告,探讨了大核心梗死患者机械取栓(MT)的疗效与决策挑战。基于SELECT2、ANGEL-ASPECT等试验的荟萃分析,MT显著改善90天功能预后(mRS偏移OR=1.62-2.00),降低死亡率(风险差-9.83%)。临床决策应综合考虑梗死体积、功能区定位、家庭预期及医疗资源,避免过度依赖影像阈值,重点在于避免灾难性结局(mRS 5-6),而不仅是追求功能独立。

来自美国纽约州立大学的Adnan Siddiqui教授带来《慢性闭塞动脉再通的专用技术》主题报告。相比外科搭桥术,血管内方法通过支架置入和斑块切除术实现解剖重建,但需注意颅内段闭塞风险。术后ICU血压控制可预防高灌注综合征,P2Y12检测指导的双抗治疗是安全基础。
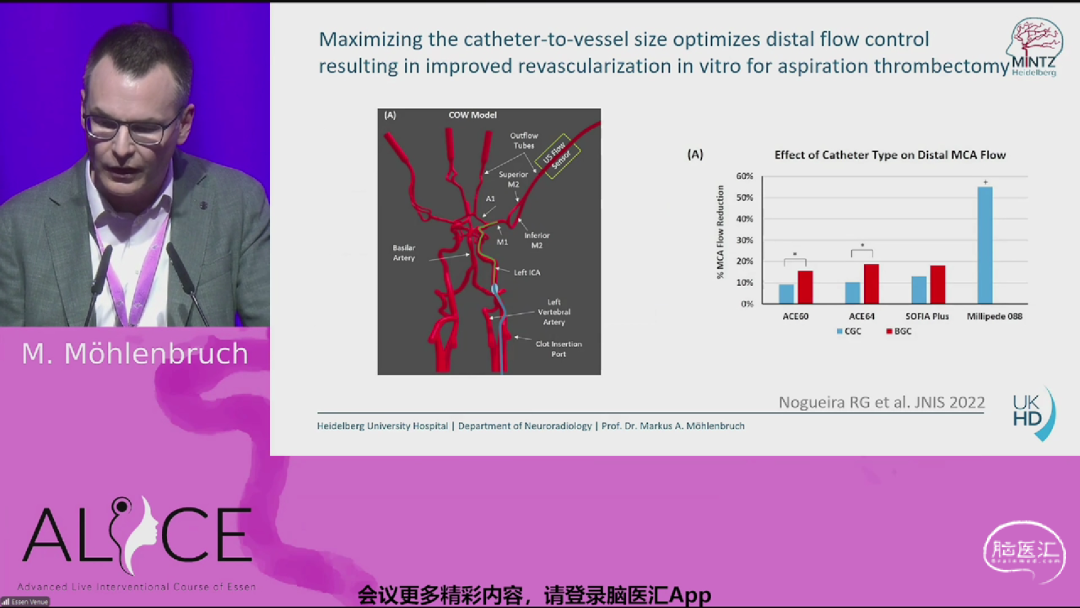
来自德国海德堡大学的Markus Möhlenbruch教授带来《超大口径导管》主题报告。新型导管通过增大内径和外径,显著提升与血管的解剖匹配度,优化远端血流控制并降低栓塞风险。体外实验显示,8F导管单次血栓清除率比传统6F导管提高60%,远端栓塞发生率降低。临床研究证实其疗效达标率超80%,症状性颅内出血率低于2%。

来自以色列索罗卡医疗中心的Anat Horev教授介绍了新型专用支架VivaStent,其采用编织结构,具有降低的径向力、50mm长度、7Fr导管兼容性及90%可重新收鞘能力,支持精准定位。动物实验显示其优异的跟踪性能,无血栓形成和低炎症反应,临床试验也即将在欧美启动。
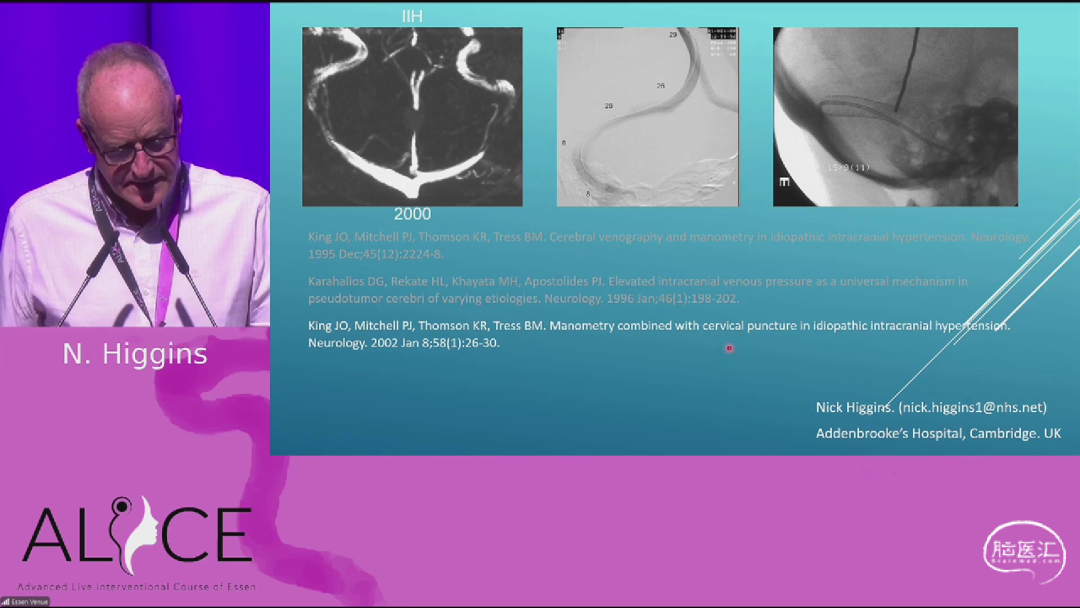
来自英国阿登布鲁克医院的Nick HIGGINS教授在“Jean-Jacques Merland讲堂”环节带来《颅静脉流出不充分的三重表现》讲座。HIGGINS教授介绍了颅静脉流出不充分(CVOI)的病理机制及其三种临床表现:颅内高压、颅内低压和颅内正常压力。CVOI的核心是颅静脉阻塞导致静脉压升高,进而影响脑脊液动力学,引发颅内压力异常。他强调,CVOI的临床表现多样,易误诊,需通过静脉造影和压力梯度测量实现精准诊断。

第一场圆桌讨论,专家们围绕颅内静脉高压和静脉狭窄的临床问题展开讨论。他们强调了颅内压梯度测量的重要性,建议在清醒状态下测量以获得更准确的数据。对于静脉狭窄的处理,专家们讨论了单侧或双侧支架植入的适应症,认为应根据具体情况决定,并强调支架植入后需重新测量压力梯度以评估治疗效果。最后,讨论强调了个体化治疗的重要性。

第二场圆桌讨论聚焦M2闭塞治疗策略的最新临床试验(如ESCAPE-MeVO和DISTAL试验)。数据显示,65%的参与者认为试验结果未显著改变其临床决策,仅20%持肯定态度。专家强调,需结合患者个体因素制定治疗方案,未来应优化设备技术并开展高NIHSS亚组研究。辅助性动脉内溶栓药物(如TNK)的潜在价值被提及,但需更多证据支持其安全性和适用场景。
ALICE 2025的首日议程圆满结束,精彩仍在继续,包括2023-2024年ALICE患者随访、“ALICE-BANANAZ”讲堂以及围绕动静脉畸形栓塞术效果差异的大咖辩论等内容,将是技术与智慧的深度交融,前沿与实践的完美结合。我们期待与您一同见证这场学术盛宴的更多精彩瞬间!
点击图片,观看精彩直播及往届录播

声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
投稿/会议发布,请联系400-888-2526转3。





