“重庆大学附属肿瘤医院神经外科月刊”每月回顾经典病例,针对神经系统疾病诊断、治疗提出最优治疗方案。病例包括神经系统肿瘤、脑血管疾病、脊柱脊髓疾病等。科室经历20余年发展,已形成以神经外科为先导、肿瘤专科为特色、专家有特长、专病专治的特点,拥有国内外先进技术并可以保持同步发展的神经外科专科队伍。科室目前可开展精准外科体系治疗脑胶质瘤、经鼻内镜下鞍区肿瘤切除手术、复杂颅内颅内动脉瘤介入及夹闭手术、脊柱脊髓肿瘤及退行性病变微创手术、神经导航或机器人辅助下脑内组织穿刺活检技术、神经内镜下脑室内、松果体区肿物切除、神经内镜与显微镜双镜联合行大脑深部、颅底的复杂肿瘤切除等。
本期为大家分享,重庆大学附属肿瘤医院神经外科病例精彩内容:后循环梭形动脉瘤的血管内治疗:血流导向的时代。欢迎阅读和分享!
非囊状颅内动脉瘤(NIA)是一种罕见的疾病,目前分类繁多。目前NIA的分类有病理学分类及影像学分类。而NIA最常见于后循环,其包含梭形动脉瘤。其中,后循环梭形动脉瘤(PCFAs)在数量上占显著优势,当有症状时,可导致缺血梗死、占位效应、蛛网膜下腔出血(SAH)等。因为关于预测缺血、压迫和破裂的长期危险因素和危险因认识尚不足。由于常发病于后循环,手术相对较困难,手术风险及并发症均较高,一旦出现,可能造成灾难性后果。




非囊性动脉瘤的病理学分类
1型动脉瘤(典型的夹层动脉瘤):内膜层和中间层之间的环形内弹性膜(IEL)广泛破坏,形成假内腔。
2型动脉瘤(节段性扩张动脉瘤):内膜层和中间层之间的环形内弹性膜(IEL)拉伸或碎片化导致其扩张,可伴适应性内膜增厚,管腔表面光滑,一般不发生血栓形成。
3型动脉瘤(膨大夹层动脉瘤):内膜层和中间层之间的环形内弹性膜(IEL)撕裂伴异常增厚。形成分层的夹层,血栓在管腔及周围均可形成。
4型动脉瘤(动脉主干发出的囊性动脉瘤):起源于轻微破坏的IEL部分,无内膜增厚,穹顶由脆弱缺乏IEL的外膜或结缔组织组成。
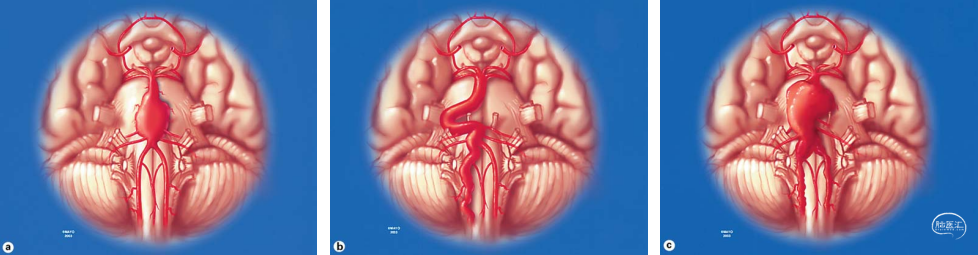
非囊性颅内动脉瘤:病变的定义为动脉直径大于载瘤动脉1.5倍(Huber的定义),类型如下:a. 梭状:动脉瘤扩张达正常直径1.5倍,无实际动脉瘤瘤颈或动脉节段的弯曲。b. 多形性扩张型:动脉扩张大于正常程度的1.5倍,涉及基底动脉或椎动脉,或两者均有不同程度的弯曲。c. 过渡型:动脉均匀动脉瘤扩张,累及椎动脉、基底动脉或两者兼有,受累动脉段叠加扩张。
后循环的梭形动脉瘤与囊状动脉瘤相比相对常见,它的治疗非常具有挑战性,由于缺乏真正的动脉瘤颈,简单的夹闭重建或弹簧圈栓塞有时是不可行的,需要更复杂的技术:包括搭桥治疗,支架辅助栓塞治疗,以及近20年来兴起血流导向装置。近年来,由于血管内治疗技术和材料学的更新迭代,血管内治疗的地位逐年突出;而由于外科手术的治疗较复杂,难度大,并发症率及死亡率均相对较高,外科手术的受欢迎程度逐步降低。
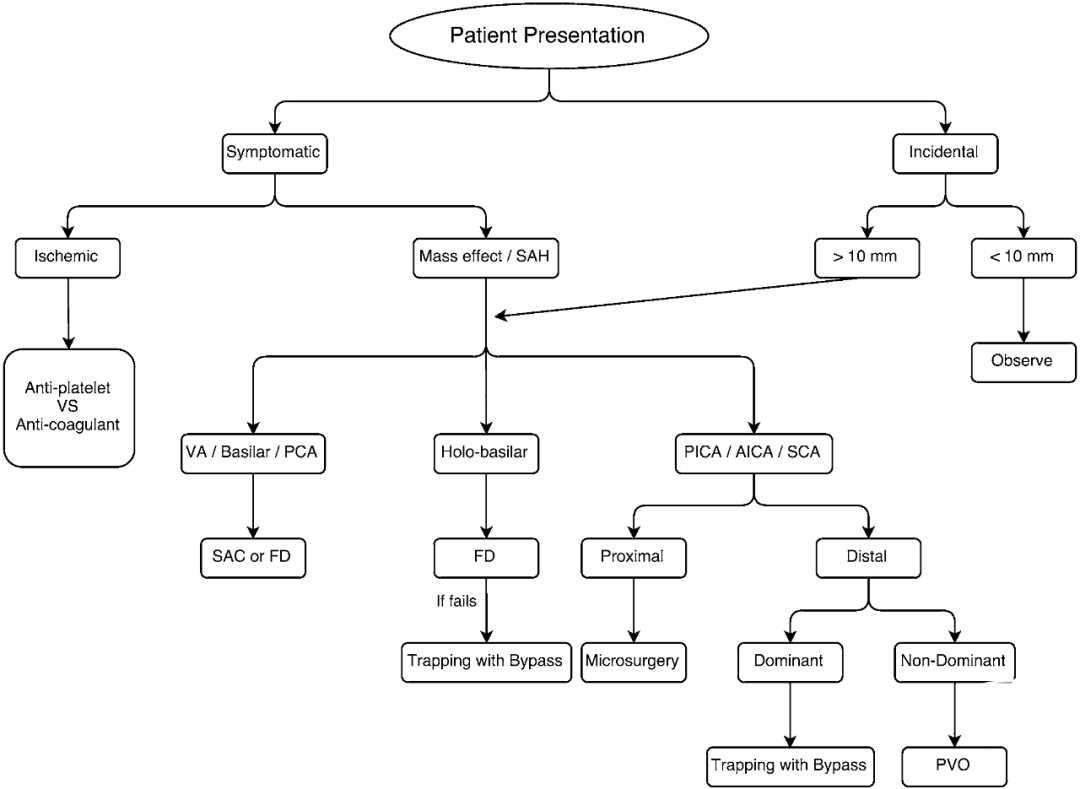
FIG. Suggested treatment algorithm for fusiform aneurysms in the posterior circulation based on presentation. FD = flow diverter; PVO = parent vessel occlusion.
目前,密网支架治疗椎动脉夹层动脉瘤已经在国内外多个医疗机构得到广泛应用。例如,有报道指出,采用Pipeline™ Flex血流导向密网支架治疗椎动脉夹层动脉瘤近期疗效良好。此外,国产密网支架治疗椎动脉夹层动脉瘤也日趋成熟,术后患者可恢复良好。
病史摘要


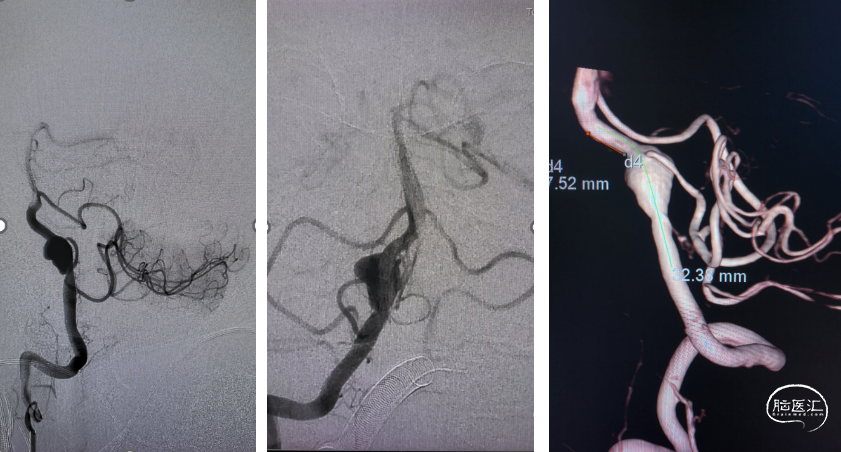
![]()
治疗策略
![]()
患者中年男性,可疑前哨性头痛症状,合并高血压病史,血压控制不佳。右侧V4段动脉瘤诊断明确,形态不规则,累及PICA动脉,有手术指征。
手术方式:
1. 载瘤动脉闭塞(Parent Vessel Occlusion,PVO)
2. 支架辅助栓塞(Stent Assisted Coiling,SAC)
3. 血流导向装置置入(Flow Diverter,FD)
考虑患者动脉瘤体积较大,形态不规则,且累及PICA动脉瘤,目前动脉瘤未破裂出血,单纯PVO闭塞椎动脉,代偿困难,势必造成缺血性事件。SAC是椎动脉夹层动脉瘤的治疗选项,但动脉瘤已累及PICA动脉,对PICA保护的要求较高,术后有PICA闭塞导致脑干缺血的风险,同时有较高的复发率。FD相较前两种方案,是一种重建方案,有三大特点:血流导向可即可减少瘤腔内血流;远期的血管内皮化作用,可形成永久的生物性血管壁修复;瘤体内血栓化后,张力下降,瘤腔萎陷,可减轻占位效应。综上结合患方意愿,选择FD密网支架置入方案。
![]()
手术过程
![]()


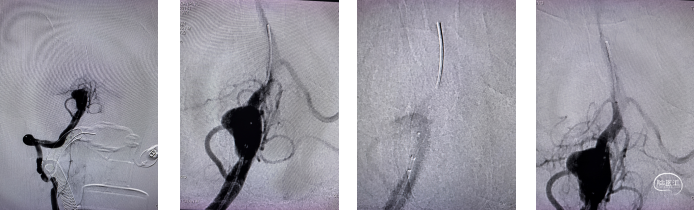
支架继续开放,覆盖动脉瘤后,再次造影确认远端支架锚定位置,动脉瘤内支架贴壁情况好。即刻,见动脉瘤内造影剂滞留。
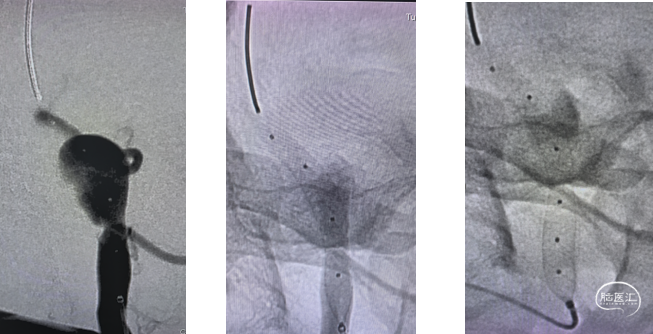
支架全部释放,开放较好,位置及贴壁良好,用微导丝,按摩支架后,行支架三维成像,见动脉瘤内造影剂滞留,载瘤动脉瘤通畅,包括右侧PICA在内的后循环各分支动脉均显影良好。
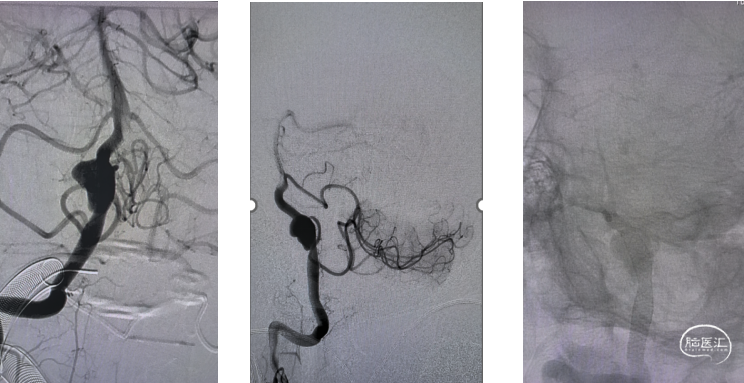


讨论
1
血流导向装置密网支架,是治疗椎动脉V4段梭形动脉为代表的,后循环动脉瘤的一种可靠方案,既往以Pipeline为代表已逐步积累较多经验。随着集采、医保及单病种付费等政策的要求,国产密网支架的应用增多,治疗效果亦逐渐得到证实。
2
支架远端释放时,恰当的贴壁可保证支架的稳定性。中段通过瘤体时,可采用原位释放,避免支架疝入瘤体,同时合适的金属覆盖率利于血流的重建。收尾时,可根据释放的标地适当推拉支架。最后,合适的导丝按摩,可明显促进支架贴壁,减少内漏、血栓形成等事件发生。
3
在选用支架尺寸时,应充分照顾锚定部位、支架的贴壁、长度、及释放后短缩,等特性选用型号得当的支架,可获得更好的容错率。
4
密网支架术后,双抗治疗的时间目前尚存在争议,部分中心建议,使用双抗治疗6月后单抗治疗至1年。部分中心提倡长期治疗以预防慢性缺血性事件的发生。
5
从前循环到后循环,从未破裂动脉瘤到破裂动脉瘤:在部分aSAH病例,由于动脉瘤复杂,SAC或其他手术方案反而风险更高,治疗更困难。特殊情况,阿司匹林单抗下,部分中心已有破裂动脉瘤急性期使用Ped Shield、Phenox p48 MW HPC等涂层支架的经验。密网支架治疗破裂动脉瘤的探索持续跟进。
参考文献
1. Flemming KD, Wiebers DO, Brown RD Jr, Link MJ, Nakatomi H, Huston J III, et al: Prospective risk of hemorrhage in patients with vertebrobasilar nonsaccular intracranial aneurysm. J Neurosurg 101:82–87, 2004
2. Flemming KD, Wiebers DO, Brown RD Jr, Link MJ, Huston J III, McClelland RL, et al: The natural history of radiographically defined vertebrobasilar nonsaccular intracranial aneurysms. Cerebrovasc Dis 20:270–279, 2005
3. Mizutani T, Miki Y, Kojima H, Suzuki H: Proposed classifi cation of nonatherosclerotic cerebral fusiform and dissecting aneurysms.Neurosurgery 1999; 45: 253–260.
4. Kalani MY, Zabramski JM, Nakaji P, Spetzler RF: Bypass and flow reduction for complex basilar and vertebrobasilar junction aneurysms. Neurosurgery 72:763–776, 2013
5. Lawton MT, Abla AA, Rutledge WC, Benet A, Zador Z, Rayz VL, et al: Bypass surgery for the treatment of dolichoectatic basilar trunk aneurysms: a work in progress. Neurosurgery 79:83–99, 2016
6. Awad AJ, Mascitelli JR, Haroun RR, Leacy RAD, Fifi JT, MoccoJ. Endovascular management of fusiform aneurysms in theposterior circulation: the era of f low diversion. NeurosurgFocus 2017;42:E14
7. Fischer S, Perez MA, Kurre W, Albes G, Bäzner H, Henkes H: Pipeline Embolization Device for the treatment of intra and extracranial fusiform and dissecting aneurysms: initial experience and long-term follow-up. Neurosurgery 75:364–374, 2014
专家简介
杨海峰 主任医师
● 重庆大学附属肿瘤医院神经外科科主任,主任医师,医学博士,硕士研究生导师
● 主要从事神经系统肿瘤的显微手术及内镜手术治疗及恶性脑肿瘤发生发展机制研究
● 近5年主持国家及省部级课题5项,发表高水平SCI文章20余篇
● 学会任职:中国抗癌协会神经肿瘤专委会常委,中国抗癌协会肿瘤神经病学专委会常委,中国抗癌协会脑胶质瘤专委会委员,中国医师协会脑胶质瘤专委会委员,中国临床肿瘤学会神经肿瘤专委会委员,中国解剖学会神经解剖专委会委员,中国医学装备协会神经外科分会委员,中国医药创新促进会脑神经药物临床研究专业委员会委员,中国脑膜瘤多学科诊疗协作组专家委员会委员,重庆抗癌协会脑胶质瘤专委会主任委员,重庆市医药生物技术协会神经外科专委会主任委员,重庆市医师协会脑胶质瘤专委会副主任委员,重庆抗癌协会神经肿瘤专委会副主任委员,中国临床医生杂志审稿专家,美国Cleveland Clinic访问学者
娄四龙 主任医师
● 重庆大学附属肿瘤医院神经肿瘤科主任医师,神外医学硕士
● 中国抗癌协会神经外科专业委员会全国委员
● 《中华神经肿瘤杂志》编委
● 重庆市医学会神经内镜专业副组长
● 重庆市医学会颅底肿瘤专业委员
● 重庆市医学会神经外科专委会委员
● 重庆市人社局劳动鉴定医学专家
● 主研卫健委课题2项,中央高校医工融合课题1项,在SCI及国内杂志上发表论文20余篇
● 一直从事神经肿瘤医疗、科研工作20余年;擅长显微镜微创手术及神经内镜治疗垂体腺瘤、胶质瘤、听神经瘤、脊柱脊髓肿瘤等神经系统肿瘤,在复杂颅底肿瘤与神经内镜微创手术等方面具有相当丰富的经验
阮健 副主任医师
● 副主任医师,医学博士
● 德国Klinikum Kassel神经外科访问学者
● 美国威斯康星麦迪逊分校显微神经外科实验室访问学者,作为Research Fellow进行颅底显微解剖研究及训练一年
● 北京天坛医院神经介入中心进修学习
● 欧美同学会颅底外科分会委员
● 中国抗癌协会脑胶质瘤/脑转移瘤专业委员会委员
● 重庆市医师协会青年医师委员会委员
● 主要从事神经系统肿瘤的显微外科手术及脑血管疾病神经介入治疗
石油 主治医师
● 重庆大学附属肿瘤医院神经肿瘤科主治医师,神经外科硕士
● 中国医师协会神经外科医师分会、脑胶质瘤专业委员会、神经介入专业委员会会员
● 重庆市医药生物技术协会神经外科专业委员会委员
● 主要从事颅脑肿瘤的诊治(脑膜瘤,胶质瘤,垂体瘤,转移瘤,听神经瘤等)
● 椎管内肿瘤、脑积水的诊治和脑血管病的神经介入诊疗
科室简介

01
科室简介:
02
科室人员构成:
03
科室特色:
(1)现代精准外科体系治疗脑胶质瘤;
(2)经鼻内镜下鞍区肿瘤切除手术,包括常见垂体腺瘤、颅咽管瘤、鞍结节脑膜瘤、侧颅底肿瘤等;
(3)复杂颅内颅内动脉瘤介入及夹闭手术;
(4)神经导航或机器人辅助下脑内组织穿刺活检技术;
(5)神经内镜下脑室内、松果体区肿物切除以及神经内镜下三脑室底造瘘技术治疗脑积水;
(6)脊柱脊髓微创切除及固定手术;
(7)神经内镜与显微镜双镜联合行大脑深部、颅底的复杂肿瘤切除。
点击上方二维码
查看重庆大学附属肿瘤医院神经外科更多内容
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。









