
![]()

2025年2月8日,2025神经外科颅内压监测学术研讨会于浙江杭州举办。本次大会特别邀请到以上海交通大学医学院附属仁济医院首席专家、上海市颅脑创伤研究所所长江基尧教授为首的众多国内神经外科领域知名专家学者,大家齐聚一堂,共商要计,共同探讨颅内压监测技术的最新进展与临床应用,分享前沿研究成果与实践经验,旨在推动我国神经外科事业的进一步发展,为更多患者带来福音。
点击上方图片观看精彩录播
本次会议录播支持“AI日程摘要”!(点击链接了解更多!)
![]()
大会致辞

上海交通大学医学院附属仁济医院江基尧教授致辞时首先对各位莅临的专家学者和中国颅脑创伤的支持者英特格拉公司表示感谢。他指出颅内压监测发展至如今的时代,离不开在场各位专家的大力坚持与探索,目前中国颅内压监测在中国的发展是巨大的,但是仍有不足,这些问题亟待大家在临床中去发现,去创新,去解决,并进一步推动以颅内压为核心的脑监测技术,使得临床治疗更加规范化和精准化。

浙江大学医学院附属第一医院杨小锋教授致辞时首先向在场的各位专家学者表示热烈的欢迎和衷心的感谢。他指出,杭州作为历史文化名城,不仅有着深厚的文化底蕴和美丽的自然风光,更汇聚了众多前沿的医学研究成果与创新理念。他期待在接下来的会议中,各位专家学者能够深入交流、碰撞思想,共同探讨医学领域的前沿问题,分享宝贵的经验与见解。相信通过此次盛会,大家不仅能收获丰富的学术知识,还能感受到杭州这座城市的独特魅力,最终满载而归。
![]()
第一节
![]()

本节由空军军医大学唐都医院屈延教授、华中科技大学同济医学院附属同济医院舒凯教授和中国人民解放军联勤保障部队第904医院王玉海教授主持。

上海交通大学医学院附属仁济医院江基尧教授带来《颅脑损伤颅高压处理中国方案》讲题。江教授首先介绍了急性颅脑创伤颅高压处理流程的中国方案,阐述了中国方案与国际方案的不同,举例表示国外仅仅列出颅高压阶梯治疗方法,而中国颅高压处理流程首次把不同降颅压方法匹配到不同颅高压病人,更符合临床实际,更具有可操作性,具有不可多得的优势。颅高压处理中国方案指出,重型颅脑创伤脑疝患者不需要阶梯治疗,可直接手术,同时删除了无效的阶梯治疗方法(过度通气和巴比妥昏迷)。再者,中国方案表明临床症状+CT影像+ICP监测三管齐下,是颅脑损伤颅高压规范、合理、有效的治疗方法,推荐对于ICP<20mmHg,可采取镇静、镇痛治疗;对于ICP 20-30mmHg,可采取脱水、EVD、低温治疗;对于ICP>30mmHg,可采取去骨瓣减压治疗;对于无ICP监测的中心,中国方案推荐可结合临床症状和CT影像进行判断,增加早期CT复查。最后,江基尧教授向与会者表达了对提升中国在国际颅脑创伤领域影响力的深切期望。他呼吁在场的每一位专家学者和同仁携手共进,为中国颅脑创伤的临床研究与实践在国际舞台上赢得更高的声誉,为全球神经外科事业的发展贡献更多中国智慧和中国力量。

复旦大学附属华山医院胡锦教授带来《ICP为核心的集束化管理在急性自发性脑出血患者中的应用》讲题,首先讲述了脑出血的流行病学特点,以临床病例的处理,探索脑出血的最佳管理方案,指出ICP管理是脑出血患者血压和灌注压的桥梁,脑灌注压与ICH患者预后直接相关。目前仍然需要足够强的证据表明降血压使得ICH患者获益,尽管INTERACT、ATACH等多项研究证实其安全性,但仍应该以整体化、集束化的形式出现及干预。同时,不同患者和人群存在不同的降压要求,也需要个体化对待。合理的ICP监测也可以使得部分患者获益,但目前仍需要进一步的前瞻性多中心研究进行验证,开展ICP介导为核心的整体、惯序、个性化的综合治疗。

首都医科大学附属北京天坛医院高国一教授带来《以颅内压为核心的多模态与多参数监测》讲题,首先讲述了监测的目的,即降低死残率,保证治疗更加精准。多模态监测在于深入理解单一监测手段提供的信息,联合分析不同监测手段的治疗价值;多参数监测目标在于理解疾病包含的病理生理信息,理解基于病理生理的治疗路径。高教授指出多模态监测模式一直在不断调整,目前主要在于颅内压+脑组织氧,颅内压波形分析,瞳孔检测仪和脑微透析,以判断脑顺应性。ICP波形如何监测,如何解读,颅内压剂量,颅内压衍生指标,颅内压与人工智能等问题都是如今亟需研究和确定的问题。颅内压多参数分析可以准确预测实时病情严重程度和短期预后,对于患者临床转归的改善有极大的作用。高教授倡导大家要从问题着手,与实践接轨,以目标为导向,救治抓重点,治重型,出重拳,努力做到患者死得少,醒得早,活得好,团队有想法,有做法,有说法。
![]()
第二节

<左右滑动查看更多>
本节由首都医科大学宣武医院江荣才教授、山东大学齐鲁医院黄齐兵教授和河南省人民医院冯光教授主持。

上海交通大学医学院附属仁济医院冯军峰教授带来《重型颅脑创伤救治之去骨瓣减压结合脑室颅内压监测的前世今生》讲题,从开颅术的前世讲至开颅术的今生,包括无菌技术的发展,麻醉技术的发展和止血方式的进步等前提,逐渐发展出了环形开颅术、颞叶开颅术、额叶开颅术等开颅治疗技术。冯军峰教授提到去骨瓣减压术就是为了缓解颅高压而生的,由此发展出颅内压的概念,并逐渐认识到颅内压增高和脑损伤等疾病的危害。该类疾病的治疗推动了相应的手术方式的产生,包括经典问号切口大骨瓣减压术和标准外伤大骨瓣开颅术概念的提出。冯军峰教授表示从首次提及CSF和ICP到建立Monro-Kellie法则,ICP监测随着时间的推移而发展,成为神经外科医生武库中必不可少的救命工具。冯教授通过文献解读和病例分析,精准分析了ICP监测的价值,指出去骨瓣减压结合颅内压监测是我们现在尤其值得做的一件事,ICP监测的未来将会朝着应用更“广”、无线ICP监测、无创ICP监测、人工智能预测ICP、时间久、参数多、分析强等多方面共同发展。

中南大学湘雅医院刘劲芳教授带来《颅脑创伤的神经监测》讲题,表示ICP监测作为最早的脑生理监测,一直是TBI神经监测的核心,颅内压增高不能单看颅内压值,需要关注其持续时间问题,其监测时间需要根据ICP变化确定。GCS可提供对患者意识水平的可靠评估,它需要一个标准化的评估和报告方法,并记录其随时间的变化。随后刘教授介绍了ICP监测的设备,包括有创监测和无创监测TCCD、视神经鞘直径、自动瞳孔测量和脑水肿监测等,指出脑室内探头被认为是“金标准”,精度远高于放于蛛网膜下腔、硬膜外或硬膜下区域的液压耦合或气压探测装置,同时要采取一定措施避免颅内感染。刘教授从颅高压干预阈值和GCS评分,谈到脑灌注压、脑氧监测、脑功能监测、脑结构监测,指出脑服从以上的驱动压-灌注-代谢-功能模式,神经外科医师可以从其中一个或几个方面介入,对器官状态实现多层次监护。目前有创神经监测仍然是金标准,无创神经监测的安全性使得其应用也在推广,尽管现有的无创神经监测技术并不完美,但可以彼此结合使用。

四川大学附属华西医院杨朝华教授带来《ICP监测在颅脑创伤应用的意义及争议》讲题,指出颅内压增高是TBI死亡和预后不良的一个重要因素。有效控制ICP是患者走向良好结局的重要一步,因此需要有良好的监测手段。ICP监测的主要作用是指导维持生理性ICP和治疗干预颅内压增高,防止因颅内高压和脑血流不足引起的继发性脑损伤。实时动态了解ICP的变化,能指导保守治疗,指导手术治疗决策,让患者得到更加精准的个体化治疗。随后杨教授介绍了几例ICP监测在颅脑创伤中的应用,指明ICP监测目前的争议,即是否改善结局以及ICP治疗干预的阈值问题,但仍然提倡ICP监测,不能孤立看ICP数值,应结合症状体征、CT和其他多参数决定治疗方案。对于争议问题的解决,杨教授着重强调ICP监测结果的评判标准问题(包括死亡率、神经功能结局、并发症和卫生经济学指标)和提高ICP监测率,开展更多的临床研究(RCT、CER、真实世界研究),以优化ICP管理。

南方医科大学南方医院邱炳辉教授带来《重症蛛网膜下腔出血ICP监测时机》讲题,首先介绍了aSAH发生后继发性脑损伤和系统损伤病理生理机制,表示该疾病的临床神经系统评估仍是基础,应实施ICP监测,合并脑脊液循环障碍者,多选择脑室型,并对ICP探头的植入时机及方式进行了探讨,推荐高危病人术前行外引流,在确定性治疗前积极进行脑室型颅内压探头。如果在确定性治疗前未干预,介入治疗后要及时植入ICP,否则很可能留下遗憾。因此对于ICP探头植入时机的问题,是否确定性治疗和是否抗血小板治疗都不是制约ICP监测实施的原因,需要根据疾病特点和状态,结合确定性治疗的时机来决策。对此,邱教授表示对于出血后合并梗阻性脑积水者,应尽早进行ICP监测,压力滴定引流,尤其注意穿刺过程中的CSF丢失;对于收入NSICU高级别权衡等待确定性治疗的患者,因病情随时出现恶化,也要尽早做ICP监测;对于介入治疗后NSICU植入患者,因有颅高压风险,也应积极做ICP监测;动脉瘤外科手术中,建议术中植入脑室探头。再者,虽然早期腰大池引流有证据支持对于SAH有获益,但对于aSAH患者应慎重考虑,或者禁忌使用,因重症aSAH病情严重,血管痉率等继发脑损伤急性期会进一步进展,尤其是合并颅内高压,急性期切忌腰大池引流,也不能联合引流。
![]()
第三节
<左右滑动查看更多>
本节由南方医科大学珠江医院王清华教授、苏州大学附属第一医院孙晓欧教授和深圳大学第一附属医院黄贤键教授主持。
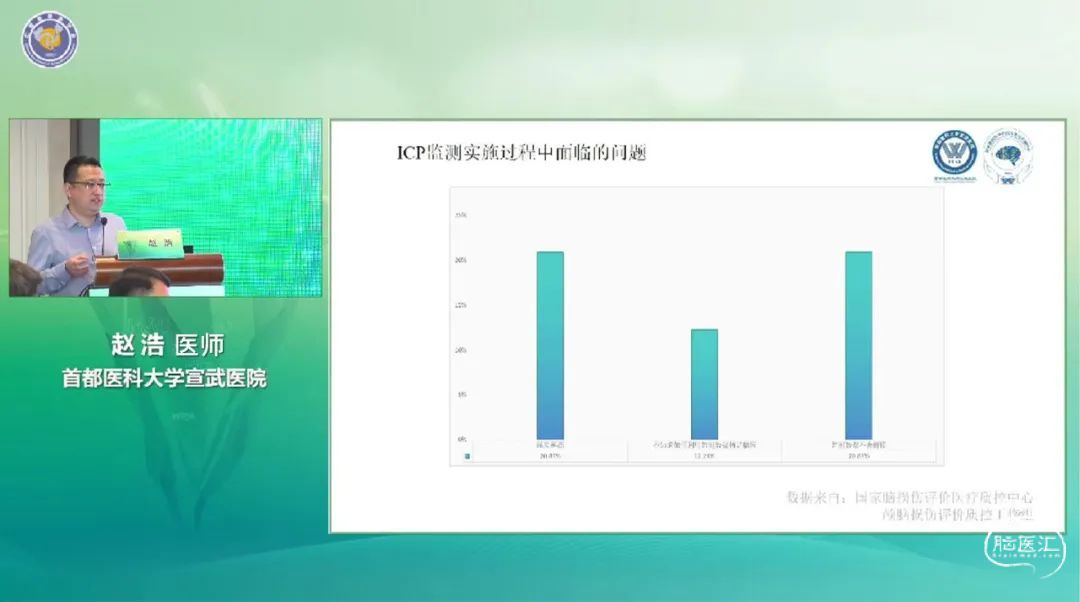
首都医科大学宣武医院赵浩医师带来《颅内压监测在重症蛛网膜下腔出血中的应用》病例分享。患者男性,58岁,诉突发头痛、恶心、呕吐,伴意识障碍22+小时,院外头颅CT显示蛛网膜下腔出血,拟急诊行DSA检查,备动脉瘤栓塞术,术后抗血小板及对症治疗,维持生命体征平稳。考虑脑室较术前变小,脑肿胀可能性大,拟行右侧脑实质ICP监测,根据ICP监测调整治疗方案,包括镇静镇痛,渗透治疗,低温治疗和加强脱水,后患者恢复良好。

贵州省人民医院杨勇医师带来《有创ICP监测在自发性脑出血术中的应用》讲题,点明颅内压监测的重要性,其对判断病情、指导降颅压治疗方面有着重要的临床意义。颅内压监测的方式与方法包括有创和无创,其中有创颅内压监测包括脑室内、脑实质内、硬脑膜外和蛛网膜下腔监测等,无创颅内压监测包括鼓膜移位法、经颅多普勒法和视神经鞘直径评估法。杨勇医师介绍了7个有创ICP监测在自发性脑出血术中的应用病例,展示了有创ICP监测在实时监测颅内压变化、指导手术及术后治疗中的重要作用,表示有效的ICP监测能够帮助医生更精准地调整治疗方案,降低并发症的发生率,提高患者的生存率和生存质量。
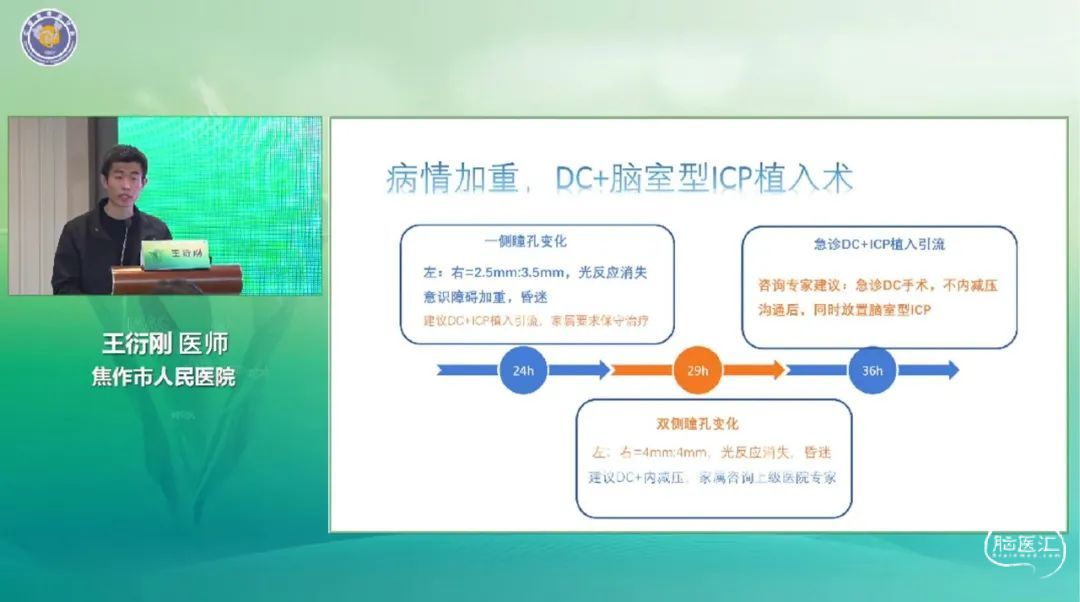
焦作市人民医院王衍刚医师带来《颅内压监测在大面积脑梗死治疗的应用病例分享》讲题。患者女性,57岁,因言语不清,伴左侧肢体无力2小时入院,当地医院头颅CT排除出血,CTA显示右侧颈内动脉起始部狭窄,右侧大脑中动脉M1末端闭塞,考虑斑块脱落导致的梗死。与家属沟通后行去骨瓣减压手术,术中超声见梗死灶内出血,留置脑室型ICP监测,术后进行镇静镇痛,呼吸机辅助通气,高渗脱水等处理,最终转危为安。王医生指出,梗死后脑水肿病理生理复杂,水肿持续时间长,大脑顺应性较小,其颅内压监测方式可选择脑室型有创ICP监测,同时注重二次参数分析的普及性,进行床旁快速判读,指导临床精准治疗。

湖北医药学院十堰市太和医院胡钧涛医师带来《颅内压监测在重型颅脑损伤患者治疗中的指导作用》讲题,首先指出颅内压监测对于评估病情,指导治疗和判断预后具有重要意义。重型颅脑损伤机制主要有直接暴力损伤,间接暴力损伤和对冲伤,损伤类型包括脑挫裂伤,颅内血肿,脑干损伤和弥漫性轴索损伤,损伤可导致神经功能障碍,颅内压升高和生命体征紊乱。颅内压监测可以协助治疗方案调整,包括降颅压治疗,药物治疗调整和手术干预,同时能够帮助术者准确把握治疗时机,进行关键节点的判断和预后的改善。但是颅内压仍然面临一些技术局限、并发症风险和数据解读等一些问题。
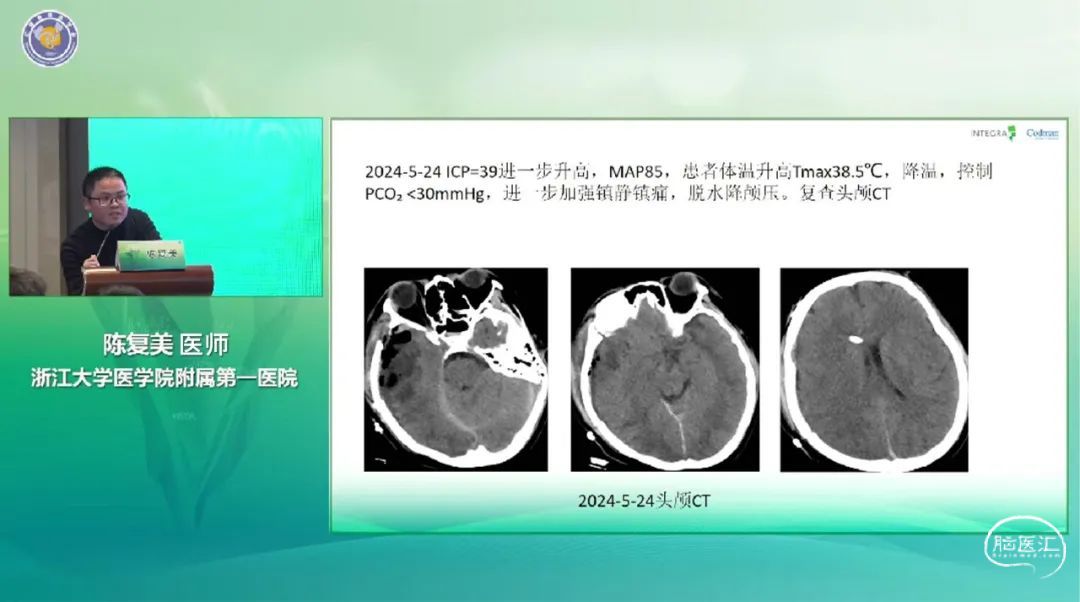
浙江大学医学院附属第一医院陈复美医师带来《ICP监测指导下重症颅脑损伤的救治》讲题。患者女性,18岁,因骑乘电瓶车摔伤3小时,头晕头痛,恶心呕吐,后昏迷。头颅CT显示右侧额颞叶脑挫裂伤,左侧额颞部急性硬膜下出血,蛛网膜下腔出血。急诊全麻颅内压探头置入术,术后转EICU,给予镇静镇痛,气管插管,呼吸机辅助通气,同时辅以抗感染,抑酸护胃,改善脑血管痉挛,预防癫痫,降颅压处理,控制体温等处理。后患者转康复医院,康复治疗,门诊随诊,可正常生活。
![]()
2025年脑创伤与脑重症病例竞赛及第八届ICP大会启动仪式


2025 ISTI脑创伤与脑重症病例竞赛及第八届ICP大会启动仪式在上海交通大学医学院附属仁济医院江基尧教授、浙江大学医学院附属第一医院杨小锋教授、复旦大学附属华山医院胡锦教授、首都医科大学附属北京天坛医院高国一教授、空军军医大学唐都医院屈延教授、中国人民解放军联勤保障部队第904医院王玉海教授、上海交通大学医学院附属仁济医院冯军峰教授、首都医科大学宣武医院江荣才教授和华中科技大学同济医学院附属同济医院舒凯教授的共同见证下正式启动,并由江基尧教授为大会专家团颁发聘任证书。
![]()
讨论环节
<上下滑动查看更多内容>
![]()
小结
本次2025神经外科颅内压监测学术研讨会圆满落幕,会议取得了丰硕的成果。与会专家们围绕颅内压监测的核心议题,从理论到实践、从技术到应用,进行了全方位、多角度的深入探讨。此外,2025 ISTI脑创伤与脑重症病例竞赛的启动,为年轻医生提供了展示才华、交流学习的平台,也为神经外科领域的未来发展培养了新生力量。未来,颅内压监测技术将在更多创新理念的推动下,朝着更精准、更高效、更智能的方向发展,为神经外科临床治疗提供更有力的支持,助力我国神经外科事业迈向新的高度。
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。























