
复旦大学附属华山医院作为国家神经疾病医学中心主体单位之一,正在积极开展“国家-区域-地方”远程会诊指导,借助信息技术手段下沉专家资源,提高基层和社区医疗卫生机构对神经肿瘤的诊疗能力,积极探索分级诊疗制度的落实,推进医疗资源结构优化和布局调整。
国家神经疾病医学中心脑胶质瘤MDT专科联盟正在开展多中心疑难病例会诊活动,为神经肿瘤诊疗资源薄弱地区提供远程MDT会诊指导,脑医汇-神外资讯有幸参与其中并提供技术与媒体支持。全国广大医院中心如有神经肿瘤疑难病例,欢迎整理并提交相关病例,与脑胶质瘤MDT专科联盟专家成员共同连线探讨。(病例提交流程详情可咨询华山医院神经外科秘书陈燕老师:13681949466)
2024年11月21日,聚力华山 探脑论道第234期。本期病例提供单位:复旦大学附属华山医院和天津市环湖医院。会诊单位:陆军军医大学第一附属医院病理科卞修武院士团队、上海市东方医院影像科初曙光教授、武警上海市总队医院肿瘤放射诊疗中心潘绵顺教授、复旦大学附属华山医院和天津市环湖医院。



病例1
病例来源:
复旦大学附属华山医院
病史:
患者女性,76岁,诉头晕伴双眼视物模糊5月,高血压史5年。血压最高达160/80mmHg,平日服用络活喜降压,近期血压控制欠佳;糖尿病史半年,未服药治疗;十年前脑梗死病史,阿司匹林治疗,已停药5月。CT显示鞍上区占位性病变,MRS提示NAA波峰稍降低,Cho峰稍升高,CHO/NAA比值最大为1.45,代谢活跃;PET示下丘脑放射性摄取异常增高,SUV最大值8.4,考虑视交叉病变:胶质瘤?眶上锁孔入路行开颅手术,术中冰冻第一次内见小灶细胞增生,第二次送检(视交叉)倾向胶质瘤2级或以上。
体格检查:
GCS 15,肌体肌力V级,双颞侧视野偏盲VOU 0.8。
免疫组化:
GFAP(+),O1ig2(少+),P53(少+),H3K27ME3(+),H3K27M(-),CK(少弱+),CD34(血管+),SMA(血管+),S100(散在较多+),CD1a(散在少量+),CD68(较多组织细胞+),CD117(-),CD3(较多T淋巴细胞+),CD20(较多B淋巴细胞+),CD30(-),CD138(少量浆细胞+),Ki67(灶4%+),IgG(少量浆细胞+),IgG4(-),EBER原位杂交(-),Langerin(-),NF(少+),MHP(-)。
MDT讨论:
该患者影像学表现倾向于肿瘤学病变和朗格汉斯细胞增生症,根据病理结果来看,淋巴瘤可能性较小,朗格汉斯细胞增生症可能性较大,可以进行下一步的脑脊液流式细胞术检测,以进一步排除淋巴瘤病变。
病例2
病例来源:
病史:
患者男性,49岁,诉行走不稳5月余,双上肢麻木2月余,加重10天,既往体健。患者于2022年10月无明显诱因下出现行走不稳,外院就诊以腰间盘突出治疗后稍好转,后症状再次加重。2月前患者出现双上肢麻木,未予重视。10天前患者症状加重,外院查头MR提示脑占位,2023年2月行PET-CT示右侧半卵圆中心、右侧基底节区、双侧侧脑室后脚旁、双侧枕叶、脑干、第四脑室周围、胼胝体底部、双侧额叶、左侧颞叶多发稍高密度结节,代谢异常增高;双侧睾丸密度及代谢异常增高,考虑恶性淋巴瘤,建议活检。2023年2月行立体定向导航穿刺,病理结果示(左枕)微量穿刺活检组织镜下为少许脑白质结构,其中见大量泡沫细胞,散在淋巴细胞浸润及血管周围淋巴细胞套袖形成。二次穿刺病理仍未明确诊断,镜下见胶质细胞增生伴灶性出血、坏死,局部泡沫细胞及淋巴细胞聚集,部分组织挤压。2023年3月行ECT检查示双侧第4前肋,右侧第5-6后肋代谢增高,考虑转移。经多家知名医院的病理MDT会诊,最后病理诊断为非朗格汉斯组织细胞增生症。鉴于该患者分子检测显示BRAFV600E突变,后续予以达拉非尼(强效阻断抑制BRAFV600E突变)150mg BID+曲美替尼(强效抑制MEK激酶)2mg QD口服。治疗后患者症状缓解,颅内大部分病灶缩小。
免疫组化:
(一次):CD163(泡沫细胞+),GFAP(胶质细胞+),NeuN(-),CD20(部分淋巴细胞+),CD3(部分淋巴细胞+),Ki-67蛋白医学表达指数约5%(淋巴细胞为主,特殊染色LFB(未见脱髓鞘脱失),原位杂交EBER(-)。
(二次):OCT3/4(-),CD20(部分淋巴细胞+),Olig2(+),CK(±),P53(散在+),SV40(-),GFAP(+),Ki-67蛋白医学表达指数1%。
外院病理会诊:GFAP、Olig2胶质细胞(+),NeuN(-),CD3、CD20淋巴细胞(+),CD68、CD163组织细胞(+++),Ki-67:5-7%(主要是淋巴细胞)。
MDT讨论:
非朗格汉斯组织细胞增生症与朗格汉斯组织细胞增生症不同,分为皮肤损害为主、皮肤和多系统受累、原发性皮肤外组织受累3种主要类型,目前治疗上没有统一方案,术后结合放疗以及长春新碱和糖皮质激素为主的化学治疗方法,有些患者病情能缓解、稳定甚至治愈。
Erdheim-Chester病(ECD)是一种罕见的非朗格汉斯细胞组织细胞增生症,目前50%-70%的患者病变组织存在着BRAFV600E突变,是一种以MAPK信号通路激活为特征的克隆性血液系统肿瘤,属于一种炎性髓系肿瘤。
对于该类患者,如果存在BRAFV600E突变的患者可以首选BRAF抑制剂维莫非尼治疗(或MEK抑制剂曲美替尼)。此外,对于朗格汉斯或非朗格汉斯组织细胞增生症来说,可以将靶向治疗作为一个治疗选择。该患者如果存在后续的经济问题,可以使用长效干扰素进行治疗。
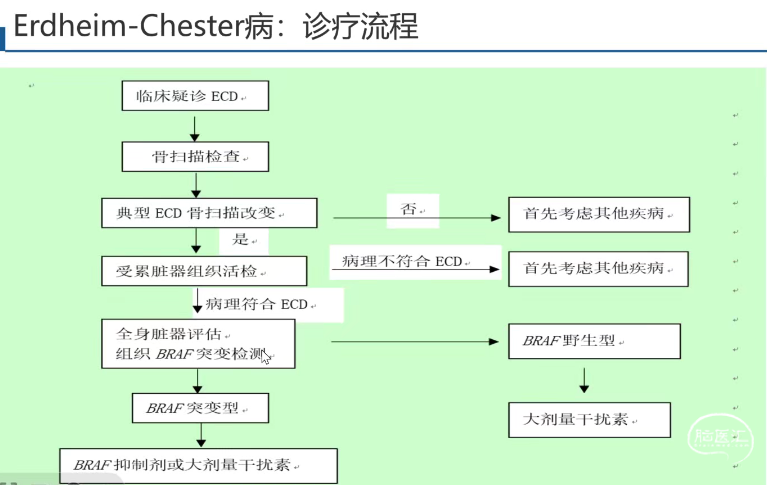
病例3
病例来源:
天津市环湖医院
病史:
患者女性,64岁,头痛伴恶心呕吐6天,子宫肌瘤手术10余年,无其他特殊病史。2023年10月行MRI检查示双顶、胼胝体压部、右侧颞岛、右侧基底节丘脑异常信号影,胶质瘤可能性大。后续全麻下行开颅肿瘤切除术,术中多次冰冻病理回报可见异形胶质细胞,未报胶质瘤,故未予全切。术后病理示局部胶质细胞增加,部分细胞体积增大伴异型,不除外低级别胶质瘤,总院病理会诊考虑多型性黄色瘤型星型细胞瘤可能性大,不除外高级别胶质瘤。2023年11月-2024年1月行术后放疗,初期放疗剂量为1.8Gy*20次,后期针对病灶加量照射2Gy*10次,放疗期间每日同步交替口服替莫唑胺140mg/120mg化疗;2024年2月-3月改替莫唑胺剂量为260mg QD d1-5;2024年4月-2024年10月,改化疗方案为安罗替尼10mg qd d1-14 Q3w。此患者目前已术后随访1年,复查未见肿瘤明显复发,较文献中中位生存期(1.1年)预后良好。
体格检查:
神清可语,高级神经功能正常,四肢肌力V级。
分子检测:
IDH1/2野生型,TERT启动子突变。
免疫组化:
ATRX(部分+),GFAP(+),H3K27Me3(+),H3K27M(-),IDH1 R132H(-),NeuN(神经元+),NF(2F11)(+),Olig-2(+),P53(散+),Syn(-),CD34(血管+),Ki-67蛋白阳性表达指数约3-5%。
MDT讨论:
文献表明IDH野生型与TERT突变与TERT野生型对比中,患者生存期无明显差异,TERT突变作为预后指标仍有待商榷。有研究表明,只有TERT突变的胶质母细胞瘤,预后明显好于合并其他驱动基因突变的患者。该患者从诊断上来讲,是分子胶质母细胞瘤,自然病程符合其相对恶性程度较高的特点。从治疗角度来讲,该患者在放疗期间出现的强化现象是一种较为常见的现象,不一定是真的进展。此外,一些抗血管药物如贝伐单抗等药物的使用,对于这些病人的治疗反应较为客观,影像学上异常强化消失,水肿控制得也较为理想。
病例4
病例来源:
天津市环湖医院
病史:
患者男性,53岁,左侧肢体无力1月余,室性早搏2年,核磁提示胼胝体异常信号,2024年8月于天津市环湖医院行肿瘤切除术,术后影像学显示肿瘤切除满意。术后病理倾向于具有毛样特征的高级别星形细胞瘤。2024年9月复查核磁显示术区强化,考虑肿瘤进展,给予60Gy/30f的放疗剂量,治疗期间复查核磁显示肿瘤反应性良好,强化和水肿带减小。
体格检查:
左上肢肌力III级,左下肢肌力IV级。
免疫组化:
GFAP(+),Olig-2(部分+),CD163(部分+),ATRX(+),H3K27M(-),H3K27Me3(+),IDH1 R132H(-),NeuN(-),NF(2E11)(间质+),P53(++),Syn(部分+),S-100(+),CD34(散+),CD68(散+),Ki-67蛋白阳性表达指数约30-40%,特殊染色Retic(部分+),甲苯胺蓝染色(+)。
分子检测:
IDH(野生型),TERT(-),EGFR扩增(-),NF1突变,PTEN突变,TP53突变,MGMT甲基化。
MDT讨论:
文献表明约一半胶质瘤患者术后出现短期进展,其预后更差。关于放疗以后病灶迅速退缩,可能有的患者是假性进展,因为手术也会引起假性进展,放疗也会引起假性进展,如果治疗强度更大,假性进展发生率更高。此外如果有PTEN和TP53突变,则可能更倾向于HGAP,但需要进行甲基化的进一步检测。
关于电场治疗同步放化疗的皮肤反应问题,部分患者会出现相应的症状,但是可采取对应措施,一般都能有所好转。此外相比于序贯治疗,同步治疗可能对于活检或次全切患者有一个获益趋势,但仍需要进一步的研究加以证实。在其他疗法无明显效果时,该患者可以尝试NF1靶向药物治疗(其可作为二线/三线药物)。
病例5
病例来源:
复旦大学附属华山医院
病史:
患者女性,63岁,右颞病灶术后,阵发性头晕恶心。2024年3月FET-PET-CT提示右颞病灶FET代谢增高,考虑肿瘤病变。2024年4月行肿瘤次全切除术,病理示(右颞岛)小灶胶质细胞增生明显,个别核略异型,IDH免疫组化法可见小灶阳性,胶质瘤不能完全除外。2024年11月外院MR提示右侧颞岛病灶,FET-PET-CT提示右颞病灶FET代谢增高,考虑肿瘤浸润。
分子检测:
IDH野生型,TERTp野生型,1p19q无杂合缺失。
MDT讨论:
该患者为腹侧纹状体基底核胶质瘤,首次手术取材较浅,未触及到肿瘤核心,术后FET-PET-CT证实首次手术取材深度不够。
病例6
病例来源:
复旦大学附属华山医院
病史:
患者男性,11岁,因嗜睡、头晕就诊,头颅MRI示右额叶占位,可疑软脑膜播散,2024年9月行右侧额叶病损切除术。中枢神经系统肿瘤DNA甲基化聚类分析结果提示弥漫性儿童型高级别胶质瘤,H3及IDH野生型,WHO 4级,伴微卫星不稳定,甲基化聚类pHGG-RTK1,建议联合免疫检查点药物进行辅助治疗。
免疫组化:
MSH2(-),MSH6(-),MLHI(+),PMS2(+),GFAP(部分+),Olig2(+),P53(+),ATRX(+),NeuN(神经元+),EMA(-),H3K27ME3(+),H3K27M(-),CD34(血管+),BRAFV600E(-),Nestin(部分+),INI-1(+),Ki67(45%+),IDHI(-)。
分子检测:
IDH野生,ATRX野生,P53突变,MSH2突变,MSL-High,TMB-23突变。
MDT讨论:
原发性错配修复缺陷的IDH突变型星形细胞瘤是具有独特DNA甲基化特征的一组IDH突变胶质瘤,显示广泛的间变性特征,临床上发病率年龄较小,中位年龄14岁,女性略多,预后较差。该患者可能对替莫唑胺不敏感,可以先行放疗,后续使用免疫检查点抑制剂同步静脉化疗药。
神经肿瘤病例精粹征稿活动
由国家神经疾病医学中心脑胶质瘤MDT专科联盟主办的探脑论道神经肿瘤病例精粹(第二季)征集中!
国家神经疾病医学中心脑胶质瘤MDT专科联盟向联盟成员单位广发英雄帖,征集神经肿瘤典型病例,以一个个案例的形式再现患者就诊情况,通过实际案例的形式带去探讨和启发。协助资深神经肿瘤专业人士磨炼诊疗思路,搭建学术沟通桥梁;帮助基层医疗卫生人才加深对疾病的认识,提高基层医疗卫生服务能力,推进神经肿瘤规范化诊疗进程。
投稿邮箱:nationalgliomaMDT@vip.126.com



声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。





