“重庆大学附属肿瘤医院神经外科月刊”每月回顾经典病例,针对神经系统疾病诊断、治疗提出最优治疗方案。病例包括神经系统肿瘤、脑血管疾病、脊柱脊髓疾病等。科室经历20余年发展,已形成以神经外科为先导、肿瘤专科为特色、专家有特长、专病专治的特点,拥有国内外先进技术并可以保持同步发展的神经外科专科队伍。科室目前可开展精准外科体系治疗脑胶质瘤、经鼻内镜下鞍区肿瘤切除手术、复杂颅内颅内动脉瘤介入及夹闭手术、脊柱脊髓肿瘤及退行性病变微创手术、神经导航或机器人辅助下脑内组织穿刺活检技术、神经内镜下脑室内、松果体区肿物切除、神经内镜与显微镜双镜联合行大脑深部、颅底的复杂肿瘤切除等。
本期为大家分享,重庆大学附属肿瘤医院神经外科病例精彩内容:一例后颅窝复发血管母细胞瘤的治疗。欢迎阅读和分享!
![]()
病例介绍
![]()
1. 女性,54岁。
2. 主诉:小脑肿瘤术后6年,间断性头痛伴呕吐1周。
3. 神经系统查体:意识I级,言语笨拙,视力、视野粗测正常,双侧瞳孔等大等圆约0.3cm,对光反射正常,眼球位置居中,双侧听力粗测正常,四肢肌力正常,闭目难立征阳性,余查体无明显阳性体征。
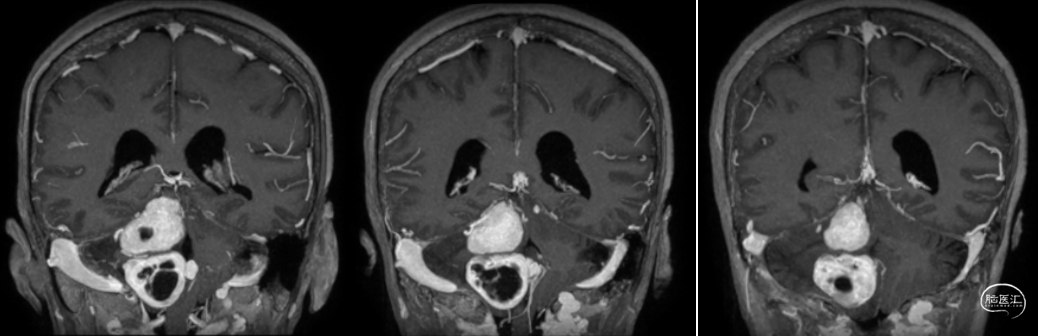
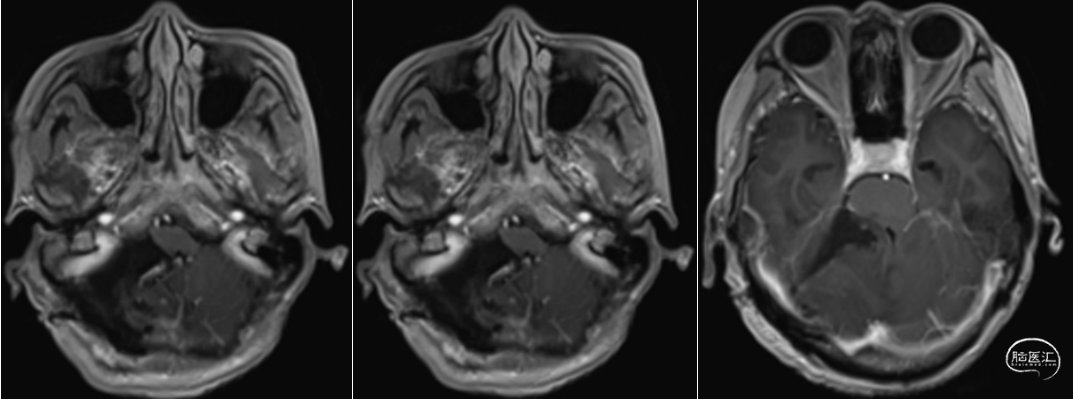
4. 入院磁共振显示右侧后颅窝近天幕、桥小脑角区及颈静脉孔区囊实混合性病变,增强扫描明显均匀强化,周围脑实质明显水肿,四脑室及导水管受压移位,考虑复发血管母细胞瘤。CTA显示肿瘤染色明显,主要由小脑上动脉分支供血。
![]()
术前MRI
![]()
![]()

![]()
术前CTA
![]()


![]()
![]()


![]()
术后MRI
![]()

![]()
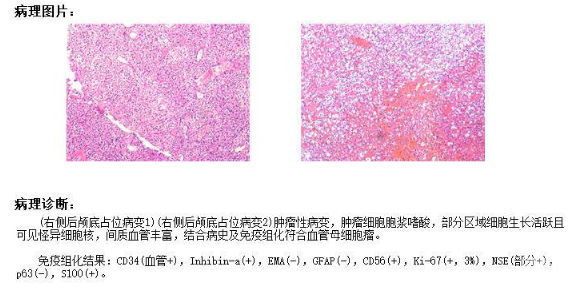
术后病理
![]()
![]()
术中情况
![]()



显露下方肿瘤

术中ICG荧光造影显示SCA通畅
![]()
手术策略
![]()
1、分期手术:根据术前CTA判断肿瘤供血主要来源于小脑上动脉分支,可先行造影Onxy胶注射栓塞供血动脉,以减少肿瘤供血;根据造影情况,决定是否同步行肿瘤供血动脉栓塞。
2、此次肿瘤复发后肿瘤较前次明显增大,拟行原骨瓣扩大骨窗,充分暴露乙状窦转角、乙状窦边、枕骨大孔后缘。MRI提示肿瘤为两部分,中间似乎有薄层脑组织分隔,从血供来看上部分肿瘤供血更为丰富,因此可先行下部肿瘤切除,一方面下方肿瘤体积相对较小,切除相对简单,另一方面切除下方肿瘤后方便为上方肿瘤切除获取更大的操作通道。切除下方肿瘤时要保护好后组颅神经。
3、整块切除术原则:众所周知,实性血管母细胞瘤为高血供肿瘤之一,肿瘤切除过程中应严格把握整块切除原则,逐步阻断供血后缩小肿瘤体积,根据供血情况决定是否分块减压,切勿直奔瘤内。
4、关于栓塞后手术时机问题:部分观点认为,栓塞术后2周左右待肿瘤充分硬化血供明显减少后再行肿瘤切除;也有观点认为,栓塞2周后肿瘤侧支循环会再次建立,抵消了部分栓塞的效果,建议早期手术切除。鉴于此例患者病情,术前已有明显高颅压及共济失调症状,栓塞后次日行原切口乙状窦后入路肿瘤切除术。
![]()
术者体会
![]()
该患者肿瘤较大,周围小脑组织水肿明显,且小脑表面与硬膜粘连紧密,于是行小脑外侧1/3部分切除,以便充分暴露肿瘤。下方肿瘤严格沿肿瘤包膜进行分离,肿瘤血供一般,暴露后外侧面后组神经后明胶海绵保护,阻断肿瘤全部血供后完整取出肿瘤。分离上方肿瘤前界时可见一支供血动脉明显发黑、变硬,推断此为Onxy胶栓塞后硬化的血管,肿瘤供血也较下方肿瘤明显减少,由于肿瘤体积过大不能完整取出,分离阻断大部分血管后,分块切除肿瘤,肿瘤内侧面与中脑侧方轻度粘连,界面尚清楚。肿瘤全切后小脑上动脉主干、三叉神经、面听神经及后组神经保护完好。对于实性血管母细胞瘤术前栓塞可部分阻断肿瘤血供,利于分离肿瘤包膜,对于颅神经的保护应贯穿肿瘤切除全程,以减少术后并发症。
![]()
文献回顾
![]()
血管母细胞瘤(HB)亦称为血管网状细胞瘤,起源于中胚层的胚胎残留组织,是中枢神经系统相对罕见的良性肿瘤,约占所有颅内肿瘤的2%;最常见于后颅窝,约占后颅窝肿瘤的7%~10%[1]。HB可分为囊性、囊实性和实性,前两型约占所有HB 80%,实性HB占所有HB的20%[2],其中囊性肿瘤多发生于小脑半球,实性HB多发生于脑干、脊髓和小脑蚓部。手术是治疗HB的首选方法,随着影像诊断学和显微手术技术的提高,实性HB的全切除率明显提高;但因其多位于脑干附近,且血供极其丰富,尤其是大型HB(直径>3cm)的手术切除困难,目前术后并发症的发生率高[3];血管内治疗技术的发展和多学科合作使得治疗后颅窝HB的安全性得以提高。多项研究[4]表明,术前肿瘤供血血管栓塞可减少开颅手术中的出血量,缩短手术时间;但栓塞所引起的并发症亦不容忽视,包括栓塞后的脑出血、脑水肿、脑梗死等,总体发生率约为7%[5]。对于栓塞的时机,目前也有争议,有学者主张应在栓塞后72h内手术,以避免栓塞引起的脑梗死、脑水肿及正常灌注压突破综合征等并发症[4];但也有学者主张栓塞1~2周后再行手术切除肿瘤,以达到栓塞后肿瘤坏死的目的。对于术前供血动脉的栓塞程度也有争议,为减少栓塞并发症,部分学者提出,对于DSA检查时引起肿瘤早期明显染色的肿瘤腹侧血管,鉴于其开颅术中不易早期阻断,可行栓塞。为减少开颅术中出血,对参与供血的颅外血管可行栓塞;而对于DSA检查末梢血管期使肿瘤晚期染色的血管及显微手术中容易显露的血管,可不予栓塞,不必追求肿瘤供血血管较完全的栓塞[6]。显微手术切除HB的关键是减少术中出血,以及保护脑干、脑神经,应根据肿瘤的部位个体化选择手术入路。术中应仔细辨认供血动脉和引流静脉,因肿瘤周围血管的血流量较高,静脉呈“动脉化”,必要时可先用双极镊或动脉瘤夹夹闭以辅助判断,先阻断动脉,沿肿瘤周围胶质反应带完整剥离肿瘤以减少出血,最后离断引流静脉[7]。如先切断主要引流静脉,则肿瘤可能因引流障碍而体积增大,甚至出现弥漫性出血,造成严重后果。有报道指出,对于供血动脉栓塞良好的肿瘤可以实现分块切除。对于HB,术中应以小功率双极电凝小心分离,注意以棉片或明胶海绵保护脑干,脑神经等。术中神经电生理监测对于神经和脑干的保护能够起到提示作用[8]。大型HB患者的脑积水较常见,手术前、后脑积水的处理也是该病治疗的重要部分。关于HB患者的放、化疗,目前争议较大。对于多发病变患者,有学者提出,对于较小的病变可行立体定向放射外科治疗,减缓肿瘤的生长甚至缩小病变[9-10]。
参考文献
1. Pan J,Jabarkheel R,Huang Y,et al. Stereotactic radiosurgery for central nervous system hemangioblastoma:systematic review and meta-analysis[J].JNeurooncol,2018,137(1):11-22. DOI:10.1007/s11060-017-2697-0.
2. Nair BR,Joseph V,chackoG,et al.Giant solid heman-gioblastoma of the cerebellopontine angle:a technically challenging case[J].Neurol India,2014,62 (2):228-229.DOI:10.4103/0028-3886.132450.
3. Kuharic M, Jankovic D, Splavski B, et al.Hemangioblastomas of the posterior cranial fossa in adults; demographies, clinical,morphologic, pathologic, surgical features, and outeomes.Asystematie review [J], World Neurosurg,2018,110; el049.
4. 王重韧,赵四军,梁振,等,术前栓塞联合显微手术治疗后颅窝实性血管母细胞瘤的疗效分析[J].中华神经外科杂志,Res,2014,55(4):761-768, DOI:10.3760/cma/j.cn112050.
5. Rachinger J,Buslei R,Prell J,et al. Solid haemangioblastomasof the CNS; a review of 17 consecutive cases [J]. NeurvsurgRev, 2009,32(1):37-47;discussion 47-48. DOI:10.1007/2016.5531.s10143-008-0166-0.
6. 崔华,王勇,万杰清,等,后颅窝巨大血管母细胞瘤的显微外科治疗[]].中华神经外科杂志,2012,28(7):678-680.D0I:10.3760/ema. j.issn. 1001-2346.2012.07.011.
7. 严勇,陈菊祥,卢亦成,等,延髓血管母细胞瘤的手术治疗[J],中华医学杂志,2013,93(35):2799-2802.DOI:10,3760/cma.j.issn.0376-2491.2013.35.009.
8. 刘雪松,张跃康,刘文科,等.显微手术治疗脑干实体性血管母细胞瘤的疗效分析[J].中华神经外科杂志,2016,32(5):463-466. DOI:10. 3760/ema.j.issn.1001-2346.2016.05,008.
9. Puataweepong P,Dhanachai M,Hansasuta A,et al.The clinicaloutcome of intracranial hemangioblastomas treated with linae-based stereotactie radiosurgery and radiotherapy [J]. J Radiatmimicking vestibular schwannoma [J]. Neurol Sei, 2015, 36(8):1537-1539. DOI: 10.1007/s10072-015-2216-g.
10. 周广平,邹杨鸿,张志婷,等.显微手术治疗中枢神经系统血管母细胞瘤的临床疗效[J].中华神经外科杂志,2021,37(2):162021,37(2): 133-137.DOI:10.3760/ema. j- enl12050-20200818-00457.
专家简介
杨海峰 主任医师
. 重庆大学附属肿瘤医院神经外科科主任,主任医师,医学博士,硕士研究生导师
. 硕士毕业于首都医科大学北京天坛医院
. 博士毕业于首都医科大学宣武医院
. 主要从事神经系统肿瘤的显微手术及内镜手术治疗
. 中国抗癌协会肿瘤神经病学专委会常委
. 中国抗癌协会神经肿瘤专委会常委
. 中国解剖学会神经解剖专委会委员
. 中国临床肿瘤学会神经肿瘤专委会委员
. 中国医学装备协会神经外科分会委员
. 中国医药创新促进会脑神经药物临床研究专业委员会委员
. 中国脑膜瘤多学科诊疗协作组专家委员会委员
. 重庆市医师协会脑胶质瘤专委会副主任委员
. 重庆市医药生物技术协会神经外科专委会主任委员
. 重庆抗癌协会神经肿瘤专委会副主任委员
. 中国临床医生杂志审稿专家
. Cleveland Clinic访问学者
. 近年来承担及参与国家级、省部级5项;发表国际SCI高质量论文及国内核心期刊20余篇。主要研究脑肿瘤精准手术治疗体系及脑肿瘤发生发展机制研究
阮健 副主任医师
. 副主任医师,医学博士
. 德国Klinikum Kassel神经外科访问学者
. 美国威斯康星麦迪逊分校显微神经外科实验室访问学者,作为Research Fellow进行颅底显微解剖研究及训练一年
. 北京天坛医院神经介入中心进修学习
. 欧美同学会颅底外科分会委员
. 中国抗癌协会脑胶质瘤/脑转移瘤专业委员会委员
. 重庆市医师协会青年医师委员会委员
. 主要从事神经系统肿瘤的显微外科手术及脑血管疾病神经介入治疗
王世强 副主任医师
. 医学博士,重庆市肿瘤医院神经外科副主任医师
. 重庆市医学会神经内镜专业委员会委员曾先后在中国武警脑科医院、上海交通大学第一人民医院进行系统的显微及内镜解剖培训,曾赴意大利米兰Neurologico Carlo Besta神经医学中心参观学习
. 参加工作以来以第一作者发表SCI文章3篇,获得发明专利1项,主持及参与市局级课题3项
. 擅长颅脑肿瘤(脑膜瘤、胶质瘤、垂体瘤、颅咽管瘤、转移瘤、听神经瘤、生殖细胞肿瘤等)、椎管内肿瘤、脑积水和脑血管疾病的显微外科手术及综合治疗
科室简介

01
科室简介:
02
科室人员构成:
03
科室特色:
(1)现代精准外科体系治疗脑胶质瘤;
(2)经鼻内镜下鞍区肿瘤切除手术,包括常见垂体腺瘤、颅咽管瘤、鞍结节脑膜瘤、侧颅底肿瘤等;
(3)复杂颅内颅内动脉瘤介入及夹闭手术;
(4)神经导航或机器人辅助下脑内组织穿刺活检技术;
(5)神经内镜下脑室内、松果体区肿物切除以及神经内镜下三脑室底造瘘技术治疗脑积水;
(6)脊柱脊髓微创切除及固定手术;
(7)神经内镜与显微镜双镜联合行大脑深部、颅底的复杂肿瘤切除。

扫描上方二维码
查看重庆大学附属肿瘤医院神经外科更多内容
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。








