近日,
我院神经内科李通主任带领团队
首次成功应用光学相干断层扫描 (OCT) 技术
指导下脑血管慢性闭塞开通
精准介入治疗了一例脑血管病患者
并取得了良好的介入手术治疗效果
这项新技术的成功应用
也标志着我院在脑血管病诊疗技术方面再上新高度!
具体情况如何?
一起来回顾一下精彩瞬间吧!

病情简介
患者:59岁,男性。
主诉:头晕2月,加重伴反复发作性言语不能10天。
既往史:高血压、糖尿病、阵发性心房颤动。
查体:右利手,GCS评分15分,意识清醒,言语不良,右侧上下肢轻瘫试验阳性,余神经系统查体未见异常,NIHSS评分1分(构音1分),发病前mRS评分0分。
辅助检查:实验室检查:血常规、肾功能、肝功能、输血前四项、糖化血红蛋白未见异常。血脂分析:总胆固醇:5.71mmol/L↑,甘油三酯2.68mmol/L↑,低密度脂蛋白胆固醇4.15mmol/L↑,头颅磁共振DWI结果提示:两侧额顶叶、小脑半球、左侧颞叶多发急性脑梗死。DSA结果示:1.左侧颈内动脉起始部闭塞;2.左侧大脑中动脉水平段重度狭窄;3.左侧椎动脉起始部粥样硬化并重度狭窄。
诊断:
1.脑梗死(亚急性期);
2.左侧颈内动脉起始部闭塞;
3.左侧大脑中动脉水平段重度狭窄;
4.阵发性房颤。
术前讨论
1.患者为中年男性,因反复发作性言语不能就诊,进外院及我院头颅磁共振检查明确为脑梗死亚急性期。
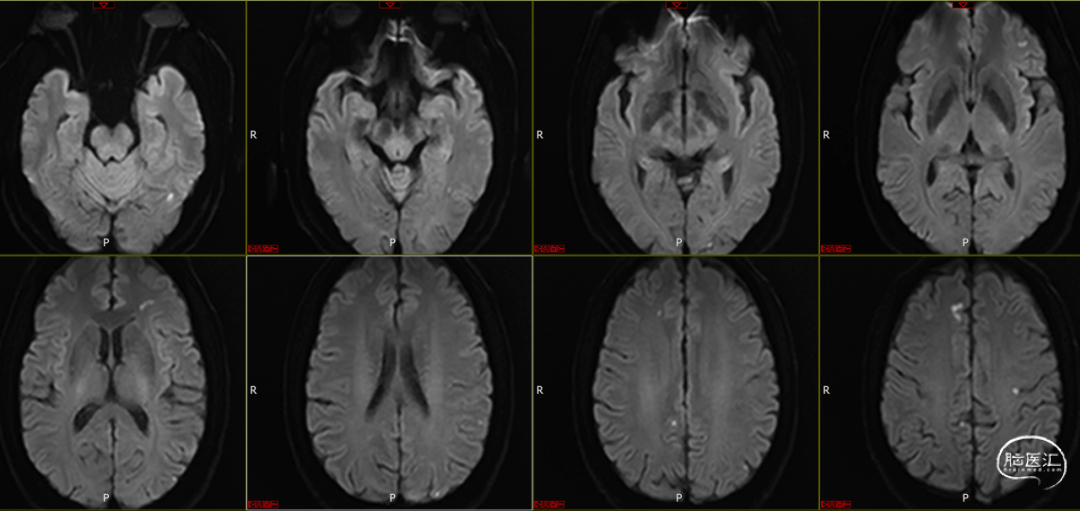
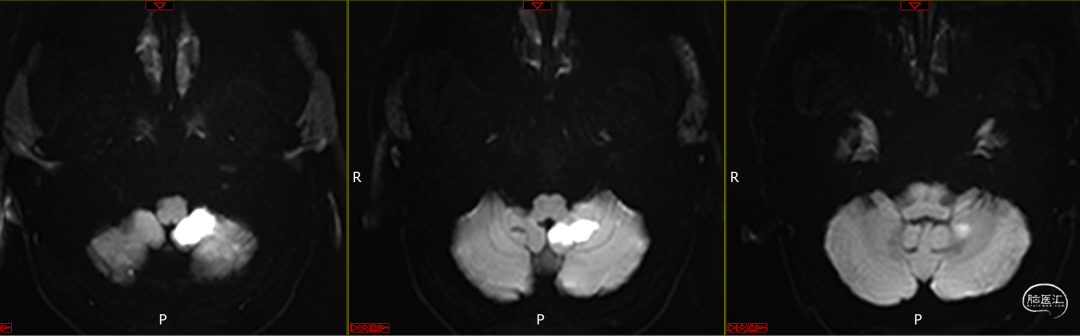
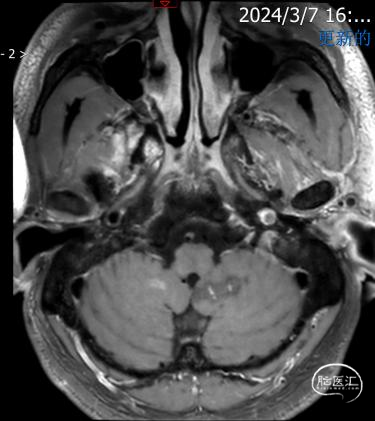
头颅DWI:两侧额顶叶、小脑半球、左侧颞叶多发急性脑梗死
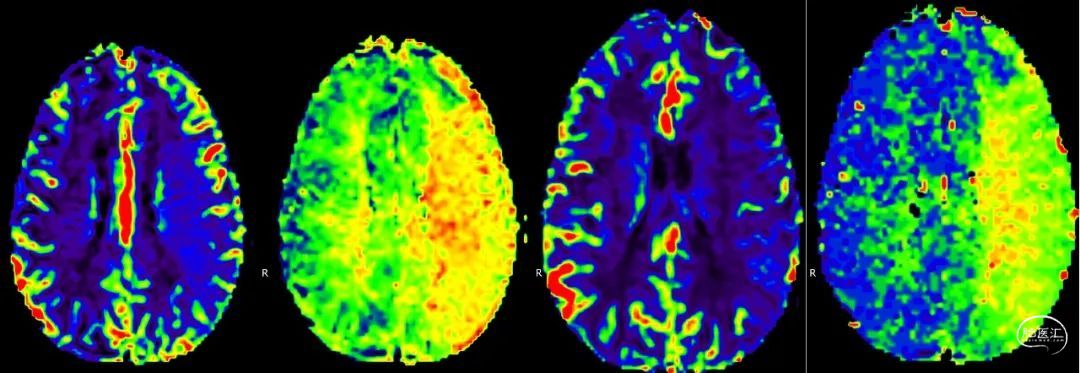
头颅磁共振灌注成像:左侧大脑半球大片状TTP、MTT延长区域,相应CBF、CBV局部稍降低。提示左侧大脑中动脉供血区异常灌注,灌注不足。
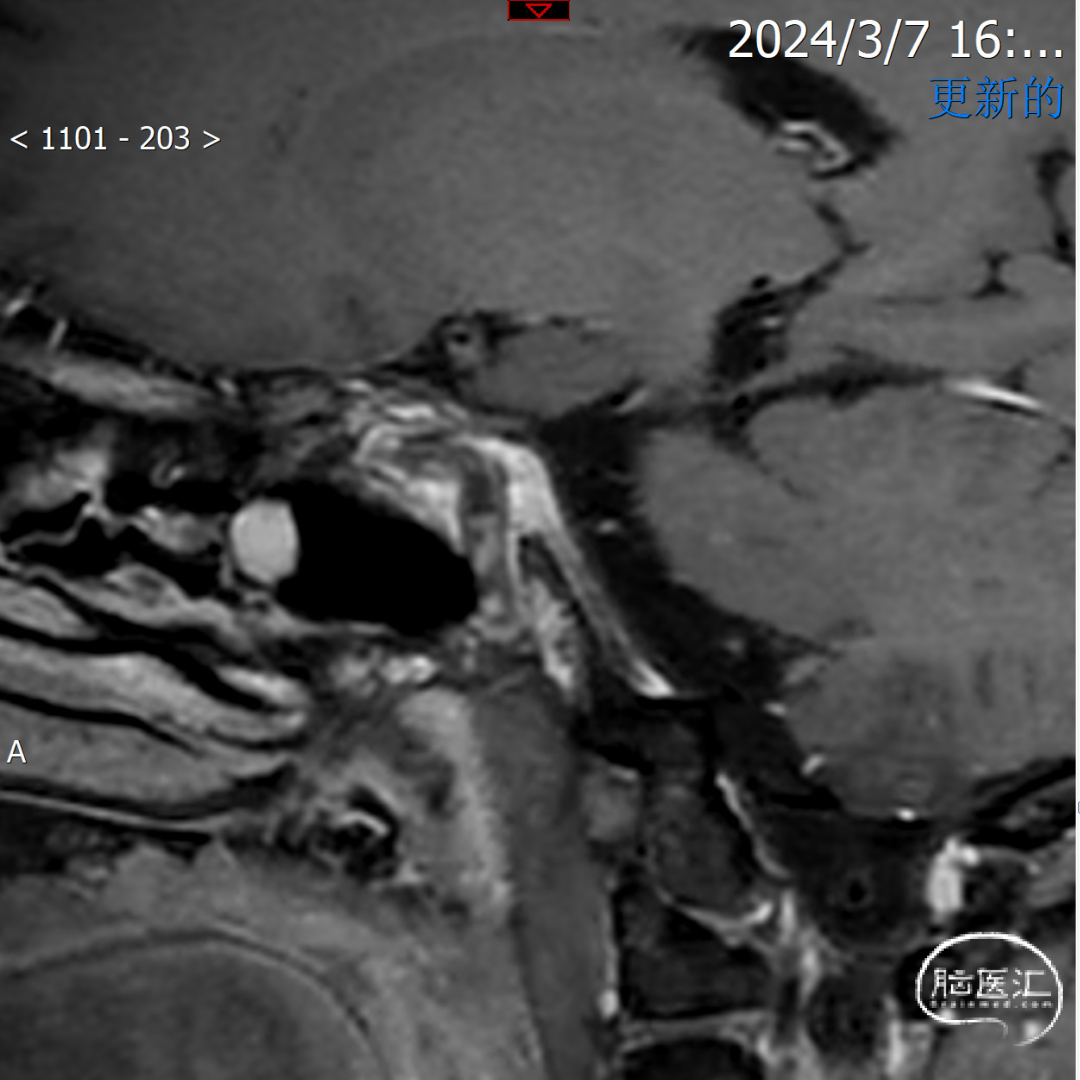
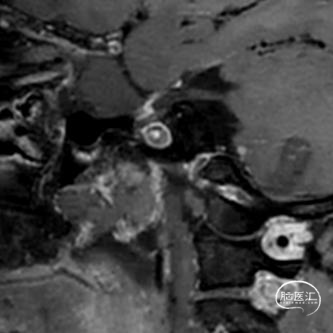
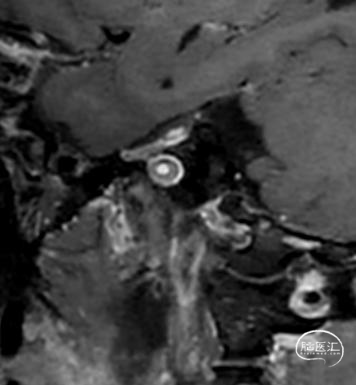
颅内高清血管壁成像:左侧颈内动脉C1-C5段弥漫不稳定斑块形成,管腔内血栓形成并管腔闭塞。

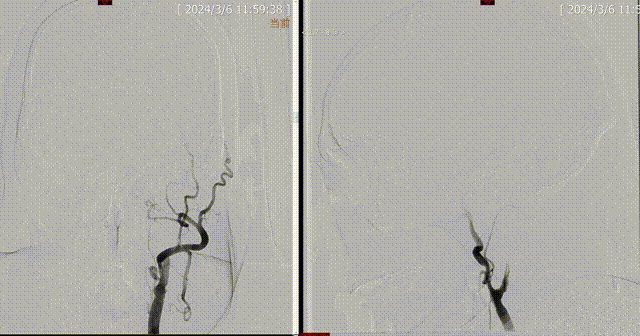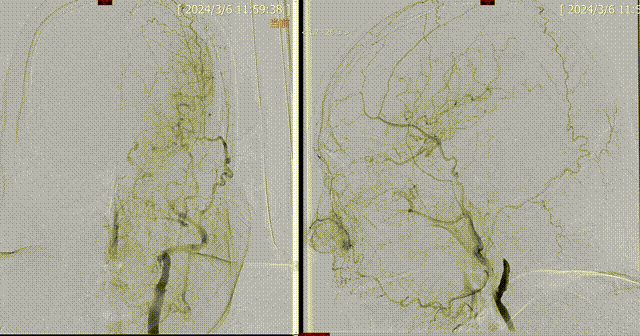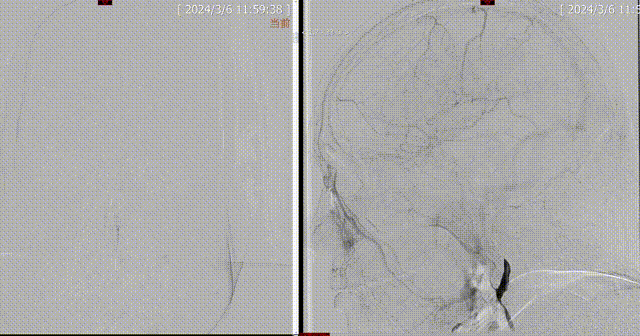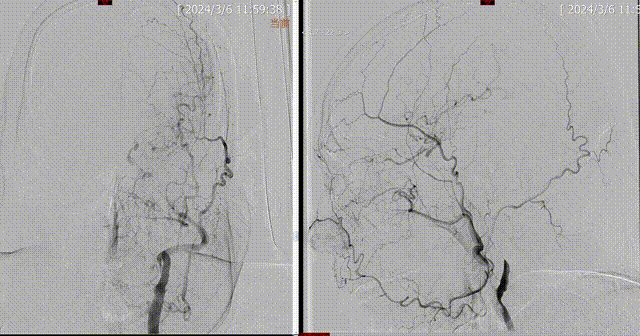
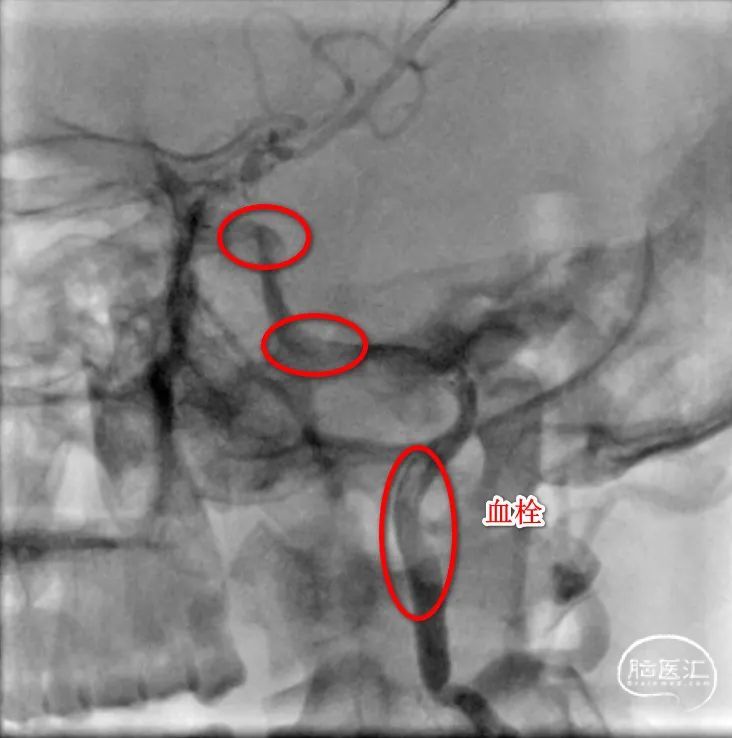
术前DSA:1.左侧颈内动脉闭塞;2.左侧大脑中动脉水平段重度狭窄;3.左侧椎动脉起始部粥样硬化并重度狭窄;4.右侧椎动脉起始部粥样硬化并重度狭窄;5.基底动脉末段粥样硬化并重度狭窄。
2.根据慢性颈内动脉闭塞再通治疗中国专家共识中血管再通治疗的推荐意见[1]:(1)有血流动力学障碍的CICAO患者可能从血管再通中获益。(2)CICAO血管再通术前应进行包括颈动脉超声、CTA、DSA、磁共振斑块分析等综合评估,以预判手术成功率、围手术期风险、远期再闭塞率等。(3)闭塞远端在床突段及以上的非局限闭塞者的成功率低、并发症多、远期再闭塞率高,不建议尝试血管再通。(4)无血流动力学障碍的CICAO不建议尝试血管再通。(5)闭塞段在床突段及以上的局限闭塞或床突段以下的长阶段闭塞,经评估成功率高的可尝试血管再通治疗。
3.症状性非急性颅内大血管闭塞,不仅卒中/短暂性脑缺血发作(TIA)复发风险高,而且通常神经功能预后较差,因此,对症状性非急性颅内大血管闭塞给予积极治疗是降低其卒中发病率、降低致残及致死率的重要措施,但手术开通时间应斟酌好,一般建议在血管闭塞3个月之内开通最好 ,通常认为闭塞时间超过4周的称为慢性颈内闭塞(CICAO),CICAO的远期卒中率是正常人的8倍,血管再通是一种积极的治疗,目的是恢复血流,改善组织灌注,但其中也存在了非常高的风险,需要术者谨慎的评估与选择。针对本例患者,头晕2月,加重伴有发作性言语不能,存在血流动力学障碍且合并有房颤,经过内科药物治疗后患者症状仍有发作,药物治疗效果差,多模式影像提示有左侧大脑半球大片缺血区域,根据上述共识推荐意见,本例CICAO患者有手术的适应症,无禁忌症,有可能从血管治疗中获益,但再灌注治疗手术操作难度大,再通率不理想,手术风险高,如何选择手术及评估患者是否获益,手术方式的选择显得尤为重要。
4. 光学相干断层成像(Optical coherence tomography,OCT)作为一种血管内成像技术,其成像原理类似于超声成像,图像分辨率高于血管超声,可准确识别血管形态及斑块性质。在缺血性脑血管病的介入诊疗中,术前可以通过OCT评估颈动脉粥样硬化斑块的形态特征,从而识别易损斑块,指导介入治疗。该患者前后循环均有病灶,且合并有阵发性房颤,术中颈动脉斑块脱落风险极高,为降低患者卒中复发率及将血管内介入再通手术风险降低,OCT技术此刻展示出了它的优越性。
手术预案
1.微导管探路,确定能顺利进入颅内真腔;
2.使用BASIS远端血栓保护;
3.使用OCT进行腔内直视探查;
4.根据OCT结果确定同轴ADAPT抽吸取栓或是并轴SWIM取栓;
5.取栓后血管腔内再用OCT去检查,评审是否存在夹层、ICAS病变是否需要植入支架;
6.对狭窄处进行球囊扩张术;
7.最后观察、用药,结束手术。
器械准备
8F Mach 1 导引导管
中间导管 6F 纽创
微导丝 Synchro
微导管 Rebar-18
加奇Syphonet®取栓支架
球囊 Maverick
光学相干断层成像OCT
重症多模态监测ICM+
围手术期·管理
1.术前双抗,拜阿司匹林100mg,硫酸氢氯吡格雷片75mg,每天一次,术前已连服2周余。
2.术前行血小板聚集率检测,AA、ADP均已达标。
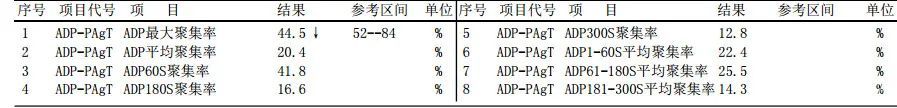
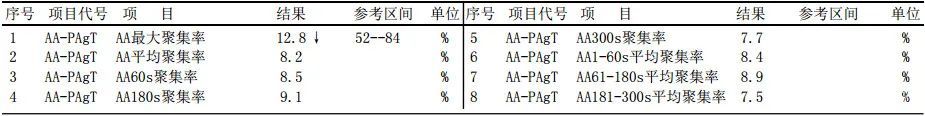
3.术后静脉泵注盐酸替罗非班6ml/h。
4.术后按时接替抗板药物,则其评估抗凝方案。
术中操作
1.通过微导管进行探路,确保能够顺利进入颅内血管真腔;

2.计划使用BASIS远端血栓保护;
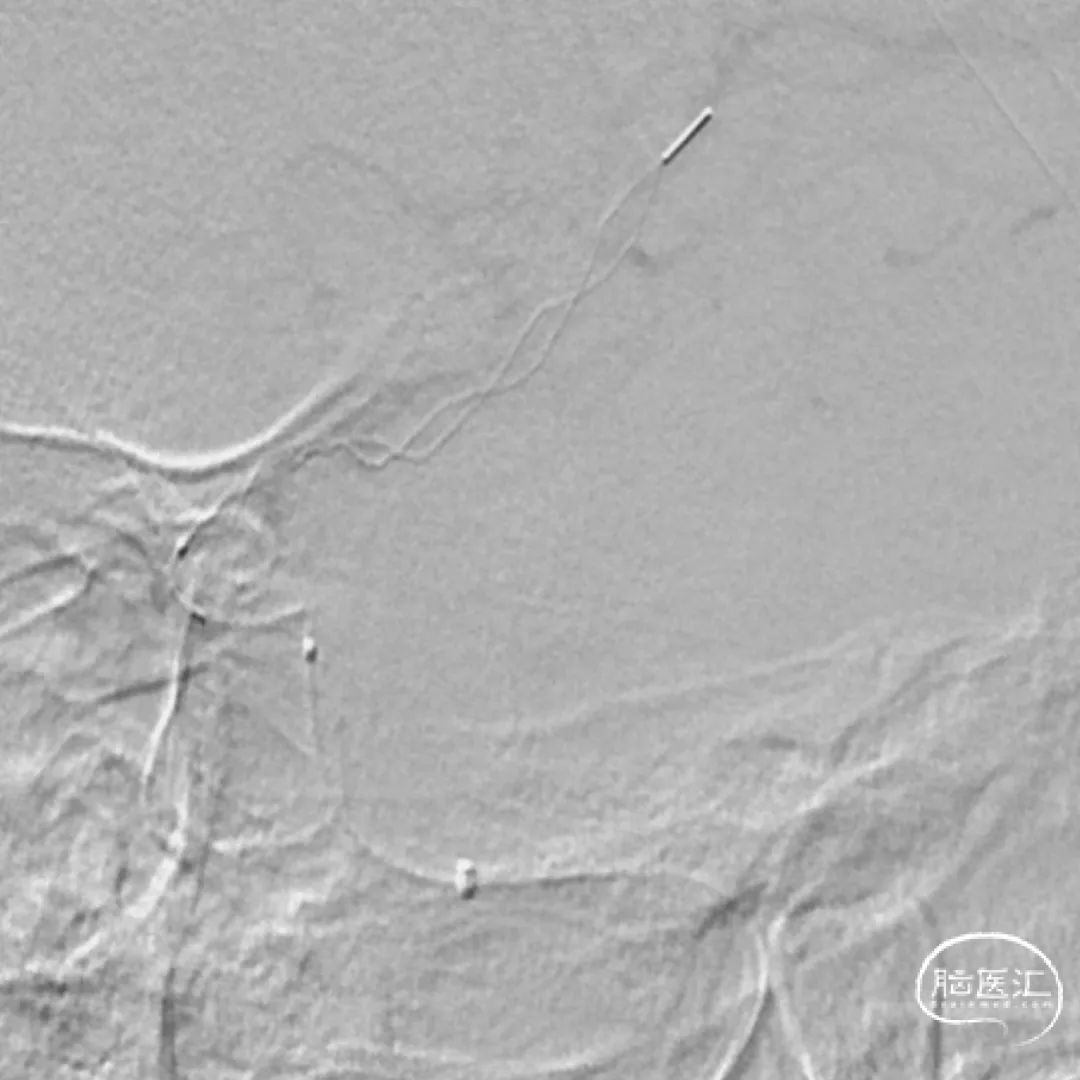
3.在近端限制血流进行保护;
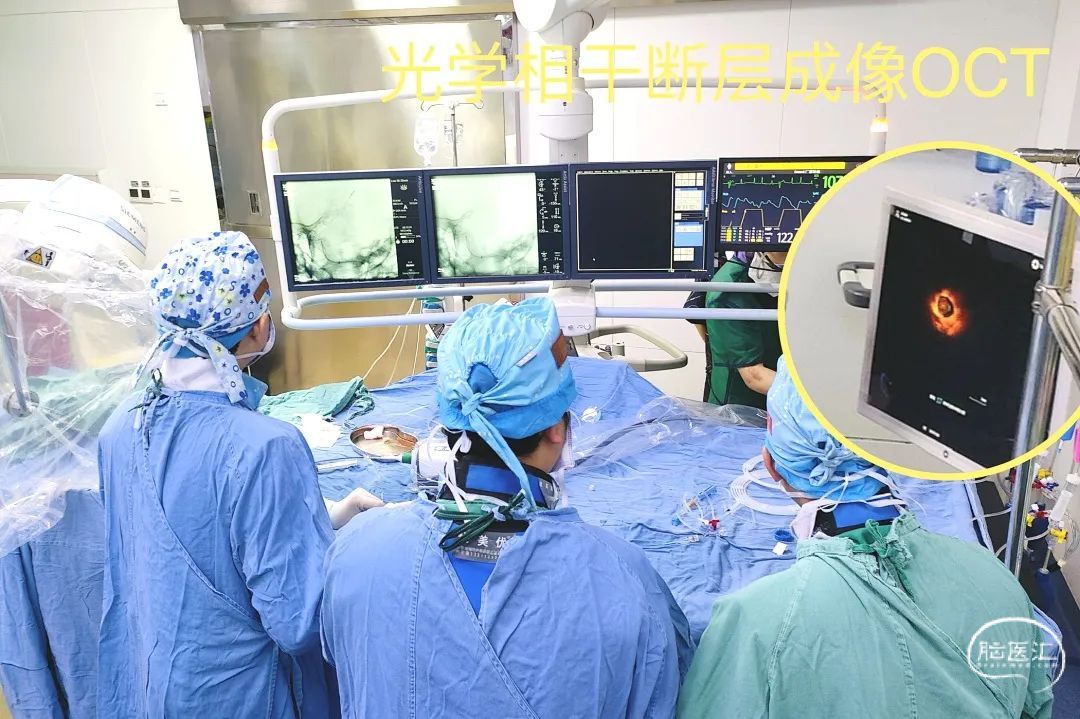
4.使用OCT进行腔内直视探查;
5.根据OCT结果确定同轴ADAPT抽吸取栓还是并轴SWIM取栓;
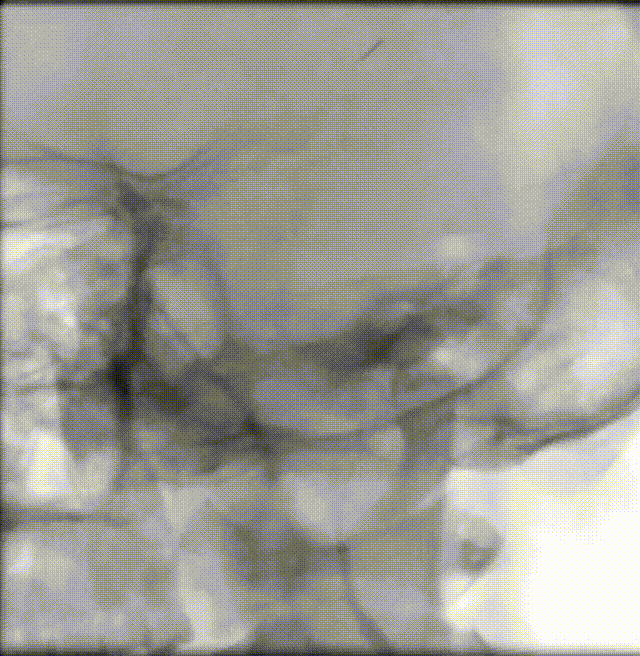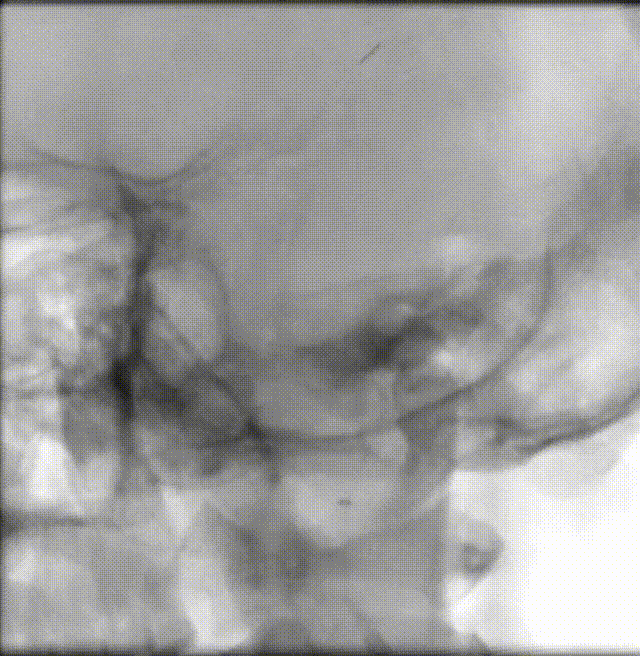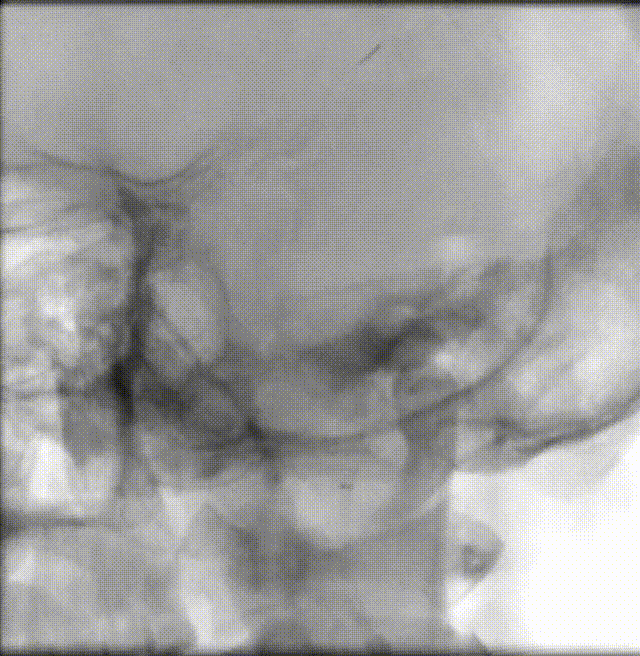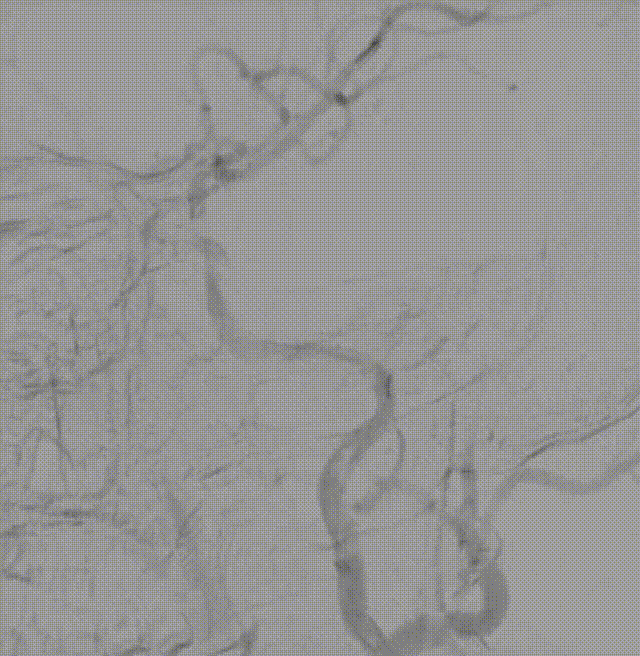
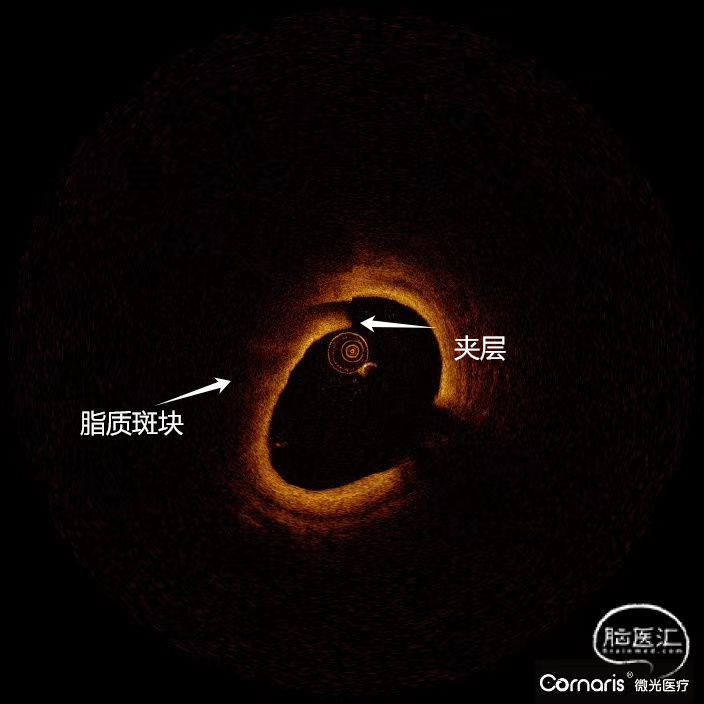
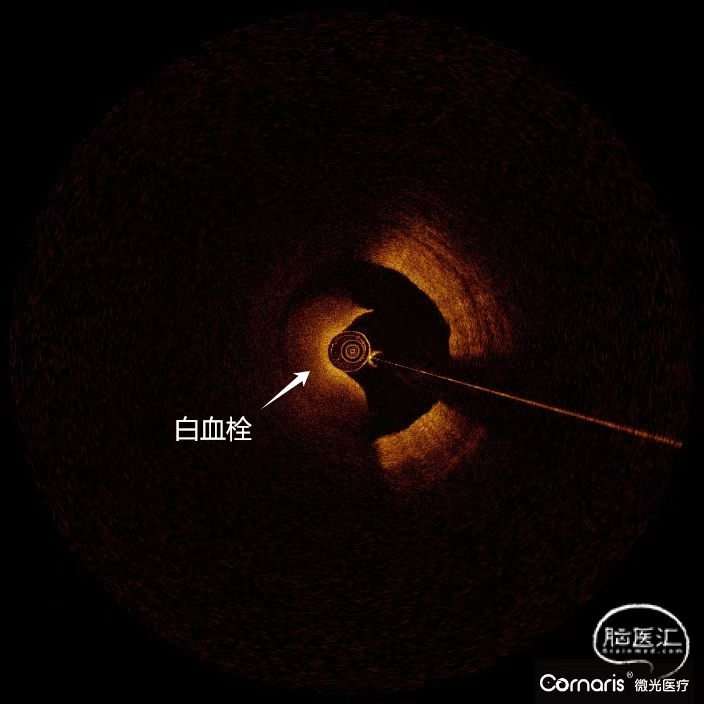
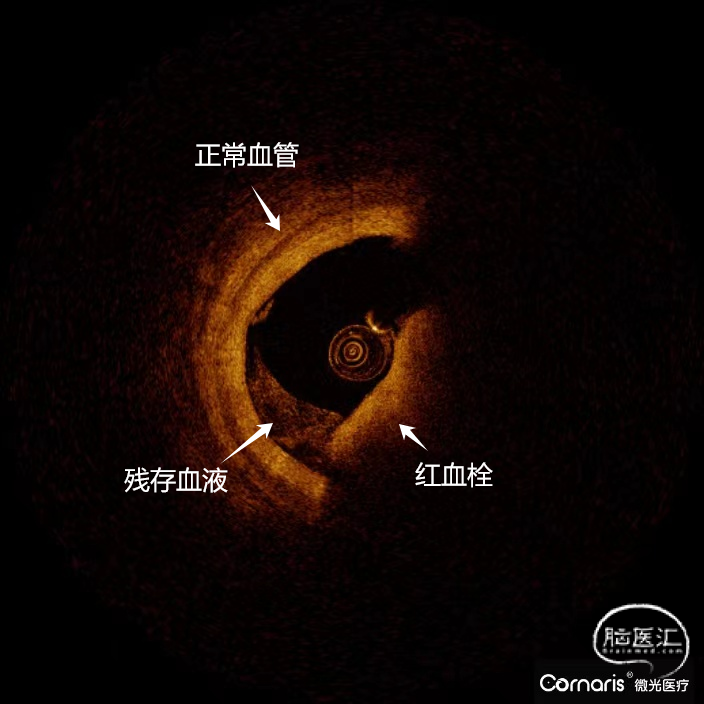
斑块病变的光学相干断层成像(OCT)评估
6.取栓后血管腔内再用OCT去检查,评审是否存在夹层、ICAS病变是否需要植入支架;
7.对狭窄处进行球囊扩张术;最后观察、用药,结束手术。
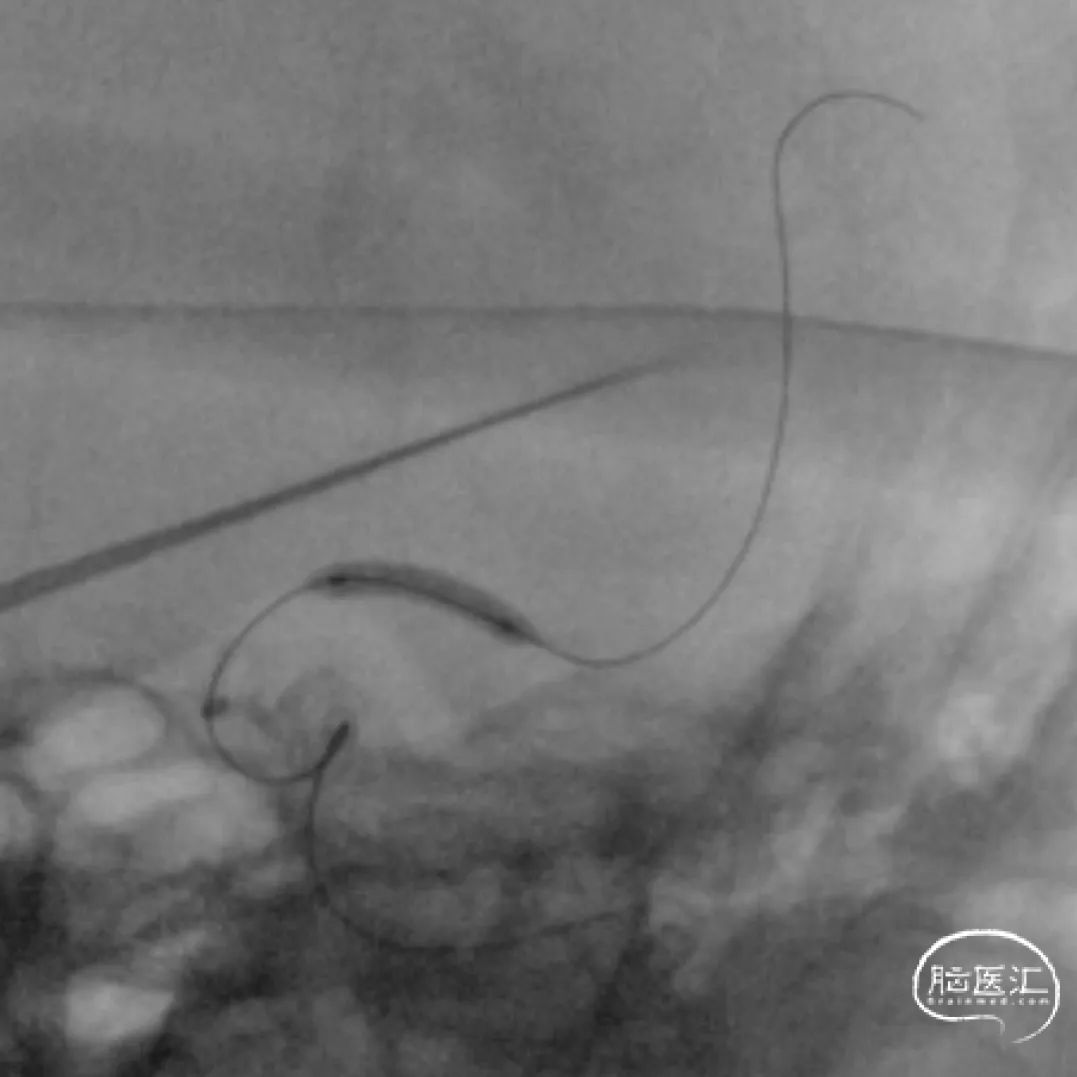
对狭窄处进行球囊扩张
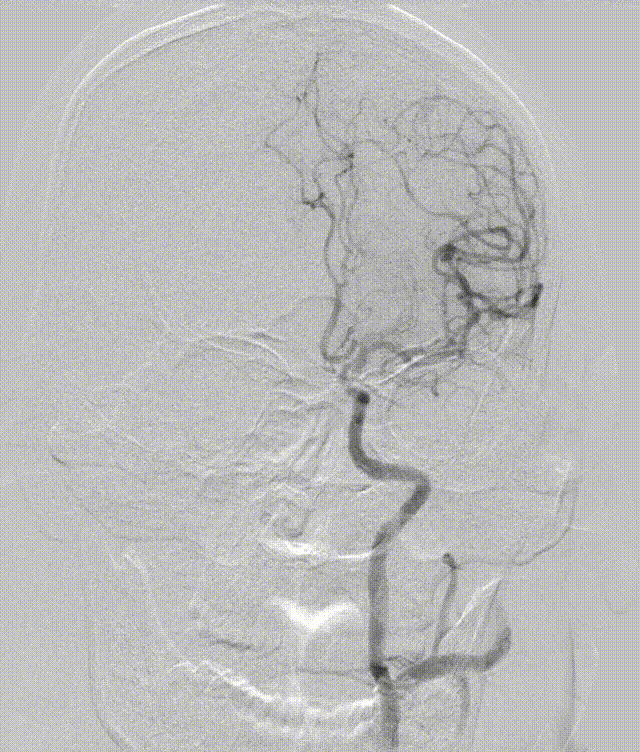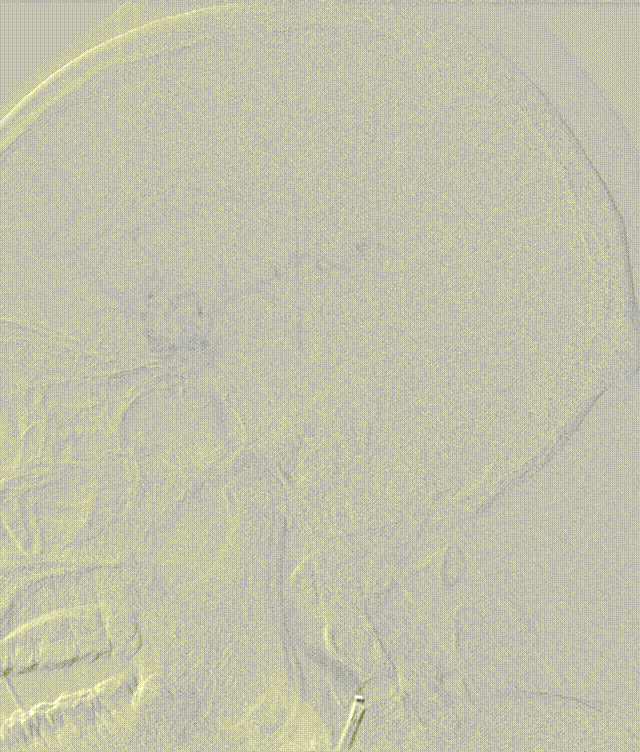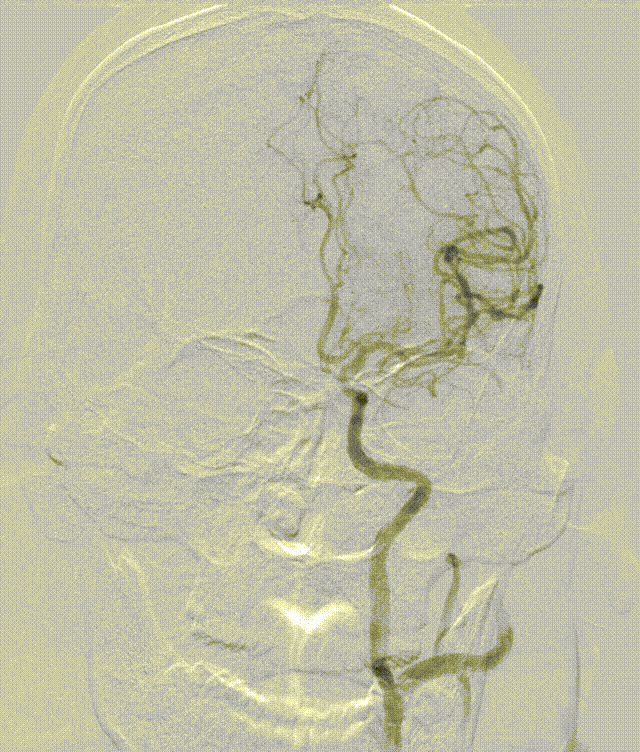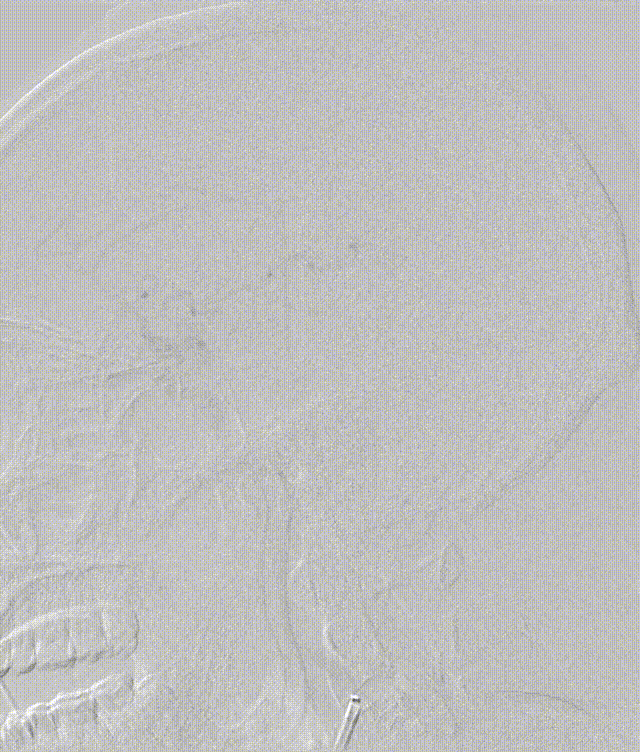
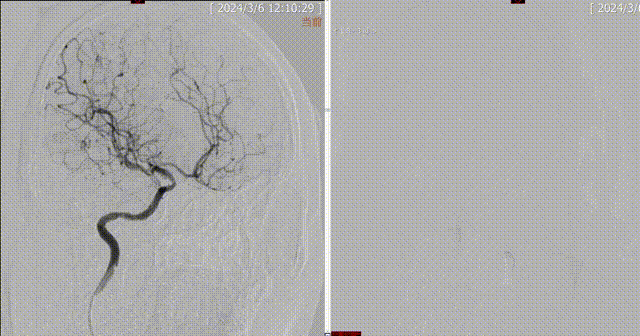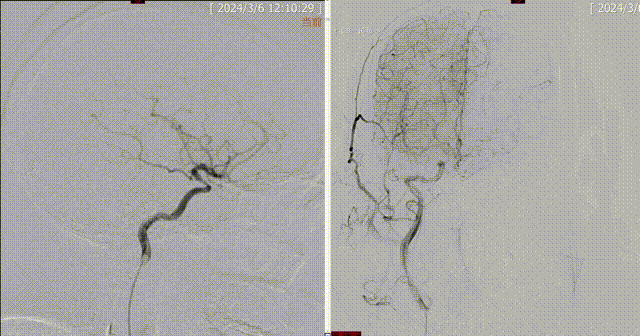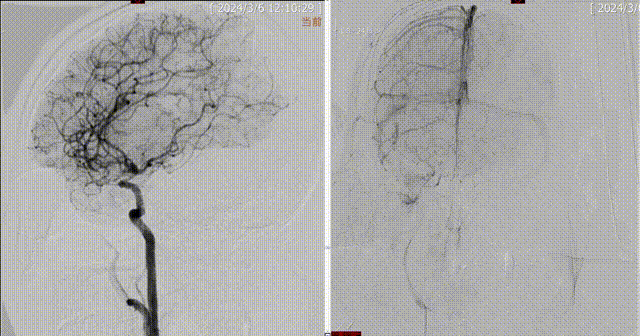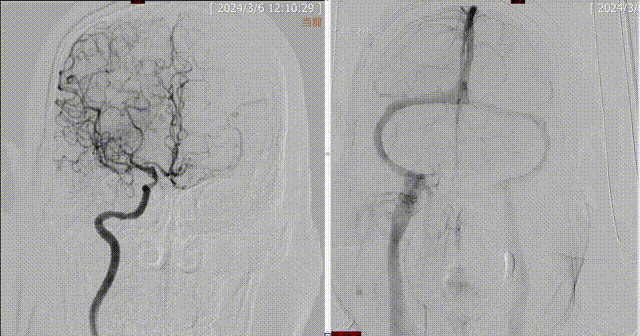
造影可见血管开通,血流恢复
术后管理
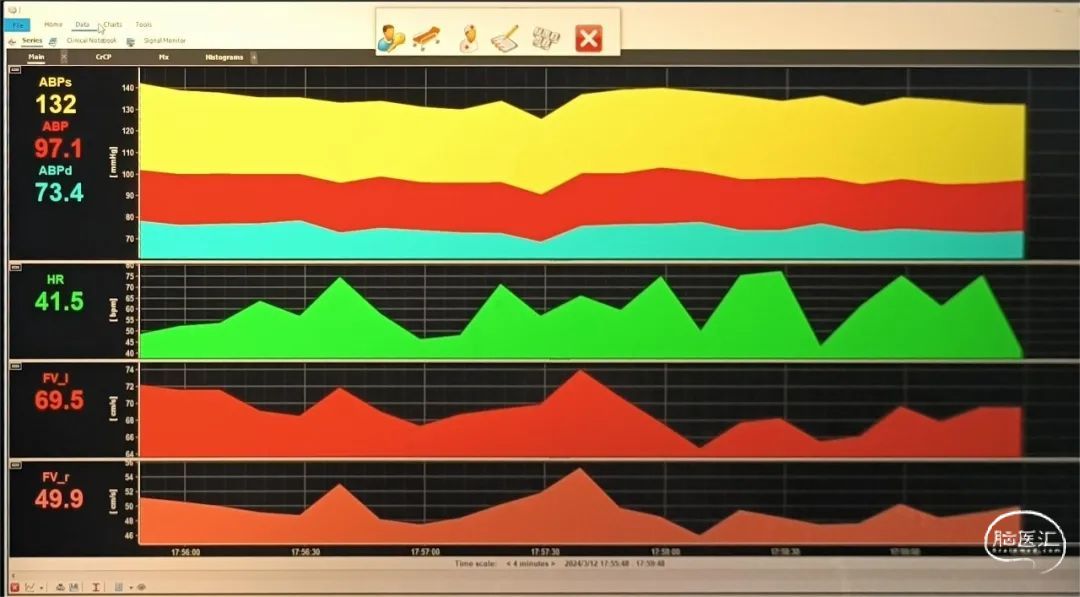
术者心得
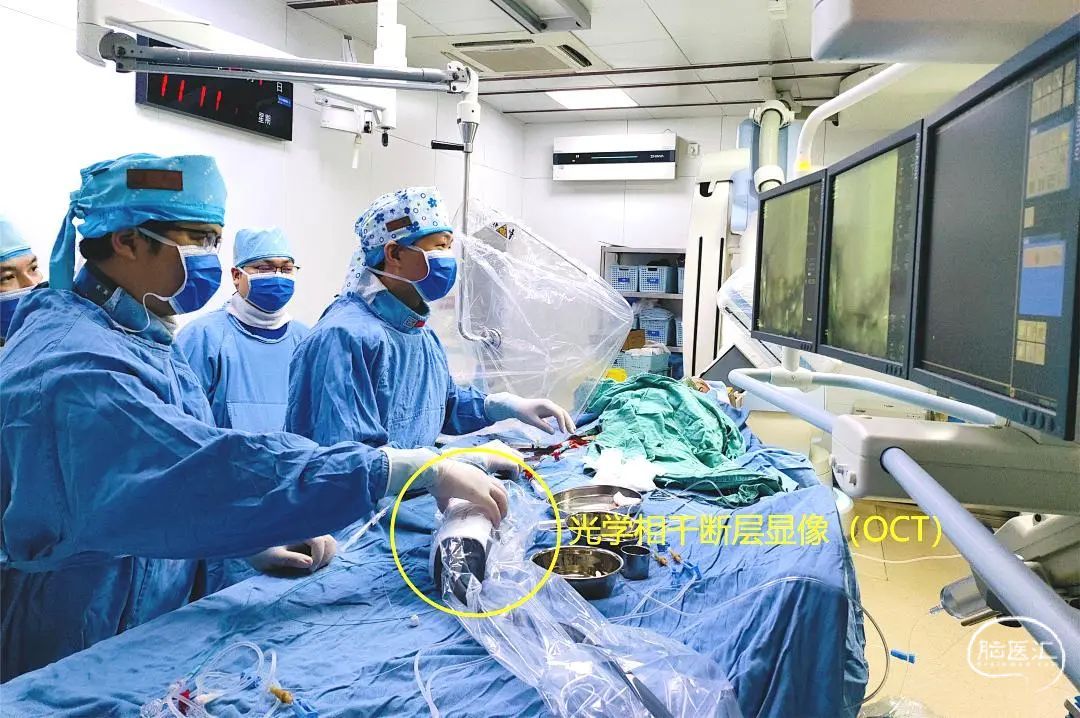
1.结合本例患者的症状和颅脑影像学结果分析,该患者动脉粥样硬化严重,且双侧大脑半球均有病灶,斑块较易脱落,较传统手术方式而言,OCT不仅能够准确识别斑块性质,而且在血管官腔直径和面积测量上就要有更高的精准性,与高分辨磁共振等无创神经影像学评估等手段,OCT具有采集时间短、可重复扫描、分辨率高等特点,能够实时、动态、清晰地显示脑血管腔内的真实细节,为术中介入治疗提供可靠的参考。
2.脑血管光学相干断层成像(OCT)技术以其高分辨率、非侵入性和实时成像等特点,在脑血管疾病的诊断和治疗中展现出了巨大的潜力。但该项技术目前仍面临一些挑战,但随着技术的不断进步和创新,相信未来脑血管OCT成像将在临床实践中发挥更加重要的作用,造福越来越多的患者。
本台手术术者:李通主任医师;一助:卢华文副主任医师,二助:王少华副主任医师,III助:黄永阳、韦伟进修医师。主管医师:苏达京副主任医师、陈晓萍住院医师;主管护士:潘秋艳、林航宇护士。
OCT 的定义及技术原理
血管光学相干断层成像(OCT)系统
OCT的定义
血管内光学相干断层成像 (optical coherence tomography,OCT) 是一种采用低相干光的血管内成像技术,具备抑制散射光、高分辨率、高灵敏性等特性。血管内OCT的分辨率最高可达10μm,能够清晰观察血管管腔内各层组织的细微结构。因此,血管内OCT被称之为“光学活体组织检查”[2]。它能够通过微观层面对血管内部结构进行高精度成像,为医生提供更加准确、全面的血管病变信息。
OCT的技术原理
血管内OCT的主要技术原理是利用光学折射率不同,采用波长为1300nm的低相干近红外光扫描血管管腔,管壁各层组织能以不同幅度反射低相干近红外光,光波之间发生干涉作用,探测器获得光反射信息后将其转化为数字信号,经过计算机处理最终形成完整的组织图像[3]。
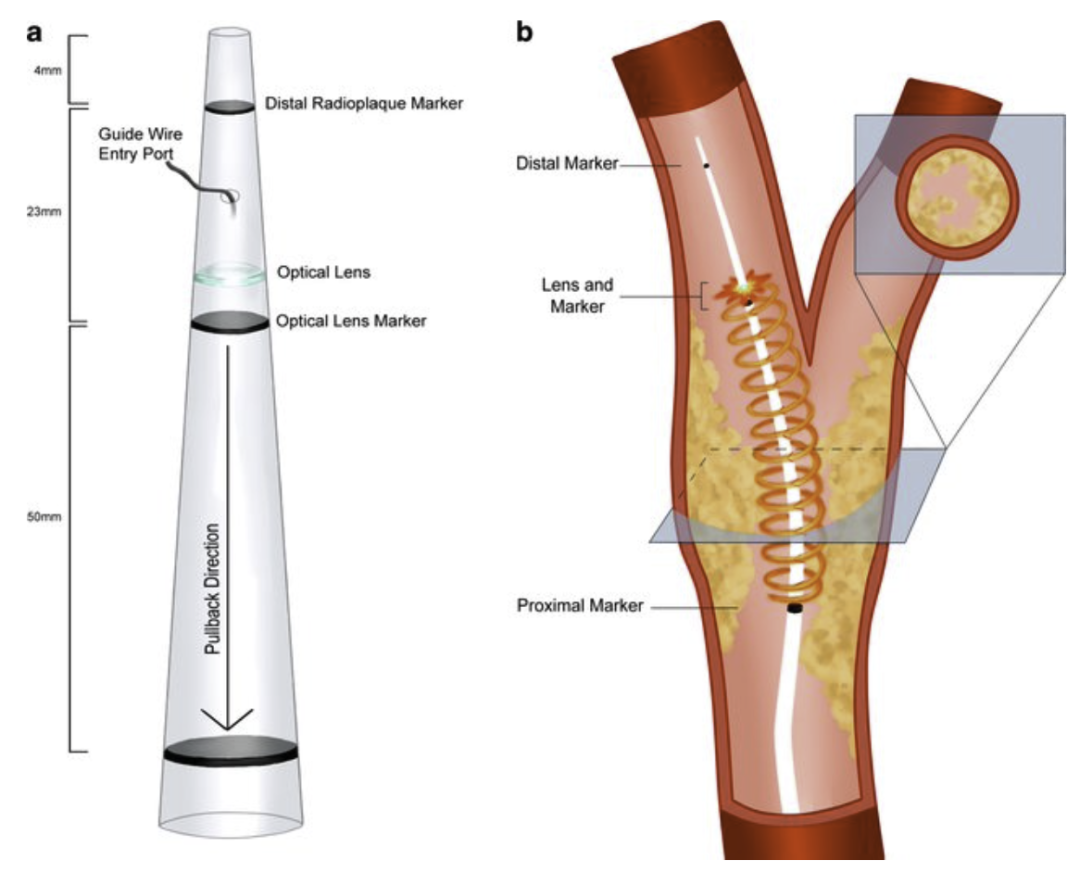
颈动脉OCT导管远端和定位导管示意图,图像来源于“Optical Coherence Tomography as an Adjunct During Carotid Artery Stenting for Carotid Atherosclerotic Disease”
OCT的优势
成像速度快:OCT图像捕捉只需要几秒钟的时间。而传统CT血管成像和核磁共振血管成像需要的时间较长。

分辨率更高:OCT通过散射近红外光,可以达到10μm的分辨率,相比反射声波的血管内超声,分辨率要强10倍。
不受金属物体的干扰:因为采用非电离辐射,OCT不会受到金属物质干扰。
END
参考文献
[1]慢性颈内动脉闭塞再通治疗中国专家共识.中华介入放射学电子杂志,2019,7(1):1-6.
[2]廖安宇,刘锐,程晓青.血管内光学相干断层成像技术在脑血管疾病评估及介入干预中的应用进展[J].中国脑血管病杂志,2022:7.
[3] Pasarikovski CR,Ku JC,Priola SM,etal.Endovascular optical coherence tomographt imaging in cerebrovascular disease[J].J Clin Neurosci,2020,80:30-70.
学科带头人
![]()
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
投稿/会议发布,请联系400-888-2526转3。









