

![]()
病例一
![]()

01 病例信息
![]()
患者:男性,59岁。
代主诉:以“头晕10天,加重伴意识模糊1天”为代主诉入院。
现病史:
10天前患者无明显诱因突发头晕,无恶心、呕吐、肢体无力、言语不清、饮水呛咳、声音嘶哑、意识障碍等,至当地医院就诊,入院后行头CT检查,按“脑梗死”给予口服及输液治疗,具体用药不详。
1天前患者症状加重,出现意识模糊,急至我院,急诊以“急性脑梗死”收入我科。发病以来,嗜睡,精神差,未进食,睡眠可,大小便正常,体力耐力较前下降,体重无明显变化。
既往史:
发现“高血压病”5年,既往最高血压达180/90mmHg,平时口服“利血平”、“硝苯地平”治疗,血压控制情况不详。
吸烟史20余年,平均20支/天。
神经系统查体:
嗜睡,精神差,右利手,声音嘶哑。双侧瞳孔等大等圆,直径约3.0mm,对光反射灵敏,眼球活动可,双侧额纹对称存在,双侧鼻唇沟对称存在,伸舌居中,咽反射消失,余颅神经正常。
四肢肢体肌力4级,肌张力、腱反射正常,双侧侧Babinski征阳性。双侧肢体深、浅感觉检查不配合。指鼻试验、跟膝胫试验不能配合。脑膜刺激征阴性。昂伯氏征检查不能配合。
NIHSS 11分,发病前mRS 0分,GCS 11分,洼田饮水试验4级。
02 术前影像
![]()
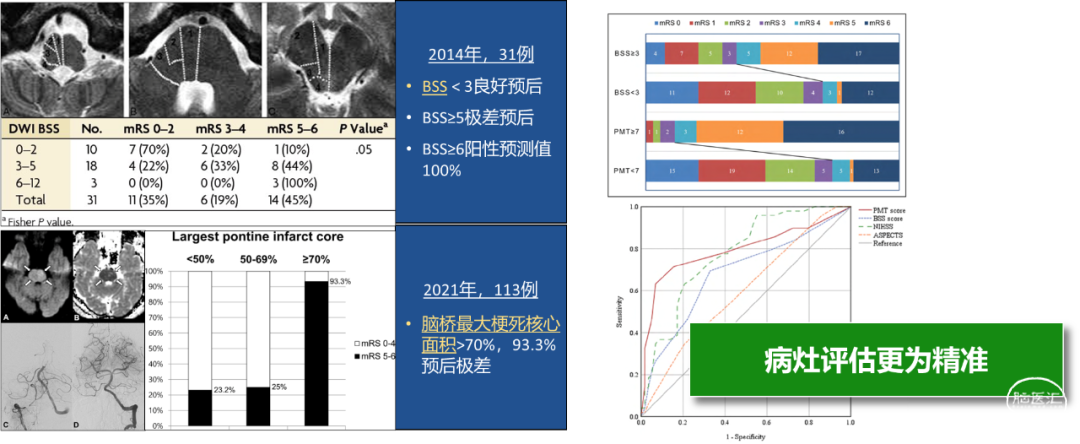
术前CT可见双侧小脑半球及右侧桥脑梗死灶,桥脑中脑指数1分,pc-ASPECTS评分6分。

CTA示右侧椎动脉、左侧椎动脉V2段及基底动脉闭塞可能,BATMAN评分1分,右颈内动脉起始段中度狭窄。

术前RAPID评估。

03 手术过程
![]()
术前DSA示:右侧椎动脉及左侧椎动脉V2段未见显影;基底动脉未见显影。
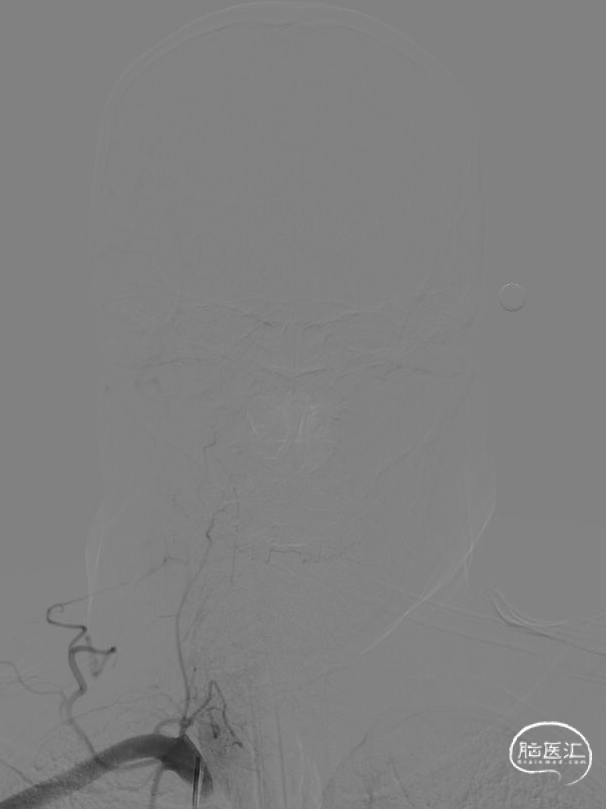
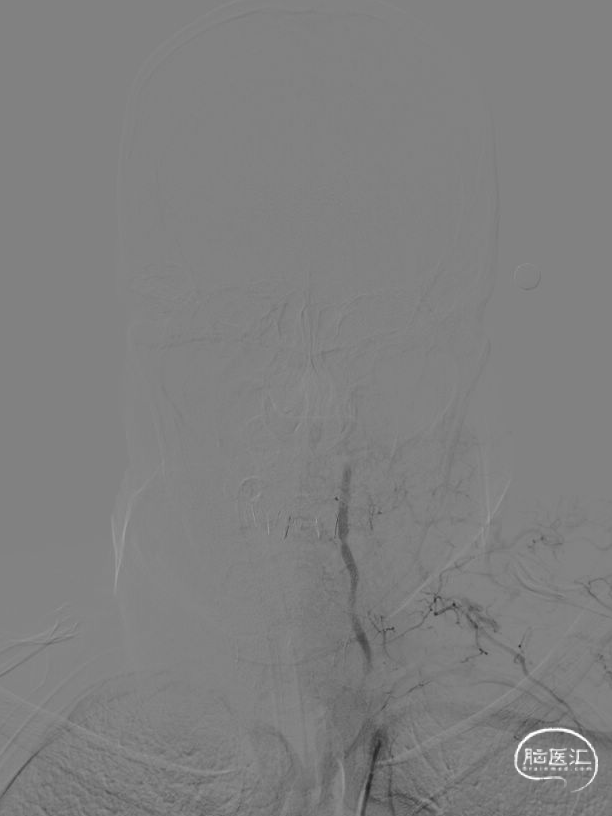
微导管造影示左椎V4段闭塞,Synchro-14 300cm微导丝携带泰杰伟业-16 150cm微导管小心前行通过左侧椎动脉V4闭塞段,导丝前行至基底动脉起始段,微导管跟至此段,撤出微导丝,手推造影证实基底动脉近段狭窄,血流通畅。

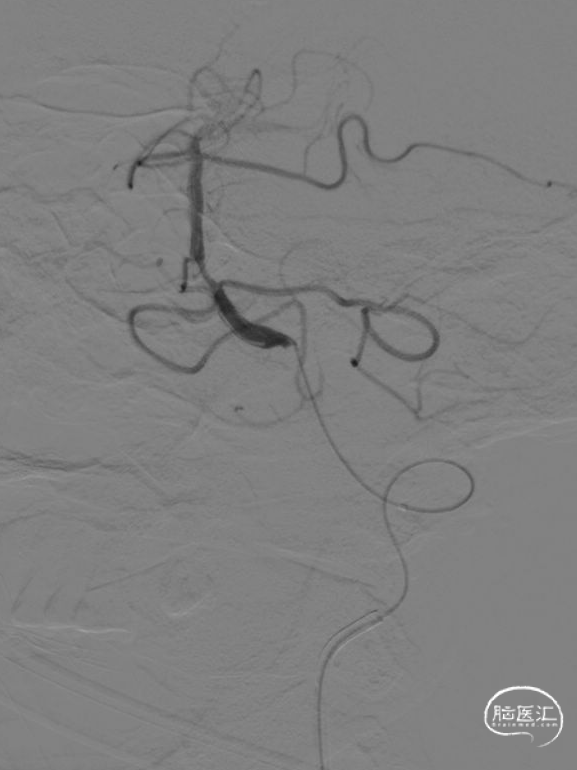
Acandis支架 4.5*30释放,再次造影证实左侧椎动脉V4段血栓影,计时5分钟,50ml注射器负压抽吸中间导管,行抽拉结合取栓一次,可见少许碎小血栓取出,再次造影证实左侧椎动脉V4段大量血栓影。
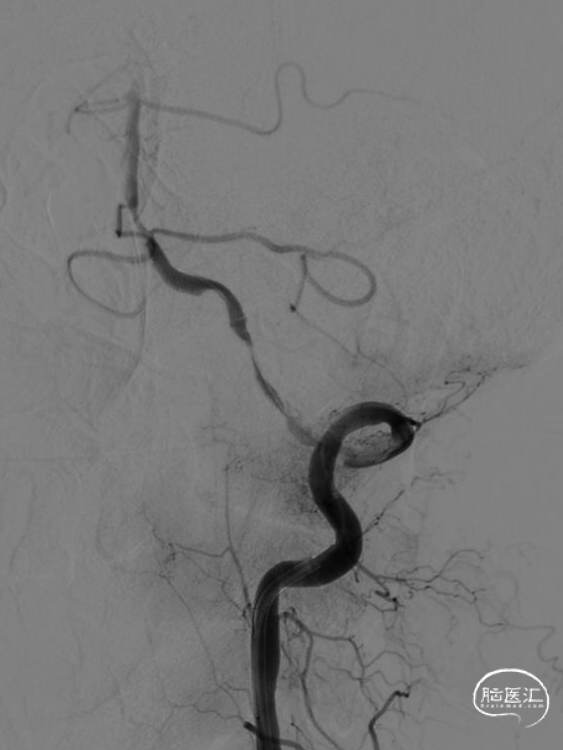

Neuron MAX跟至左椎V1段,中间导管跟至V3段,撤出泥鳅导丝,关闭所有前向冲洗。50ml注射器负压抽吸中间导管小心前向,可见大量血栓取出,再次造影证实左侧椎动脉血流通畅,远端血流缓慢。
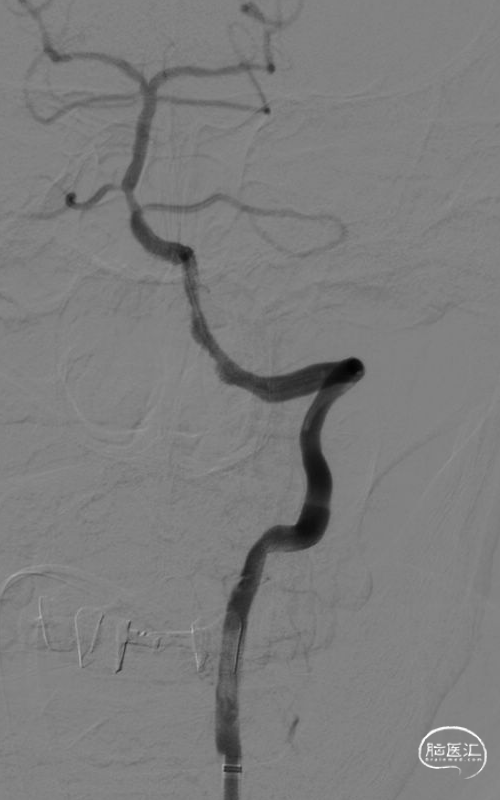
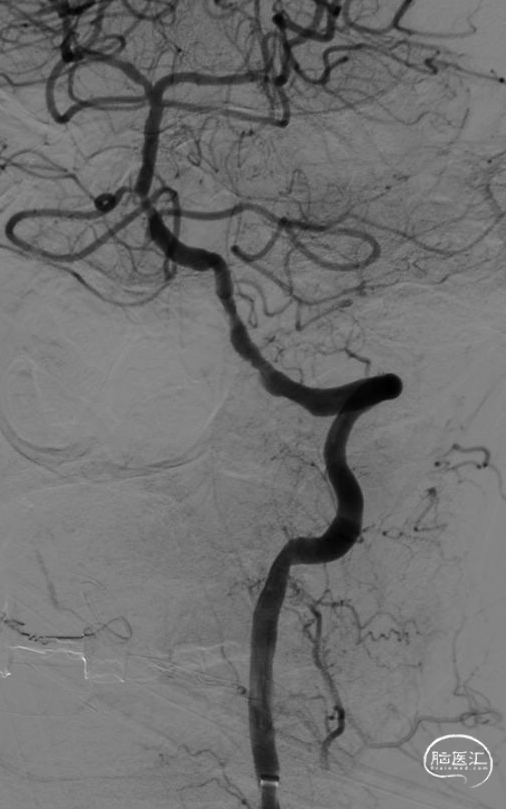
动脉团注替罗非班5ml,注入后远端血流改善,左侧椎动脉V4段及基底动脉近段局限性狭窄。依次撤出导管组合,手术结束。

04 术后情况
![]()
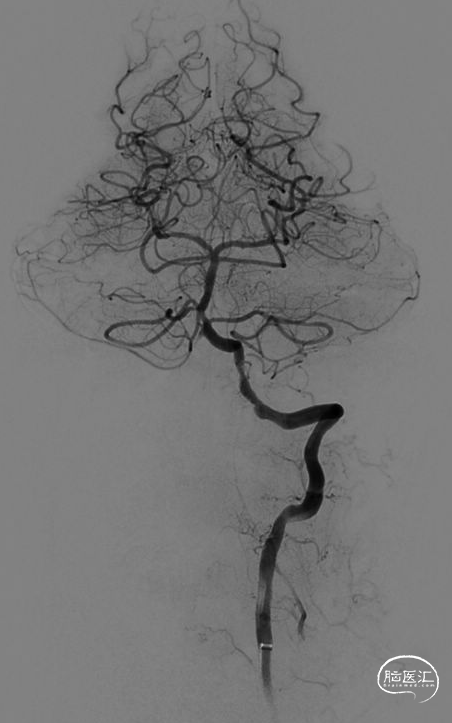
术后正侧位造影
完全再通,eTICI分级 2c。
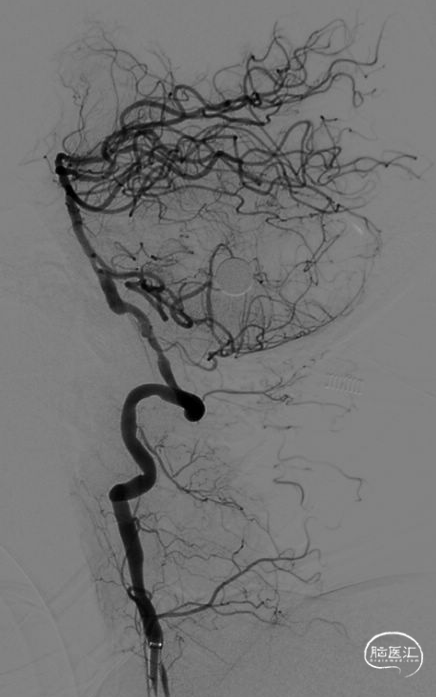
术后24小时CT

术后7天CT

术后7天NIHSS评分
神志清,精神差,右利手,声音嘶哑。双侧瞳孔等大等圆,直径约3.0mm,对光反射灵敏,眼球活动可,双侧额纹对称存在,双侧鼻唇沟对称存在,伸舌居中,咽反射消失,余颅神经正常。
四肢肢体肌力4级,肌张力、腱反射正常,双侧Babinski征阳性。双侧肢体深、浅感觉检查不配合。指鼻试验、跟膝胫试验不能配合。脑膜刺激征阴性。昂伯氏征检查不能配合。
NIHSS评分6分(意识水平提问1分+左上1分+右上1分+左下1分+右下1分+构音障碍1分)。
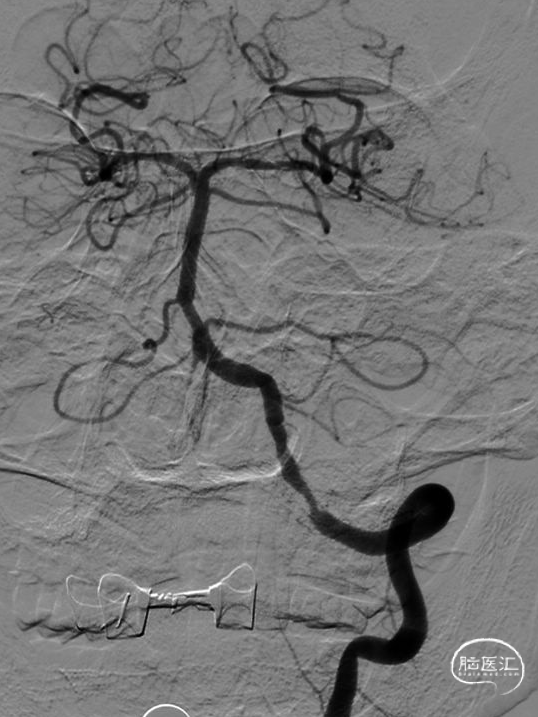
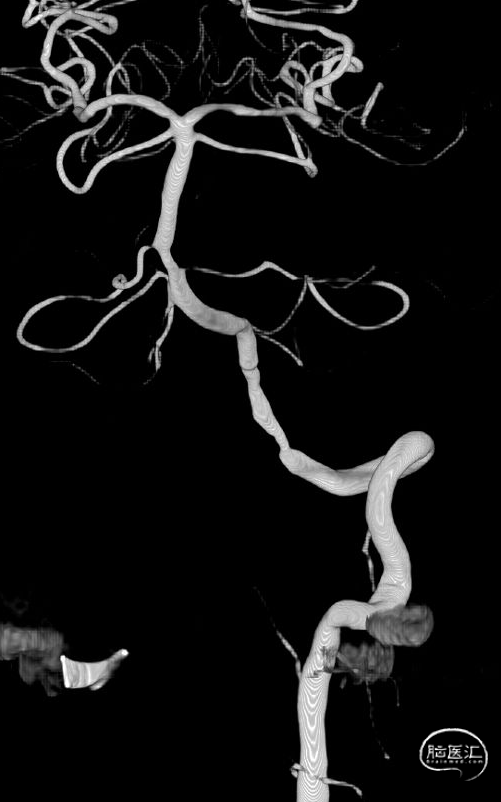
05 术后随访
![]()
术后3个月随访:mRS评分0分。
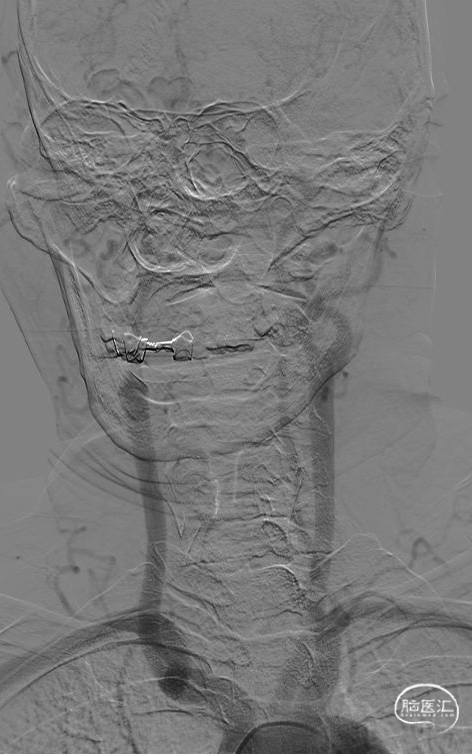
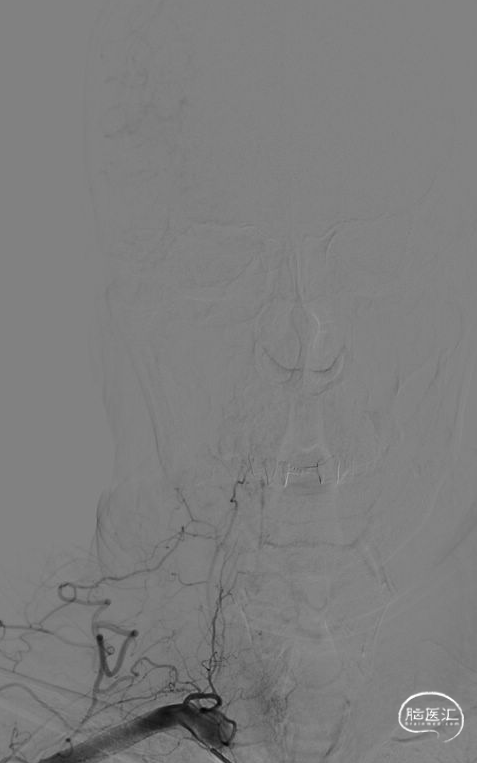
术后半年复查造影。
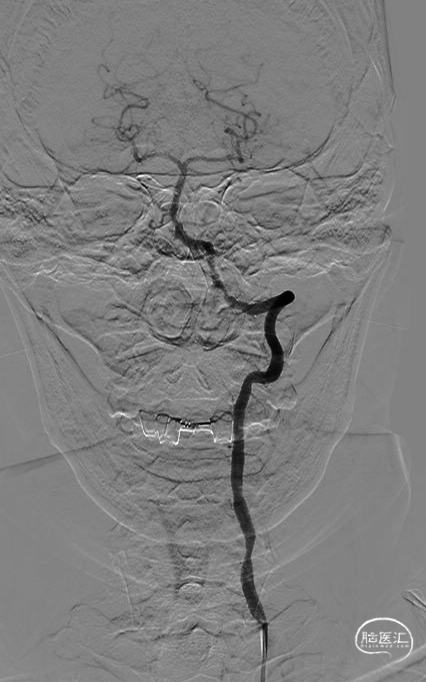
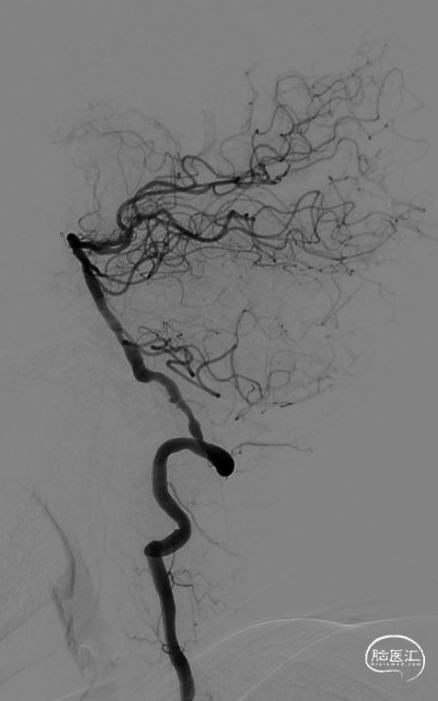

![]()
病例二
![]()

01 病例信息
![]()
患者:女性,66岁。
代主诉:以“进行性头晕、双侧听力下降伴行走不稳1天”为主诉入院。
现病史:
1天前患者无明显诱因出现头晕、恶心,头晕呈非旋转性,表现为头脑不清醒感,伴行走不稳,向两侧歪斜,呕吐一次,呕吐物为胃内容物,不含胆汁及咖啡色液体。自行休息后上述症状无明显缓解,今晨出现双侧听力下降,直至完全丧失,伴有烦躁,胡言乱语。
家属急送其至当地县人民医院,查头颅MRI+MRA提示左侧小脑急性梗死,基底动脉显示不清,为求进一步治疗,急诊来我院就诊,以“急性脑梗死”收住院。
入院以来患者进行性意识模糊,烦躁,精神萎靡,饮食睡眠差,大小便未见明显异常,体重未见明显变化,体力下降明降低。
既往史:
发现“高血压病”2年,最高血压不详,未规律用药,未勤测血压。
发现“2型糖尿病”1月余,平素未规律服药及监测血糖。
神经系统查体:
意识模糊,间断烦躁,精神萎靡,言语稍含混,记忆力、计算力、定向力下降。双侧瞳孔等大等圆,双侧瞳孔直径约3.0mm,对光反射迟钝,双眼球向各个方向活动充分,未见眼震。双侧额纹、鼻唇沟等深对称,伸舌居中。
四肢肌力正常,四肢肌张力稍高,腱反射对称引出,双侧Babinski征未引出。无项强,Kernig征阴性。深浅感觉、共济运动检查不能配合。
发病前mRS评分0分,NIHSS评分6分,GCS评分13分,洼田饮水试验5级。
02 术前影像
![]()
术前CT可见双侧小脑半球及左侧延髓、桥脑梗死灶,桥脑中脑指数2分,pc-ASPECTS评分6分。

CTA示右侧椎动脉V2段及左侧椎动脉V2段远端闭塞可能,左侧后交通动脉开放,基底动脉显影良好。BATMAN评分6分。

03 手术过程
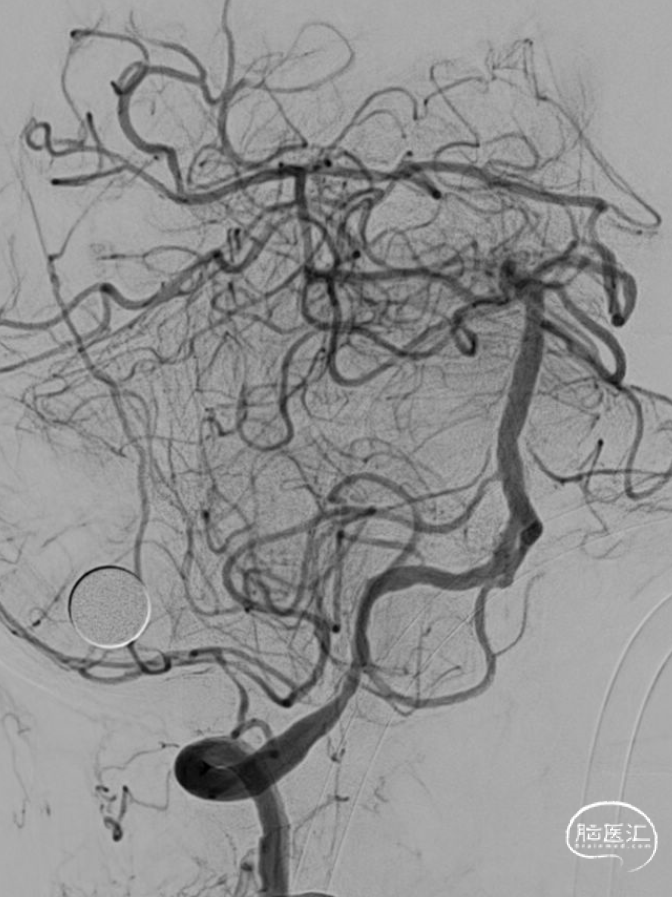
![]()
术前造影:双侧椎动脉V1段走形迂曲,双侧椎动脉血流终止于V4段,通过左侧小脑后下动脉代偿可见基底缓慢显影。
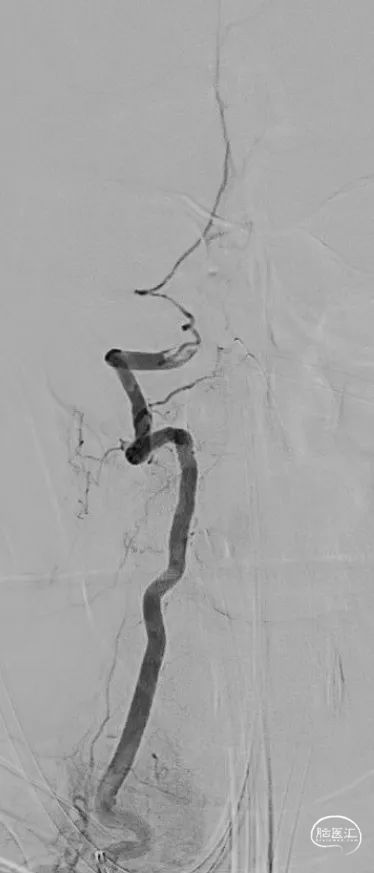
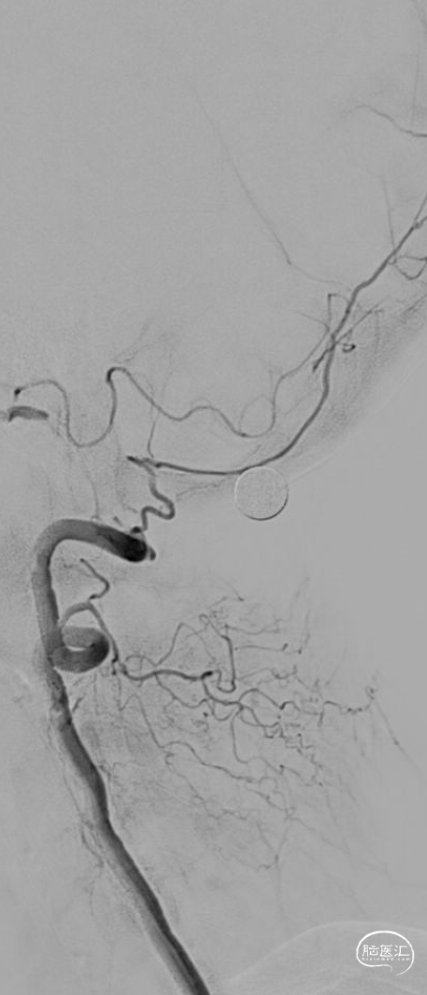
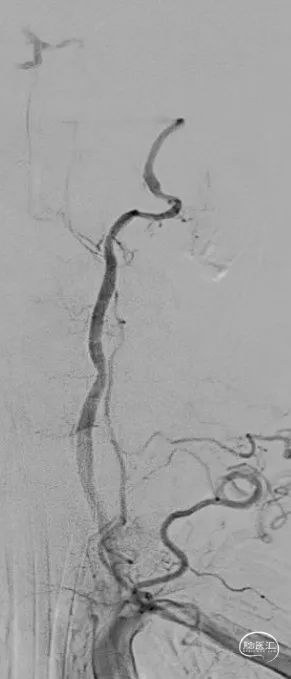
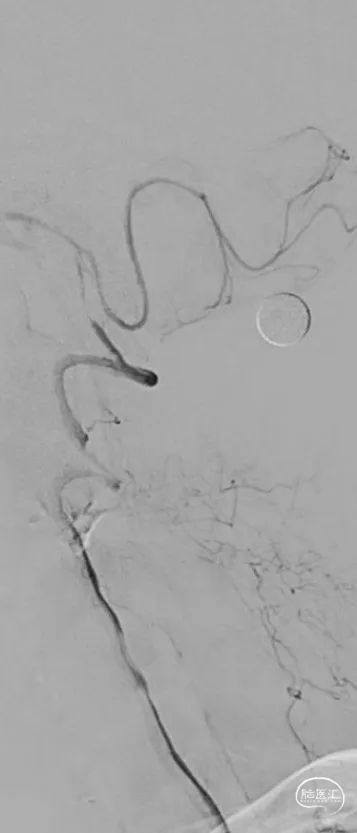
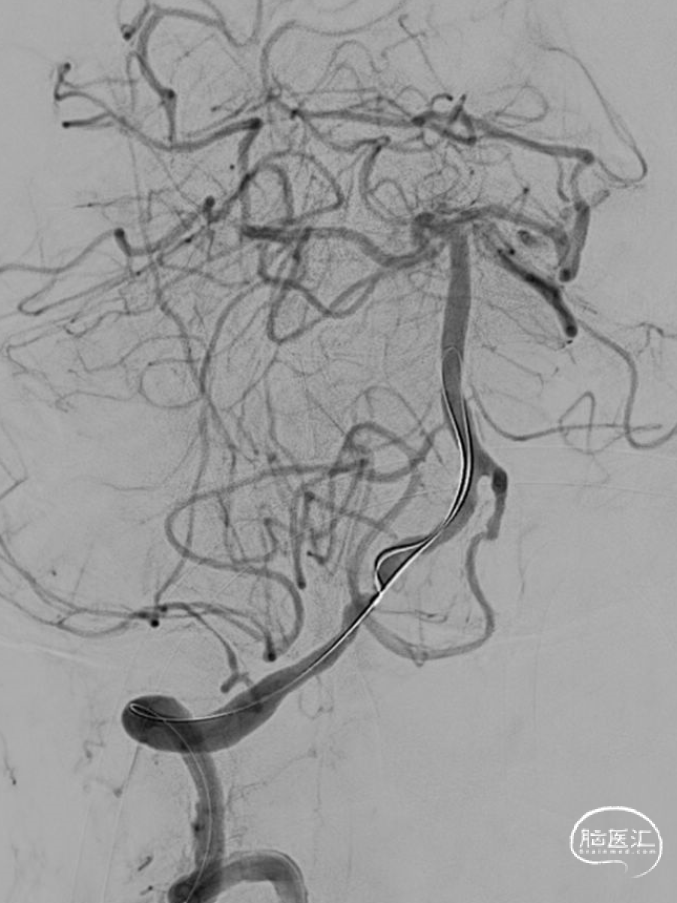
Synchro-14 300cm微导丝携带泰杰伟业-16 150cm微导管小心前行通过右侧椎动脉V4闭塞段,微导管造影提示微导管位于远端血管真腔,沿微导管送入SAB 6*30支架,行抽拉结合取栓一次,可见右侧椎动脉V4段闭塞再通,V4段重度狭窄。
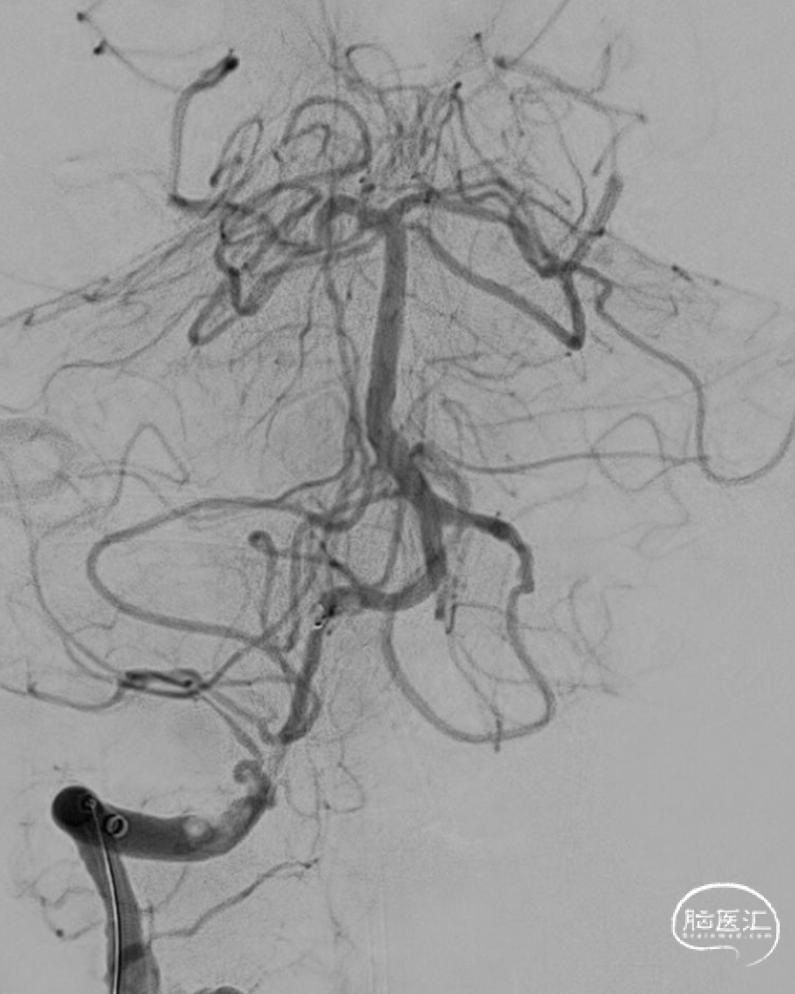
给予盐酸替罗非班5ml动脉团注,观察5分钟后造影示右侧椎动脉V4段重度狭窄,远端血流缓慢。

Synchro-14 300cm微导丝携带波科球囊 2.5*20经沿微导丝Neuron MAX小心送至右侧椎动脉V4段狭窄节段,造影证实球囊覆盖狭窄段,缓慢打至额定压力后快速释放缓慢泄压。球扩后观察5分钟狭窄可见明显改善。
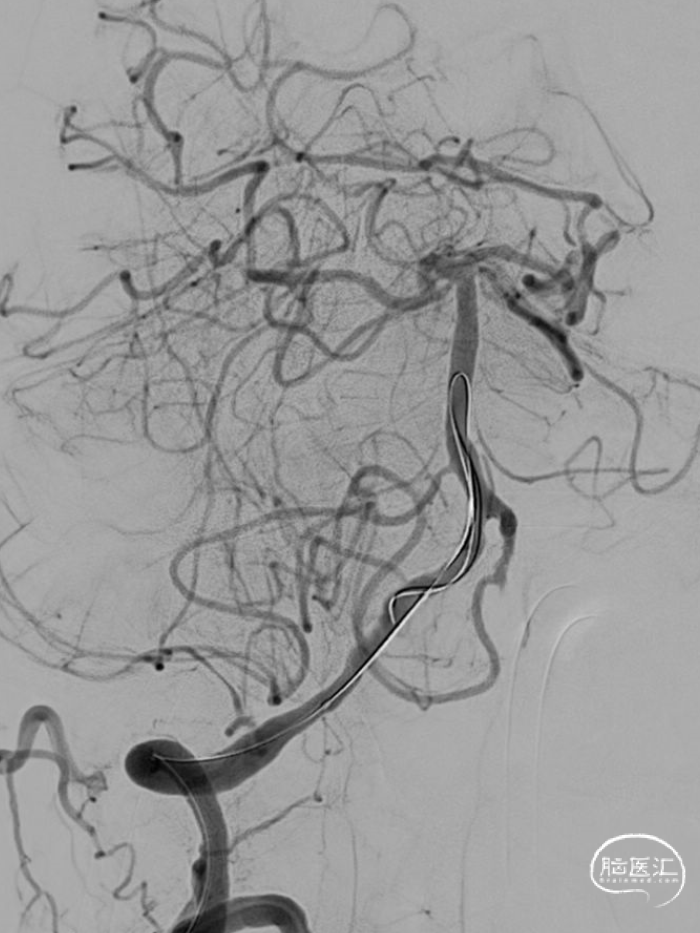
沿微导丝送入XT-27微导管至基底动脉上段,撤出微导丝,沿支架微导管送入EZ支架 4.5*30mm,造影证实支架完全覆盖狭窄段,缓慢释放支架,造影证实支架贴壁良好,支架内血流通畅。
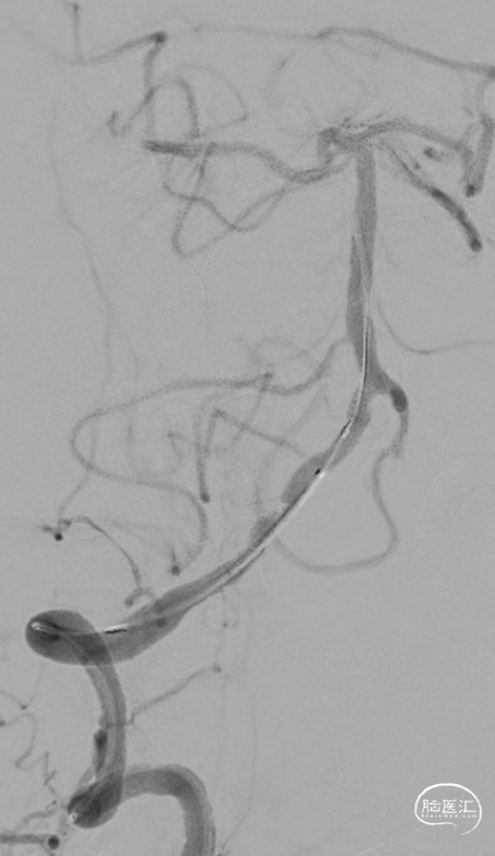
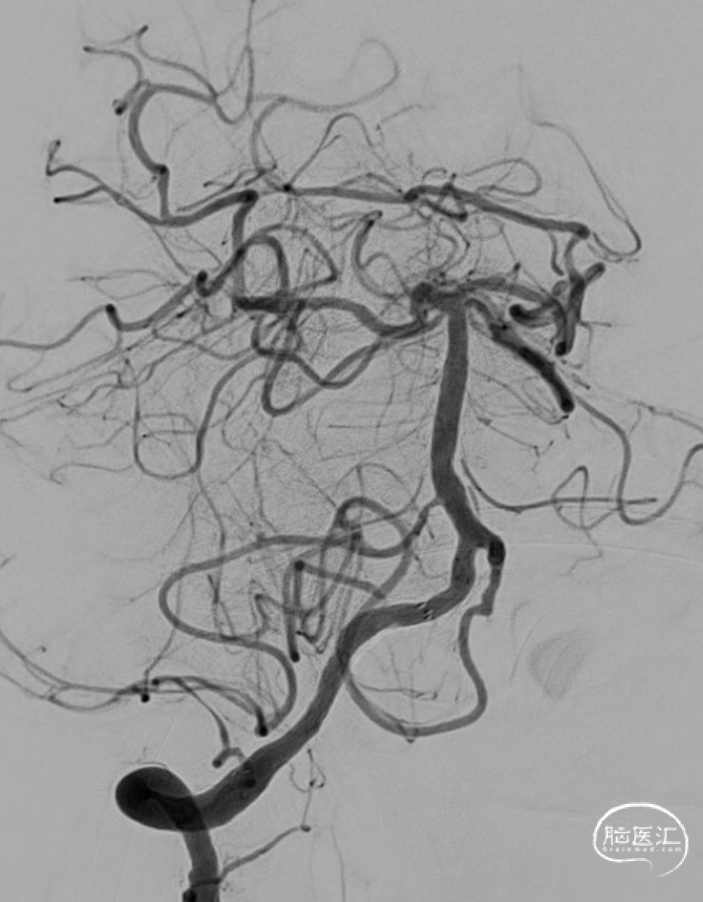
04 术后情况
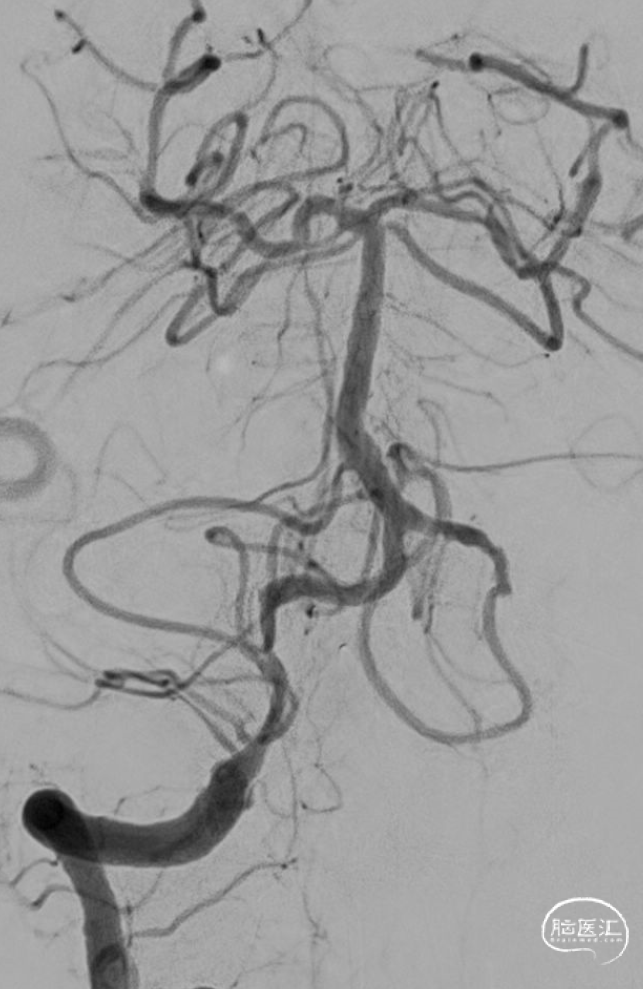
![]()
术后造影
完全再通,eTICI分级 2c。

术后24小时CT

术后7天CT
小脑明显脑水肿。

术后7天NIHSS评分
深昏迷,疼痛刺激无痛苦反应,双侧瞳孔等大等圆,光反应迟钝,角膜反射迟钝。四肢肌张力稍高,双侧巴氏征阴性余神经系统查体不能配合。
NIHSS评分35分(意识水平3分+意识水平提问2分+意识水平指令2分+面瘫3分+左上4分+右上4分+左下4分+右下4分+感觉2分+语言3分+构音障碍2分)。
05 术后随访
![]()
术后3个月随访mRS评分5分。

两例患者入院情况相似,取栓过程相似,然而最终预后却天差地别,这是为何?对于发病超24h的后循环急性缺血性卒中患者进行取栓治疗能够带来获益吗?
![]()
指南论述
![]()
![]()
后循环取栓中外指南差异
发病12h内积极取栓
发病12-24h仍需更多证据
中国(亚洲人群)证据普适性?
《急性缺血性卒中血管内治疗中国指南2023》
发病24 h内的急性后循环大血管闭塞患者,经过临床及影像筛选后,当符合现有循证依据时,均推荐血管内取栓治疗(Ⅰ类推荐,A级证据);
发病0~12 h内的急性基底动脉闭塞患者,当符合ATTENTION研究入组标准时,推荐血管内治疗(Ⅰ类推荐,A级证据);
发病12~24 h内的急性基底动脉闭塞患者,当符合BAOCHE入组标准时,推荐血管内治疗(Ⅱa类推荐,B级证据)。
《英国和爱尔兰卒中国家临床指南2023》
发病12小时内急性后循环缺血性卒中患者,如果确诊颅内椎动脉或基底动脉闭塞,NIHSS ≥ 10,且pc-ASPECTS评分和PMI指数良好,应考虑机械取栓(符合条件的可联合溶栓);
对于发病时间在12-24小时之间或年龄在80岁以上的患者,由于缺乏相关数据,在考虑机械取栓时应谨慎。
《AHA急性脑卒中早期管理指南2019》
发病6小时内且经过谨慎筛选的急性后循环缺血性卒中患者行机械取栓治疗可能是有效的(IIb-C)
*《ESO急性缺血性卒中取栓指南》未对后循环取栓进行说明。
![]()
超24h取栓治疗指南差异
《急性缺血性卒中血管内治疗中国指南2023》
发病24h以上的大血管闭塞患者,血管内治疗的获益性尚不明确,应结合中心实际情况,在谨慎筛选的情况下,考虑是否进行急诊血管内治疗(Ⅱb类推荐,B级证据)。
*欧美国家指南均未提及。
![]()
相关研究结果

SSNAP前瞻性、多中心、登记研究。根据患者发病时至入院时间将患者分为晚窗取栓组(6-24h)及超窗取栓组(>24h)进行对比。对两组进行倾向性评分匹配后发现超窗组与晚窗组对比90d极好临床结局率及功能独立率未见统计学差异。两组不仅成功再通率相似,而且SICH发生率及死亡率也相似。该研究表明了在前后循环超窗患者中行EVT似乎是可行的,其安全性及有效性与晚窗接受EVT的患者相似。

多中心回顾性研究,目前纳入后循环超窗取栓样本量最大的研究。直接比较PC-AIS超窗EVT(42例)及SMT(12例)。在PC-AIS且NIHSS≥6分患者的亚组分析中,EVT组90d mRS评分显著降低,且死亡率显著下降。两组的SICH发生率及90d功能独立率未见明显差异。


我们的多中心回顾性登记研究(IAT-CHERISH注册中)


匹配前良好预后率、功能独立率及死亡率未见显著差异。且增加了ICH及SICH风险。倾向性评分匹配后EVT组预后显著较好。两组死亡率相似。(具体结果以文章发布为准)
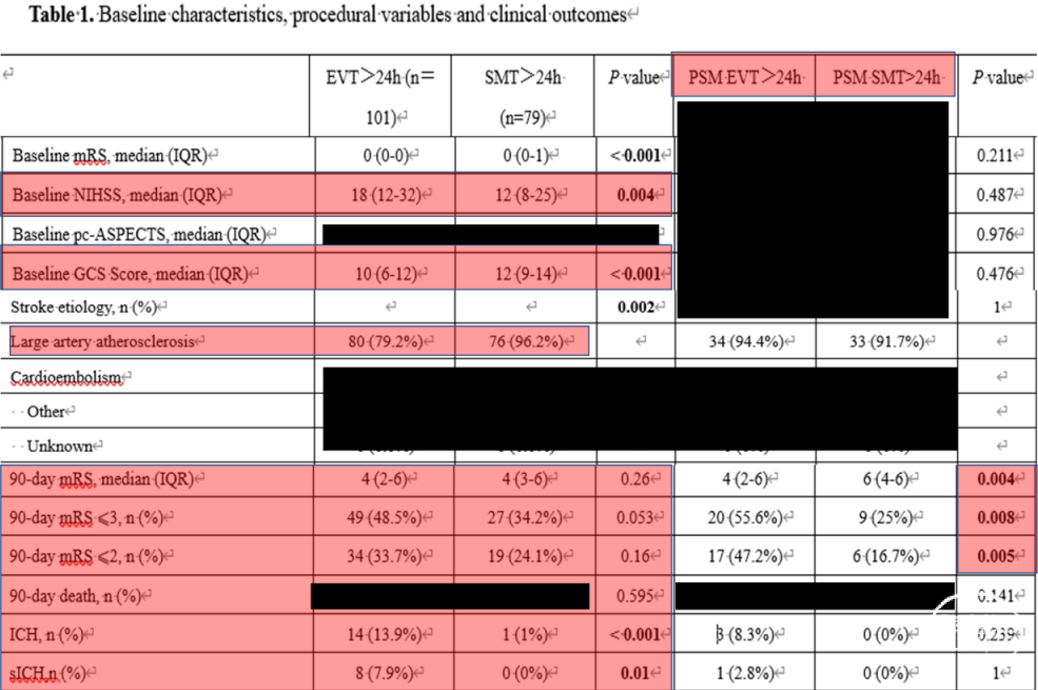

多因素logistic回归分析显示,发病超24h的PC-AIS患者接受EVT是90天良好预后及功能独立的独立预测因素。(具体结果以文章为准)
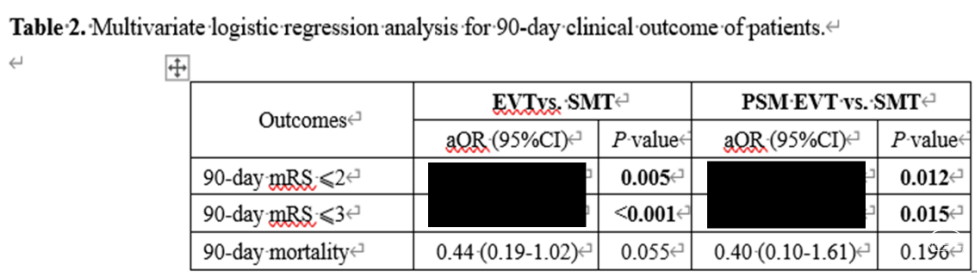
超窗EVT组较窗内EVT组的患者年龄较小、基线NIHSS较低、基线GCS较高、大动脉粥样硬化病因占比较高、闭塞大多位于基底动脉近端、入院至穿刺时间较长、穿刺至再通时间较长、全身肝素化以及全麻占比更高。在90d良好预后及功能独立方面两组未见明显差异。两组ICH及SICH发生率相似。死亡率未见明显差异。(具体结果以文章为准)
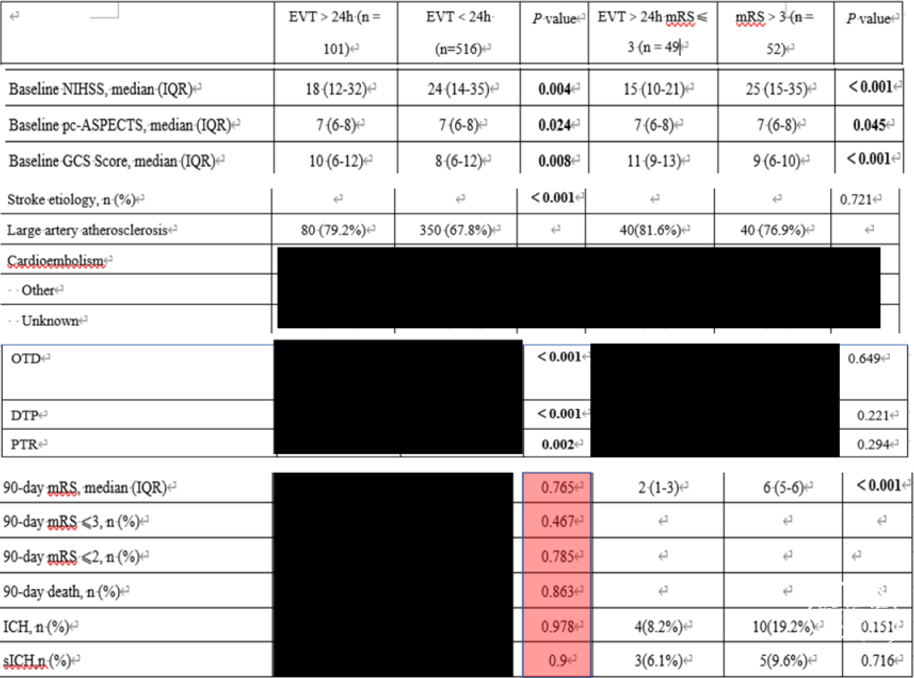
通过多因素logistic回归分析发现,高脂血症、闭塞位置位于基底动脉中段以及全身麻醉为超窗接受EVT获得良好预后的负面独立预测因素。取栓首选抽吸、抽拉结合以及心源性栓塞为正面独立预测因素。(具体结果以文章为准)

GWTG前瞻性登记研究发现在发病24h内的PC-AIS患者中,随着发病至穿刺时间的延长良好预后率显著下降。

ETIS前瞻性登记研究发现在发病24h内且梗死核心较小的PC-AIS患者中(PC-ASPECTS评分≥8分),能够延长EVT的治疗时间窗口。
一项回顾性多中心研究发现在发病24h内且侧枝循环较好的PC-AIS患者中(BAT-MAN评分较高),能够延长EVT的治疗时间窗口。

正在进行的超窗后循环取栓RCT研究

如何筛选出可能从后循环超窗取栓中获益的患者?


《后循环大血管闭塞性卒中的血管内治疗策略:美国神经介入外科学会标准和指南SNIS 2019》中指出CTP在PC-AIS应用有限。
考虑以下几个原因:首先,后颅窝梗塞体积可能很小,在CTP上可能检测不到,尤其是老式CT扫描仪。第二,来自颞骨的线束硬化伪影可能会降低图像质量,尤其是脑干图像。第三,脑干及小脑统一计算核心梗死体积及缺血半暗带缺乏定量精确性。

基于核磁AI精准评估梗死体积
IAT-EXTENTION协作组
组织窗>时间窗;影像maker探索
IAT-EXTENTION I期(IAT-CHERISH)
2019.1-2023.6,全国多中心、回顾性研究
发病>24h,后循环AIS-LVO
结果:EVT(101例)vs SMT(79例)
90d mRS 0-3(55.6% vs 25%,p=0.004) sICH(2.8% vs 0%,p=1.000)
死亡率(27.8% vs 44.4%,p=0.141)

IAT-EXTENTION II期
全国多中心、前瞻性登记研究
超20+高级卒中中心
发病>24h,后循环AIS-LVO
基线MRI评估
影像marker的探索
IAT-EXTENTION III期
全国多中心、RCT研究
高质量指南证据
未来可能的发展方向
探索适合的影像评价体系,后循环评分系统调整(基于核磁的组织窗评估、POST-NIHSS等)。
考虑时间窗,符合BAOCHE和ATTENTION影像和评分体系患者的筛选研究。
改善无效再通的方法,扩大成功再通后的临床获益(再通+反桥接、亚低温、抗炎、远隔缺血等)。
![]()
术者简介
![]()
温昌明
南阳市中心医院
主任医师,南阳市中心医院副院长,硕士研究生导师
国家脑防委优秀中青年专家,河南省学术技术带头人,河南省卒中中心优秀中青年专家,南阳市学术技术带头人,南阳市第七届拔尖人才,南阳市科技功臣,南阳市先进工作者,南阳市最美医师
中国医师协会神经介入分会委员、国家卫生健康委能力建设和继续教育神经介入专家委员会急性卒中学组委员、中国中西医结合学会介入医学专业委员会常务委员、河南省医师协会神经介入专业委员会副主任委员、河南省医学会神经介入分会常委兼神经介入学组副组长、河南省中西医结合学会介入分会副主任委员、河南省医学会神经内科专业委员会常委 神经介入学组副组长、河南省医师协会神经内科分会常委 神经介入学组副组长、河南省卒中学会急诊救治分会副主任委员、南阳市卒中临床质量控制中心副主任、南阳市脑卒中防治中心办公室主任、南阳市医师协会神经介入分会主任委员、南阳市医学会介入治疗学会副主委、南阳市神经脑血管学会常委兼学术秘书 神经介入学组组长
在急性缺血性卒中的静脉溶栓以及桥接介入取栓方面做了大量开拓性和探索性的工作,在脑动脉狭窄支架植入、脑动脉瘤扰瘤治疗等方面均有较高造诣。
2018年荣获“河南省第八届优秀医师奖”,2020年荣获“国家卫生健康委脑卒中防治工程优秀中青年专家奖”,2020年在国家卫生健康委脑卒中防治工程委员会被评为“中国急性大血管闭塞缺血性卒中直接动脉治疗的疗效评估”课题“优秀课题参与团队奖”,2021年度“急性脑梗死再灌注治疗质量改进国家行动”中带领团队荣获“取栓工作优秀科室”荣誉称号,2022年带领团队荣获由中国卒中学会颁发的“全国百佳取栓先进科室”荣誉称号。近年来做为指南讨论组专家参与讨论撰写《急性缺血性卒中血管内治疗中国指南2023》、《神经介入通路专家共识》、《始发表现为轻型卒中的急性大血管闭塞的血管内治疗中国专家共识2023》、《对比剂脑病中国专家共识2023》等指南及共识。2023年做为学科带头人引领南阳市中心医院神经内科国家临床重点专科项目建设落地,荣获由国家卫健委颁发的“2023年度突出贡献建设中心”,荣获河南省脑卒中防治中心颁发的“先进集体奖”、“取栓之星奖”。
刘义锋
南阳市中心医院
神经病学硕士,副主任医师,南阳市中心医院神经内科介入一病区主任
河南省医学会神经病学分会神经介入学组委员、河南省医师协会神经介入分会急诊缺血性脑血管病介入治疗学组委员、河南省中西医结合学会神经介入分会委员、南阳市医师协会神经介入分会秘书
获得南阳市政府特殊津贴
中国卒中学会2021年度“急性脑梗死再灌注质量改进国家行动”取栓工作优秀个人
在北京宣武医院系统学习神经介入诊疗技术一年。擅长急性缺血性脑血管病血管内再通、颅内外动脉狭窄介入、颅内外大血管非急性期闭塞再通、颅内动脉瘤介入栓塞、颅内动脉瘤密网支架植入等神经介入治疗
发表中华核心及中文核心期刊论文10余篇,参与国家级课题3项、省级课题3项,以PI/Sub-I参与全国十余项临床研究。以第一作者获河南省医学科技成果二等奖2项
郑皓存
南阳市中心医院
在读研究生,优秀毕业研究生,多次荣获河南省一等奖学金,首都医科大学宣武医院进修学习,参与多项RCT项目分中心入组质控
导师温昌明教授,神经内科脑血管病介入方向
- END -
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
投稿/会议发布,请联系400-888-2526转3。









