
2023年10月21日,2023东方脑血管病大会暨上海市医学会脑卒中专科分会学术年会(OCIN 2023)上,海军军医大学第一附属医院的赵瑞教授带来了《FD治疗颅内动脉瘤:中国创新与证据》的讲课。

海军军医大学第一附属医院赵瑞教授

赵瑞 教授
海军军医大学第一附属医院
医学博士,海军军医大学第一附属医院(上海长海医院)脑血管病中心副主任,副教授、副主任医师,硕士生导师。
擅长脑血管病外科及微创治疗。探索临床难题,开展器具转化及技术创新,主持国家科技部十四五重大专项、国家自然基金及省部级课题等共10项。参与Tubridge血流导向装置等器具转化4项,参与PARAT、DIRECT-MT等高水平临床研究6项,发表学术论文80余篇,其中SCI论文60余篇,获国家专利8项。副主编学术专著1部,参编5部,参编获教育部科技进步一等奖、军队医疗成果一等奖、上海市科学技术一等奖等军队及省部级奖励6项。任中国卒中学会脑静脉病变分会委员、中国医师协会神经外科医师分会神经介入专委会秘书、上海市医学会神经外科分会青年委员兼秘书、上海市医学会脑卒中分会青年委员等。
赵瑞教授介绍,近三十年来,颅内动脉瘤的介入治疗发展迅速,从早期单纯使用球囊封堵栓塞,到弹簧圈进入临床应用,再到探索支架重建血管治疗动脉瘤,不断显示出较好的疗效,适应证也得到进一步扩展。介入治疗也逐渐成为和外科手术疗效相当的一项新选择,甚至在一些特殊的动脉瘤中,介入治疗有着更好的效果。
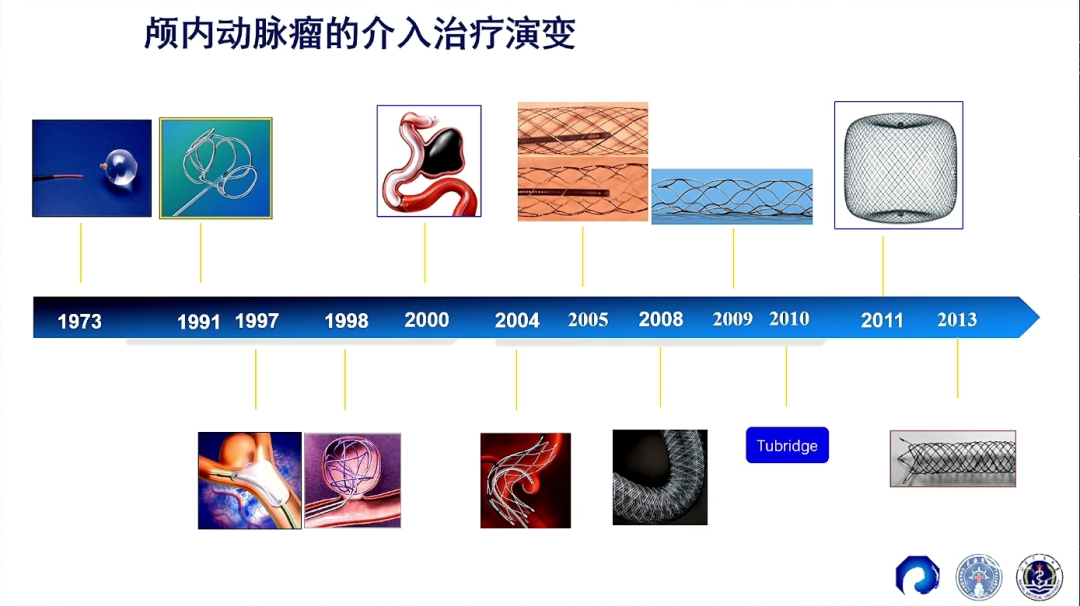
随着技术器具不断进步,临床证据不断积累,对疾病认识的变化推动着治疗理念的更新。从弹簧圈填塞动脉瘤瘤腔,到通过支架辅助形成动脉瘤瘤颈处的血管重建,再到血流导向装置的出现,血流导向治疗具有长期稳定、消除占位、操作简便、经济优效等优势,动脉瘤的介入治疗迎来新的变化和进步。

PREMIER研究1年随访结果显示,动脉瘤愈合率达到76.8%,总体致残/致死率为2.1%,提示FD在治疗颅内中小型动脉瘤中安全有效;通过该研究,PED的适应证扩展至中小型动脉瘤。随着血流导向治疗应用规模扩大,FD应用数量逐年增长,尤其在中小型动脉瘤中的使用数量增长迅速;在治疗策略选择方面,对于宽颈颈内动脉瘤的治疗策略首选FD的比例也越来越高。
2005年,基于发现重叠支架在治疗动脉瘤中的优秀效果,在不断进行血流动力学的研究和探索下,刘建民教授团队启动了Tubridge血管重建装置的自主研发,通过不断地创新与迭代,通过动物实验,证实了密网支架治疗动脉瘤的可行性。

2010-2012年,First-in-Man研究首次在人体内使用国产血流导向装置,技术成功率达97%,无缺血/出血并发症,平均13个月随访的治愈率为72%,初步证明了血流导向装置Tubridge在人体内治疗动脉瘤的有效性和安全性。

在此基础上,2012-2014年团队开展了前瞻性、多中心、随机对照研究——PARAT研究,12家国内中心共同参与。主要比较Tubridge和支架辅助栓塞在治疗大型和巨大型动脉瘤的有效性和安全性,6个月随访闭塞率为75% vs 25%,证实了Tubridge治疗大型和巨大型动脉瘤临床疗效显著优于传统介入技术。这也是国际上首个关于FD治疗大型巨大动脉瘤的一级循证医学证据。




2020年,首都医科大学附属北京天坛医院杨新健教授牵头开展了一项多中心、回顾性Pipeline研究,纳入14家使用Pipeline治疗的所有病例,共1171个患者,1322个动脉瘤入组,评估FD在真实世界应用的安全性和有效性,为危险因素控制提供决策依据。

该研究分析了治疗后并发症发生和动脉瘤愈合的相关因素,发现缺血性并发症发生的相关危险因素有高血压、基底动脉动脉瘤、弹簧圈填塞、第一代PED、支架释放不成功或需多次调整;出血并发症的相关危险因素包括大型动脉瘤(如迟发性动脉瘤破裂)和远端动脉瘤(多与脑实质出血有关)。动脉瘤愈合的相关因素包括性别(女性)、高血脂、椎动脉动脉瘤、弹簧圈填塞、术后造影剂明显瘀滞;载瘤动脉狭窄的相关危险因素有吸烟。在该临床研究中,血流导向装置的适应证得到进一步拓展,包含前循环动脉瘤、后循环动脉瘤、前循环远端终末端动脉瘤等。
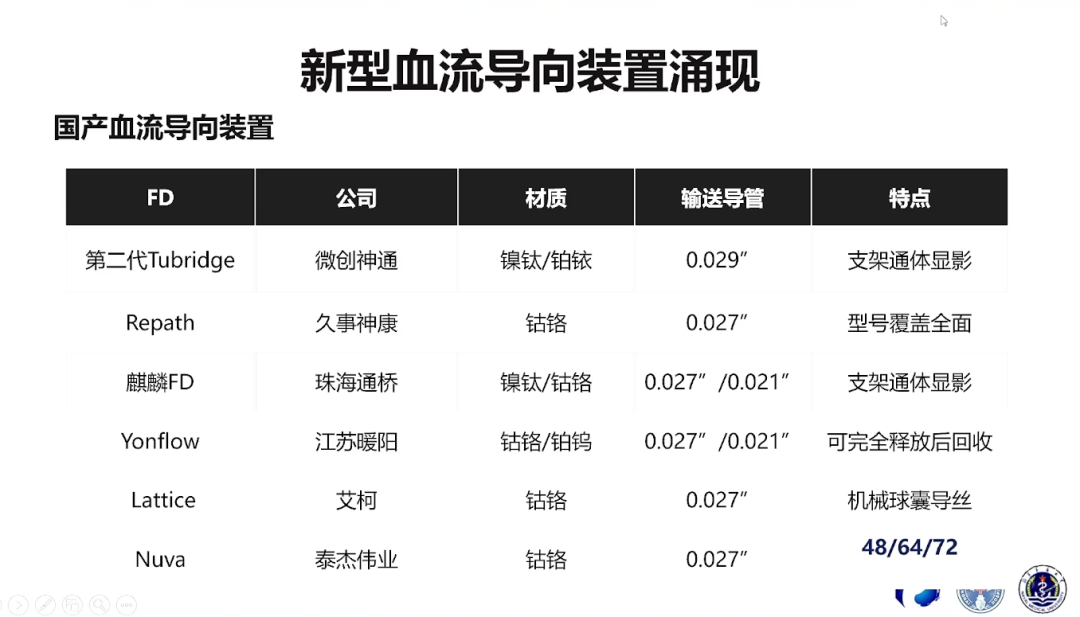
基于现存的挑战和问题,国产新型血流导向装置也在探索创新中不断优化和完善。如第二代Tubridge可以实现支架通体显影;Lattice可适用于前循环、后循环的大型或小型动脉瘤;Tubridge适用于前后循环的大型动脉瘤等。同时,治疗策略也在不断创新,如预防迟发破裂可采用分期治疗策略、TWINs技术,降低占位压迫也可采用TWINs技术,处理顽固载瘤动脉狭窄可采用血流导向装置联合球扩支架等。

FD在治疗大中型动脉瘤的安全性和有效性已经得到各项临床试验的证实,随着FD适应证不断扩大,临床中逐渐对其治疗小型动脉瘤产生更多思考,目前迫切需要一个高质量的RCT来评估FD在颅内小型动脉瘤治疗中的作用。PARAT-MT研究于本次大会期间正式启动,PARAT-MT是一项前瞻性、多中心、随机对照、开放标签、盲态终点评估的研究,目的为探究FD在治疗颅内小型动脉瘤中的安全性和有效性,评估经由FD治疗的小型颅内动脉瘤患者,临床结局是否优于传统介入治疗者。
最后,赵瑞教授表示,血流导向装置仍有许多值得思考的方向,如材料方面对可降解密网支架的探索,理想的血流导向装置是能够实现释放更加简单、定位更加精准、内膜修复更快、抗血小板要求更低等要点;期待和广大同道共同携手,探索此领域中的更多可能。
OCIN Lecture审稿团队

终审 刘建民
海军军医大学第一附属医院
OCIN专区
点击上方图片
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
投稿/会议发布,请联系400-888-2526转3。







