
疑难病例
硬膜外磨除前床突蝶骨嵴内侧脑膜瘤切除术
术者:白杰,肖新如
病史资料
女性,50岁 主诉:头疼头晕半年,右眼视力下降2月 既往史:体健 查体:视力右0.5,左0.8,右眼眼睑上抬无力,眼裂变窄
术前影像学检查
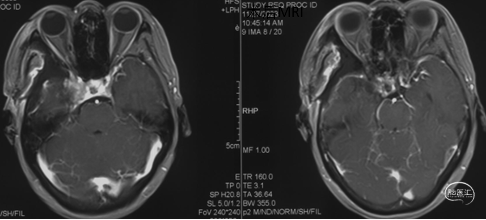
头颅MRI+增强
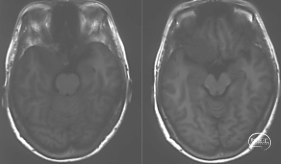
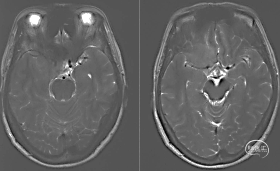

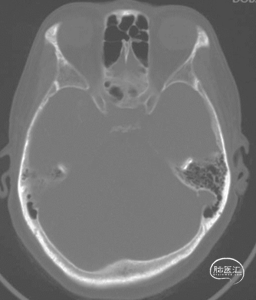
颅底CT骨窗
右侧视神经管未见明显扩大
诊断
右侧蝶骨嵴内侧脑膜瘤
术前讨论
治疗策略
右侧额颞入路硬膜外磨除前床蝶骨嵴内侧肿瘤切除术
辅助手段:电生理检测,包括SEP和MEP
手术体位:采取仰卧位,头左偏30度
术中
金属头架固定头位,常规消毒铺无菌单后,设计额颞弧形切口长的切开头皮,采用筋膜间入路,分离颞肌暴露颅骨,铣刀成型额颞骨瓣。硬膜外分离前中颅窝硬脑膜,离断眶脑膜韧带,用高速磨钻,磨除前床突及视神经管上壁,开放视神经管。弧形剪开硬脑膜,分离侧裂,暴露M2分支,见肿瘤基底位于前床突、鞍结节、中颅窝底,向鞍上生长,颈内动脉及其分支被肿瘤包绕,视神经被肿瘤挤压变薄向左侧移位。先离断肿瘤位于前床突及中颅窝底基底,保护颞前静脉向蝶顶窦引流,分块切除部分肿瘤减压。然后离断肿瘤位于鞍结节基底,切开镰状韧带及部分视神经鞘,切除视神经管内肿瘤,并通过第二、第三间隙离断肿瘤位于鞍膈基底。沿大脑中动脉分离肿瘤与血管黏连,保护颈内动脉分支和穿支血管。分块切除大部分肿瘤后,沿动眼神经切开小脑幕,切除位于小脑幕边缘的肿瘤,保护动眼神经。显微镜下完全切除硬膜下肿瘤。术区严格止血,缝合硬脑膜,骨瓣复位固定,逐层缝合头皮,手术结束。撤除金属头架后,患者带气管插管返回ICU,12小时后患者自主呼吸恢复,意识清醒,拔除气管插管,可正确对答,四肢自主活动,右侧眼裂同术前,右眼视力2尺数指,左侧同术前。
病理诊断
非典型脑膜瘤,WHO II级
术后复查
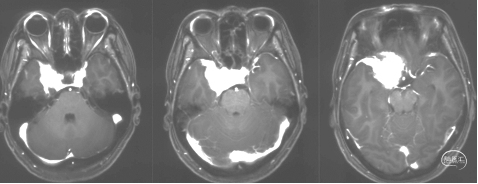
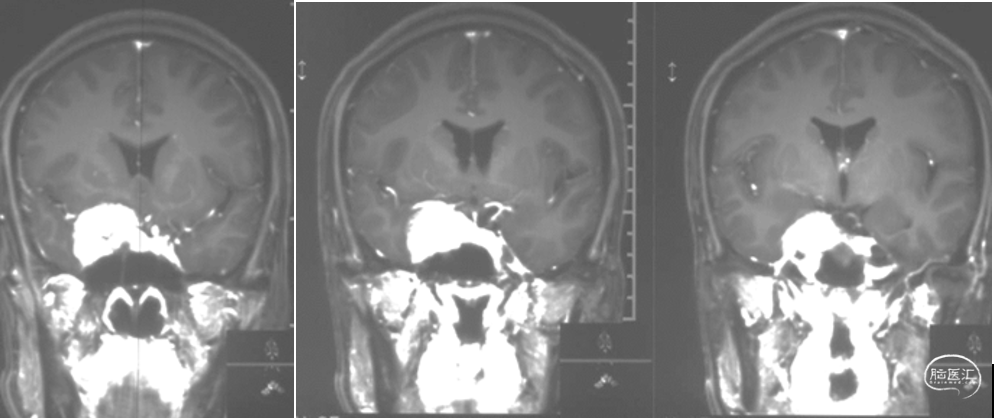
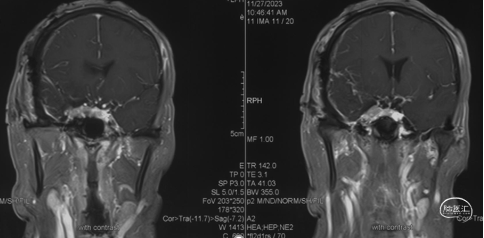
术后MRI+增强
显示肿瘤完全切除。
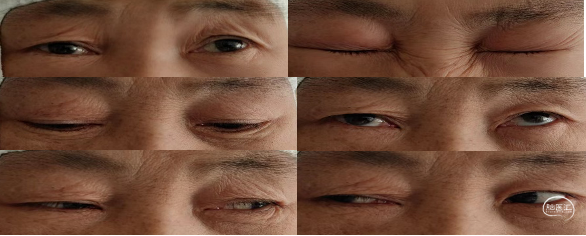
术后情况
术后眼球运动照片
术后肢体活动

术者说
蝶骨嵴脑膜瘤瘤体常骑跨于蝶骨嵴上,向前上方生长于前颅窝,向后下方生长于中颅窝,内侧始自前床突,外达翼点,其发生率占颅内脑膜瘤的13%-19%。蝶骨嵴内侧型脑膜瘤是指起源于前床突或蝶骨小翼内侧的脑膜瘤,占蝶骨嵴脑膜瘤50%-60%。蝶骨嵴内侧脑膜瘤位置深,易侵犯视神经、颈内动脉及分支、海绵窦等重要解剖结构,部分侵犯眼眶生长,手术难度大,预后差,是神经外科的难题之一。目前手术切除仍是其主要治疗方式,但手术全切困难,预后较差,复发率较高,其切除率及预后与肿瘤比邻关系、质地、大小、瘤周水肿等有一定关系。肿瘤基底广泛,特别是伴有视力下降,肿瘤向视神经管内生长者,磨除前床突,打开视神经管上壁是彻底切除肿瘤的有效手段,也可增加视神经的游离度,增加第二间隙空间有利于离断肿瘤位于鞍区的基底及肿瘤完全切除。该例患者采取该手术技术,完全的切除了硬膜下肿瘤。海绵窦区肿瘤根据术后肿瘤病理性质,可选择观察或其他辅助治疗。
宣武医院神经外科年脑膜瘤手术量近1000台,我们团队每年完成大量颅底、深部、巨大和反复复发的脑膜瘤,在脑膜瘤的治疗上积累了较为丰富的临床经验,治疗效果得到广大患者的认可。我们会尽最大努力帮助每一位患者去除病痛,尽可能的让他们回归正常的生活和工作。

颅底和脑肿瘤中心合影
手术医生介绍
白杰
首都医科大学宣武医院神经外科
副主任医师 副教授 硕士生导师
博士

识别二维码,前往白杰 副主任医师学术主页
查看更多精彩内容
肖新如
首都医科大学宣武医院神经外科
颅底和脑肿瘤中心主任
主任医师 硕士生导师 博士

识别二维码,前往肖新如 主任医师学术主页
查看更多精彩内容
识别/点击上方二维码
前往首都医科大学宣武医院神经外科主页
查看更多精彩内容
![]()
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。








