
主 编:刘建民 海军军医大学第一附属医院
执行主编:赵开军 同济大学附属东方医院
题目:
强化抽吸取栓技术治疗大负荷、质韧血栓导致的急性颈内动脉闭塞
Enhanced a direct aspiration first pass technique (E-ADAPT) for acute internal carotid artery occlusion with high clot burden and tough embolus
摘要:
80岁老年女性,突发言语含糊、左侧肢体无力2.5小时就诊。CTA及CTP检查提示右侧颈内动脉末端闭塞及大面积可挽救脑组织。给予静脉溶栓后行机械取栓治疗。DSA证实了右侧颈内动脉末端闭塞。结合DSA影像特征及心电图提示房颤,考虑为心源性栓塞,首选抽吸技术取栓。中间导管抽吸取栓时发现栓子卡住导引导管,最后在负压抽吸下撤出导引导管。强化抽吸取栓技术一次取栓成功取出大负荷、质韧血栓,颈内动脉恢复再灌注。
An 80-year-old female patient suddenly suffered from slurred speech and left limbs weakness for 2.5 hours. The results of CT angiography and CT perfusion indicated that the right internal carotid artery (ICA) terminus an occlusions with large salvageable brain volume. Intravenous thrombolysis followed by mechanical thrombectomy was performed. The digital subtraction angiography confirmed the occlusion of the right ICA. The aspiration technique as the first-line strategy for this patient due to cardioembolism judged from the characteristic of the DSA image and atrial fibrillation on ECG. However, during aspiration thrombectomy with the aspiration catheter, the guiding catheter was blocked by the clot and withdrawn under the continuous aspiration. The embolus was successfully removed after one-pass thrombectomy with using the enhanced direct aspiration first pass technique (E-ADAPT), and the ICA had completely recovered reperfusion.
前言
大口径抽吸导管直接抽吸取栓(即ADAPT)技术因其操作相对简便,可以作为治疗栓塞性质的急性大血管闭塞性缺血性卒中的首选治疗策略。本病例通过强化抽吸取栓技术(E-ADAPT)一次取栓即成功再通闭塞血管!
病例简介
患者:女性,80岁
主诉:突发言语含糊、左侧肢体无力2.5小时
现病史:就诊当日10:30患者与家属通电话中突发言语含糊,家属通知邻居进屋查看发现患者言语含糊、左侧肢体不能活动,拨打120后送入附近医院。经头颅CT未见颅内出血,考虑“急性脑梗死”,于13:07送至我院急诊,CTA+CTP提示右侧颈内动脉闭塞、右侧半球缺血低灌注。给予rt-PA静脉溶栓后行介入取栓。
既往史:高血压病,房颤(未抗凝)。
查体:神清,言语含糊不清,双眼向右不全凝视,左侧中枢性面瘫,左侧肢体肌力0级,左侧病理征阳性,NIHSS 22分。
诊断:1.脑梗死(完全前循环) 2.右侧颈内动脉闭塞 3.心房颤动 4.高血压病3级(很高危组)
术前影像学检查
头颅CT平扫:右侧尾状核低密度灶。
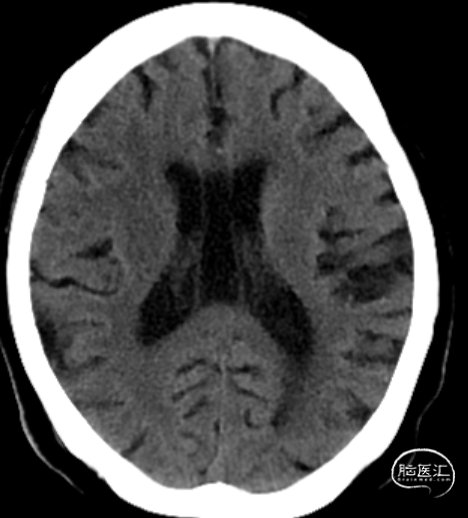
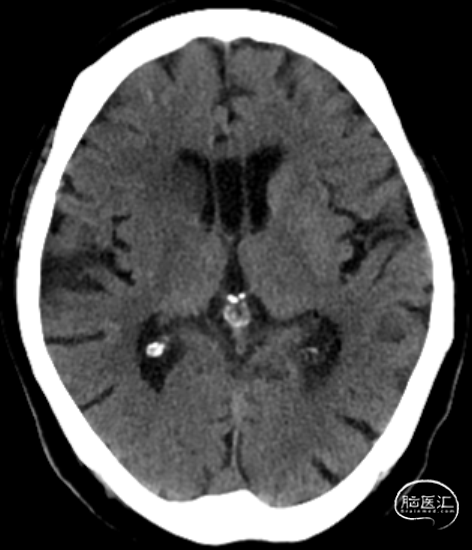

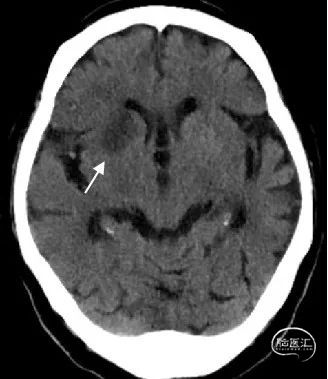
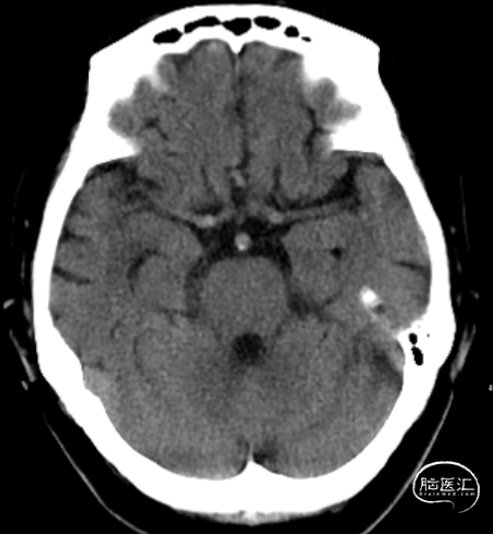
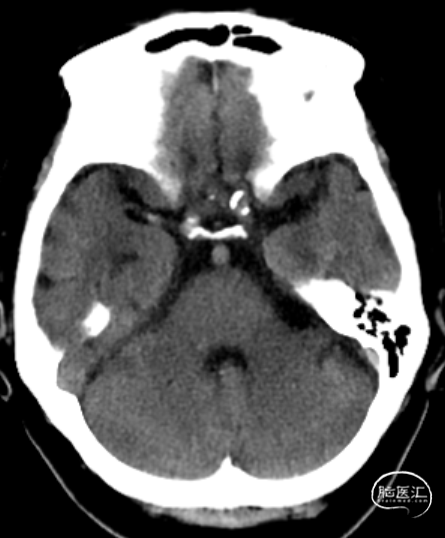
ASPECTS:3分
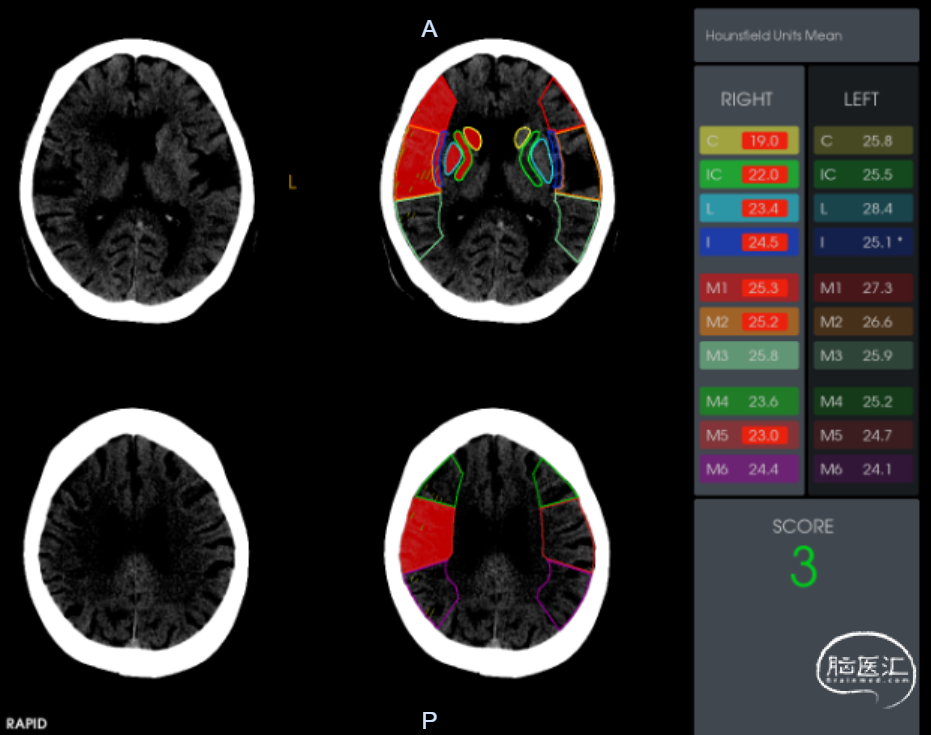
脑CTA:左侧颈内动脉闭塞

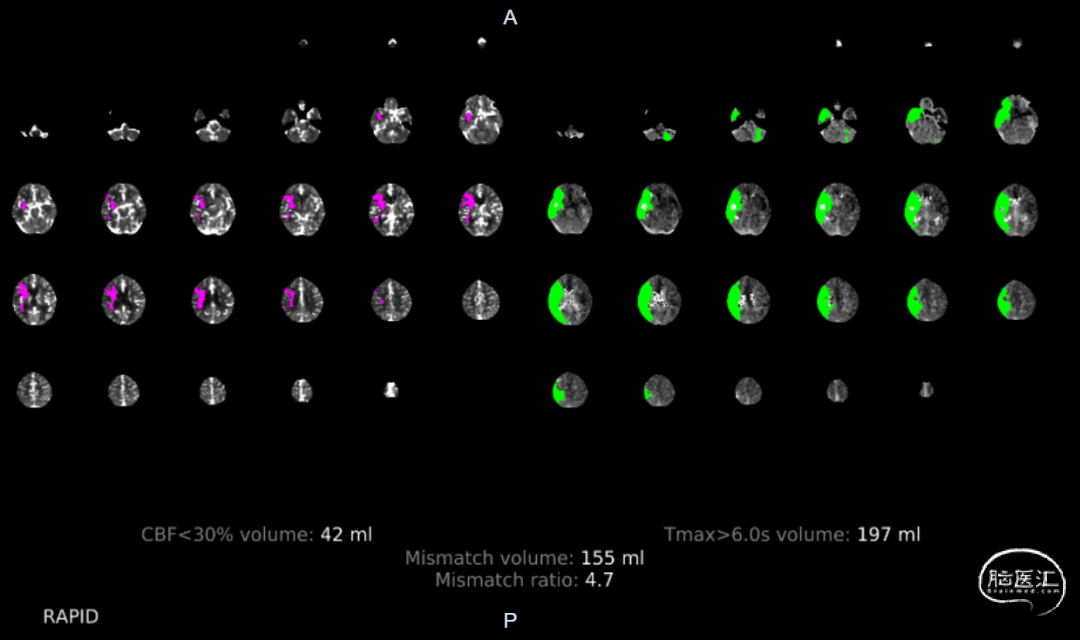
脑CT灌注:右侧额叶、颞叶、顶叶缺血低灌注;mismatch 155ml。
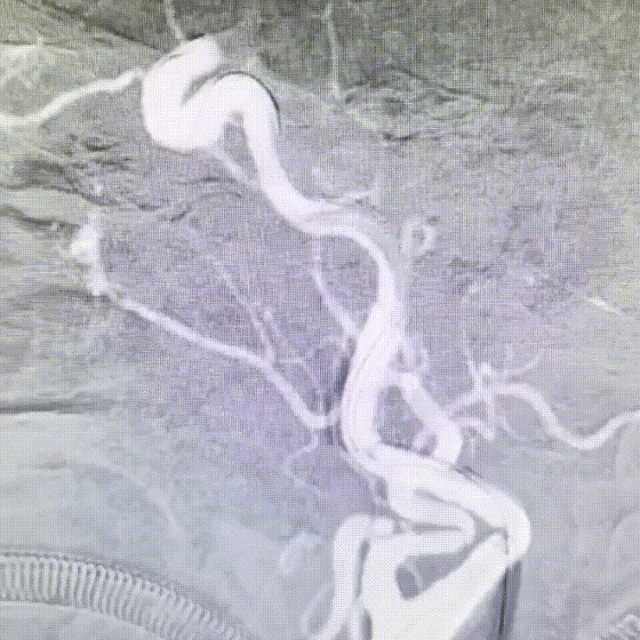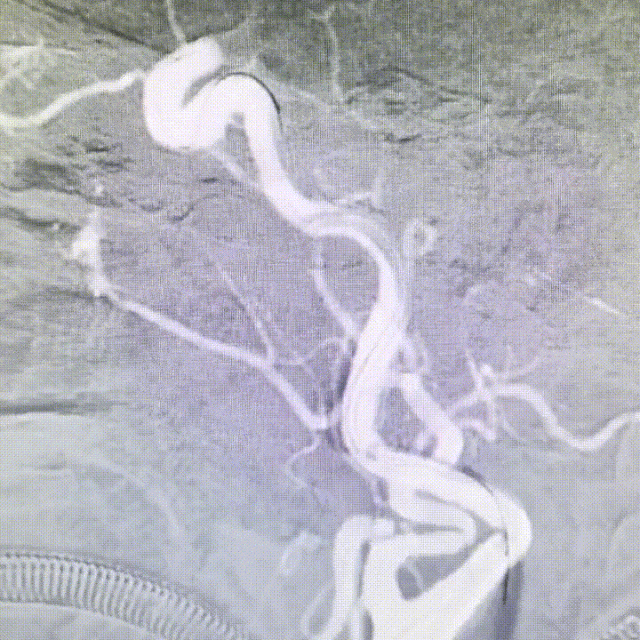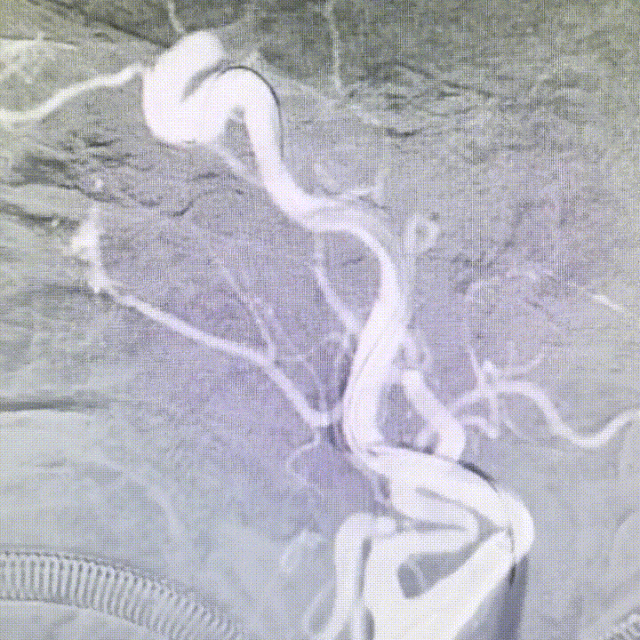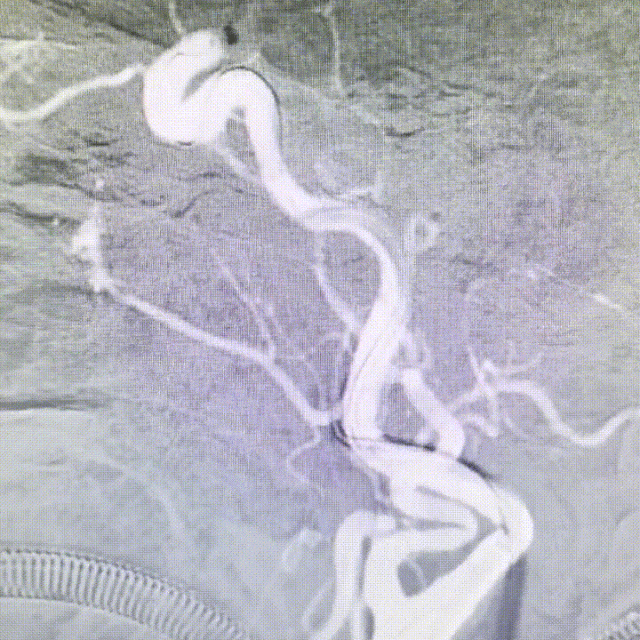
DSA评估:右侧颈内动脉末端闭塞,颈内动脉走行迂曲
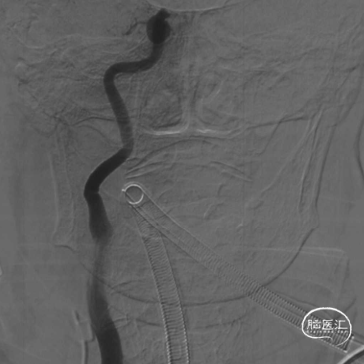
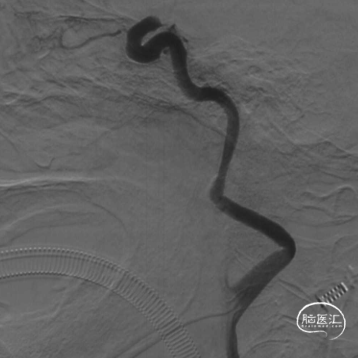
DSA评估:前交通开放,左侧颈内动脉通过前交通动脉向右侧大脑前动脉代偿供血,并逆向充盈至右侧大脑前动脉A1段
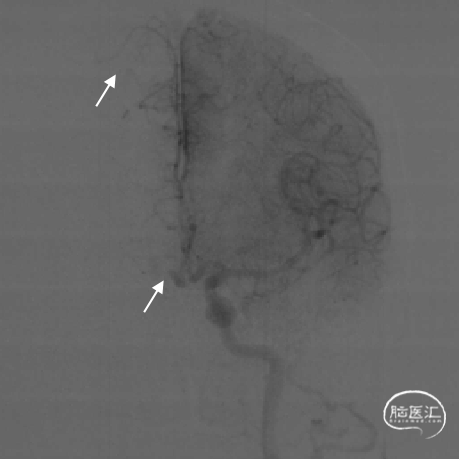

DSA评估:后循环未见明显向右侧颈内动脉供血区代偿供血
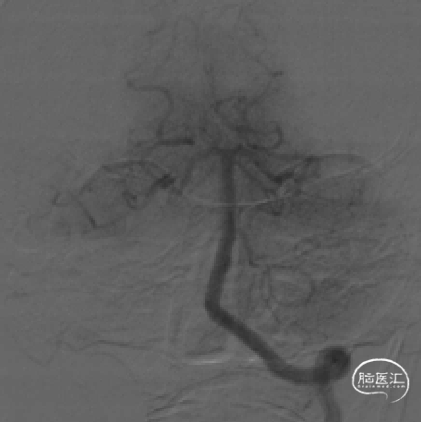
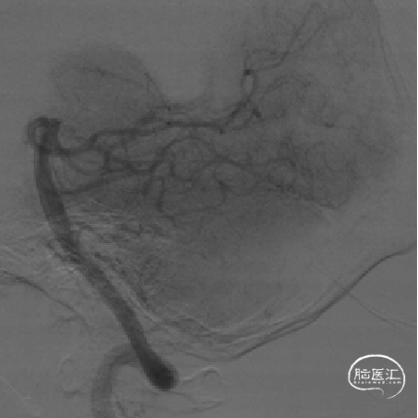
术前病情分析
DSA提示右侧颈内动脉末端闭塞,局部可见“杯口”征;左侧颈内动脉通过前交通代偿,并逆向充盈至右侧A1段;该患者为颈内动脉末端“T”型闭塞。结合房颤病史,病因分型为心源性栓塞。
治疗方案
1、首选治疗策略为大口径抽吸导管直接抽吸取栓,即ADAPT技术;
2、因患者颈内动脉走行迂曲,若单一微导管微导丝辅助下抽吸导管到位困难,则加用一个微导丝,采用双微导丝辅助抽吸导管到位;
3、若抽吸导管到位困难或抽吸取栓失败,更换为支架取栓。
手术耗材
1、穿 刺 短 鞘:8F 穿刺鞘
2、导 引 导 管:6F长鞘 Neuron MAX 90cm
6、抽 吸 装 置:负压抽吸泵、50ml注射器、20ml注射器…
治疗过程
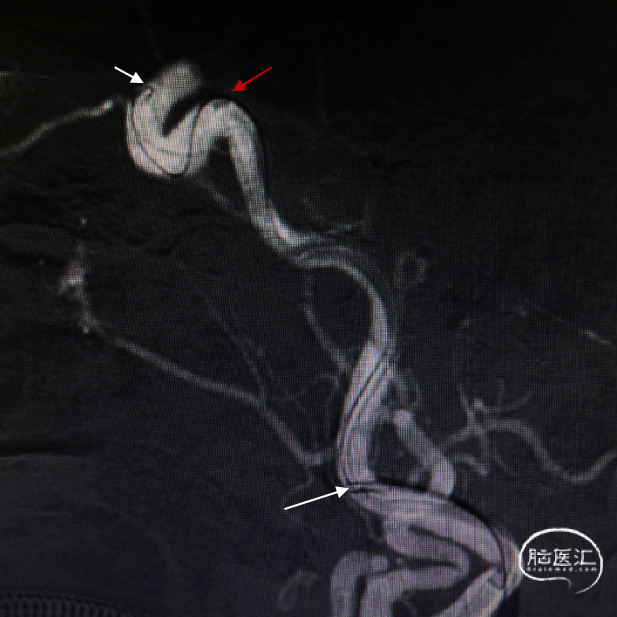
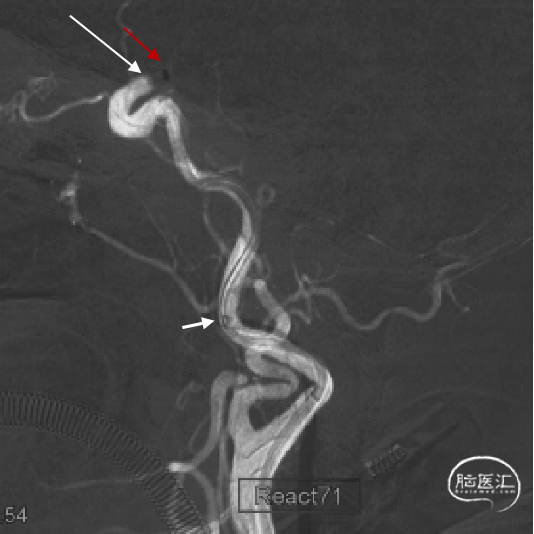
长鞘跟过颈内动脉起始部弯曲段后,在持续负压抽吸下,微导管微导丝顺利辅助抽吸导管通过海绵窦段至闭塞段以远接触血栓(红色箭头所示为导管头端,白色长箭头所示为路图下闭塞段;白色短箭头为长鞘位置)。
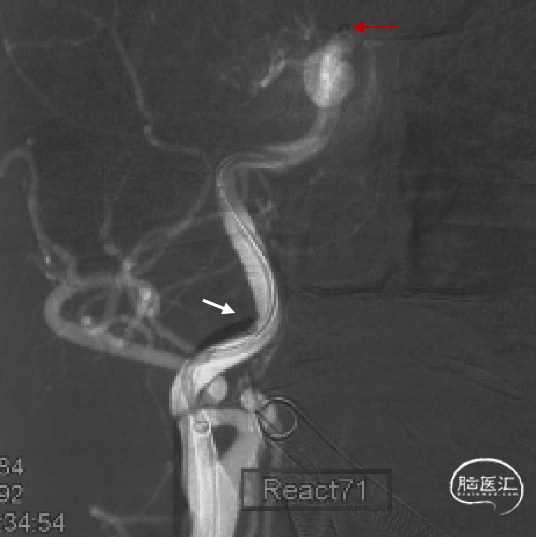
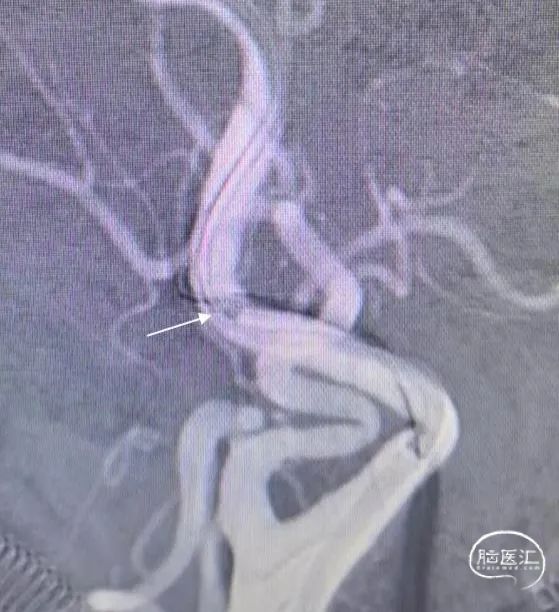
不减影图像中长鞘(白色箭头)和抽吸导管(红色箭头)位

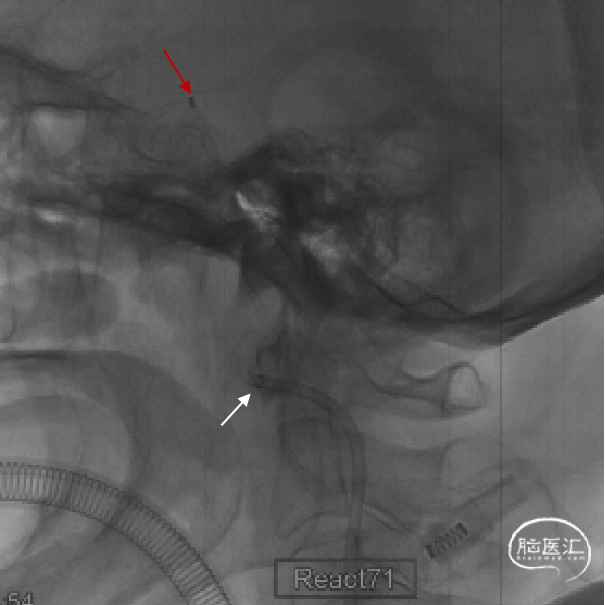
侧位:抽吸导管到位、接触抽吸过程。
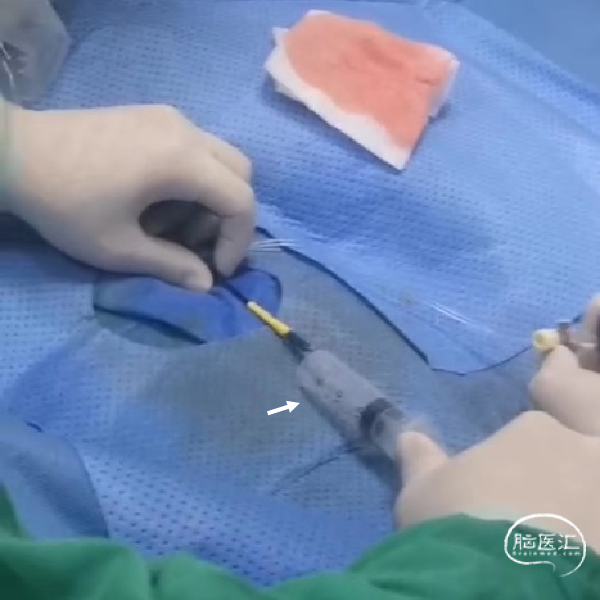
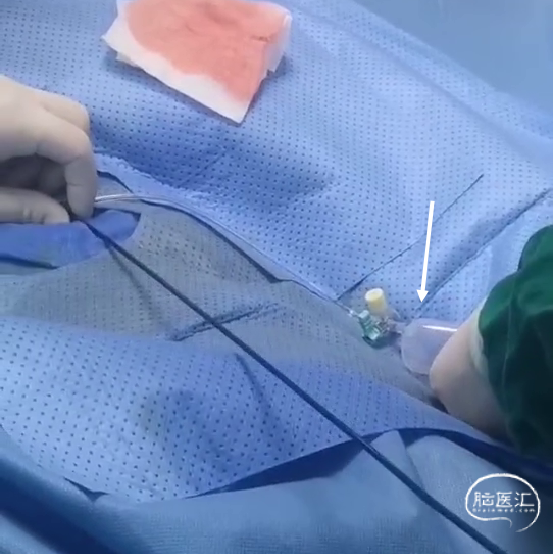
持续接触抽吸90秒后,回撤抽吸导管;抽吸导管进入长鞘之前,开启长鞘负压抽吸;发现血栓卡在长鞘头端、抽吸导管撤出长鞘后发现长鞘内无回血(白色短箭头)。20ml注射器连接长鞘、持续负压抽吸下撤出长鞘;长鞘在进入8F穿刺鞘前,开启穿刺鞘负压抽吸(白色长箭头)。最终成功将血栓从长鞘内抽吸出。
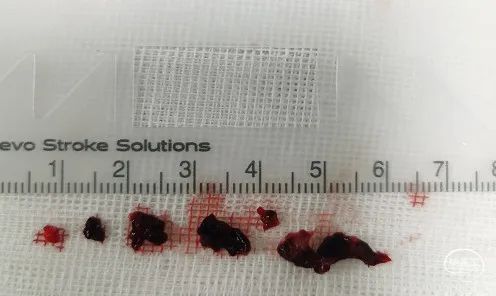
抽吸出的质韧血栓。
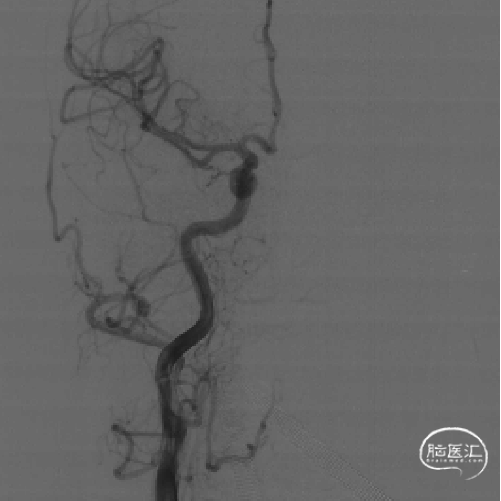
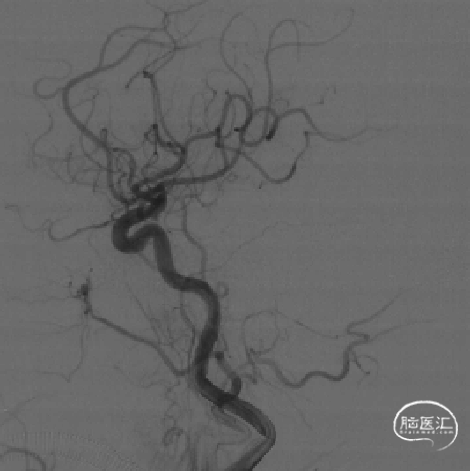
影像学随访
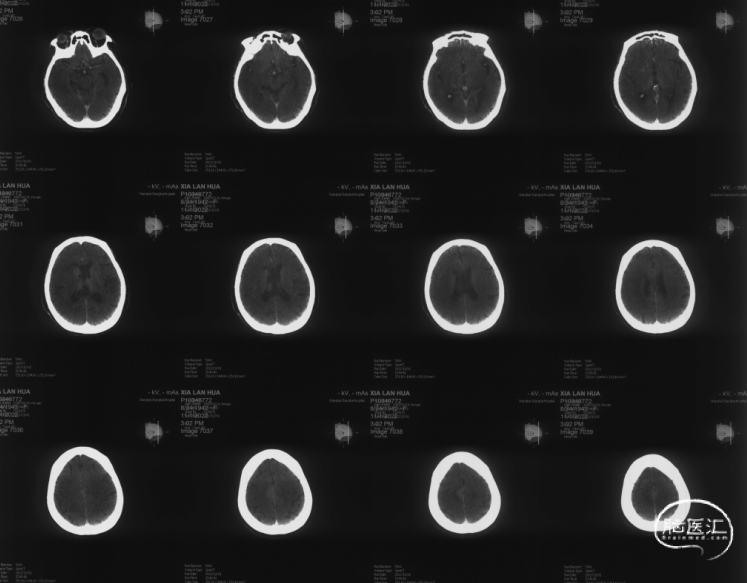
术后即刻Xper-CT扫描:未见颅内出血
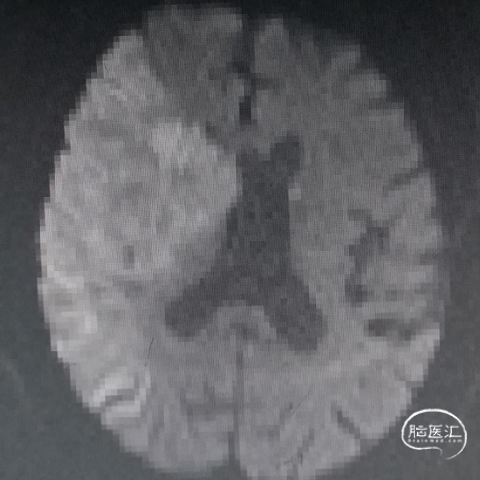


术后72h头颅MRI-DWI序列:右侧大脑中动脉供血区弥散受限,轻度脑回增宽、脑沟变浅;中线基本居中。
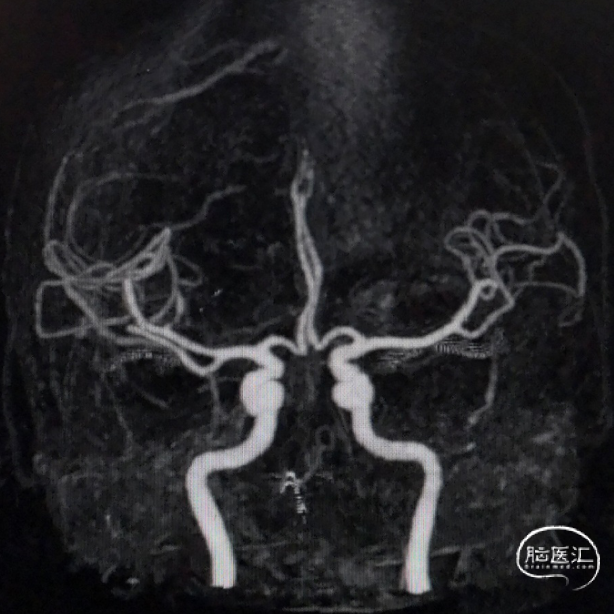
术后第5天复查脑CTA:右侧颈内动脉、大脑中动脉、大脑前动脉通畅
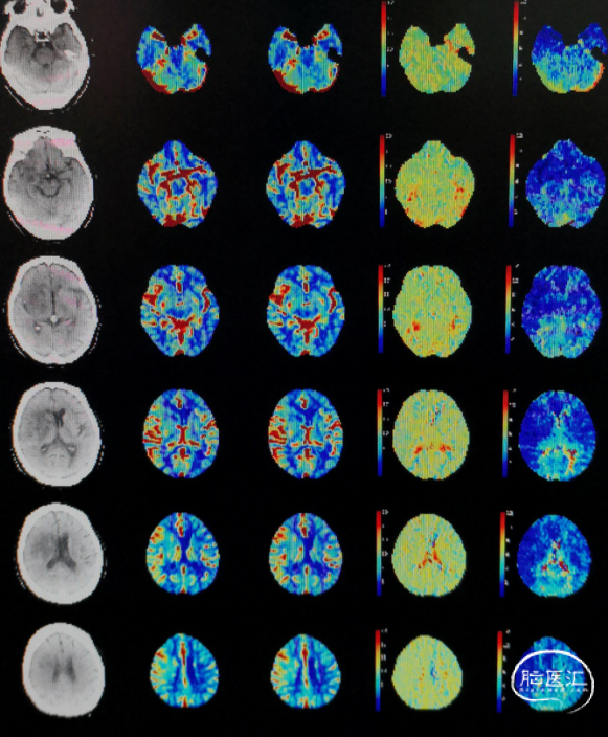
术后第5天复查脑CT灌注:相对于左侧,右侧半球高灌注
临床随访
术后24h查体:神清,言语含糊,左侧中枢性面瘫,双眼向右不全凝视,左上肢3级,左下肢1级,NIHSS 13分。
术后72h查体:神清,言语含糊,左侧中枢性面瘫,左上肢3级,左下肢2级,NIHSS 9分。
术后10天出院:神清,言语含糊,左侧鼻唇沟浅,左上肢3+级,左下肢2级,NIHSS 8分。
讨论及思考
1. 本病例治疗过程相对简单:房颤栓子脱落堵塞右侧颈内动脉末端(“T”型),采用大口径抽吸导管强化抽吸取栓技术(E-ADAPT),一次取栓完全再通血管。
其一,抽吸导管接触血栓核心。栓子堵塞血管后,近端血流淤滞、发生假性闭塞形成继发血栓。这种假性闭塞在颈内动脉末端闭塞累及眼动脉时更明显,表现为颈内动脉颅外段全程显影受限,会被误认为颈动脉夹层或颈内动脉起始部狭窄病变。因此路图下的闭塞段非真正血栓核心,采用ADAPT技术取栓时,抽吸导管需要越过路图下的闭塞段接触远端血栓核心才能提高一次取栓成功率。一般操作为:当抽吸导管到达路图下闭塞段时开启负压抽吸、回撤微导管微导丝时顺势前跟抽吸导管接触血栓核心;持续接触90秒后缓慢回撤抽吸导管,观察有无回血。
3. 球囊导引导管(BGC)可以减缓或阻断前向血流,减少血栓脱落风险。本病例未使用BGC的主要原因是患者颈内动脉迂曲,预计BGC到位困难;且即使顺利到位,迂曲血管充盈球囊,发生动脉夹层风险较高。因此本病例未使用BGC。
拓展图片(非本病例)
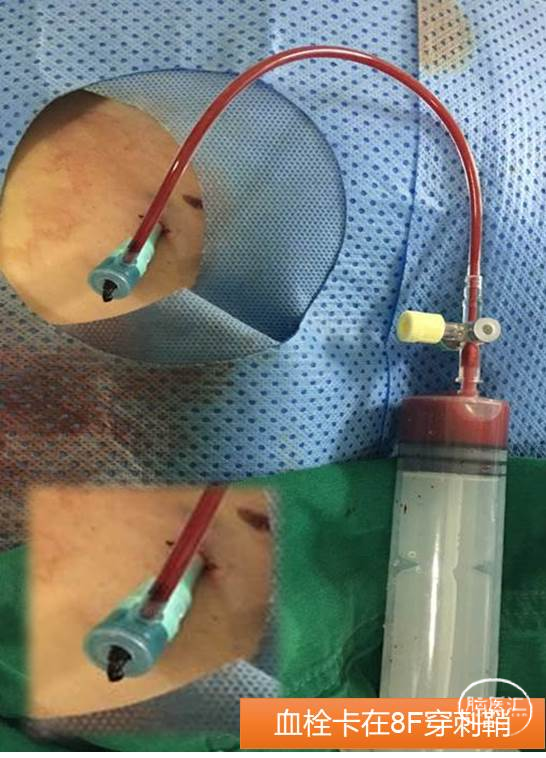
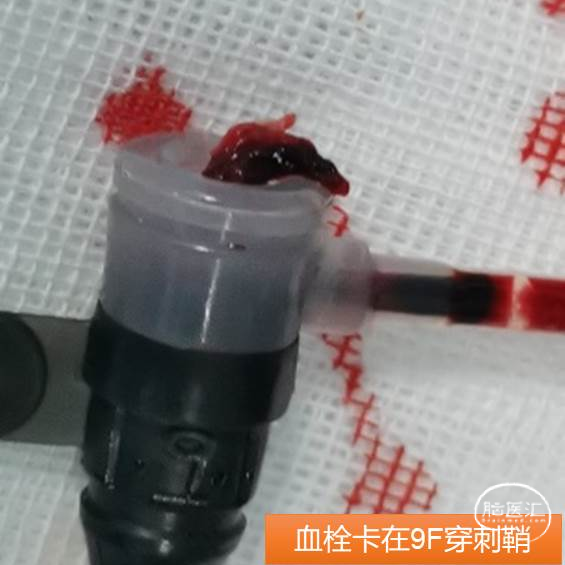
学习要点
1. ADAPT技术取栓时准确判断血栓核心部位及抽吸导管接触抽吸的位置。
专家点评
1. 大口径抽吸导管直接抽吸取栓技术(ADAPT)作为第三代取栓技术,与支架型取栓器取栓相比,具有操作流程简化等优势。COMPASS研究证实了直接抽吸取栓在改善患者临床预后方面不劣于支架取栓,且具有手术时间(穿刺-再通)短、费用低等优势。虽然ASTER研究中未证明直接抽吸取栓优效性、且需要相对较高比例的挽救技术;但是从系统回顾及Meta分析中,直接抽吸取栓在提高血管再通率及手术效率方面,具有一定优势。
2. 采用ADAPT取栓,提高手术效率的关键在于病例选择和术中技术操作。栓塞性质的大血管闭塞,栓子相对完整,首选大口径抽吸导管直接抽吸取栓具有一定的优势;而动脉粥样硬化狭窄导致的血管闭塞则不适宜首选抽吸取栓。
3. 此外,抽吸导管接触血栓核心是抽吸取栓的关键。术前对于血栓位置的判断决定了术中抽吸导管的位置。颈内动脉末端闭塞发生近端假性闭塞的比例高达50%;尤其是累及眼动脉的颈内动脉末端闭塞,该类病例DSA可见颈内动脉颅外段全程显影受限,易被误判为颈内动脉夹层或颈内动脉起始部重度狭窄。房颤、瓣膜病等来源的栓子,往往血栓负荷大、质韧;当栓子堵塞抽吸导管或导引导管时,需要强化抽吸(E-ADAPT),保证血栓完整取出、减少血栓脱落,提高手术效率。
点评专家简介

刘建民
海军军医大学第一附属医院
主任医师,博导
现任海军军医大学第一附属医院脑血管病中心主任,战创伤中心主任
全军脑血管病研究所所长
加拿大多伦多大学客座教授
国家卒中中心管理专家委员会副主任;中国卒中专科联盟副主席;中国医师协会介入医师分会副会长;中国医师协会神经外科医师分会常务委员;中华医学会神经外科分会常务委员;全军神经外科专业委员会副主任委员;上海市医师协会神经介入专业委员会会长
世界神经介入大会(WLNC)执委;2011世界颅内支架大会(ICS)主席;2016/2021 WLNC主席;东亚神经介入大会(EACoN)主席
术者简介

邢鹏飞
海军军医大学第一附属医院
医学硕士,副主任医师。中国中西医结合学会介入医学专业委员会青年委员,上海市中西医结合学会介入医学专业委员会委员,上海市脑卒中学会缺血性诊疗规范学组委员。主持和参与国家科技部立项课题三项、获“上海市科技进步一等奖”一项。发表SCI及核心期刊论文40余篇,担任Stroke、AJNR、Neurosurgery、European Radiology、BMC Surgery、BMC Neurology等杂志审稿人。参编医学专著6部。

沈红健
海军军医大学第一附属医院
医学硕士,副主任医师。主要从事脑血管病临床和基础研究工作;擅长脑卒中筛查和规范化二级预防,缺血性脑血管病的介入治疗。以第一作者发表论文20余篇,SCI 收录6篇。

朱宣
海军军医大学第一附属医院
医学博士,主治医师、讲师。全军医学科技委员会神经内科学专业委员会脑小血管病学组委员、上海市中西医结合学会虚证与老年医学专业委员会青年委员。专业方向:急/慢性脑血管病预防救治、脑动脉狭窄介入治疗。参与国家卫健委科研项目1项、上海市级科研项目2项;发表SCI论文及核心期刊论文20余篇。
OCIN专区
长按并识别上方二维码
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
投稿/会议发布,请联系400-888-2526转3。









