

前 言
颅内动脉粥样硬化性狭窄(intracranial atherosclerotic stenosis, ICAS),又称颅内动脉粥样硬化性疾病(intracranial atherosclerotic disease, ICAD);ICAS是世界范围内缺血性卒中发生与复发的重要原因之一。在北美地区,ICAS占卒中病因的8%~10%,在亚洲地区占30%~50%,在中国,ICAS在卒中/TIA患者中的发生率高达46.6%。ICAS增加了卒中发生与复发的风险,同时也是卒中预后不良的重要危险因素之一。ICAS导致动脉急性闭塞,如何处理?是临床中常见问题,也是难题!在支架取栓后血管未能维持通畅,急诊血管成形术也是一种治疗方案。
病例展播
患者:男性,53岁。
主诉:因“左侧肢体乏力6小时”于2023年11月01日13:02入院。
现病史:
(家属代诉)患者于2023-11-01 06:30突发左侧肢体无力,伴大小便失禁,无意识障碍,家人自行送其至琼海市人民医院院神经内科就诊。急查头颅+胸部CT:右侧额颞叶见斑片状稍低密度影,脑梗塞?08:47在放射科给予阿替普酶静脉溶栓。随后进一步行颅脑MR示:右侧额颞顶叶脑梗死(急性期);颅脑动脉粥样硬化;右侧颈内动脉闭塞,大脑中动脉M1段多发重度狭窄。因右侧颈内动脉闭塞,家属为求进一步治疗,转至我院就诊。
既往史:高血压病史,不规律服药。否认“糖尿病、冠心病”等病史。否认“伤寒、肝炎”传染病史。预防接种史不详。否认手术、外伤史。
入院症见:患者神清,构音稍欠清,左侧肢体乏力,口角向右歪斜,无意识障碍、饮水呛咳、头晕头痛、恶心呕吐、口腔及皮肤出血等。
查体:T 36.7℃;P 50次/分;R 18次/分;BP 195/102mmHg。心肺腹、四肢关节等未见明显异常。神经系统查体:神志清晰,构音欠清,对答切题,双侧瞳孔等大同圆,直径约3mm,对光反射灵敏,眼球向各方向运动充分,左鼻唇沟变浅,伸舌偏左,左上肢肌力4级,左下肢肌力4级,右上肢肌力5级,右下肢肌力5级,四肢肌张力未见明显增高,四肢腱反射存在,左侧肢体浅感觉减退,左侧指鼻试验欠稳准,右侧指鼻试验稳准,脑膜刺激征阴性。NIHSS评分6分(面瘫1分,左上肢1分,左下肢1分,构音1分,感觉1分,共济1分),本次发病前mRS评分0分,发病后mRS评分3分。
相关检查结果:
2023-11-01当地医院急诊头颅CT未见出血改变。
2023-11-01当地医院急诊头颅DWI+MRA:颅脑MR示:右侧额颞顶叶脑梗死(急性期);右侧颈内动脉闭塞。
2023-11-01 12:44急查头颈部动脉CTA+灌注:右侧颈内动脉C2-4段闭塞;头颈动脉粥样硬化改变,其中:右侧颈内动脉C1、5段重度狭窄;右侧大脑前动脉管腔A3段中-重度狭窄;头颅CTP显示左侧额叶、顶叶、颞叶、枕叶、右侧额叶、顶叶、颞叶、基底核、枕叶、小脑以及脑干血流灌注异常。rCBF<30%的体积为0ml,Tmax>6s的体积为192.3ml。
2023-11-01我院急诊心电图:窦性心律;电轴左偏。
头颈部血管CTA+脑CTP。
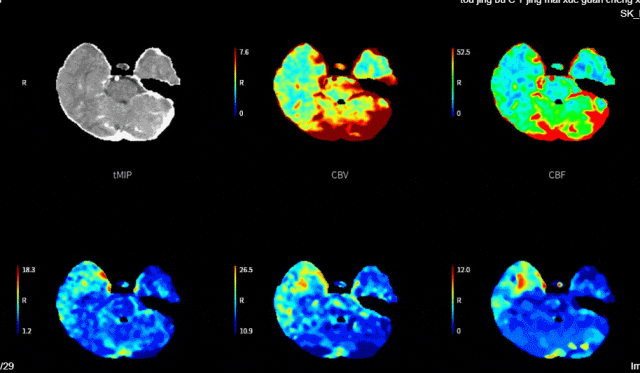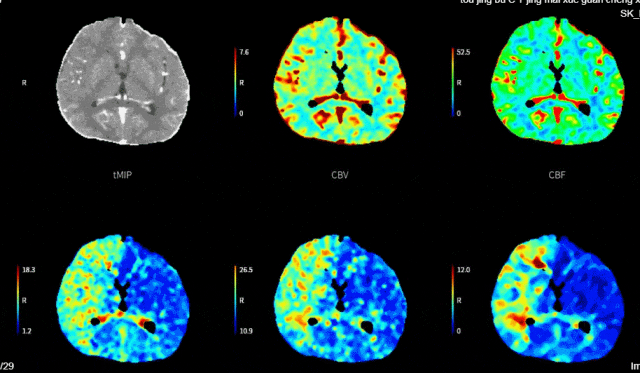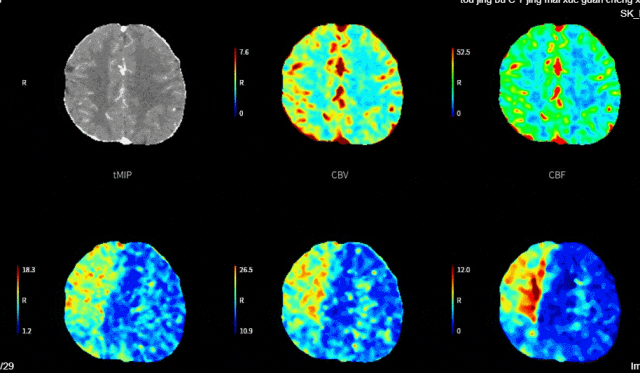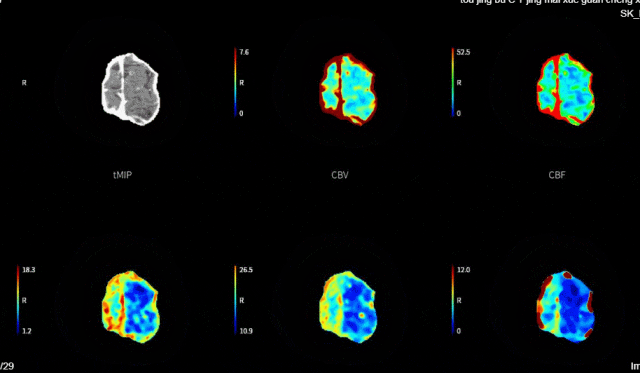
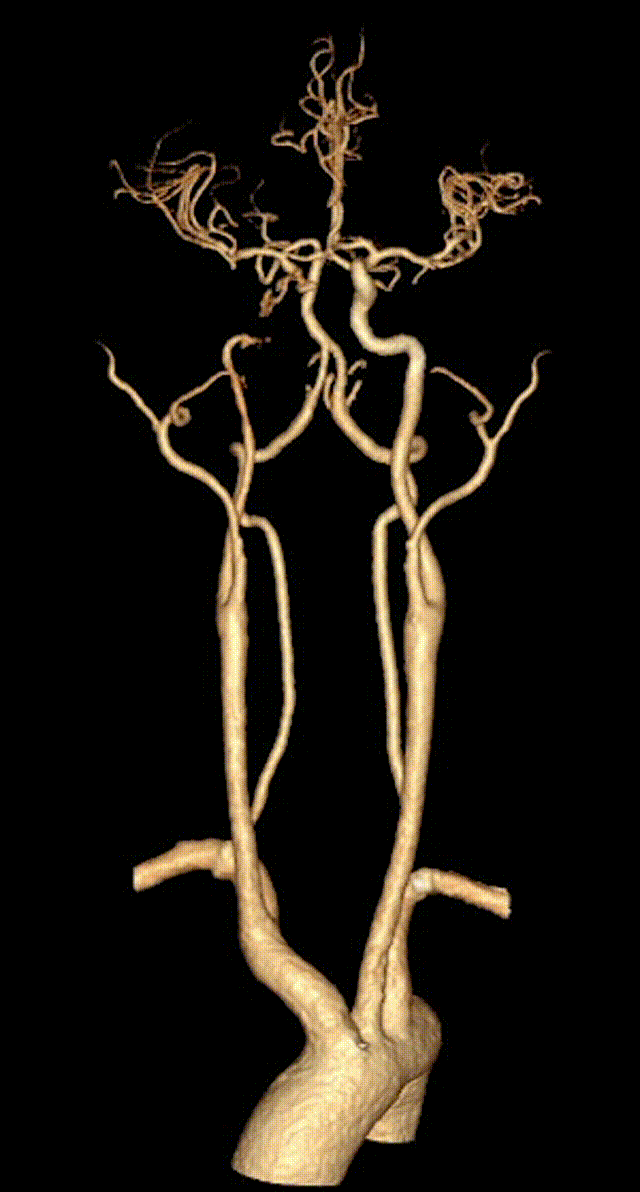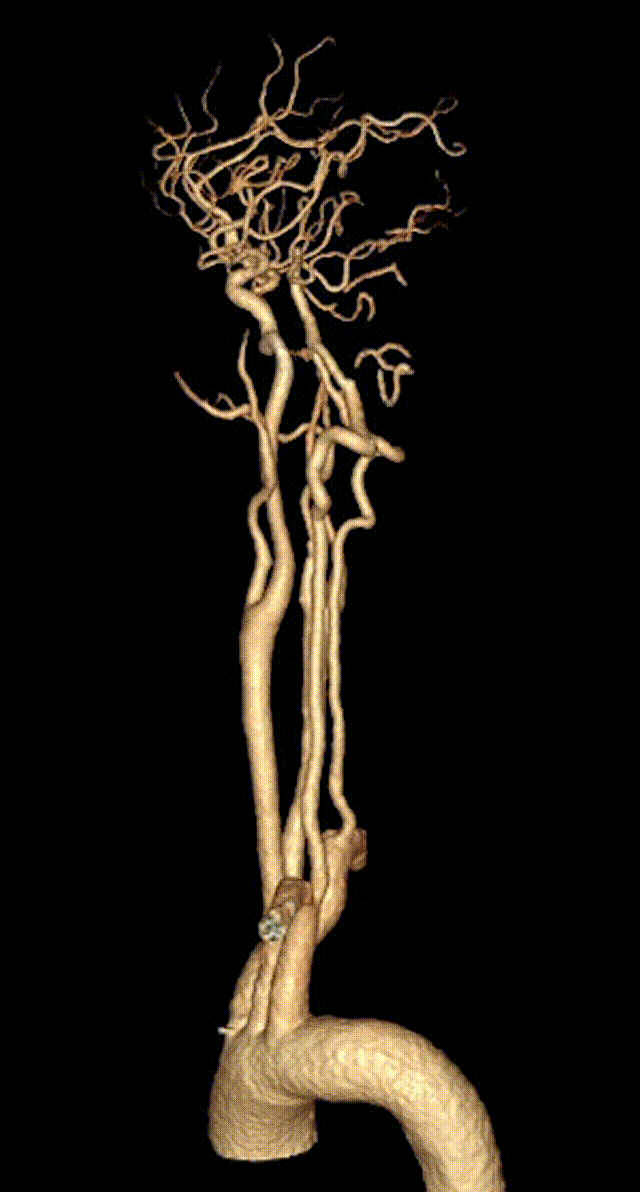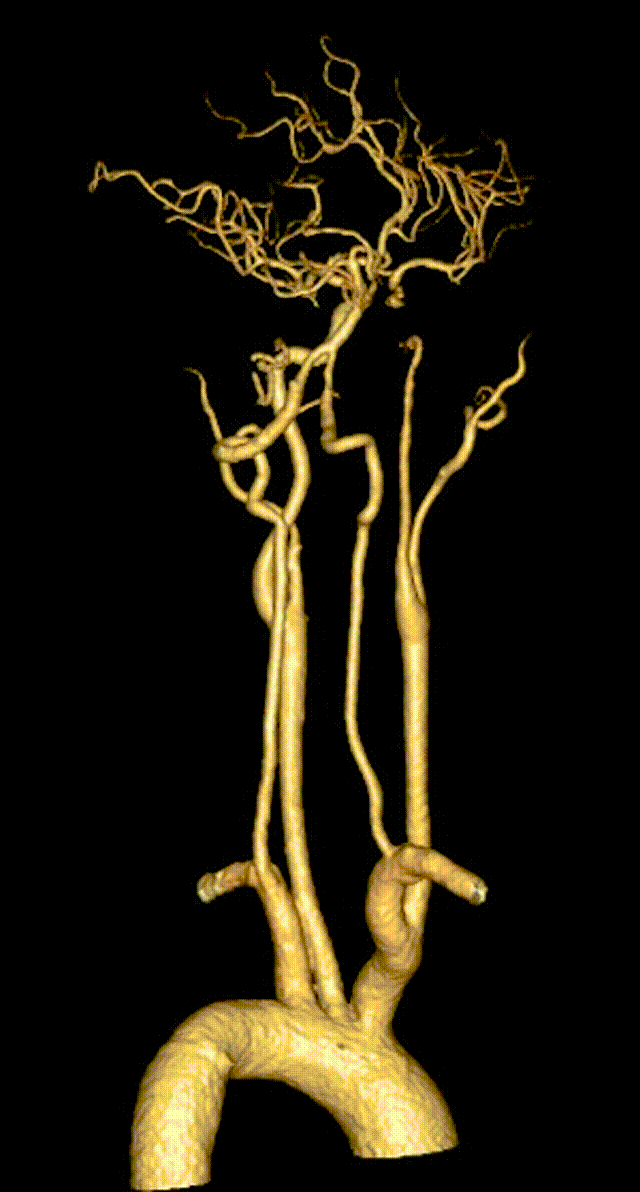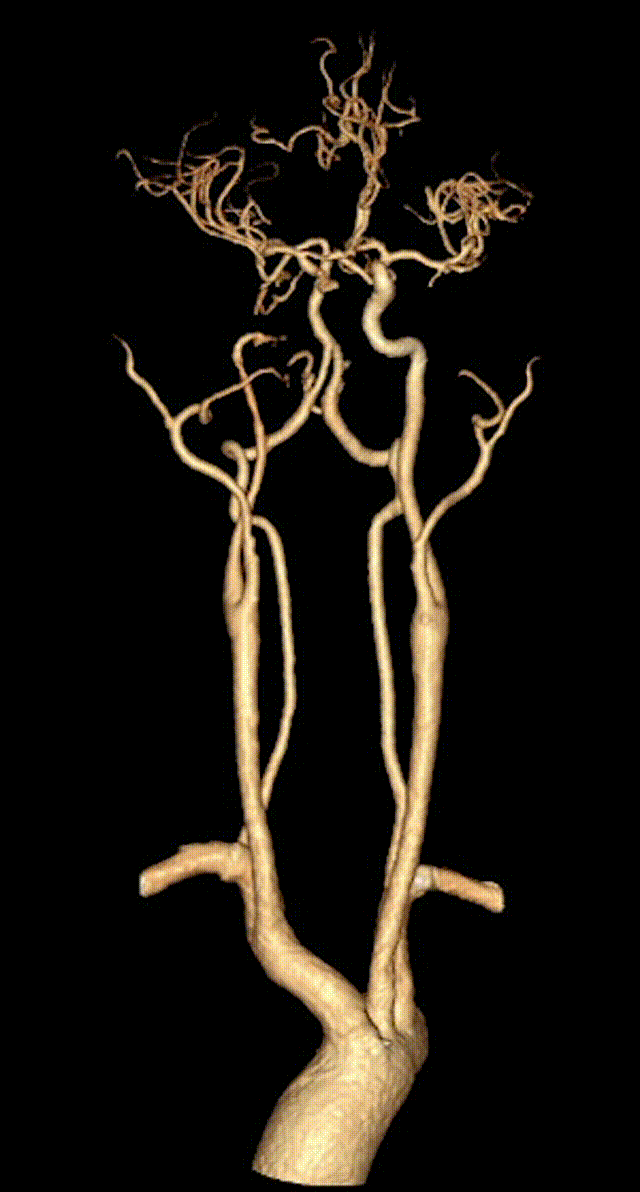
1. 急性脑梗死(大动脉粥样硬化型)
2. 右侧颈内动脉眼段闭塞
3. 高血压病3级(极高危)

《急性缺血性卒中血管内治疗中国指南2023》
拟急诊行脑血管造影+右侧颈内动脉眼动脉段机械取栓术
(必要时补救性血管成形术)
6F 长鞘
0.035" 交换导丝
0.014" 神经导丝(200cm、300cm)、0.021" 微导管
4×20mm 取栓支架
通桥白驹®颅内球囊扩张导管 2.5*10mm、3.0*15mm
4.5mm×20mm自膨支架
5F 125 通桥银蛇®颅内支持导管
造影示:右侧颈内动脉眼动脉段闭塞。


泥鳅导丝及5F多功能管导引下,将6F长鞘及5F 125 通桥银蛇®颅内支持导管送至右侧颈内动脉颈段造影示右侧颈内动脉眼动脉段以远闭塞,mTICI 0级。
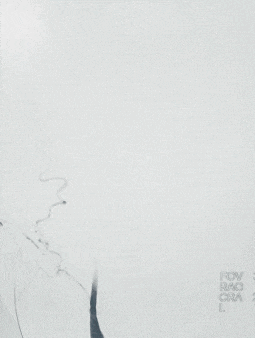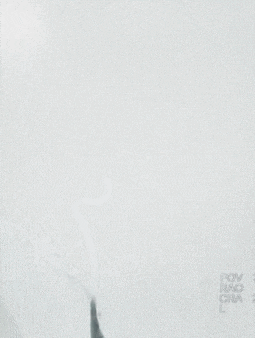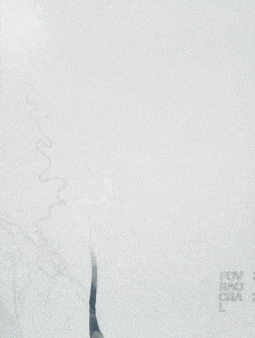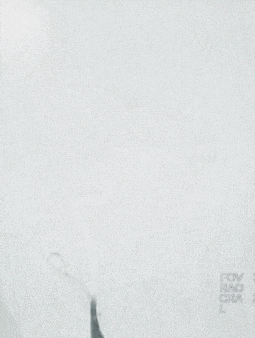
0.014" 200cm微导丝携0.021" 微导管通过右侧颈内动脉闭塞段,微导管至M3段,造影证实真腔。将4*20取栓支架送至M2段闭塞段,后撤出微导管释放取栓支架,释放充分后取出支架并回抽,未抽取出血栓,复查造影右侧大脑中动脉主干通畅,右侧颈内动脉眼动脉段管腔残留重度狭窄,程度约80%,前向血流mTICI 2b级。

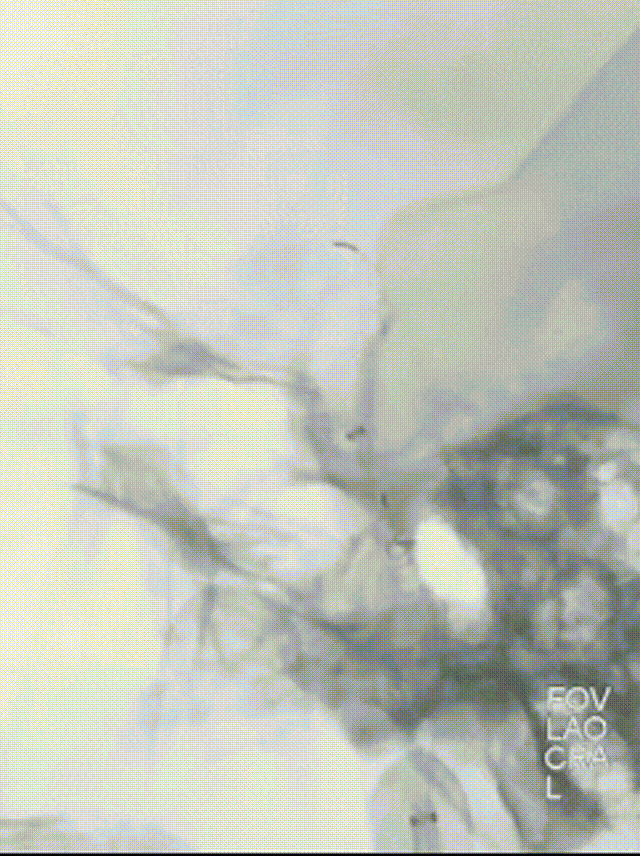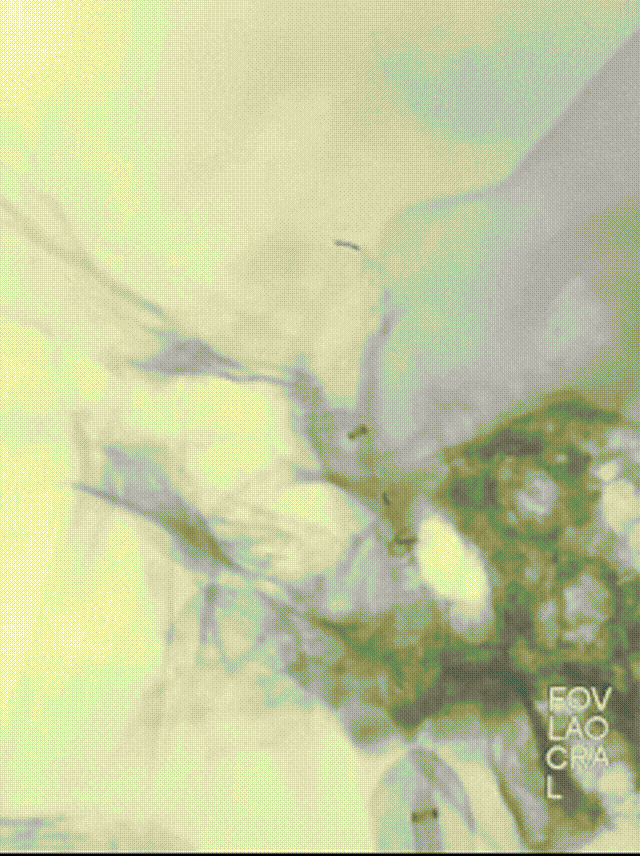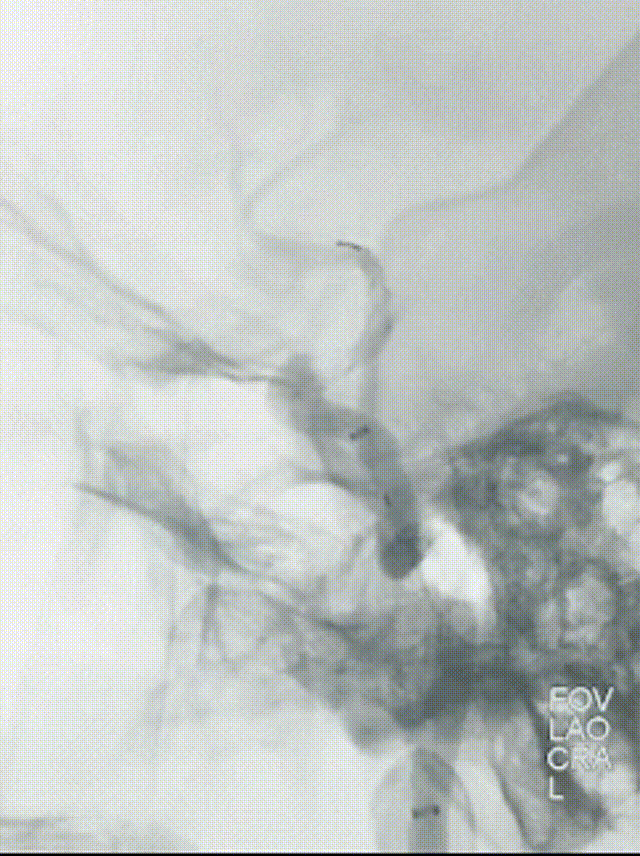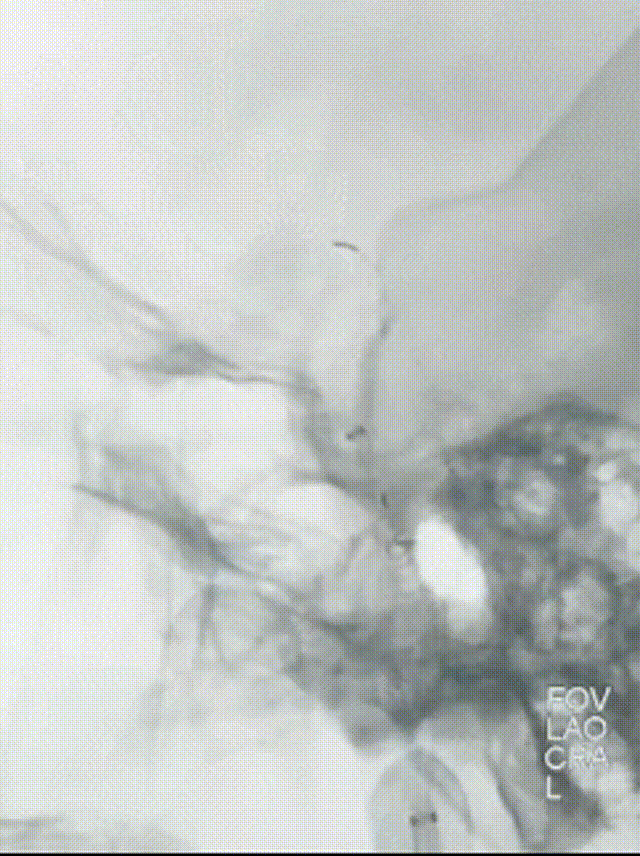

观察10min后,复查造影,可见右侧颈内动脉终末段以远血流缓慢,mTICI 2a级。选择0.014" 300cm微导丝携带微导管通过狭窄段,先后以通桥白驹®颅内球囊扩张导管 2.5*10mm及通桥白驹®颅内球囊扩张导管3.0*15mm缓慢扩张,即刻复查造影眼动脉段以远管腔显影通畅,前向血流mTICI 3级。观察20min后复查造影示:颈内动脉眼动脉段以远闭塞,前向血流mTICI 0级,考虑夹层形成。
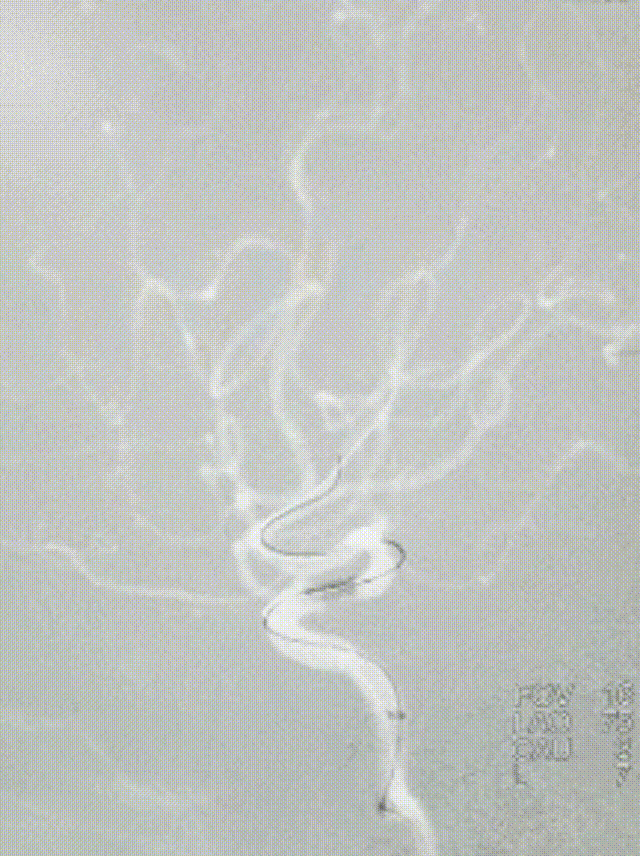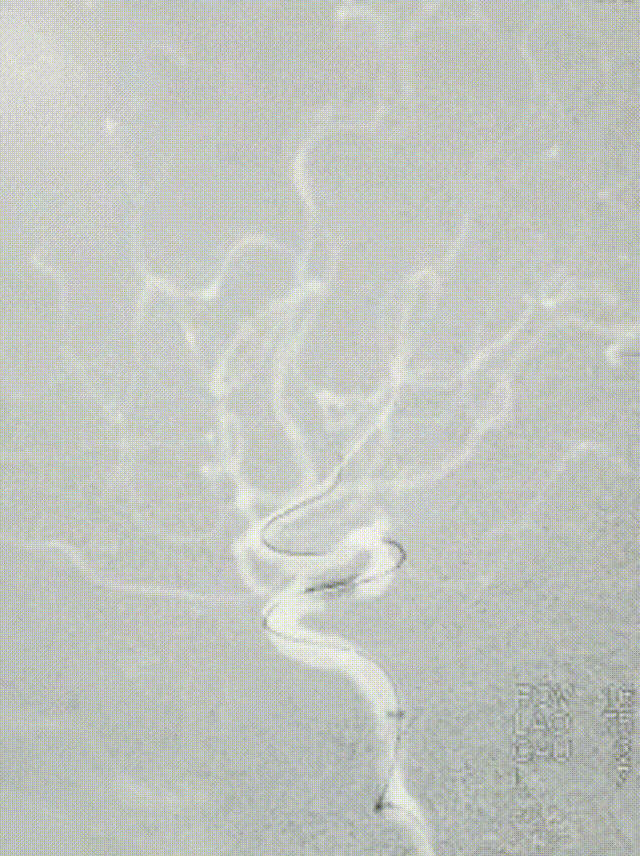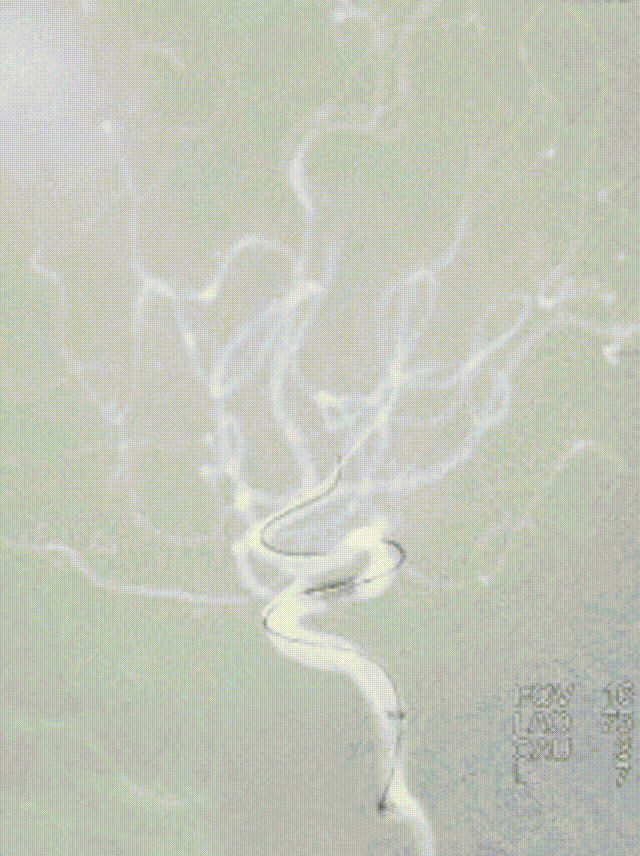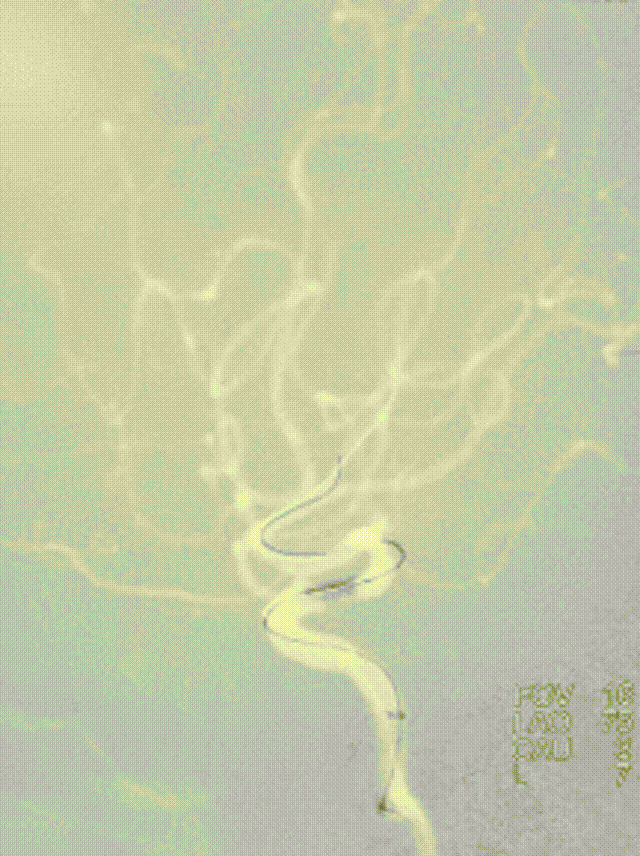

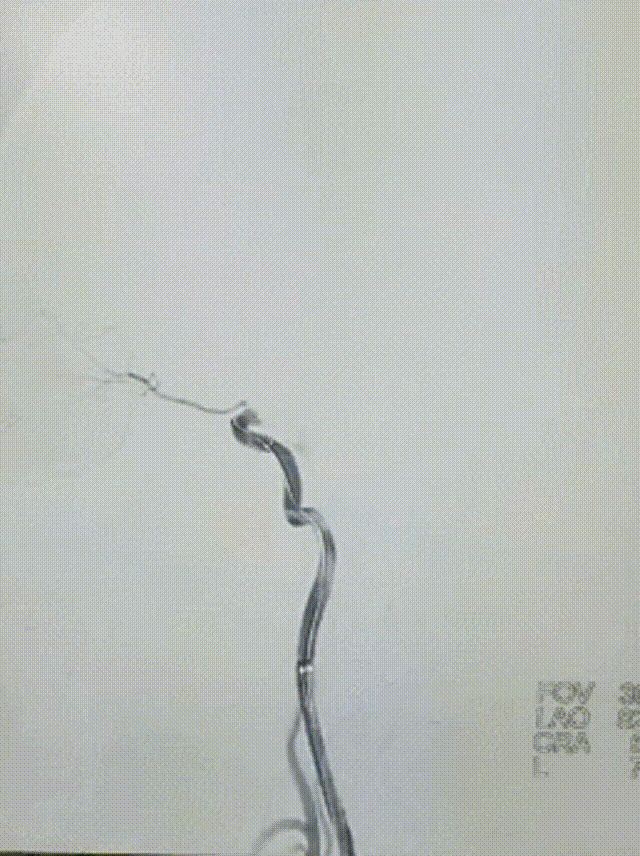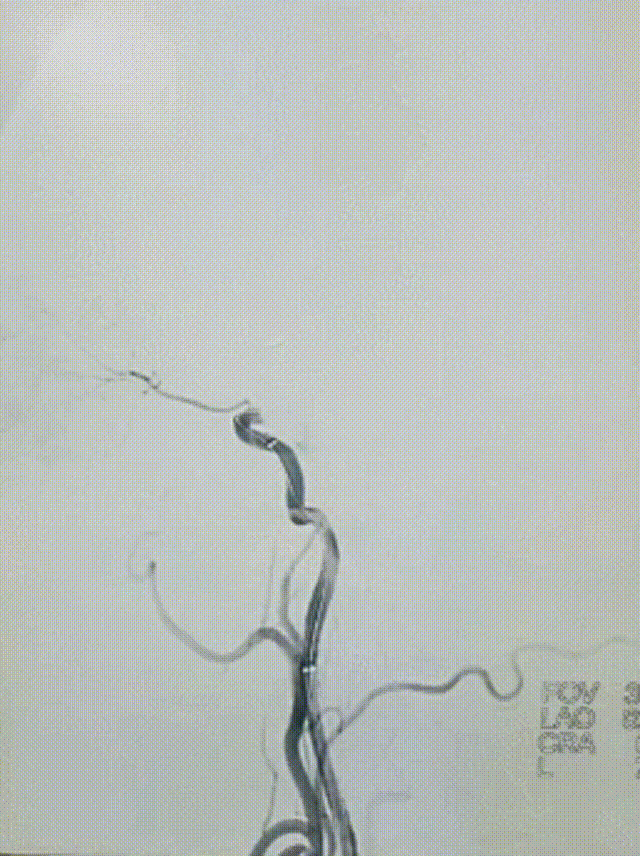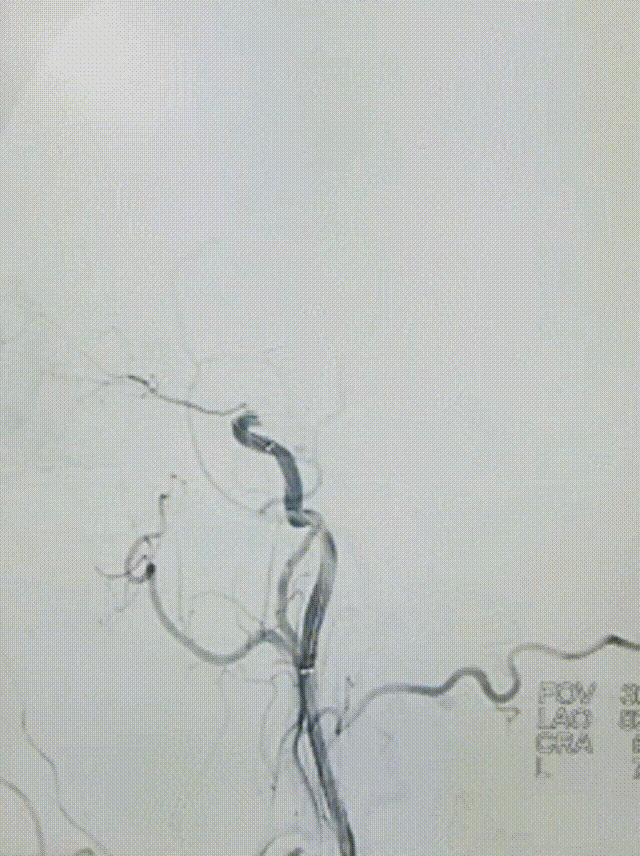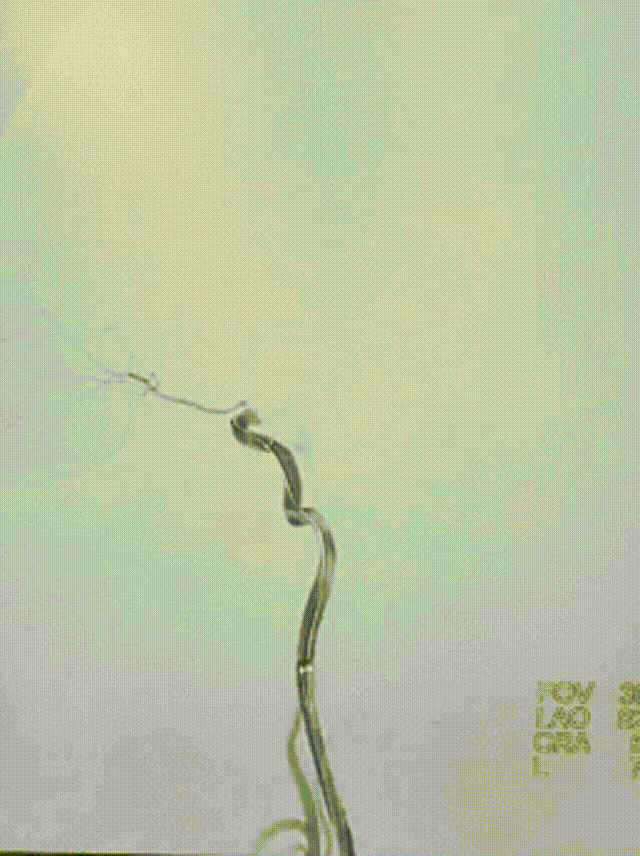
选择4.5*20mm自膨支架,沿微导管小心送至颈内动脉眼动脉段狭窄段,冒烟确认对位良好,透视下缓慢释放支架。复查造影示支架贴壁良好,无残余狭窄。
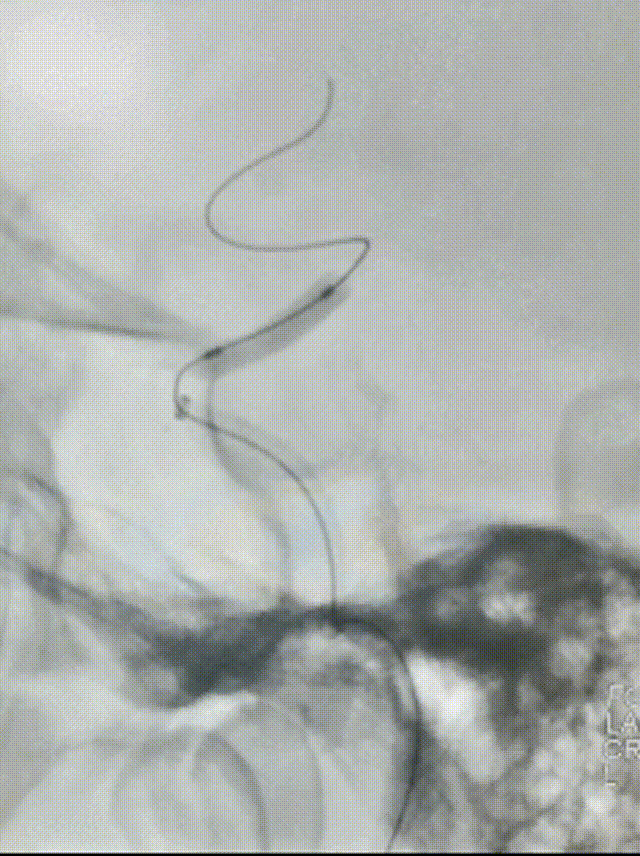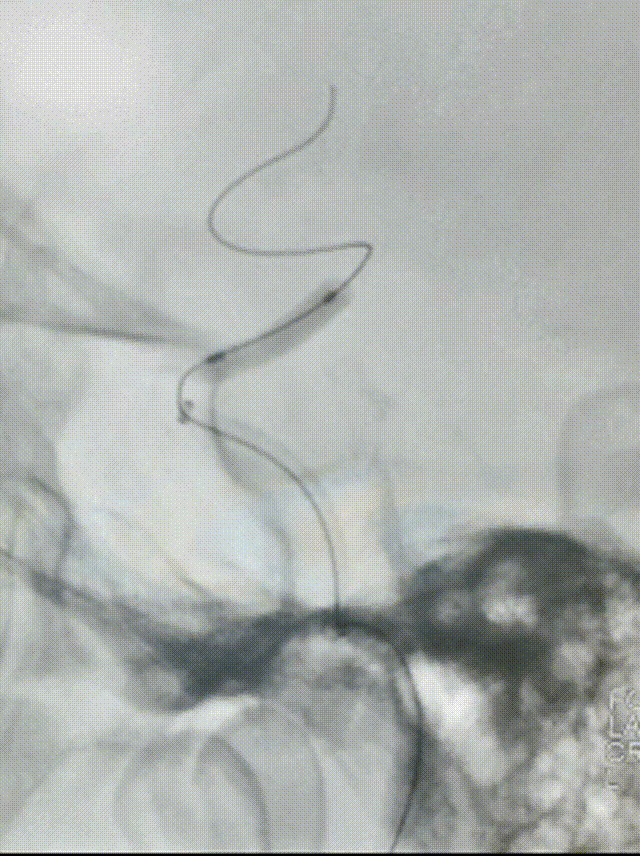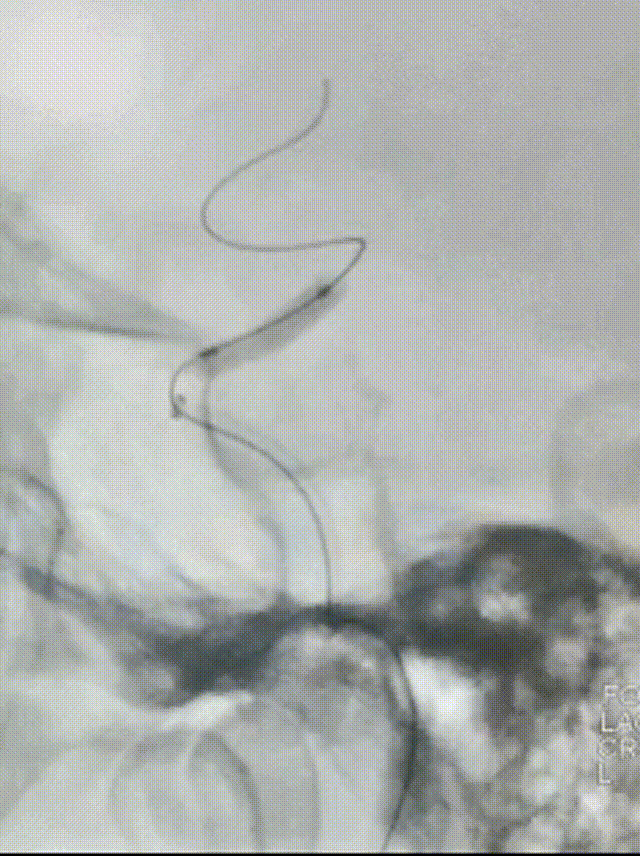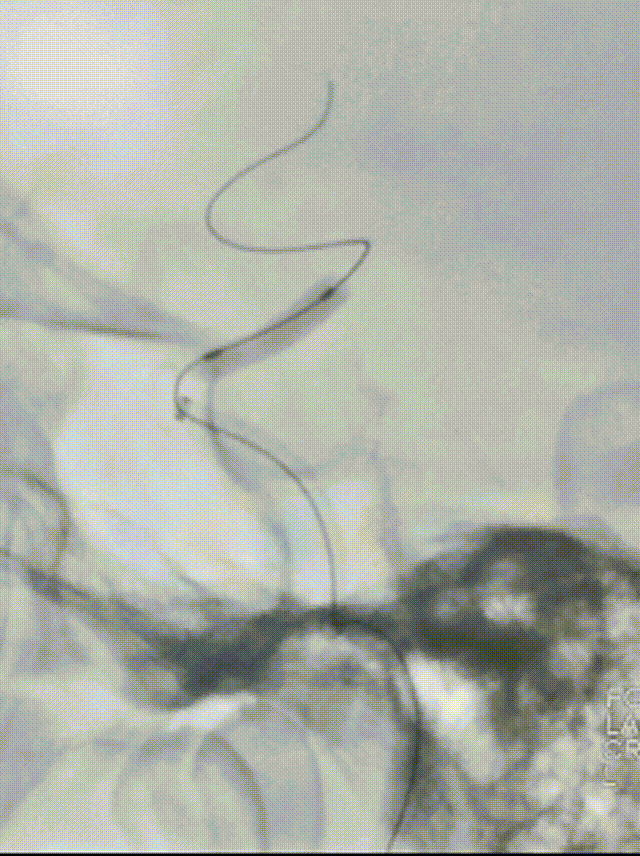


术后次日复查:
rCBF<30%的体积为0ml,Tmax>6s的体积为0ml。
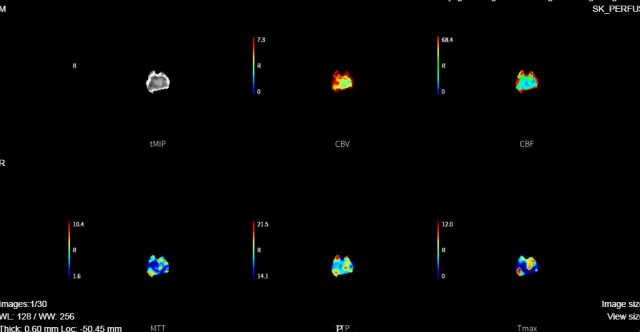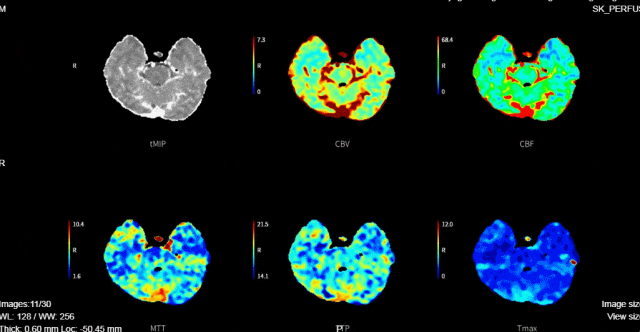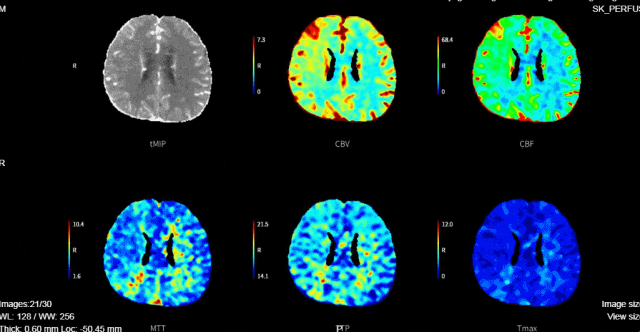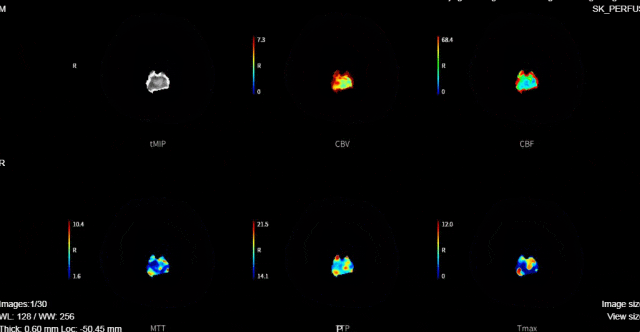
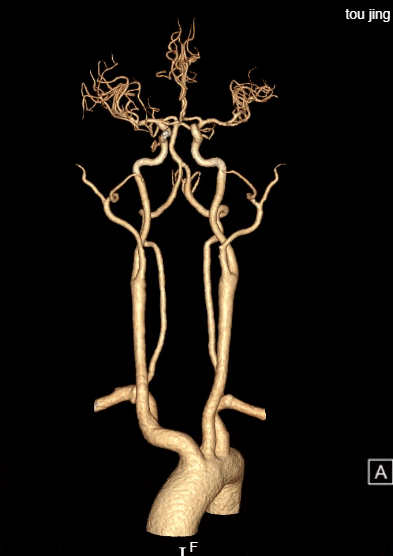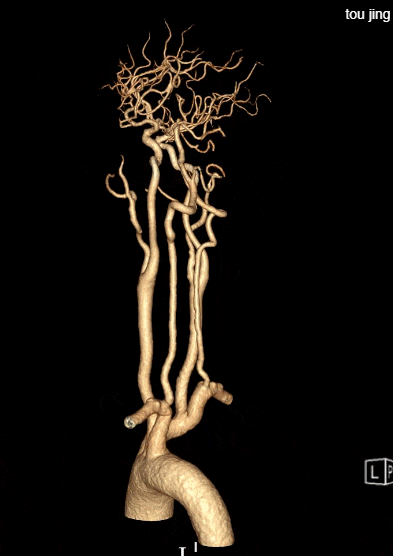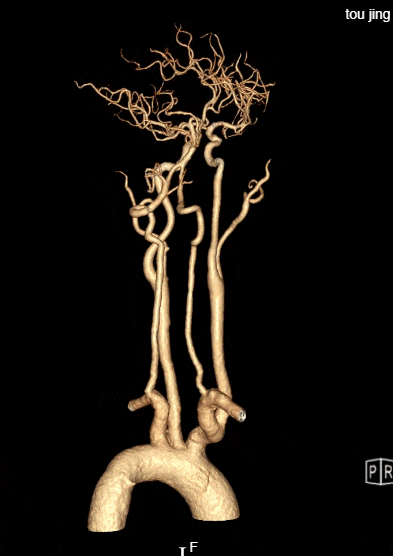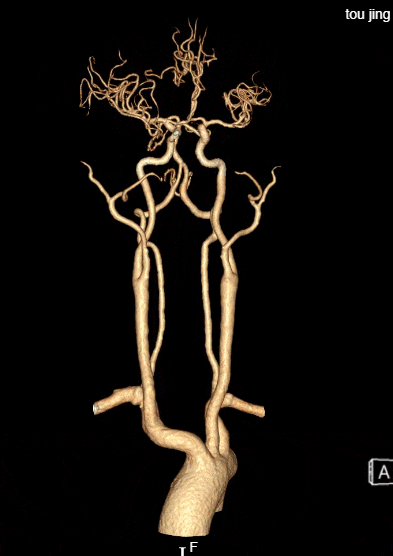
术后评估:
术后24小时:NIHSS评分1分(面瘫1分),mRS评分1分。
11.06(术后5天)患者出院: 患者无特殊不适。NIHSS评分0分,mRS评分0分。
患者中年男性,有高血压病等脑血管病危险因素,此次发作急性脑梗死,结合辅助检查、术中所见,考虑颅内动脉粥样硬化性狭窄病变、不稳定斑块进展至血管闭塞所致。诊断明确,有血管内介入干预指征,无明确手术禁忌。术中使用取栓支架及中间导管抽吸结合后,血管仍遗留重度狭窄,遂予补救性血管成形术。使用通桥白驹®颅内球囊扩张导管 2.5*10mm小球囊预扩,后续3.0*15mm扩张,扩张后即刻前向血流mTICI 3级。观察20min后复查造影考虑夹层形成,遂进一步植入支架一枚。术后患者症状好转,病情稳定,无手术并发症,恢复良好。
术后思考
球囊后扩张是介入治疗中一种常用的技术,以保证支架的完全贴壁,减少支架内血栓形成,降低支架术后再狭窄的发生率和再次血运重建率;对于支架成形后造影提示官腔成形不理想或再闭塞的患者,特别是考虑斑块负荷较重或严重钙化病变,球囊支架内后扩张是一种选择方法。
但是,球囊后扩操作的安全性及球囊选择长度及大小(类型)需要进一步深入探讨。(并发症夹层斑块脱落堵塞穿支血管或远端,破坏支架的形态,后期并发症等等)
如果有药物球囊的选择,急诊不植入支架是否会对患者有更好获益?需要我们继续探索。
术者简介
翁国虎
海南省中医院
主任医师,医学博士,脑病科二病区科室主任
海南省中医脑病临床医学中心学科带头人
中国医师协会神经介入专业委员会全国委员
海南省中西医结合学会神经科专业委员会主任委员
海南医师协会神经介入专业委员会副主任委员
海南省中医药学会络病专业委员会副主任委员
主持国家级科研项目1项,省级重点项目2项,以第一作者发表SCI论文7篇,在核心期刊、统计源期刊发表论文10余篇
刘德浪
海南省中医院
海南省中医院脑病临床中心秘书,硕士研究生,副主任中医师
2005年就读于湖南中医药大学2012年获中医内科学硕士学位;2016年9月-2017年3月在中南大学湘雅医院神经内科ICU进修,2018年3月-9月在南方医科大学深圳医院神经介入方向进修学习
海南省神经介入专业委员会第一、二届委员
海南省中西医结合神经科专业委员会秘书
海南省神经病学专业青年委员会委员
海南省中医药学会脑病分会委员
擅长脑血管病介入治疗,独立完成脑血管介入手术800余台

本内容仅供医学专业人士作线上专业交流
本内容不向非医学专业人士开放,敬请理解
讲课内容仅代表专家个人观点,非通桥医疗推广产品
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
投稿/会议发布,请联系400-888-2526转3。









