病史简介
患者:陈某,男,53岁,既往甲亢病史半年余,规律服用甲巯咪唑片5mg qd。
主诉:头痛3年,发现垂体占位10天。
查体:神志清,精神软,视力、视野粗测正常,双侧瞳孔直径3mm,对光反射灵敏,眼球向各方向运动正常,鼻唇沟对称,伸舌居中,四肢肌力Ⅴ级,肌张力两侧对称,双侧病理征阴性。
术前检查
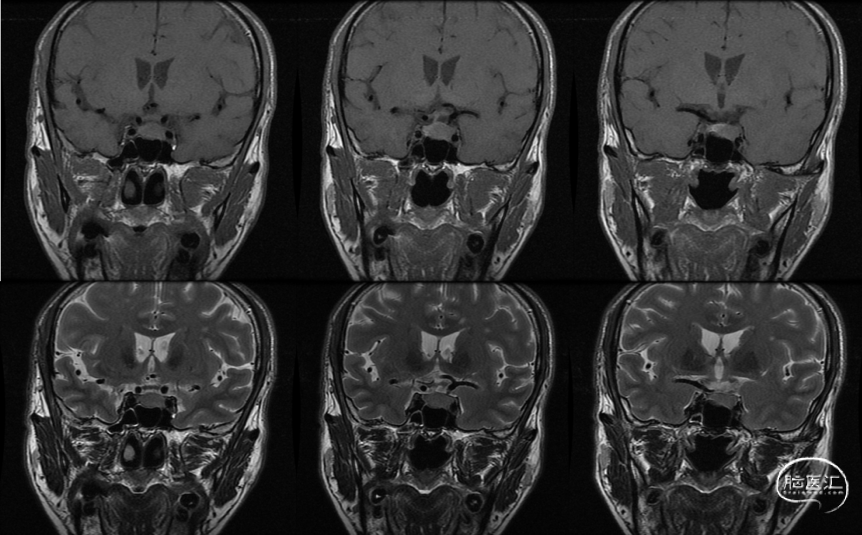

术前鞍区MRI

入院激素水平

术前视野检查
首先考虑垂体促甲状腺激素腺瘤,继发性甲状腺功能亢进,高泌乳素血症。

善宁(奥曲肽)抑制试验
术中情况
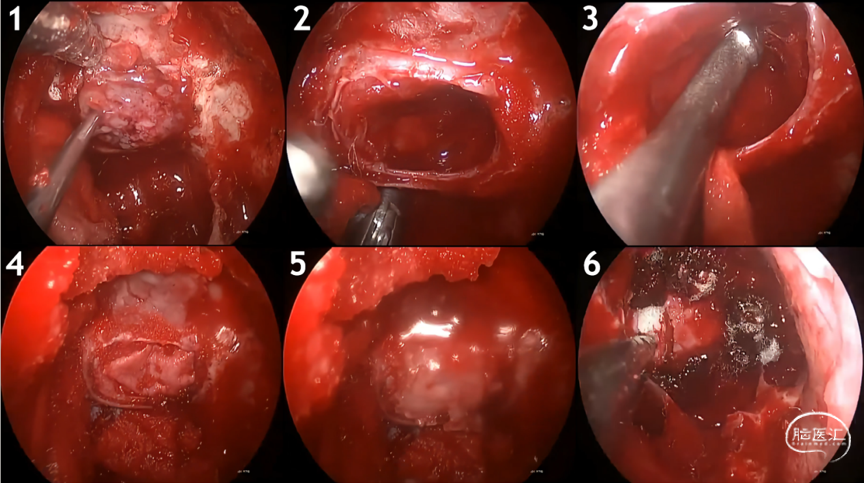
1. 打开鞍底骨质及硬膜,暴露肿瘤。2.切除肿瘤,暴露被肿瘤挤压至右侧的垂体。3.探查深部肿瘤是否全切。4.人工脑膜修补鞍底硬膜。5.复位鞍底骨质。6.鞍底再覆盖人工脑膜,速即纱固定。
术后复查

术后MRI

术后激素水平

病理报告
术后随访

术后3月MRI


术后激素水平及趋势
讨论
垂体促甲状腺激素(TSH)腺瘤是功能性垂体腺瘤的一种,是导致中枢性甲状腺功能亢进症(以下简称甲亢)的主要原因。以血清游离甲状腺激素(FT4、FT3)水平增高、血清TSH水平不被抑制并伴有不同程度甲状腺毒症表现和甲状腺肿为临床特征。TSH腺瘤常常被误诊为原发性甲亢,特别是Graves病,如同时误治进行甲状腺切除术或放射性碘治疗,反而会促使TSH腺瘤增大。TSH腺瘤罕见,发病不足每年百万分之一,占垂体腺瘤的0.5-3%。得益于TSH检测技术敏感性不断提高、MRI等影像技术的普遍使用,其检出率逐渐提高。
临床表现
1.TSH腺瘤好发于中年以上人群,男女发病相当,偶有儿童TSH腺瘤报道,多数隐匿起病,慢性病程。临床表现主要包括3个方面:TSH分泌过多引发甲状腺毒症及甲状腺肿大的相关临床表现:包括心悸、多汗、大便次数增加、体重下降、易激惹、失眠及甲状腺不同程度肿大并伴有结节等。严重者甲亢危象。一般不伴有突眼、粘液性水肿等自身免疫性甲状腺疾病的表现。而有些患者甲亢表现较轻、易被忽视。
2.其他垂体前叶激素分泌增多表现:TSH腺瘤可以同时分泌其他垂体前叶激素,并出现相应的临床表现。最常见的是生长激素(GH)分泌过多,引发肢端肥大症或巨人症,也有合并泌乳素分泌过多,引发闭经泌乳综合征。
3.垂体腺瘤及其周围组织受压表现。
鉴别诊断
治疗方法
a.生长抑素类似物:TSH腺瘤细胞表面有生长抑素受体表达(SSTR),生长抑素能有效地减少TSH腺瘤细胞分泌TSH。长效生长抑素类似物控制甲亢的能力达90%,使约40%患者的肿瘤缩小20%。生长抑素类似物可用于TSH腺瘤的术前准备、术后未愈的患者。生长抑素类似物治疗期间应注意相关的不良反应,如胃肠不良反应、胆囊炎、胆结石和高血糖。善宁敏感可以预测长效生长抑素类似物的疗效。
b.多巴胺受体激动剂:TSH腺瘤细胞上有多巴胺2型受体的表达,因此,多巴胺受体激动剂,如溴隐亭、卡麦角林,可对同时合并高泌乳素的患者以及对该药物敏感的患者试用,效果有限。
评价疗效
TSH腺瘤手术或放射治疗后的治愈标准目前尚无统一定论,要综合考虑各方面等因素。如伴GH或PRL共分泌,GH或PRL不正常,即使TSH腺瘤达到缓解标准,亦不能认为缓解。一般认为:完全缓解标准包括术后3~6个月甲亢症状消失、神经症状消失、影像学评估肿瘤全部切除,血TSH、FT3、FT4正常;完全缓解后再次出现临床表现、激素水平升高或影像发现肿瘤增大,则认为肿瘤复发。
综合文献,具体可从下面几点判断:
1.治愈:术后TSH水平保持极低;下丘脑-垂体-甲状腺轴的功能恢复正常;其他垂体功能指标恢复或保持正常;临床甲亢症状消失;神经系统表现消失(视野缺损、头痛);MRI提示无肿瘤残余。
2.好转:术后TSH水平降至正常;下丘脑-垂体-甲状腺轴的功能未完全恢复正常;甲亢症状缓解;神经系统表现缓解;MRI提示肿瘤残余<50%。
TSH腺瘤治疗后随诊
术后3、6个月及1年以及此后的每年都需要长期随访,密切观察相关临床表现的缓解和复发情况、检测甲状腺功能;垂体激素检查及增强MRI的随访可以监测肿瘤是否复发;监测垂体前叶GH/IGF-1轴、PRL、性腺轴及甲状腺轴等功能,必要时给予替代治疗。如患者随访计划外出现可疑复发的临床表现需及时复诊。
复发及残余肿瘤的处理
对于临床症状和内分泌检查均支持肿瘤复发且MRI可见明确肿瘤者,建议再次行经蝶窦入路手术治疗;但对于MRI阴性者,需根据术者经验和手术条件做出综合判断,决定是否进行垂体探查术。
图文 朱涨涨
审核 鲁祥和
终审 苏志鹏
编辑 张伟忠
科室主任

苏志鹏 主任医师
医学博士,主任医师,温州医科大学附属第一医院神经外科主任
擅长颅脑肿瘤的微创手术及垂体瘤的内镜手术、颅脑外伤及脑出血的救治
中国中西医结合学会神经外科分会委员,中国垂体瘤协作组委员,长三角神经内镜创新与转化联盟理事会常务理事,浙江省抗癌协会神经肿瘤专委会副主任委员,浙江省医师协会脑胶质瘤专委会副主任委员,浙江省医学会神经外科学分会常务委员,浙江省医师协会神经外科医师分会常务委员,温州市医学会神经外科分会主任委员
浙江省高校中青年学科带头人,浙江省医坛新秀,温州市青年拔尖人才
科室介绍
1952年,温州医科大学附属第一医院外科专家、时任院长林镜平教授实施浙江省首例颅内取弹手术获得成功,开创了浙江省神经外科的手术历史。1975年,温州医科大学附属第一医院正式创建神经外科。上世纪90年代,在省里率先全面开展显微神经外科手术,现已成为浙东南闽北地区集医、教、研于一体且在国内具有一定影响力的区域性神经外科中心。目前系中华医学会神经外科分会委员单位、浙江省外科学重中之重学科、浙江省首批医学重点学科、浙江省医学创新学科,是国家神经外科住院医师培训基地,设有浙江省神经老化与疾病研究重点实验室。
科室现有144张床位、4个病区、3个百级洁净手术间、1个复合手术间、2个急诊手术间,拥有神经导航系统、手术显微镜、电生理监测系统、神经内镜、超声吸引器、视频脑电监测系统、三维DSA等现代化高精仪器设备;年手术量近4300台,学科规模、临床诊治病例数及手术量均居浙江省第二位,2019中国医院科技量值STEM排名全国第21位。
科室成员中有博士生导师1人,硕士生导师10人,主任医师10人,副主任医师11人,国务院政府特殊津贴人员1人,浙江省151人才1人,浙江省医药卫生高层次创新人才1人,浙江省高校中青年学科带头人3人,浙江省医坛新秀1人,温州市青年拔尖人才2人;2人次担任神经科学领域国际学术组织副主席和委员,有23人次担任神经外科领域全国性学术组织常务委员、理事、委员;成员荣获浙江省科技进步奖及中华医学奖11项,浙江省医药卫生创新奖及温州市科技进步奖19项。科室在神经肿瘤、脑血管病、神经创伤、脊柱脊髓、功能神经外科等方面具有鲜明的特色和优势,系列研究成果发表在Brain、ACS-NANO、PNAS等国际顶尖期刊杂志。
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、AiBrain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。







