
病例简介
![]()
患者基本信息:女, 34岁。
主诉:左侧大脑后动脉瘤栓塞术后3月余。
现病史:患者3月前因检查发现左侧大脑后动脉瘤于当地医院行“颅内动脉瘤栓塞术”,术后3个月外院复查发现动脉瘤复发,来我院就诊。
既往史:否认“高血压、糖尿病、冠心病”等病史。
入院检查:神清,语流,双侧瞳孔等大等圆,2.5mm,对光反射灵敏,四肢肌力肌张力正常。
术前准备
![]()
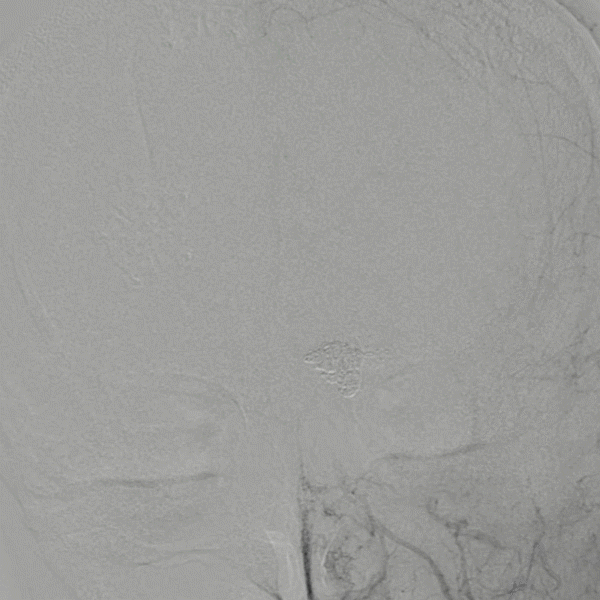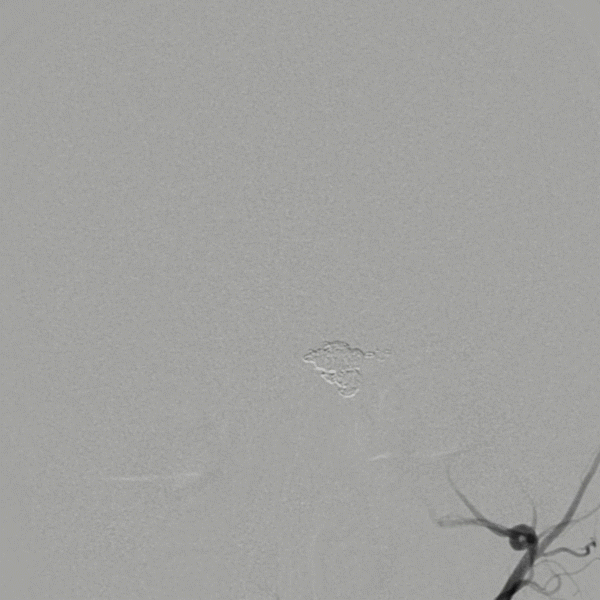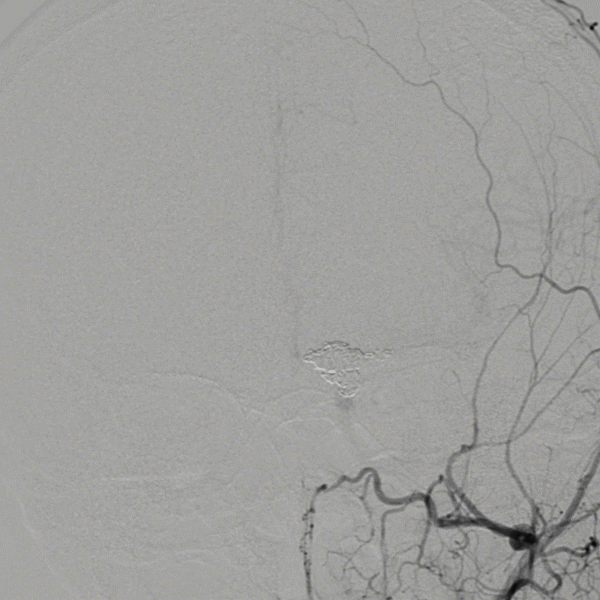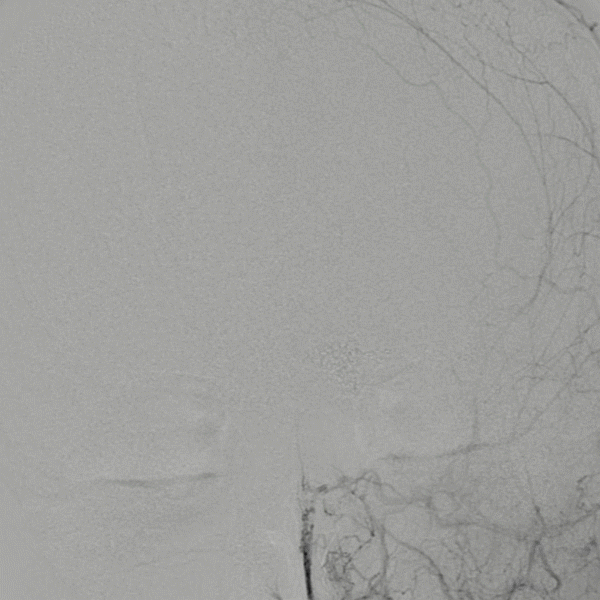
2021-12 Pre-BIICA 外院:
外院双侧颈内动脉造影提示双侧大脑前中脉、大脑中动脉未见异常。


2021-12 Pre-LVA 外院:

椎动脉造影提示为左侧大脑后P1-P2段夹层动脉瘤
2021-12 Pre-LVA:
当地医院采取支架辅助弹簧圈栓塞动脉瘤,术中填圈是发现近端造影剂外渗,提示夹层腔撕裂,当时采取措施,迅速释放支架并填圈,同时再次释放另一枚EP支架,术后造影提示瘤腔近端仍有少许造影剂残留,可能想用双支架修复夹层腔。


2022-3 DSA 外院:
3个月后外援复查造影,提示动脉瘤复发,后来我院进一步治疗。
为了进一步的治疗方案,重新造影,
1、明确后丘脑穿支动脉和支架近端关系;
2、整个夹层腔累计范围广,形态及其不规则,瘤腔内未见血栓。


一般不会出现严重缺血事件,P2段主要发出颞支和脉络膜后动脉,P2段以远的皮层支有来自大脑前和大脑中动脉的软膜代偿,而脉络膜后动脉(内侧和外侧动脉)均与脉络膜前动脉有广泛吻合。
诊断
左侧大脑后动脉P1-P2段夹层动脉瘤(复发)
治疗策略
①载瘤动脉闭塞术,安全可靠,但也有明显局限性,支架近端累及P1段有后丘脑穿支动脉闭塞风险。
②需不需要搭桥?大脑后动脉P2医院段血管闭塞,一般不会出现严重缺血事件,P2段主要发出颞支和脉络膜后动脉,P2段以远的皮层支有来自大脑前和大脑中动脉的软膜代偿,而脉络膜后动脉(内侧和外侧动脉)均与脉络膜前动脉有广泛吻合。预防急诊缺血事件发生,考虑患者年纪轻,尽可能降低并发症保护皮层脑组织供血,予先行OA-PCA搭桥。
经科室讨论与家属沟通,决定一期行保护性左侧“枕动脉-大脑后动脉搭桥术”,二期动脉瘤+载瘤动脉闭塞。

治疗过程
![]()
LOA-PCA Bypass:
首先进行枕动脉-大脑后动脉搭桥,荧光造影提示桥血管通畅。患者术后无新增症状、阳性体征。

DSA-LECA:
· 桥血管通畅
· 皮层网络显影良好、广泛
· 存在近端返流
耗材准备
· 长鞘 Cook 6F 80cm
· 中间 通桥银蛇 6F 115cm
· 微导管 headyway 17*2 150cm
· 弹簧圈
术中操作
P1微导管造影:微导管到位P1段,明确后丘脑穿支动脉分布,以及动脉瘤形态。
反复超选EP双支架过血管远端未果:微导丝超选支架网眼,微导管到位,微导管造影,提示微导管在夹层腔内,予进行填圈。
填入首枚7*30。
继续填入6*20、继续填入5*20。
继续填入5*15。
继续填入5*15、继续填入5*10。
填入4*10弹簧圈后造影提示动脉瘤近端少许造影剂外渗,立刻填入2*8弹簧圈,再次造影提示动脉瘤栓塞完全,未再见造影剂外渗。同时造影提示后丘脑穿支动脉紧贴支架近端,为了避免缺血事件发生,未闭塞近端载瘤动脉。

Post-DSA:
Post-DSA-LECA:
术后及随访情况
![]()
术后情况
Post CT+MRI:
患者术后无新增症状、阳性体征。

随访情况
中长期随访-Post DSA 3D 4M:
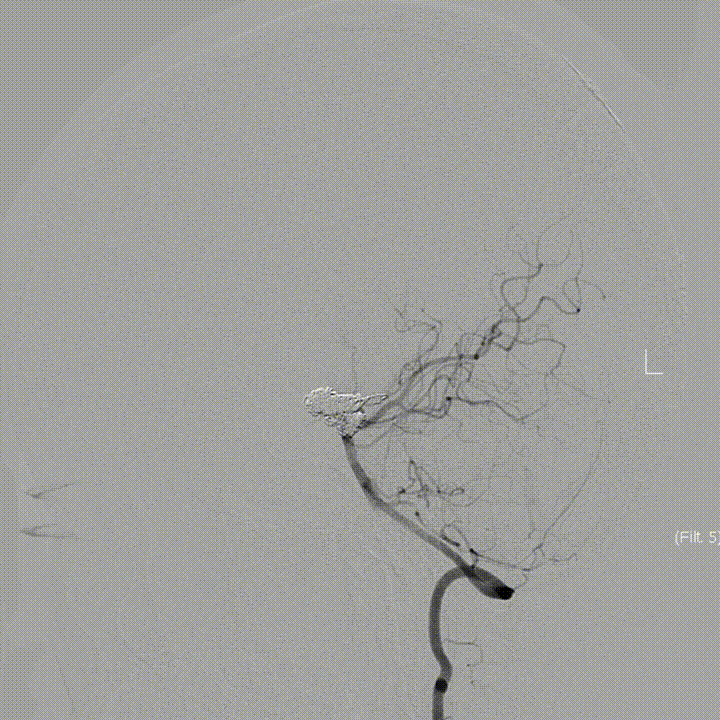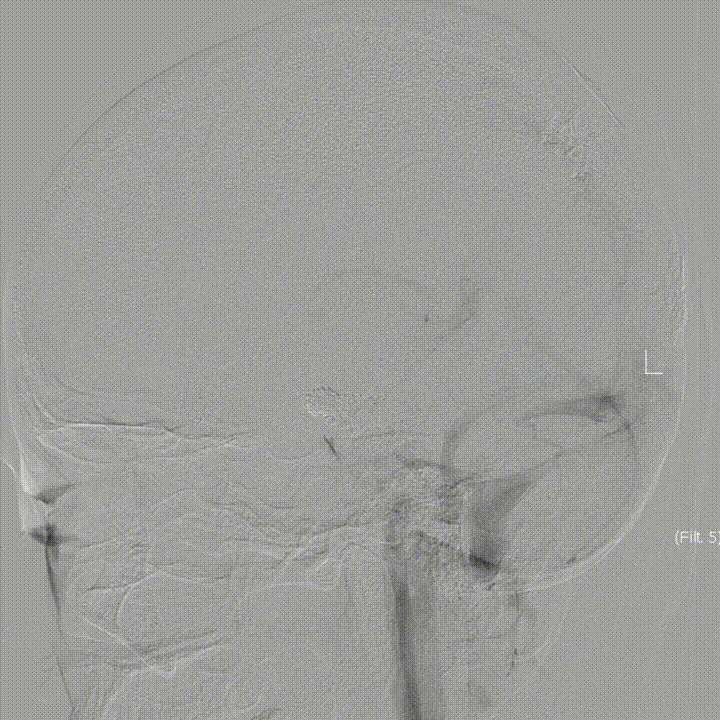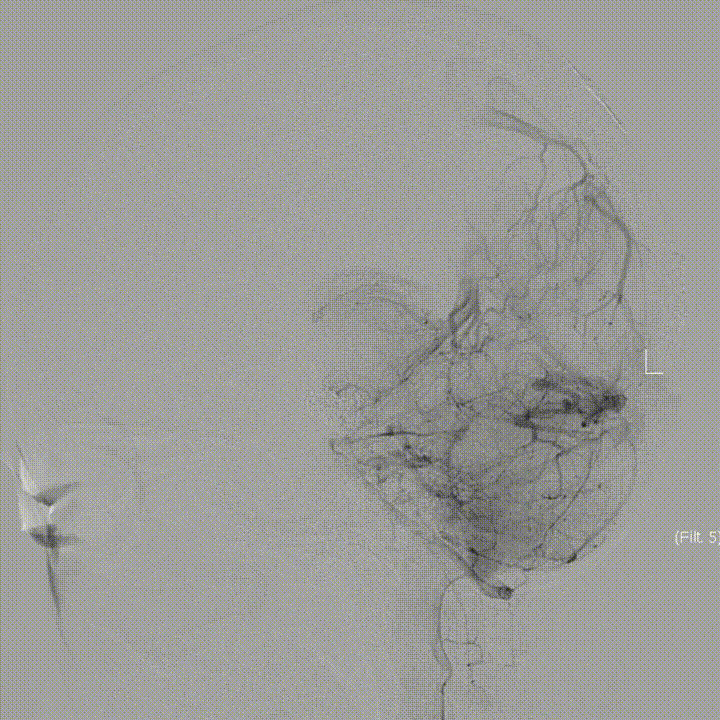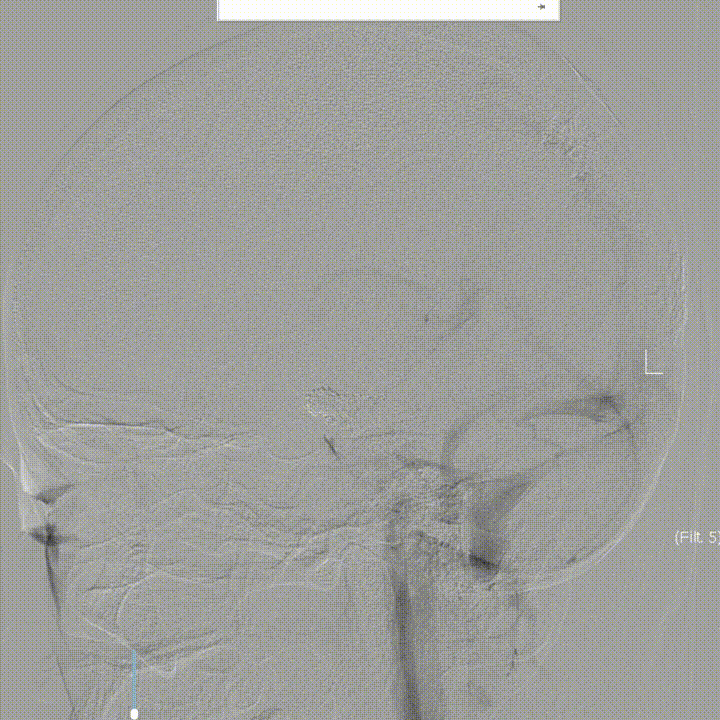
Post DSA 3D 6M:

Post DSA-LECA 4M:

Post DSA-LVA 16M:
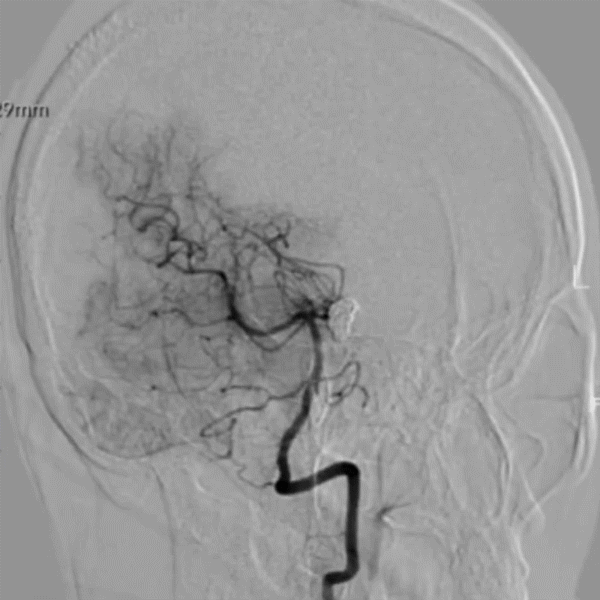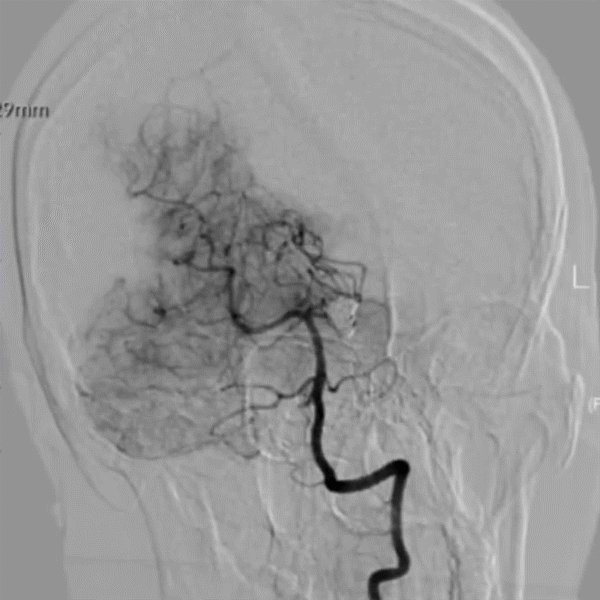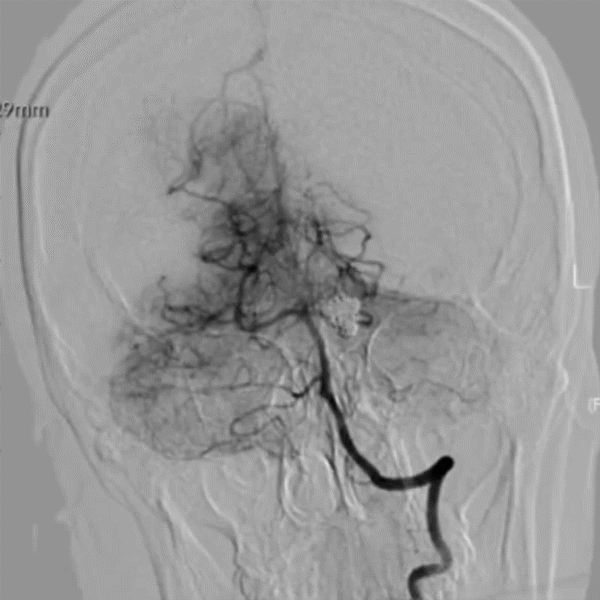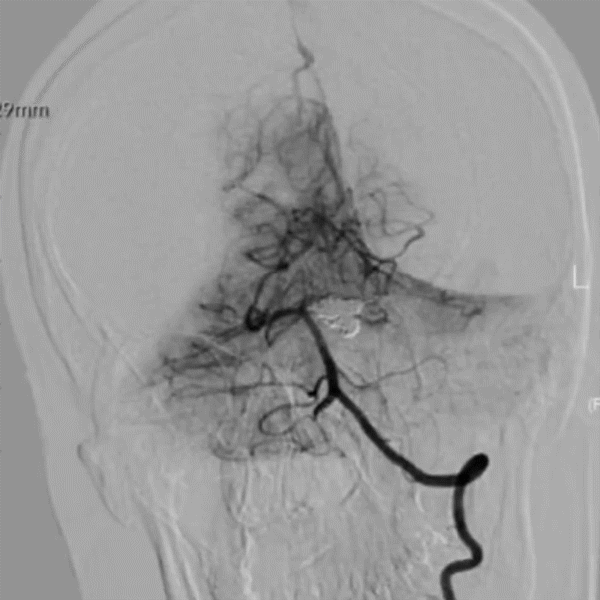
Post DSA-LVA 16M
总结
1. P1段后丘脑穿支的保护,是否应该完全闭塞支架近端P1段的血管,防止动脉瘤复发,但同时也增加了缺血事件的风险。
2. 搭桥的必要性?即使大脑后动脉与前循环广泛吻合,发生缺血概率事件低,但对于年纪年轻患者、保护大脑皮层,搭桥增加了手术的安全性
3. 对于一些复杂动脉瘤的处理,神经介入联合显微神经外科(颅内外血运重建术等)是一个不错的选择。
术者简介
![]()
仇诚
南京脑科医院
主治医师,医学硕士,毕业于南京医科大学,毕业后一直于南京脑科医院工作;
擅长于脑血管疾病的介入及开颅治疗,包括颅内动脉瘤、烟雾病,脑动静脉畸形,脑动静脉瘘等;
主持南医大校级课题一项,以第一作者在国内外核心期刊发表论文10余篇;
2018曾随江苏医疗队赴柬埔寨巡诊义诊;
第二届中国神经介入医师手术大赛全国20强。
![]()

点击或扫描上方二维码
查看更多“介入”内容
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
投稿/会议发布,请联系400-888-2526转3。







