“重庆大学附属肿瘤医院神经外科月刊”每月回顾经典病例,针对神经系统疾病诊断、治疗提出最优治疗方案。病例包括神经系统肿瘤、脑血管疾病、脊柱脊髓疾病等。科室经历20余年发展,已形成以神经外科为先导、肿瘤专科为特色、专家有特长、专病专治的特点,拥有国内外先进技术并可以保持同步发展的神经外科专科队伍。科室目前可开展精准外科体系治疗脑胶质瘤、经鼻内镜下鞍区肿瘤切除手术、复杂颅内颅内动脉瘤介入及夹闭手术、脊柱脊髓肿瘤及退行性病变微创手术、神经导航或机器人辅助下脑内组织穿刺活检技术、神经内镜下脑室内、松果体区肿物切除、神经内镜与显微镜双镜联合行大脑深部、颅底的复杂肿瘤切除等。
本期为大家分享,重庆大学附属肿瘤医院神经外科病例精彩内容:一石二鸟——机器人立体定脑向活检。欢迎阅读和分享!
病史摘要
1. 男性,51岁。
2. 主诉:3月内发作性意识丧失1次,右侧肢体麻木1月入院。
3. 既往体健。
4. 神经系统查体:右侧手掌、右下肢下1/3及右脚掌感觉减退,四肢肌力V级。
5. 入院磁共振显示左侧额顶叶强化结节及左侧额顶叶深部稍长T1、长T2片状异常现信号影。T1WI呈稍低信号影,增强扫描部分其内线样强化影化,波谱成像显示:结节区域:NAA/Cr=1.33;Cho/Cr=1.52。
术前MRI
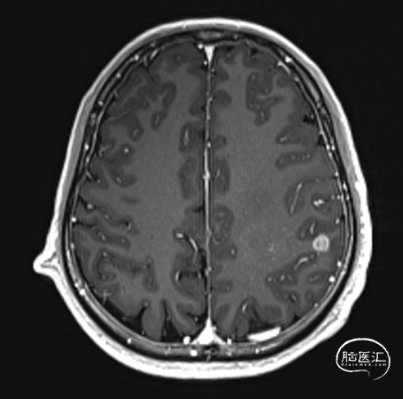



初步诊断
(1)胶质瘤(glioma):低级别胶质瘤常规MRI呈长T1、长T2信号影,信号可以不均匀,周边水肿轻重不一,高级别胶质瘤多见囊变、坏死、出血吗,增强扫描呈不均匀强化,可呈不规则环状或花环状强化,可见瘤结节。该病例同时具有高级别胶质瘤的强化结节及低级别的长T1、长T2信号影,且波谱支持肿瘤病变。遂胶质瘤诊断的可能性最大。
(2)脱髓鞘病变:如原发的多发性硬化(Multiple Sclerosis,MS)、脱髓鞘性假瘤(demyelinating pseudotumor,DPT)等,多发性硬化病灶呈卵圆形,沿侧脑室放射状分布,呈长T1、长T2信号,中心可囊变,活动期增强明显,静止期无增强,活动期DWI呈高信号。DPT在影像学上表现不典型,多为单发肿块,形态欠规则,边界不清,周围水肿明显,占位效应明显。病灶信号多较均匀,在T1WI上呈不均匀稍低信号,T2WI上呈高信号,少数可合并囊变或出血,增强病灶可呈环形、斑片形、团块形等多种强化放射表现。特征性表现为“开环征”和“垂直征”。尤其是垂直征具有很高的提示价值。患者影像学强化未见特征性征象,但仍不能完全排除脱髓鞘病变的可能性。
(3)原发性中枢神经系统血管炎(primary angitis of central nervous system,PACNS):PACNS病变多累及双侧皮质及深部白质,额叶最较为多见,常表现为长T1、长T2信号,若病变有出血则可在病灶内见到短T1、短T2信号表现。强化可呈带状、线状、多发团块状,但缺乏特异性。该患者病变发生在左侧额顶叶,需要考虑到此病,但因此病罕见,需最后的活检病理确诊。
术前讨论
该病例强化结节位于左侧额顶叶运动功能区,直接手术创伤大,深部异常长T2片状信号范围广,影像学表现不典型,胶质瘤、脱髓鞘病变、原发性中枢神经系统血管炎等都要考虑,影像诊断较难,该病例活检指征强,通过活检行病理分子检测可以明确结节及片状异常信号性质,为下一步治疗明确方向,且活检的创伤小恢复快费用低。
该病例若是胶质母细胞瘤也是处于早期,而早期胶质母细胞瘤由于影像学表现缺乏特征性,诊断困难容易误诊,若左额顶叶强化结节及深部片状长T2异常信号为同源性的肿瘤,通过术前多模态影像学的判断,考虑病变由强化的结节处沿着白质纤维束往深部生长,深部病变早期受侵犯只产生局部水肿而无明显强化病灶。

T1融合DTI

DTI
治疗策略:
术前考虑到肿瘤为胶质瘤的可能,本直接开颅手术在安全范围内尽量切除肿瘤,术后辅以放化疗最佳,但若为内科性疾病又不用开颅手术,可完善活检结果结合脑脊液实验室相关检查确诊,然后给予糖皮质激素、环磷酰胺等相关药物治疗。在向患者及家属交代上述情况后,患者及家属要求直接行立体定向活检术。
本例病例使用睿米机器人RM50,采用一个入颅点双靶点即一石二鸟的策略,在一个穿刺路径上同时进行结节病变及深部片状异常信号区域的活检,入颅点选择从顶叶由后向前的方向,术中多种影像融合处理,行脑组织及脑沟血管三维重建并融合DTI,进一步减少了穿刺对额叶中央前回运动功能区的影响。
01
活检计划路径:(绿色线路所示)

脑组织三维重建,避开脑沟及强化血管

融合DTI,避开重要纤维束

02
活检路径示意图:
03
活检术后MRI示:
活检穿刺精准,靶点为箭头所示图中空心区域。

04
活检标本:

患者病理结果回示:


患者活检术后恢复良好,无神经功能的加重。整合病理诊断标本1、2均示:胶质母细胞瘤,IDH野生性,WHOIV级。跟患者及家属沟通,建议下一步在唤醒麻醉下行开颅肿瘤切除,以在安全范围内尽量切除肿瘤,术后再接受同步放化疗,但患者及家属因自身考虑要求直接行放化疗。
讨论
活检最终结果证实左侧额顶叶结节与深部片状长T2信号为同源的胶质母细胞瘤,该病例在影像学上表现并不典型,与内科性的脱髓鞘病变、中枢神经系统血管炎有类似的地方,需要进行鉴别诊断,颅内病变多发广泛,这也是立体定向颅内病变活检术中国专家共识推荐的活检适应征之一。
颅内病变可以通过开颅手术直视下活检或立体定向技术穿刺活检获得病变组织,由于开颅手术创伤大、定位欠精准等问题,不适合颅内多发病变、脑深部、中线结构以及重要功能区病变,对于以上区域的病变,立体定向穿刺活检是获取颅内病变病理组织的最佳方式。
立体定向颅内病变活检穿刺为非直视手术,需要通过影像学后期处理,规划合理穿刺路径,对减少颅内出血、避免损伤重要核团等直观重要。脑组织表面和深部都含有丰富的血管网,这都是规划穿刺活检路径需要注意的地方。该例患者左侧额顶叶结节及额叶深部大片状异常信号在影像学上表现不同,遂为减少穿刺的损伤同时增加活检阳性率,就选择了同一入路深浅两处不同靶点的策略进行穿刺。这也是共识所推荐的设计穿刺靶点路径轨迹可与病变长轴一致,沿穿刺道多靶点、多方向获取病变组织,获取一定容积病变更能保证病理性质的准确性。
机器人立体定向脑活检利用图像融合技术,将病变空间解剖位置与各种血管图像精准融合,实现图像三维可视化。在确定穿刺前,可在工作平台三维图像上反复验证进针方向及角度,以及选用针道模式反复验证穿刺路径,避开重要脑沟脑回及血管,减少功能皮层、纤维束、血管的损伤和颅内出血的风险。
立体定向活检术最常见的严重并发症是出血,通过上述方法可以减少正常血管损伤出血的风险,对于病变供血丰富的病例,在术中发现活检针尾活动性出血时,应立即停止操作,固定活检针外套管,保持引流通畅,同时可反复向针套内冲洗生理盐水防止针道内血液凝住堵塞引流道,耐心观察,可见冲洗的生理盐水逐渐清亮,出血一般可以止住,必要时穿刺道同轴放置引流管压迫并外引流。
活检术后常规即时复查CT或磁共振,可以了解穿刺路径准确度又能及时发现是否有术后出血,以便即时采取相应的处理,对于少量出血,监控好血压术后可自行吸收,通常无特殊处理,对于达到手术指征的血肿,应开颅清除或是立体定向引流。
参考文献
专家简介
陈杰 副主任医师
重庆市肿瘤医院副主任医师,医学硕士
德国格拉夫斯瓦尔德大学附属医院神经外科访问学者
重庆市第九批援巴布亚新几内亚医疗队员
重庆市抗癌协会会员
擅长各种神经系统肿瘤的诊治,对胶质瘤、脑膜瘤、垂体瘤等肿瘤的综合诊治具有丰富的临床经验,尤其擅长机器人脑病变活检术
杨海峰 主任医师
重庆大学附属肿瘤医院神经外科科主任,主任医师,医学博士,硕士研究生导师
硕士毕业于首都医科大学北京天坛医院
博士毕业于首都医科大学宣武医院
主要从事神经系统肿瘤的显微手术及内镜手术治疗
中国抗癌协会肿瘤神经病学专委会常委
中国解剖学会神经解剖专委会委员
中国临床肿瘤学会神经肿瘤专委会委员
中国医学装备协会神经外科分会委员
中国医药创新促进会脑神经药物临床研究专业委员会委员
中国医药教育协会神经内镜与微创医学专业委员会委员
北京大学医学部神经外科学系教授委员会委员
中国脑膜瘤多学科诊疗协作组专家委员会委员
重庆市医师协会脑胶质瘤专委会副主任委员
重庆市医药生物技术协会神经外科专委会主任委员
中国临床医生杂志审稿专家
Cleveland Clinic访问学者
近年来承担及参与国家级、省部级5项;发表国际SCI高质量论文及国内核心期刊20余篇。主要研究脑肿瘤精准手术治疗体系及脑肿瘤发生发展机制研究
科室简介

01
科室简介:
02
科室人员构成:
03
科室特色:
(1)现代精准外科体系治疗脑胶质瘤;
(2)经鼻内镜下鞍区肿瘤切除手术,包括常见垂体腺瘤、颅咽管瘤、鞍结节脑膜瘤、侧颅底肿瘤等;
(3)复杂颅内颅内动脉瘤介入及夹闭手术;
(4)神经导航或机器人辅助下脑内组织穿刺活检技术;
(5)神经内镜下脑室内、松果体区肿物切除以及神经内镜下三脑室底造瘘技术治疗脑积水;
(6)脊柱脊髓微创切除及固定手术;
(7)神经内镜与显微镜双镜联合行大脑深部、颅底的复杂肿瘤切除。
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、AiBrain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。







