后颅窝由蝶鞍斜坡、颞骨石状脊、颞骨乳突部分和枕骨构成。它容纳了小脑、包括脑桥和延髓在内的部分脑干以及第四脑室[1]。许多后窝病变都发生在小脑视角(CPA),它由脑脊液(CSF)、颅神经 VII 和 VIII、小脑前下动脉和蛛网膜组织组成。临床上后颅窝病变的问题屡见不鲜,许多专业的外科医生都可能遇到后颅窝的病变。后颅窝的神经外科手术,包括肿瘤切除术、Chiari畸形减压术或治疗三叉神经痛的微血管减压术,其并发症发生率可能高于颅上手术[2,3,4],这些并发症包括脑脊液(CSF)漏、脑膜炎、感染、颅神经麻痹或脑积水等等。尽管神经外科手术技术近年来的飞速发展已经为我们在治疗这些相关的并发症方面提供了无限的可能,但是这些并发症的出现仍可能降低患者预后,造成患者永久性损伤以及影响术者肿瘤病例辅助治疗的开展。脑脊液(CSF)渗漏作为后颅窝术后较为常见的发病根源,其在后颅窝手术中的发生率仍高达17%,且该类患者的治疗费用相比于那些无CSF渗漏患者要高出141%。再者,CSF渗漏进一步发展也能诱发其他脑膜炎,感染,颅神经压迫或者脑积水等一系列相关并发症。因此后颅窝术后CSF的管理对于患者和术者来说都是一项极具重要意义的工作。目前临床上CSF渗漏治疗主要志于减少CSF积聚造成的高压强(CSF腰椎引流或反复脊椎穿刺),促进愈合,以及预防感染(预防性使用抗生素)。外科医生建议,在进行后颅窝手术后,当无法进行基本的水密闭合时,可采用TPD或DuraSeal来增强硬脑膜闭合以预防CSF渗漏,对此硬脑膜密封技术材料的选择就显得尤为重要。
MarcoSchiariti[5]等人对161名经历选择性后颅窝手术的患者进行了一次回顾性,单中心的研究,对比分析TPD与聚乙二醇水凝胶在术后CSF渗漏发生率等方面的风险因素,最终发现TPD似乎是作为辅助物用于后颅窝手术硬脑膜正常闭合的安全工具:
该研究通过对2009年1月至2011年6月20个月内经历过择期后颅窝手术患者的6个月随访,纳入了161名在作者所在机构,且符合纳入标准的患者(108名男性,53名女性;平均年龄45岁,年龄范围8-78岁),其中115名行TPD治疗,46名行DuraSeal治疗。
纳入标准:脑池和/或脑室宽开以及使用常规硬脑膜微型缝合不能达到基本水密闭合的患者(完成缝合之前手术腔硬膜下冲洗证明出现渗漏,然后行Valsalva动作和/或正压通气测试完成的初期缝线闭合)。注:曾进行过放射治疗(RT)、既往手术以及慢性皮质类固醇治疗的均未纳入排除标准,且该研究中“CSF渗漏”评定标准包括假性脑膜膨出和切口CSF渗漏。
患者分组:1)根据术前风险因素:a)慢性皮质类固醇治疗、b)既往手术、c)放射治疗;根据术中风险因素;a)无硬脑膜缺损(Valsalva动作和/或正压通气时CSF渗漏)、b)肌肉或胶原堵塞的小缺口(<5mm)、c)需要硬脑膜成形术;以及根据术后风险因素:a)早期和b)晚期术后脑积水(表1)。手术操作:当硬膜下冲洗和Valsalva动作证实有明显的CSF渗漏出现时,则需在标准缝合硬脑脊膜闭合后使用TPD或DuraSeal进行填充密封。使用TPD时,用湿润的棉签/拭子来软化薄膜以促进相容性,轻柔按压60秒以促进粘合;使用DuraSeal时需先制备DuraSeal试剂(混合试剂瓶水化粉末成分),然后使用制造商提供的定制注射器将重组的DuraSeal密封剂应用于缝合硬脑膜。术中和术后预防性给予抗生素治疗。
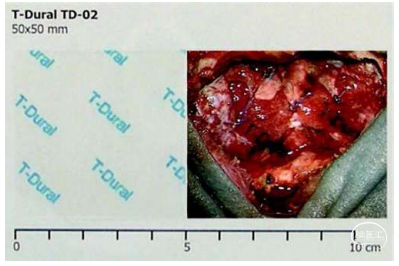
图1:活化前(左)和活化后的TPD(50X50X0.04毫米),在幕下颅骨切开术中粘着在缝合的硬脑膜表面(右)在115例行TPD治疗的后颅窝手术中(平均随访时间为8.4个月,范围为4-34个月),有9例检测出了CSF渗漏(0例切口渗漏和9例开颅后局部积液)(7.8%),其中1名患者CSF渗漏表现为鼻漏,8名患者表现为帽状腱膜下CSF积液。在这9名出现CSF渗漏患者当中,有6名(5.21%)出现了术后脑积水,因此,该作者认为实际上这115名接收TPD治疗的患者当中只有3例(2.6%)是完全由于TPD失败而导致的术后渗漏;在46例行DuraSeal治疗的后颅窝手术中(平均随访时间为8.1个月,范围为4-34个月),有8例检测出了CSF渗漏(2例切口渗漏和6例开颅后局部积液)(17.4%)。在这8名出现CSF渗漏患者当中,有3名(6.52%)出现了术后脑积水,因此,该作者认为实际上这46名接收DuraSeal治疗的患者当中有5例(10.86%)是完全由于DuraSeal失败而导致的术后渗漏。见表1。
1.术前或术后风险因素的出现与更高的CSF渗漏发生率有关,TDP组中,35%带有术前或术后风险因素的患者会发生CSF渗漏而没有这些风险因素的患者发生率仅为2.1%(z=4.98;p<0.001);在DuraSeal组中,比例分别为28.6%和12.5%(z=1.32;p=0.187)。在没有术前和术后风险因素的病例中,TPD组中的CSF渗漏发生率统计上明显低于(P=0.008)DuraSeal组的CSF渗漏发生率(分别为2.1%和12.5%)。见表1。
表1:因幕下病变而进行外科手术的161名患者术前、术中、术后风险因素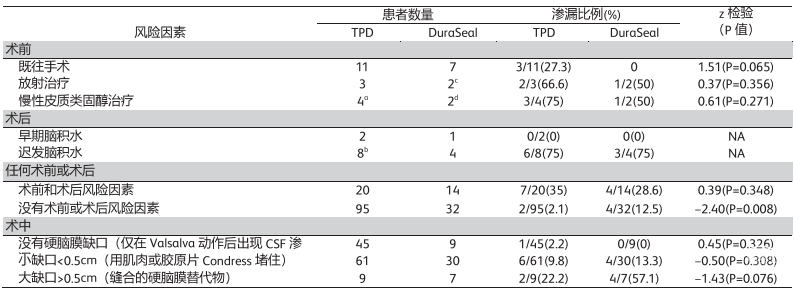
a所有患者同样之前进行过手术和放射治疗;b其中4名之前也进行过手速和放射治疗;c一人之前进行过手术;d一人之前进行过手术和放射治疗,NA不适用,TPD:组织补片硬脑膜TissuepatchDural。
2.经历颅骨切开术的患者与进行颅骨切除术的患者CSF渗漏发生率统计上没有显著差异,但是对于颅骨切除术组中CSF渗漏的发生率,观察到当使用TPD时渗漏率更低(分别为3.22%与17.8%;P=0.008)。见表2。
表2:z检验评估进行颅骨切开术或颅骨切除术的患者CSF渗漏发生率的差异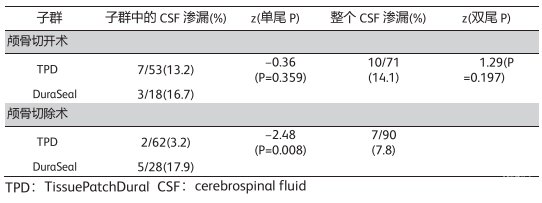
3.脑积水同样能影响CSF渗漏的发生率,使用TPD治疗的患者总的CSF渗漏率(7.8%)明显低于DuraSeal治疗的患者(17.4%)(P=0.038),尤其是没有脑积水的患者(z=-2.18,;P=0.015)。脑积水患者的CSF渗漏发生率中,TPD组明显低于DuraSeal组(分别为2.6%和10.86%;P=0.015)。见表3。
表3:z检验评估患有脑积水和不患脑积水的患者之间的发生率差异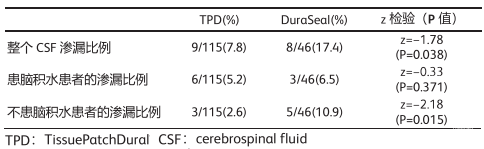
虽然该研究存在样本量较少且数量并不匹配,以及回顾评估的患者在特定时期内由不同医生进行了不同的手术等局限性,但是仍不妨碍其证明TissuePatch在后颅窝手术中可以安全用于标准硬脑膜闭合术,尤其是针对那些手术前后没有风险因素的患者,没有发生脑积水的患者以及经历颅骨切除术的患者。高风险后颅窝手术中CSF渗漏率在使用TissuePatch封堵切口时,比常用的PEG基液体密封剂治疗的患者CSF渗漏率更低。
可吸收高分子组织密封膜(TissuePatch sealant film,TSF)为无菌一次性使用可吸收外科用密闭隔离膜。
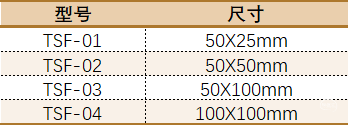
该产品用于外科手术中对组织的密封和/或加强:
液体(包含脑脊液)和/或血液渗漏需要修复硬脑膜
胸外科手术中的漏气
外科手术中软组织的低压渗漏或缓慢出血或液体渗漏
1.Shih RY, Smirniotopoulos JG. Posterior Fossa Tumors in Adult Patients. Neuroimaging Clin N Am. 2016 Nov;26(4):493-510.2.Dubey A, Sung WS, Shaya M, Patwardhan R, Willis B, Smith D, Nanda A. Complications of posterior cranial fossa surgery--an institutional experience of 500 patients. Surg Neurol. 2009 Oct;72(4):369-75.3.Zhao JL, Li MH, Wang CL, Meng W. A Systematic Review of Chiari I Malformation: Techniques and Outcomes. World Neurosurg. 2016 Apr;88:7-14.4.Wibroe M, Rochat P, Juhler M. Cerebellar Mutism Syndrome and Other Complications After Surgery in the Posterior Fossa in Adults: A Prospective Study. World Neurosurg. 2018 Feb;110:e738-e746.
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、AiBrain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。









