
简要病史
患者:男,57岁。
主诉:因“突发晕厥1次,伴头痛、恶心、呕吐1天"入急诊科。
现病史:患者于昨日突发晕厥1次,表现为意识丧失、家属呼唤无反应,自诉约1-2分钟后自行苏醒,醒后感全头部剧烈疼痛、疼痛难忍,并反复出现恶心、呕吐、呕吐物为胃内容物,无发热、眩晕、咳嗽、咳痰、腹痛、抽搐、饮水呛咳、肢体偏瘫、大小便失禁等,起病后于今日凌晨就诊我院急诊科,完善相关检查后考虑动脉瘤破裂伴蛛网膜下腔出血、左侧锁骨、左侧肋骨骨折等,现为求进一步诊治,急诊科以”动脉瘤破裂出血“转入我科。起病以来,患者精神、饮食、睡眠差,大便未解,小便正常,近期体重变化不详。
既往史:发现血压升高数年,未诊断及药物治疗(具体不详),否认“糖尿病、冠心病、脑梗死、脑出血”等病史,否认肝炎、结核等慢性传染病史,患者家属代诉5天前因跌伤至左头部、肩部、胸部疼痛,后就诊当地医院治疗(具体叙述不详),否认手术及输血史,否认食物药物过敏史,否认吸烟史、偶有饮酒史,预防接种史不详。
查体:T 36.5°C,P66大/分,R19次/分,BP 161/99mmhg,一般情况差,双肺呼吸音粗,双肺可闻及湿啰音,心界不大,心率66次/分,律齐,左侧锁骨、左侧胸背部触之压痛,腹软,无压痛、反跳痛、肌紧张,肝脾未触及,双下肢不肿。神经系统检查:神志清楚,言语清晰,双侧瞳孔等大等,直径约3mm,对光反射存在,眼球活动无法查,无眼颤及凝视,伸舌居中,四肢肌力5级,四肢肌张力正常,深浅感觉检查无异常,双侧指鼻、轮替、跟膝胫实验配合差,双下肢病理征阴性,颈抵抗(颌下3横指),布氏征,克氏征未引出。
术前影像学检查结果


术前测量:
远端动脉瘤大小约4.1mm*3.3mm,近端动脉瘤大小约3.1mm*2.3mm。


手术方案:
动脉瘤支架辅助栓塞术。
术中涉及介入器械选择:
6F GMAX输送导管
Echelon 10微导管
6F 105 Navien颅内支撑导管
弹簧圈 Axium 4mm*8cm、3mm*6cm、1.5mm*3cm、1.5mm*2cm
支架 Enterprise4.5*22mm
治疗过程
患者平卧位,全麻起效后,右腹股沟常规消毒铺巾,以Seldinger 法穿刺右侧股动脉,置8F鞘,先以泥鳅导丝、125造影导管、配合6F GMAX输送导管到达左侧颈内动脉C1段,多角度造影示:左侧颈内动脉C1段以远、左侧大脑中动脉、左侧大脑前动脉显影可、无血管狭窄,见左侧颈内动脉C6段动脉瘤,后行3D造影示:左侧颈内动脉C6段2个动脉瘤、动脉瘤相连,远端动脉瘤大小约4.1mm*3.3mm,近端动脉瘤大小约3.1mm*2.3mm;以微导丝配合微导管将6F 105 Navien颅内支撑导管输送至左侧颈内动脉C4段,后以微导丝配合支架导管超选至左侧大脑中动脉M2下干,冒烟证实在血管真腔内,取Echelon 10微导管塑形后配合微导丝进入动脉瘤内,经微导管先后填塞2枚弹簧圈在远端动脉瘤内,造影见远端动脉瘤内未见造影剂充盈,近端动脉瘤仍显影,取4.5*22mm大小的EP支架通过支架导管送至左侧大脑中动脉,回撤支架导管,打开支架头端,将头端锚定在大脑前动脉及大脑中动脉分叉近端,半释放支架,覆盖瘤颈口,回撤Echelon 10微导管进入近端动脉瘤,通过微导管先后释放两枚弹簧圈,造影见动脉瘤未见显影,完全释放支架,撤出Echelon 10微导丝。
造影见:动脉瘤内未见造影剂充盈,动脉瘤以远血管充盈可、血流速度可、未见血管分支减少,支架展开良好、贴壁良好,远端血流通过可 、血管显影可,后给予导管内替罗非班6ml缓慢推注行动脉溶栓,同时给予替罗非班4ml/h静脉泵入,观察10分钟后再次造影见:左侧颈内动脉C6段动脉瘤未见造影剂充盈、支架展开良好、贴壁良好,左侧颈内动脉C1以远、左侧大脑中动脉、左侧大脑前动脉及远端血管显影可、血流通过速度可;最后行右侧股动脉穿刺部位造影未见异常。
封合器缝合股动脉,结束手术。手术过程顺利 ,麻醉满意,麻醉后拔除气管插管,患者生命征平稳,无特殊不适反应,术后嘱平卧双下肢伸直位。已嘱严密观察右侧足动脉搏动情况,术后安返病房,予控制血压、抗血小板聚集、他汀、水化、改善循环等对症支持治疗,动态观察病情变化、及时复查及调整治疗方案。
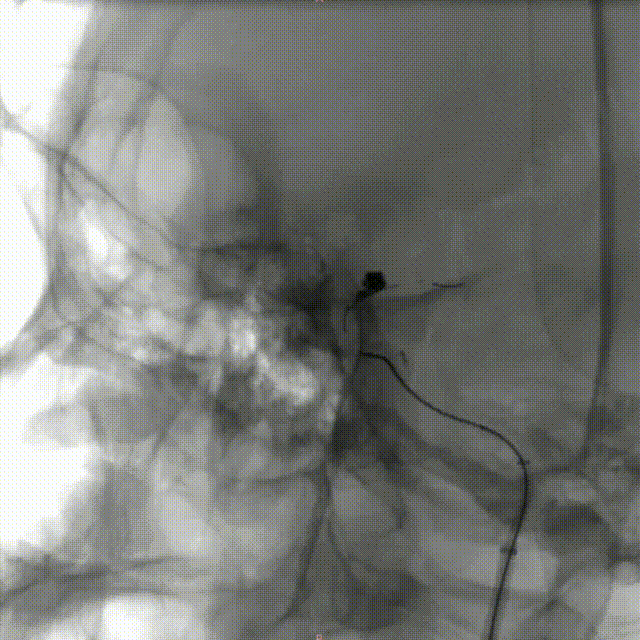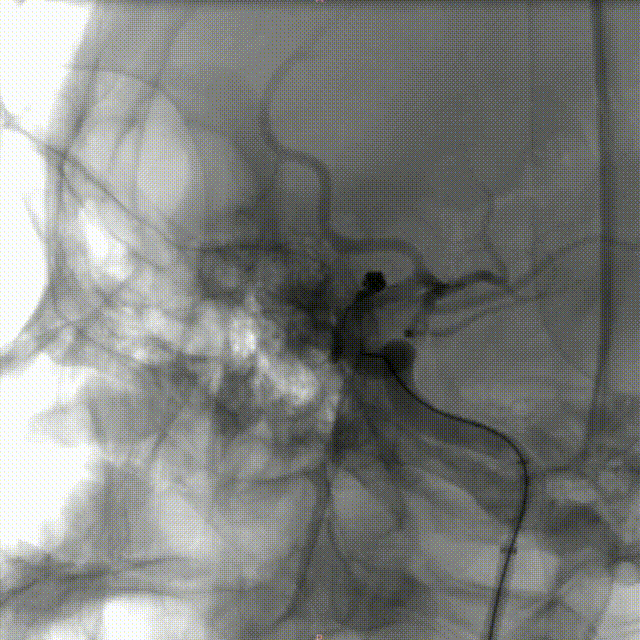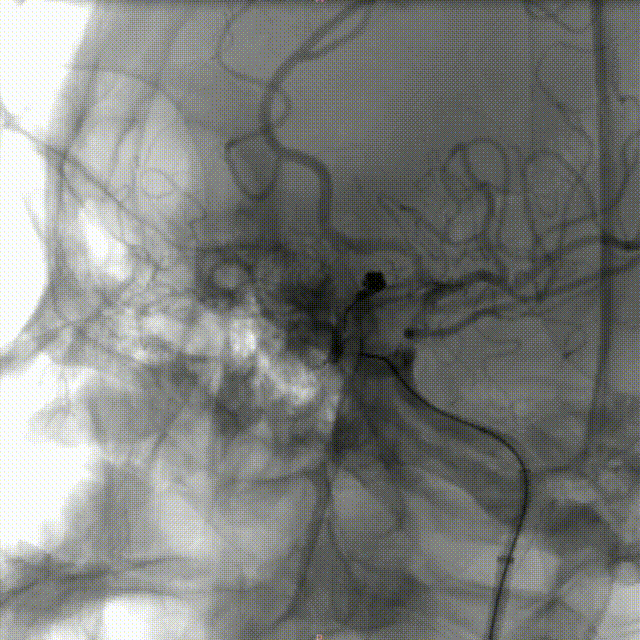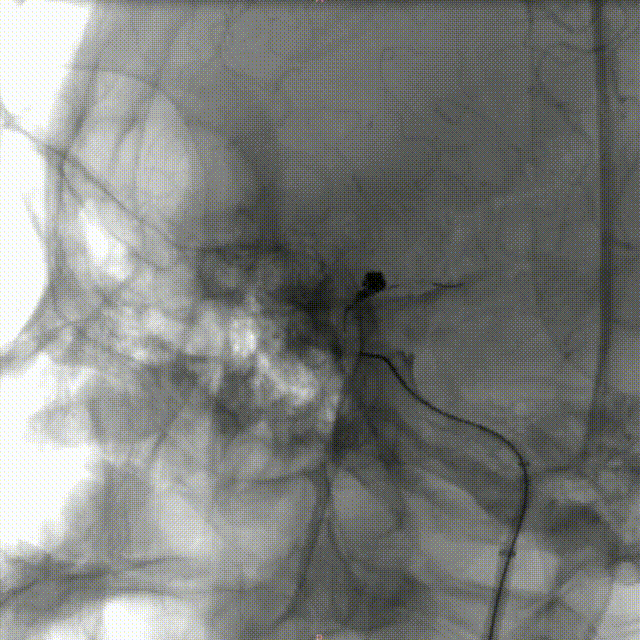
术后即刻影像:
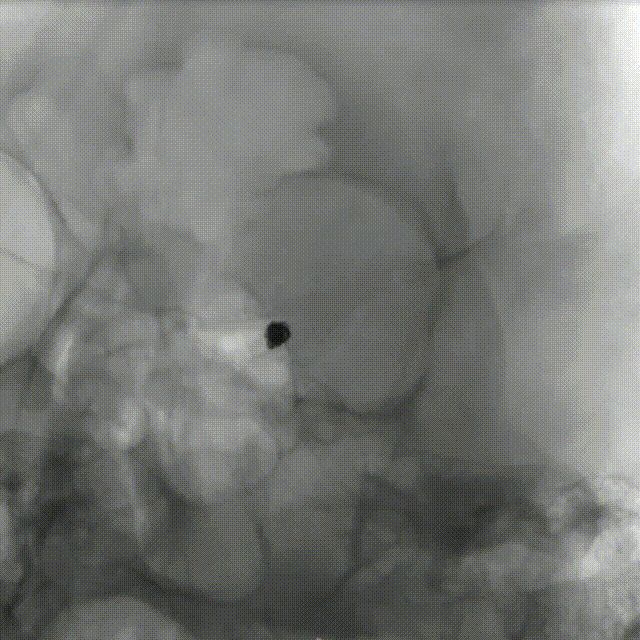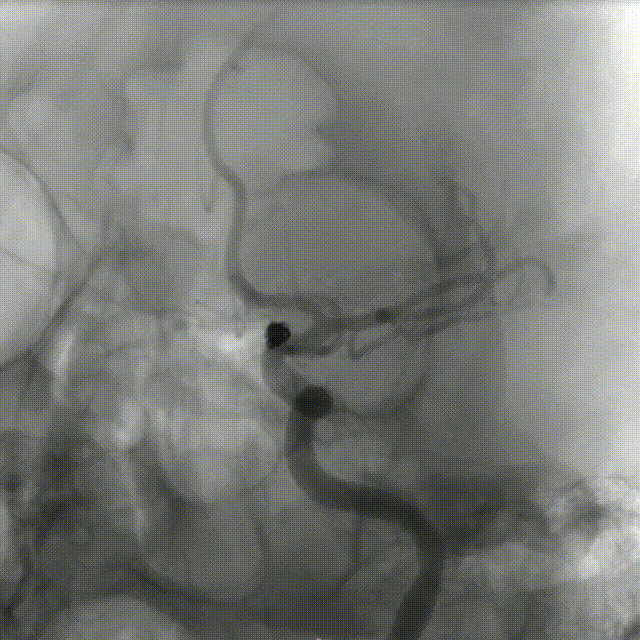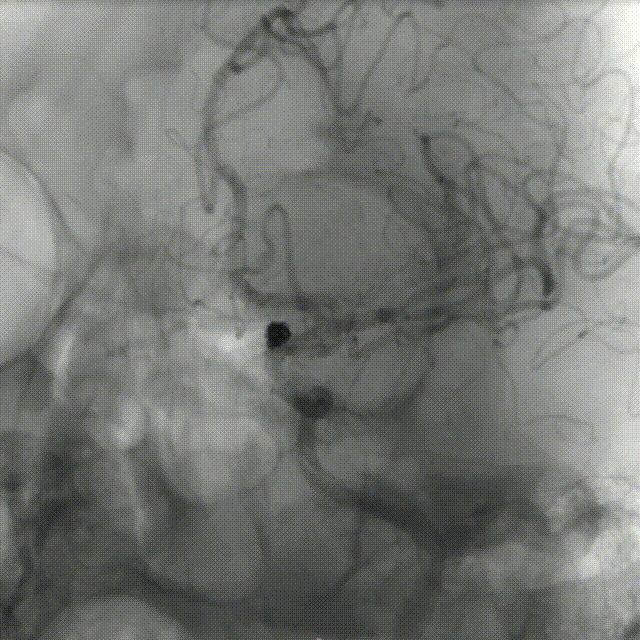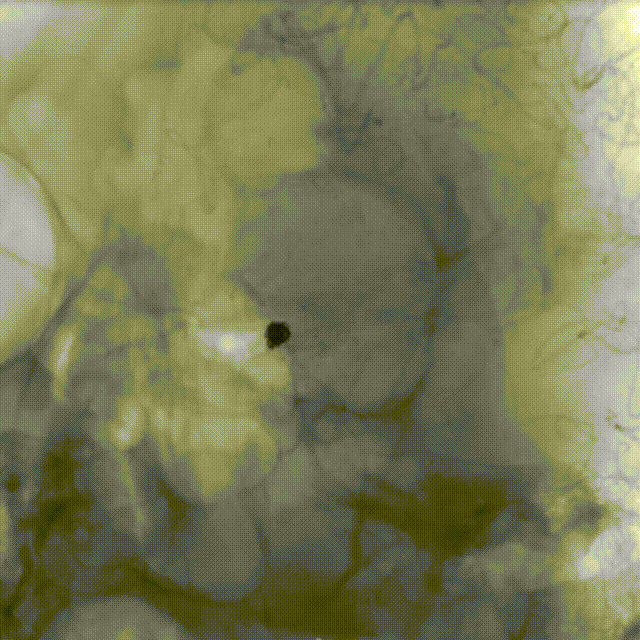
术者简介
韩世波
云南省大理白族自治州人民医院
副主任医师
大理州人民医院脑卒中中心外科组负责人
毕业于解放军第三军医大学,曾到解放军昆明总院,第一军医大学南方医院进修学习
云南省医师协会《介入医师分会》第一届委员会委员
云南省医师协会《神经外科医师分会》第二届委员会委员
云南省医师协会《神经介入专业委员会》委员
大理州医学会卒中学会分会第一届委员会副主任委员
![]()
点击或扫描上方二维码
查看更多“介入”内容







