通讯作者:暴向阳,段炼
作者单位:解放军总医院神经外科医学部
REF: Guo Q, Pei S, Wang QN, et al. Risk Factors for Preoperative Cerebral Infarction in Infants with Moyamoya Disease [published online ahead of print, 2023 Jun 14]. Transl Stroke Res. 2023;10.1007/s12975-023-01167-z. doi:10.1007/s12975-023-01167-z
PMID: 37314678

介 绍
方 法
01
研究设计
02
病人的选择
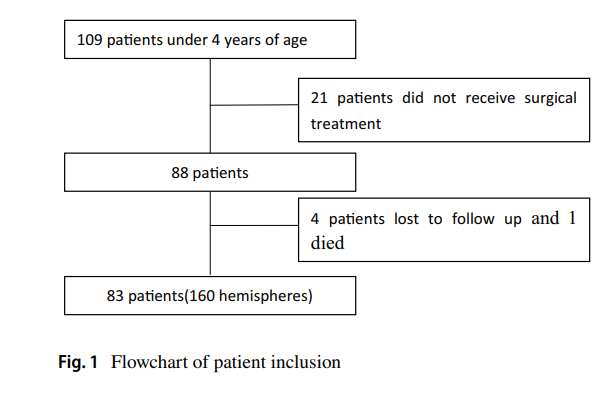
2005年4月至2022年7月,83例年龄<4岁接受EDAS治疗的烟雾病患者被纳入本研究。在研究期间,21例患儿因监护人拒绝未行手术治疗,4例失访,1例死于脑出血。
03
研究方案
04
影像学评估
梗塞的诊断根据每次研究中大脑半球的MRI结果。梗死定义为在T2加权像和弥散加权像上表现为高信号,而在表观弥散系数像上表现为显著低信号。根据先前提出的MRA评分系统,根据颈内动脉、大脑中动脉、大脑前动脉和大脑后动脉水平部的闭塞程度以及这些动脉远端分支的信号对手术半球进行评分。总MRA评分从0(正常)到10(最严重)。评分分为4个等级。MRA等级1-4的MRA评分分别为0-1、2-4、5-7、8-10。且该方法对应的分期分类与常规血管造影结果一致,具有较高的灵敏度和特异度。用上述方法识别的MRA1级相当于血管造影分级的I级和II级,2级相当于III级,3级相当于IV级,4级相当于V级和VI级。这些MRA评分可用于评估手术干预的效果,观察治疗后血管造影的变化。
05
统计分析
83例4岁以下婴幼儿中,160个大脑半球根据术前是否存在梗死分为非梗死组(n=34)和梗死组(n=126)。梗死组又分为确诊时梗死组(n=60)和等待手术时梗死组(n=66)。分析各组患者的临床特征和影像学检查结果。分类变量以计数和百分比表示,连续变量以均数和标准差表示。随后,我们建立了术前脑梗死的logistic回归模型,包括初始基线临床和影像学变量的结果。在多因素logistic回归模型中,P<0.05被认为是显著的。采用受试者工作特征(ROC)曲线确定与术前梗死危险因素显著相关的参数的最佳截断值。以约登指数产生的最高灵敏度和特异度作为截断值。
结 果
01
病人的特点
图1显示了纳入患者的流程图。在109例4岁以下的患者中,26例被排除。21例未行手术治疗,4例失访,1例死亡。因此,83例患者共160侧大脑半球被评估(126侧脑梗死,64侧为女性;确诊脑梗死患者60侧大脑半球,女性32侧;等待手术时脑梗死66侧,女性32侧)。表1显示了儿童患者的特征。所有手术侧脑梗死患者的年龄为(2.17±0.83)岁(范围0.38~3.14岁)。随访时间0.24~15.1年,平均(5.73±3.83)年。4例烟雾病综合征的患者,累及8个大脑半球。

02
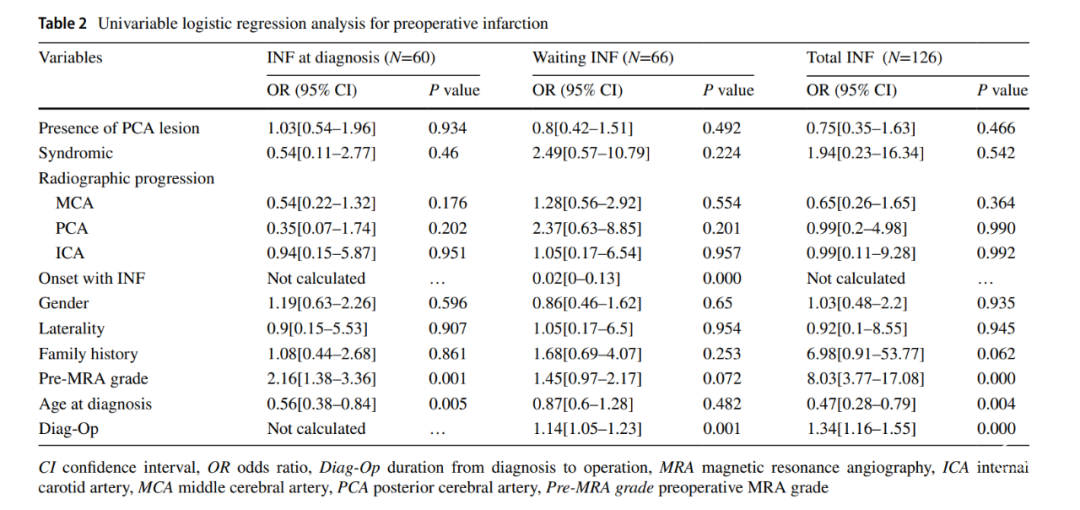
单因素Logistic回归分析
03
多变量Logistic回归分析
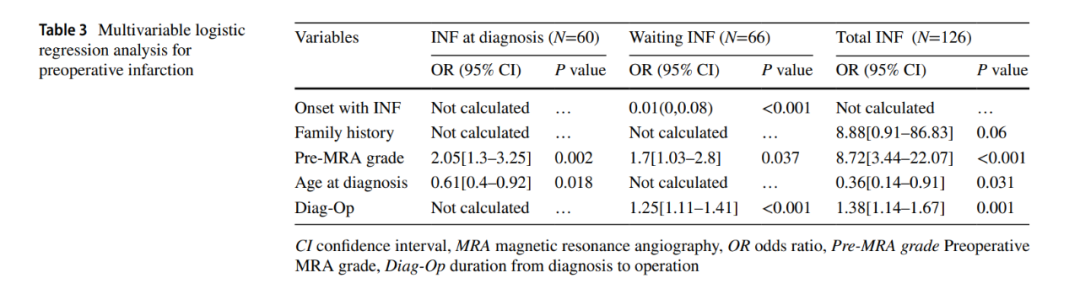
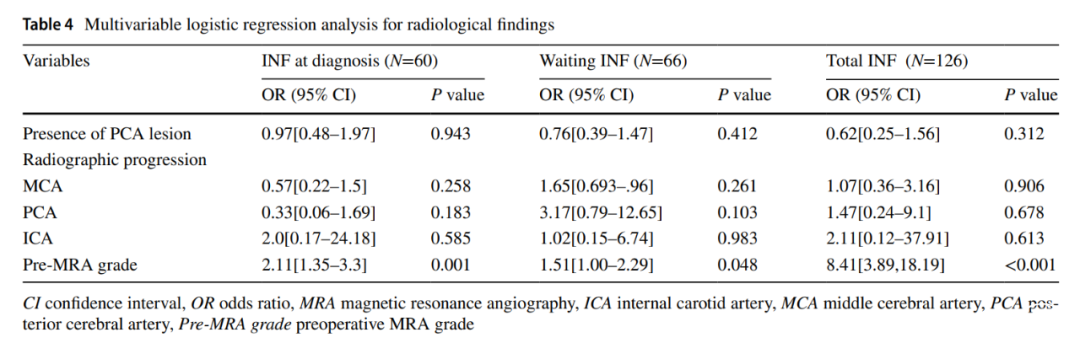
在多因素logistic回归模型中,我们将P<0.1的所有单因素变量纳入分析。多因素logistic回归分析显示,术前MRA分级较高(OR,2.05[95%CI,1.3~3.25],P=0.002;表3)和诊断时年龄较小(OR,0.61[95%CI,0.4~0.92],P=0.000)是诊断时发生梗死的预测因素。进一步回归分析显示,首发梗死(OR,0.01[95%CI,0~0.08],P<0.001;表3)、较高的术前MRA分级(OR,1.7[95%CI,1.03-2.8],P=0.037)和较长的诊断至手术等待时间(OR,1.25[95%CI,1.11-1.41],P<0.001)是等待手术期间发生梗死的危险因素。同样,多变量logistic回归分析显示,家族史(OR,8.88[95%CI,0.91~86.83],P=0.06;表3)、较高的术前MRA分级(OR,8.72[95%CI,3.44-22.07],P<0.001)、较年轻的诊断年龄(OR,0.36[95%CI,0.14-0.91],P=0.031;表3)和较长的诊断至手术等待时间(OR,1.38[95%CI,1.14~1.67],P=0.001;表3)是术前总梗死的危险因素。我们进一步对影像学结果进行了多变量logistic回归分析。术前MRA分级对诊断时梗死(OR,2.11[95%CI,1.35-3.3],P=0.001;表4)、等待时梗死(OR,1.51[95%CI,1.00~2.29],P=0.048;表4)和总梗死(OR,8.41[95%CI,3.89~18.19],P<0.001;表4)有较好的预测作用(p<0.001)。
04
接受者工作特征(ROC)曲线
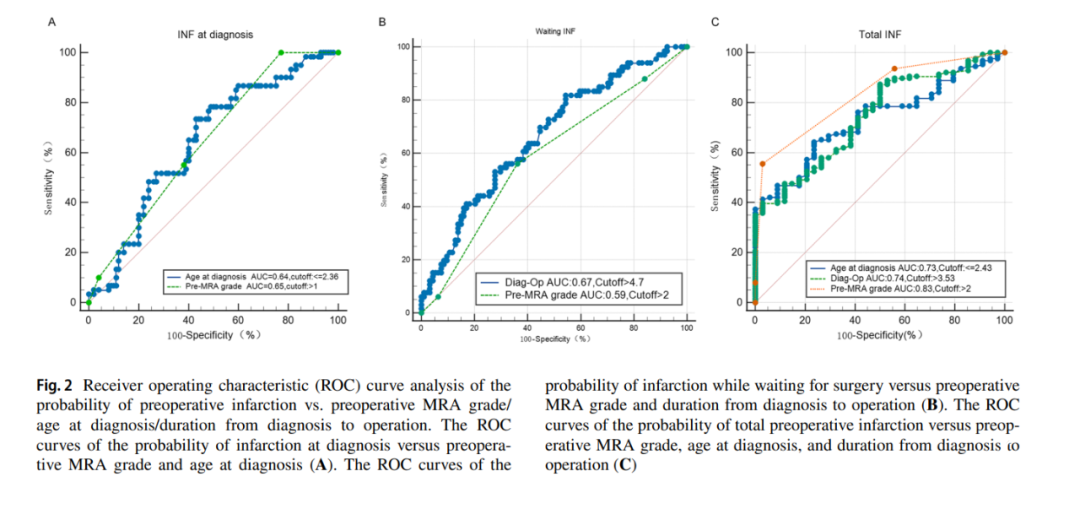
讨 论
01
手术时机
尽管积极的外科血运重建有助于减少成人TIA的发生频率和脑梗死的风险,并改善术后日常生活活动能力(ADL)和神经认知功能的远期预后,仍然有相当数量的4岁以下儿童仍表现出术前脑梗死的征象。Kim等人的研究显示,术前脑梗死的发生率在术后脑梗死组中较高,一些研究提示急性缺血患者应在事件发生8周后进行旁路手术。将手术时间推迟8周可能会减少术后梗死。但也有研究表明,早期手术可减少婴幼儿烟雾病患者的等待期间脑梗死,且不增加术后脑梗死发生率。手术的最佳时机尚不清楚。由于婴儿烟雾病的首发症状性卒中和快速进展被认为是不良结局的主要相关因素,因此应更加关注等待期间发生的梗死。
在我们的研究中,我们发现从症状出现到手术的间隔时间超过3.53个月是术前总梗死的危险因素。当两脑半球均受烟雾病影响且术前MRA分级相似时,对侧手术时间较初次手术明显延迟3个月。因此,对侧手术的等待时间可能对术前梗死有更大的影响。此外,对侧手术的时机也不容忽视。因此,我们建议3岁以下双侧MRA分级相同的婴儿应在诊断烟雾病3.53个月内完成双侧手术。
02
术前MRA分级
MRA目前被普遍用作高危婴儿烟雾病的筛查工具,因为它提供了准确的诊断结果,而没有传统血管造影相关的辐射风险。狭窄和闭塞改变的严重程度可以用MRA评分来评估,该评分与铃木分级相对应。在多变量logistic回归模型中,较高的术前MRA等级是诊断时、等待手术时和术前总梗死的危险因素,提示术前MRA分级较高可能进展迅速。这一结果在单独的影像学多变量logistic回归中也得到了证实,进一步强调了MRA对梗死的预测意义。我们的研究与之前的几项研究一致,即儿童烟雾病的疾病进展迅速,导致术前梗死和不良临床结果,尤其是3岁以下的患者。因此,我们建议术前MRA分级(>2),诊断时年龄小于2.43岁的儿童患者应尽早手术。
03
诊断年龄
04
家族病史
05
局限性
本研究有一些局限性。首先,本研究采用了相对较小的患者队列和回顾性研究设计。在此外,样本量相对较小,变量在多变量分析中受到限制。其次,所有患者均为中国人,来自一个单中心。因此,研究结果不能外推到其他族群。最后,由于我们医院是三级转诊中心,一些患者转诊到我们医院时,诊断明显延迟,神经功能明显恶化。因此,不同患者的手术时间各不相同。手术时机的显著差异也可能导致结果的偏差。
结 论
值得注意的是,急性脑梗死在4岁以下婴幼儿烟雾病中较为突出,也是导致不可逆神经功能缺损,尤其是术前脑梗死,甚至死亡的原因。假设各种因素影响术前脑梗死,它们可能是独立的,也可能是相互作用的。因此,在整个治疗过程中,尤其是有家族史、术前MRA分级较高、诊断至手术时间>3.53个月、诊断时年龄<3岁的患儿,需要仔细观察、充分的危险因素管理和最佳的手术时机评估,以防止术前脑梗死的发生,改善长期预后。
第一作者简介
郭清保 副主任医师
解放军总医院神经外科医学部
二年级博士研究生,神经外科副主任医师,主要从事神经外科基础和临床研究
第一作者发表SCI及核心期刊论文30余篇,其中SCI 5篇,单篇最高6.9分(中科院1区)
副主编著作1部,承担及参与省部级及军队课题2项
目前兼任中国医学教育协会神经外科专业委员会委员、陕西省神经外科学会神经危急重症分会常委兼秘书
裴松涛 主治医师
解放军总医院神经外科医学部
毕业于河北医科大学,现任解放军总医院神经外科医学部派驻第五医学中心主治医师,北京市医师协会神经外科分会会员
以共同第一作者发表论文一篇,参与发表论文多篇
王倩楠 主治医师
解放军总医院神经外科医学部
主要从事脑血管疾病尤其是烟雾病的临床诊疗及基础研究
截止目前以第一作者及共同第一作者发表SCI论文11篇,单篇最高影响因子13.654分,累积影响因子54.363分
主持及参与国家自然科学基金2项、北京市首都特色临床重点课题一项
通讯作者简介
暴向阳 副主任医师
解放军总医院神经外科医学部
主要从事缺血性脑血管病的外科治疗
中国微循环学会转化医学专委会委员,中国老年保健协会神经外科学分会委员,北京市医学会神经外科分会颅底外科学组委员
在国内较早开展烟雾病的手术治疗,在《Stroke》《J Neurosurg》《Journal of Neurology, Neurosurgery & Psychiatry》等杂志上发表多篇烟雾病临床论著,参与起草了《烟雾病治疗中国专家共识》,承担国家自然科学及北京市课题各1项,第一作者/通讯作者发表SCI论著17篇,累计影响因子>80分
享受军队技术人才三类津贴,先后获得军队医疗成果一等奖和军队科技进步一等奖
段炼 主任医师
解放军总医院神经外科医学部
主任医师,教授,博士生导师,专业技术三级
国务院政府特殊津贴和军队一类岗位津贴获得者,全军神经外科专业委员会副主任委员,中央军委保健委专家,北京神经科学学会付理事长,北京医学会神经外科委员会常委
长期从事脑血管病及脑肿瘤的诊断治疗、临床教学及科研工作。在国内率先系统开展烟雾病的诊断治疗,到目前为止共完成烟雾病颅内外血管重建手术10000余例,并收集了完整的临床资料和生物样本,疗效居世界先进水平
第一或通讯作者发表相关论文166篇,其中发表于《Stroke》等SCI杂志论文共45篇,总影响因子168.277分
承担国家自然基金、北京市首发基金重点项目、后保部重大军事专项、军委科技委重点课题、国家重点研发计划等课题14项,总研究经费2000余万元
主编出版了第一部《烟雾病》中文专著,牵头编写了《烟雾病治疗的中国专家共识》,参编中文教材2部
“烟雾病的基础与临床研究”于2012年获军队医疗成果一等奖;有关“缺血性脑损伤的诊断治疗的研究”2020年再获军队科技进步一等奖;2014年获得新华网首届“中国好医生”称号,获得科普创新奖;2019年获白求恩精神研究会白求恩式好医生奖;2019年获解放军总医院优秀博士生导师奖;连续五年入选《中国名医百强榜》缺血性脑血管病TOP10;荣立三等功三次
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、AiBrain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。













