

扫描左侧二维码
进入微创神通品牌专区

前言
颅内大血管(颈内动脉、大脑中动脉M1段)闭塞引起的急性缺血性卒中患者,时间窗内(前循环6h)行机械取栓已成为国内外指南的强烈推荐之一(Ⅰ类推荐,A级证据),被五大临床试验结果证实。对于大脑中动脉远端分支闭塞,如M2、M3闭塞引起的急性脑梗死是否适合机械取栓,指南给出的意见是“机械取栓术可能是合理的”。
Neurohawk取栓支架可全身显影,全系兼容0.021in微导管,复合网孔设计可适应嵌合各种血栓,在迂曲的血管中展现良好的贴壁性和优秀的径向支撑力。
本期由中山大学孙逸仙纪念医院的杨新光、徐永腾、李晨光带来的NeuroHawk取栓支架在AIS并发症中的补救应用(左侧大脑中动脉M2段闭塞取栓),展示了Neurohawk取栓支架的良好性能。

01
01
患者女性,82岁。
主诉:突发右侧肢体无力7小时入院。
现病史:患者入院前7小时突发右侧肢体无力,摔倒在地,伴右嘴角流涎、口角向左歪斜,并言语不清、懒言少语,急诊就诊我院。
既往史、个人史:发现血压升高7年,最高血压不详,具体用药不详;曾因腰椎外伤行手术治疗;4年前曾行心脏起搏器植入术。否认吸烟、饮酒嗜好。
02
查体:体温:36.5℃,脉搏:62次/分,呼吸:20次/分,血压:162/105mmHg。神志嗜睡,双侧瞳孔D=2.5mm,对光反射迟钝,右侧鼻唇沟变浅。四肢肌张力正常,右侧肢体肌力2级,左侧肢体肌力4级,右下肢病理反射(+),脑膜刺激征阴性。
NIHSS 10分(意识3分,面瘫1分,肢体运动4分,语言1分,构音1分)。
02
术前辅助检查
颅脑CT左侧颞叶稍低密度改变;术前CTA:左侧大脑中动脉起始处闭塞可能。


辅助检查:CTP:rCBF<30%体积为19.1ml,Tmax>6s体积为186ml,Mismatch体积为166.9ml,存在明显缺血半暗带区域。

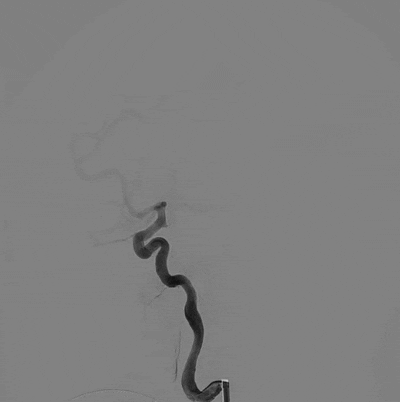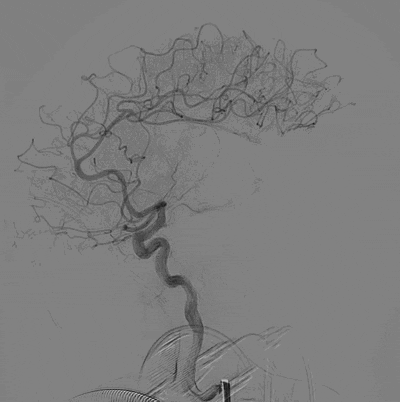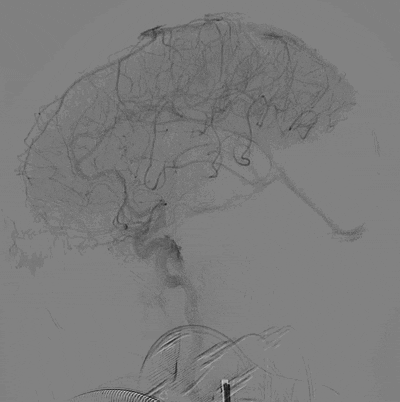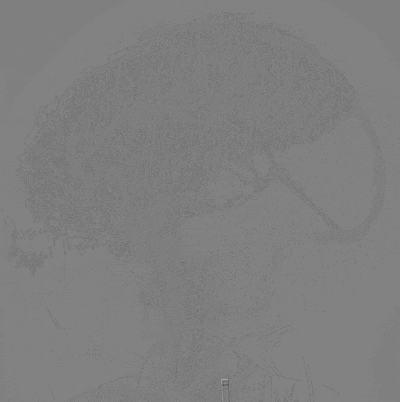
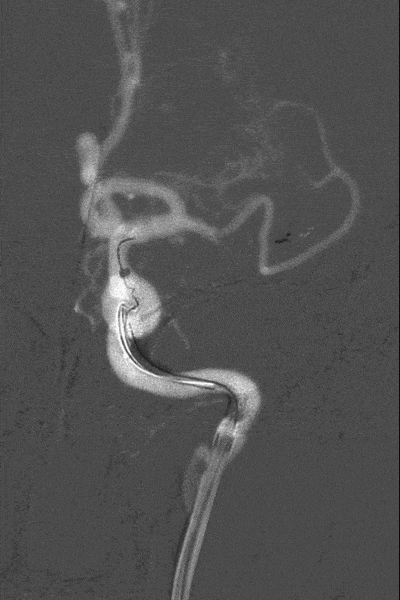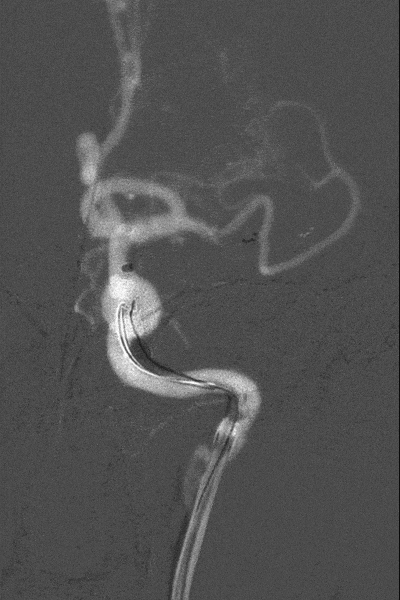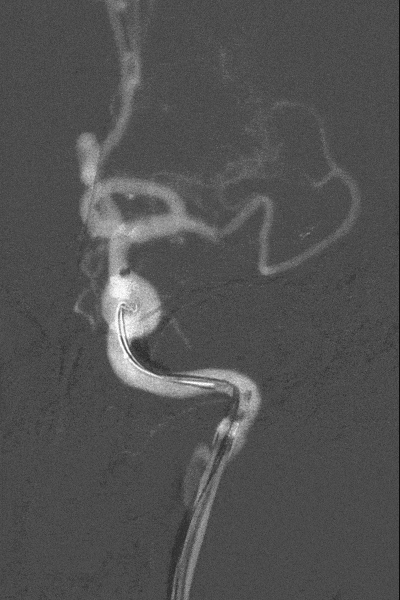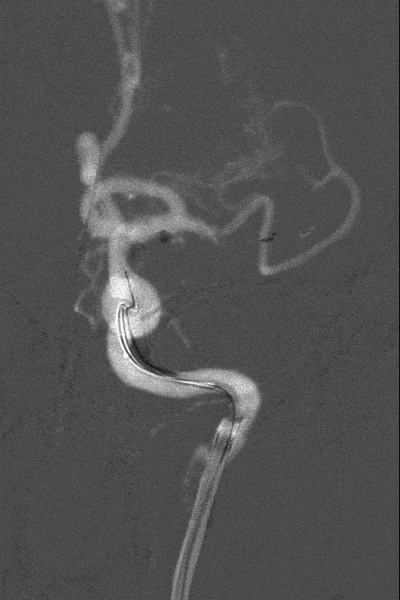
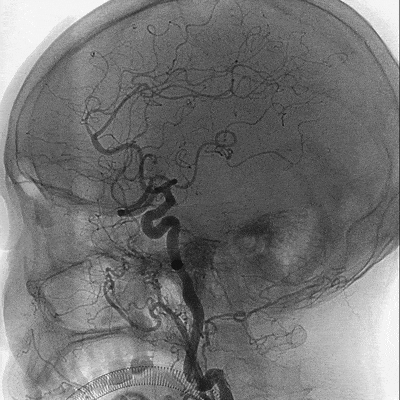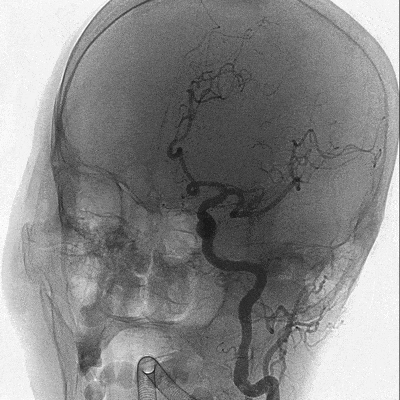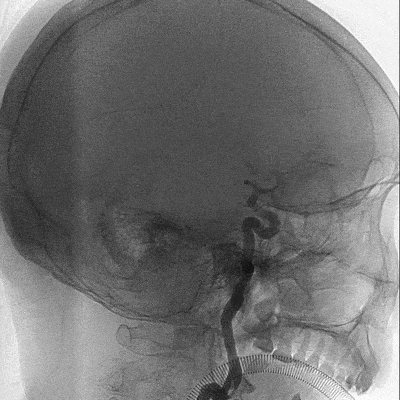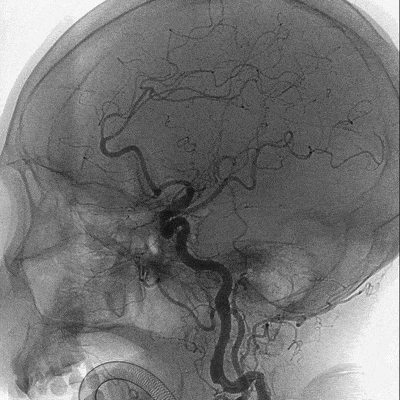
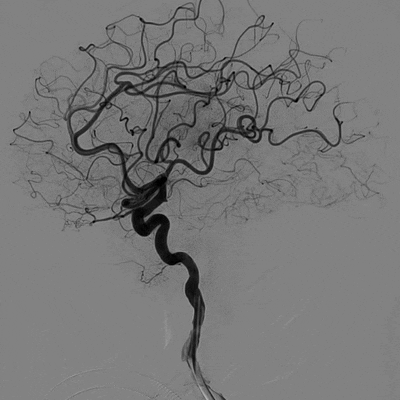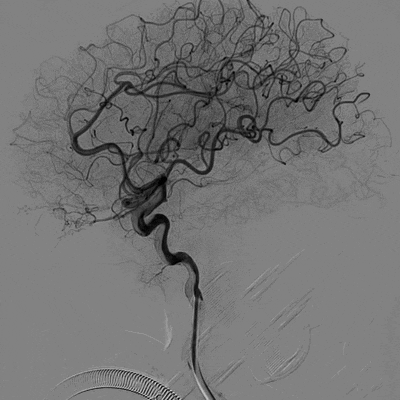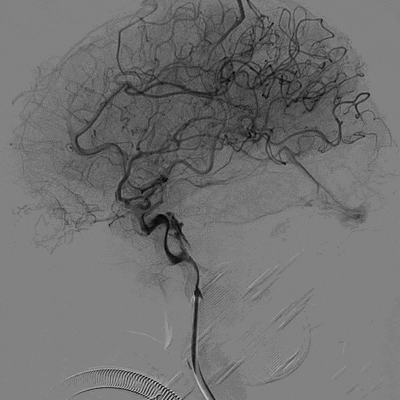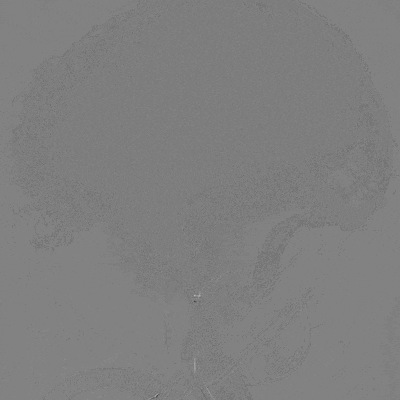
造影结果:Ⅲ型弓,路径迂曲,左侧大脑中动脉早分叉,左侧MCA优势下干闭塞,病变处成角明显。
主动脉弓造影。

左侧颈内动脉正位造影—左侧MCA下干闭塞。
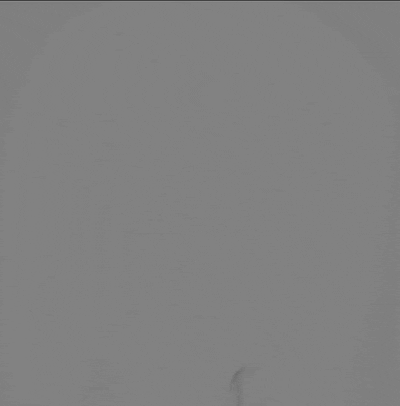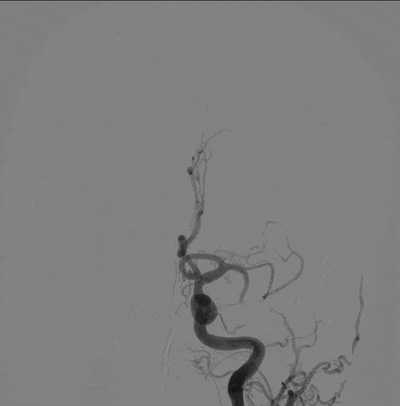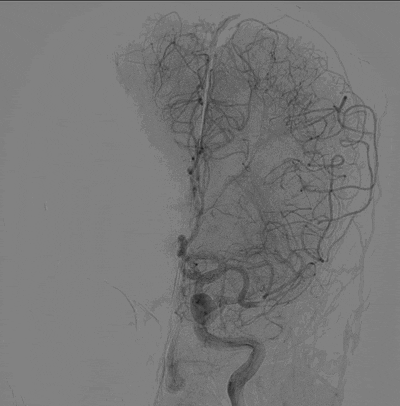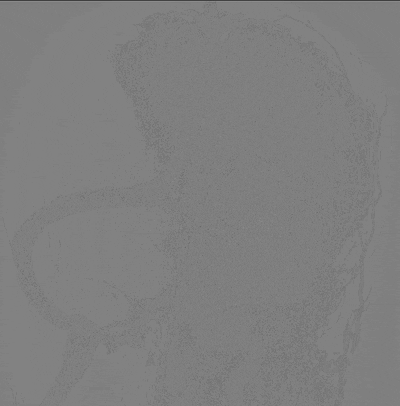

左侧颈内动脉侧位造影。
03
初步诊断:
1、急性脑梗死
2、左侧大脑中动脉闭塞
3、原发性高血压
4、心脏起搏器植入术后
手术难度与风险评估:
患者高龄,路径迂曲,病变处成角明显,临床病史结合闭塞处造影形态考虑栓塞可能性大,为提高首次再通率,需注意建立稳定取栓通路,并使用支架联合中间导管的SWIM技术减少栓子逃逸,尽量缩短开通时间。
治疗预案:
患者急性缺血性脑卒中诊断明确,晚时间窗入院,完善CT+CTA+CTP检查明确存在血管内治疗指征,全麻后予急诊血管内治疗。
术中涉及器械
导引导管:8F Guiding
中间导管:5F 125cm中间导管
微导管:Rebar-18
微导丝:Traxcess 0.014inch 微导丝
取栓器:6mm*30mm取栓支架 /
4mm*25mm NeuroHawk取栓支架
04
1
建立通路:
8F导引导管+多功能管置入左侧颈内动脉。
建立三轴系统,8F导引导管置于ICA颈段,中间导管置于ICA海绵窦段,微导管选择M2下干。
微导管到位,微导管冒烟局部造影剂滞留,微导丝再次送入微导管内超选远端后,将微导管继续送远。

2
6mm*30mm取栓支架释放后造影可见左侧MCA下干部分分支区域造影剂未染色,考虑支架释放效应阴性。

3
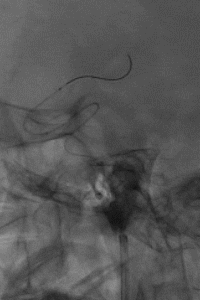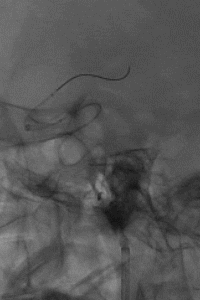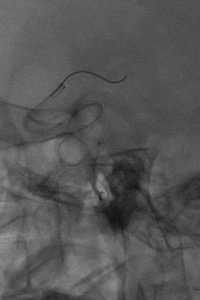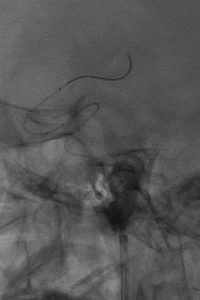
支架锚定下将中间导管送至左侧MCA近端,取栓回拉支架导丝过程中发现阻力明显,支架后撤一半距离后发现支架与连接导丝断裂,支架意外解脱。
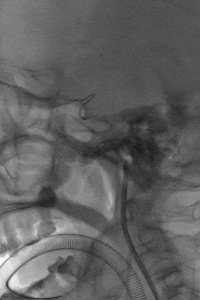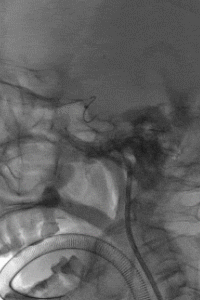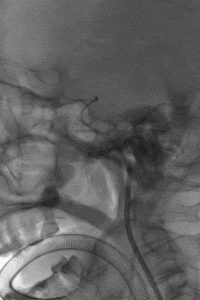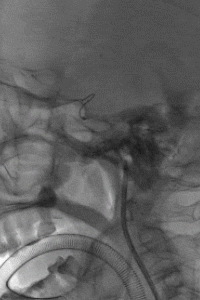
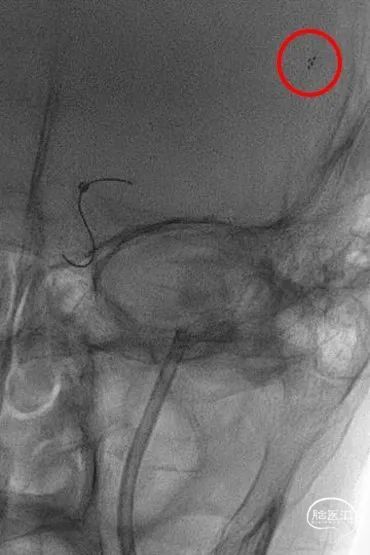
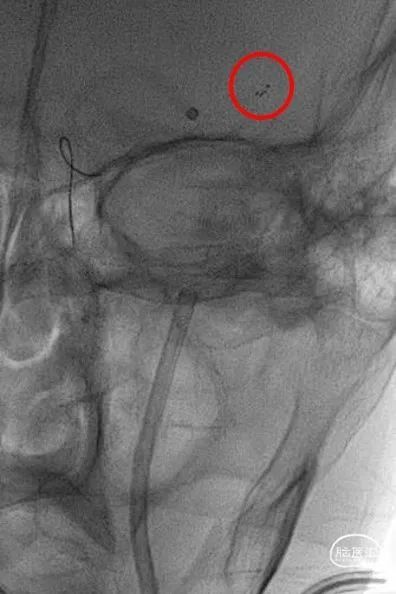
4
权衡风险及获益后,拟利用微导管配合微导丝通过支架近端后利用球囊或其他取栓器对意外解脱的支架进行再捕获。当微导丝通过解脱支架近端时发现微导丝与解脱支架已部分缠结,回退导丝时支架可移动,故将中间导管送至颈内动脉末端,并成功将解脱支架回拉至中间导管内。
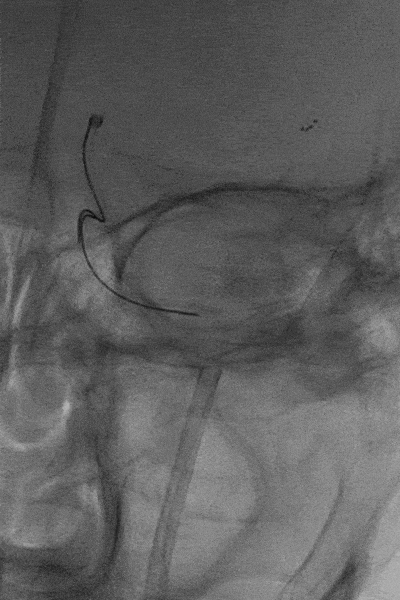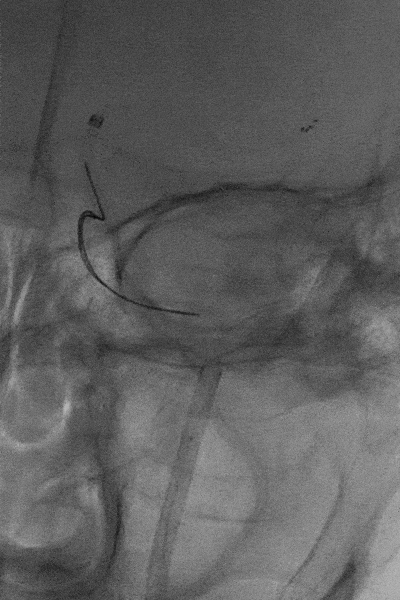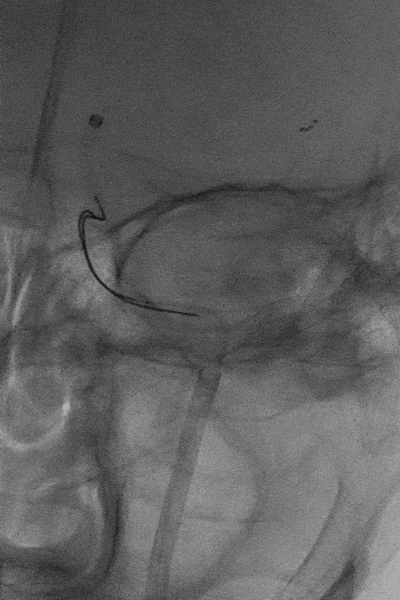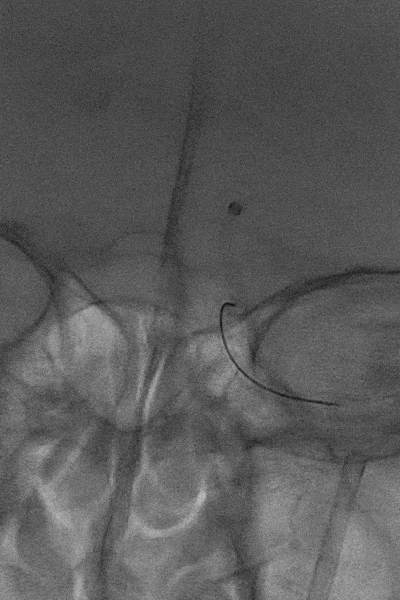
5
微导丝缠结后取出体外的支架。

6
再次造影后发现左侧MCA优势下干仍闭塞,未见造影剂渗出改变。拟更换采用ADAPT技术进行取栓治疗。在微导丝、微导管、中间导管同轴情况下,将中间导管送至闭塞近端,无回血后连接负压撤出体外。
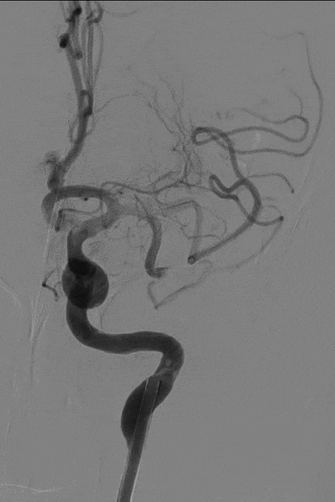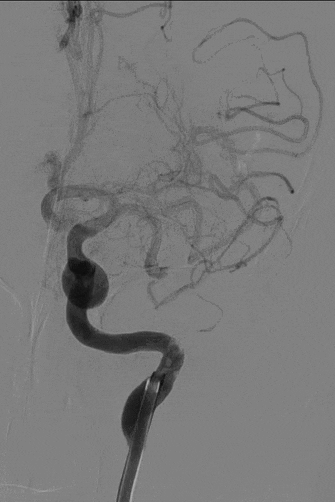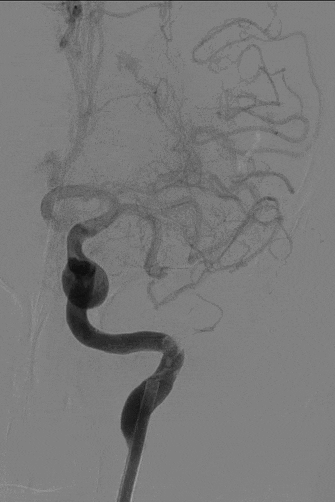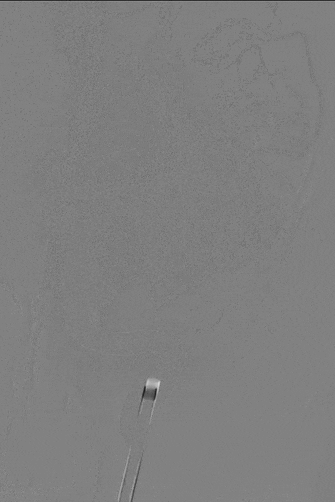
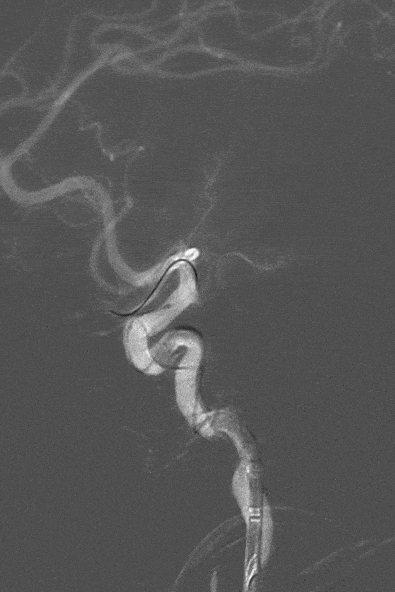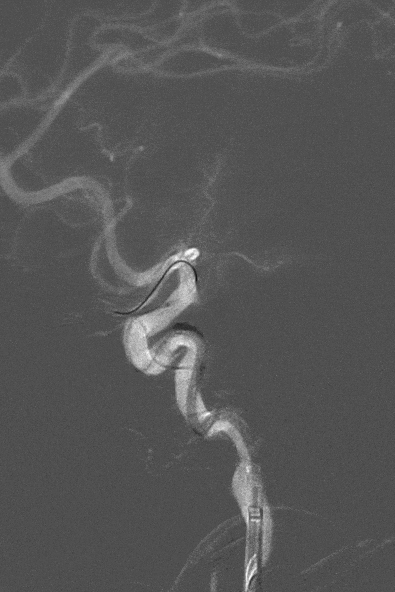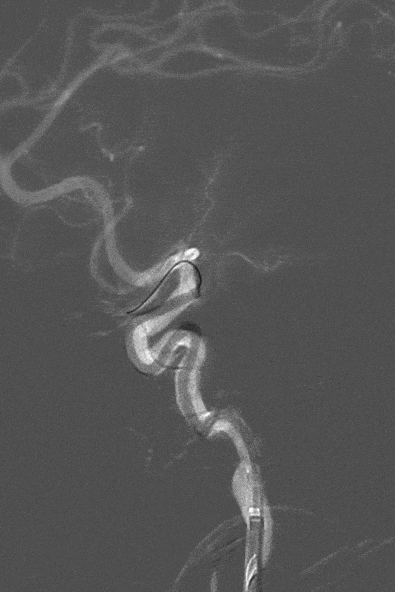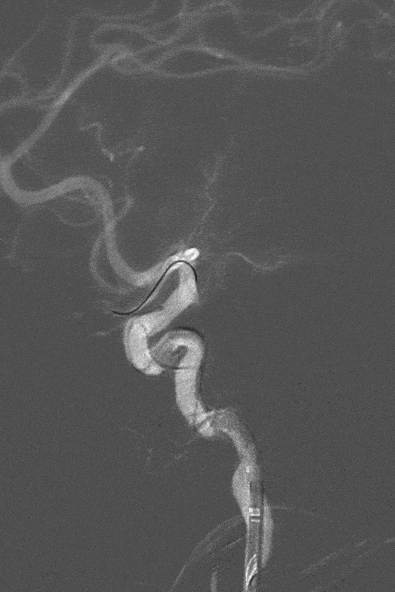
7
直接抽吸后血管仍未再通。选择4mm*25mm NeuroHawk取栓支架与中间导管配合取栓治疗一次。NeuroHawk支架全身显影,独有的复合网孔设计可提高支架对不同尺寸、不同性质血栓的捕捉。
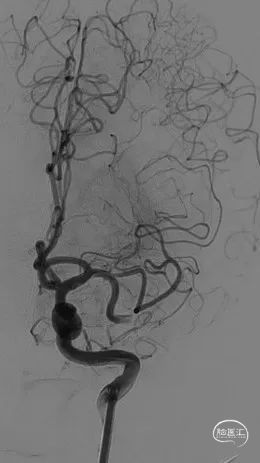
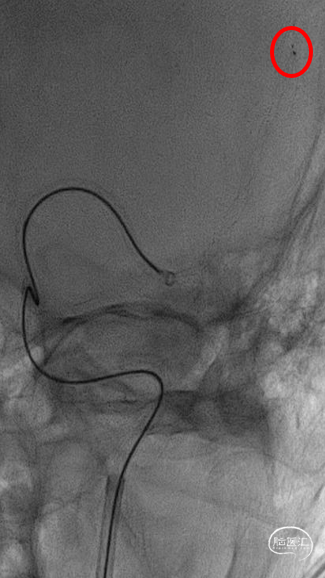
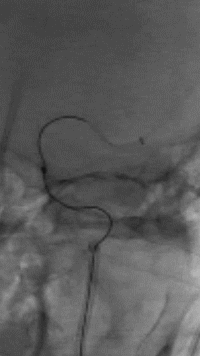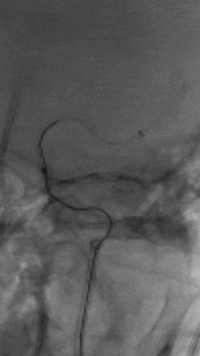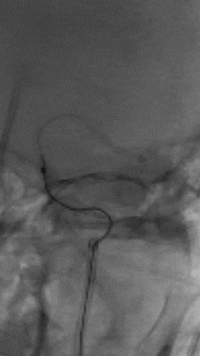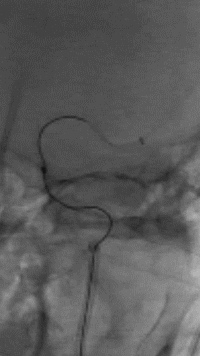
8
取栓后血管再通,mTICI分级3级。左侧MCA下干局部充盈缺损,考虑血管损伤或残留血栓可能,观察15分钟后局部血管及前向血流分级同前,遂结束手术。

术后复查CT可见左侧外侧裂、颞叶局部高密度改变,并逐渐吸收。左侧颞叶、顶叶散在低密度梗死灶。
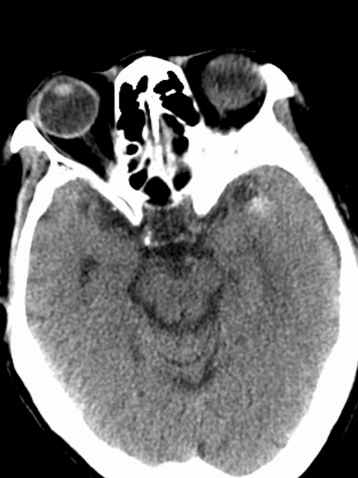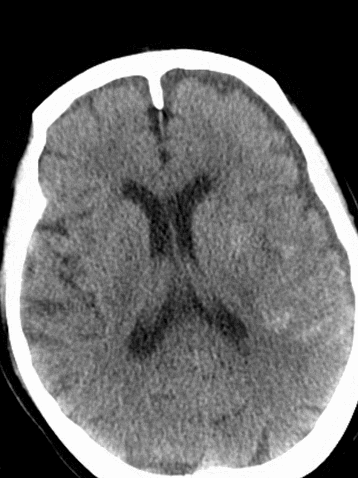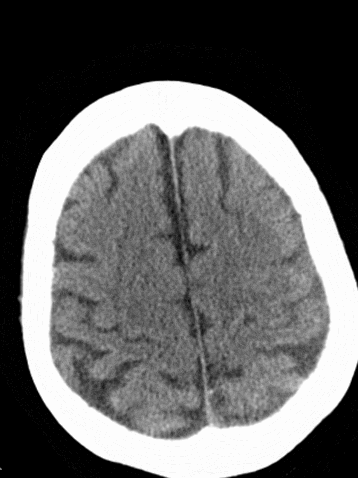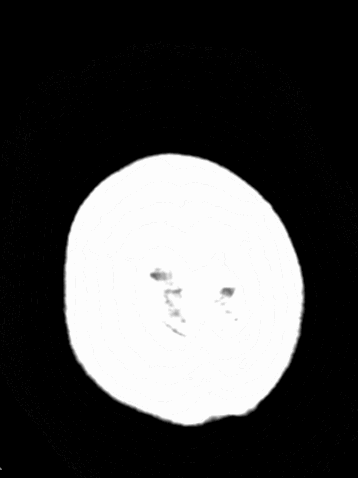
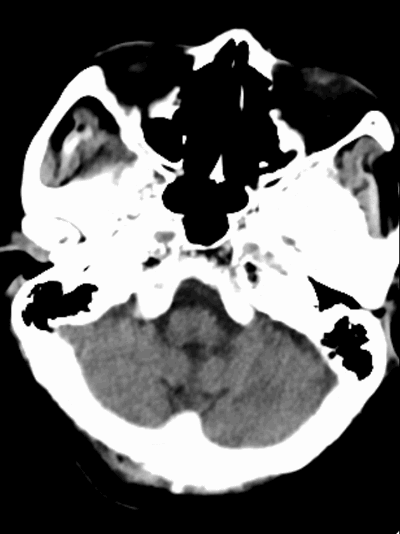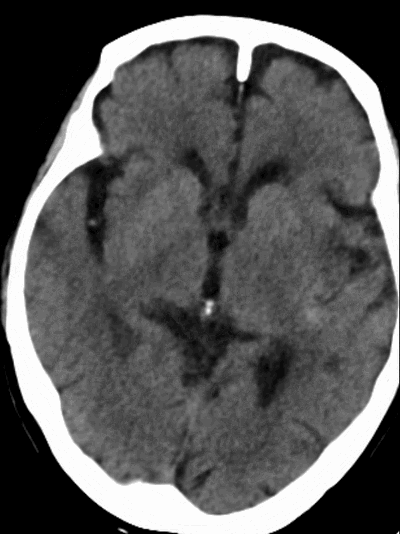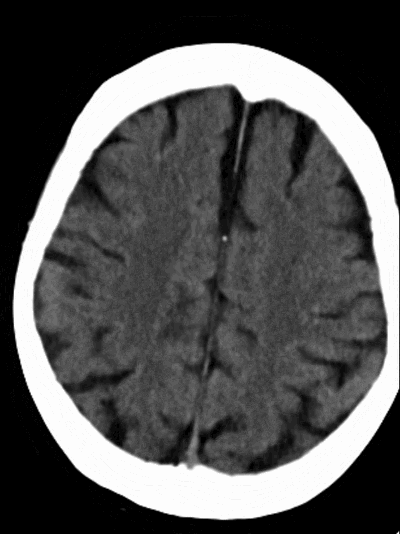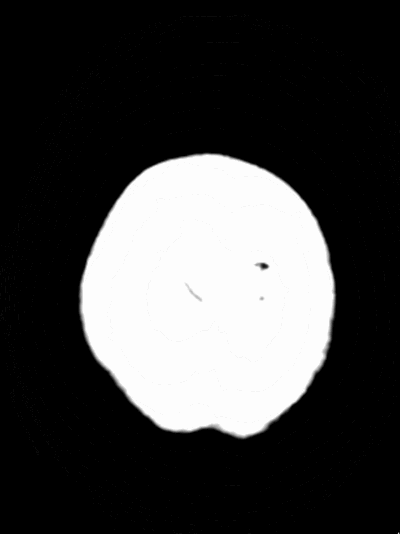
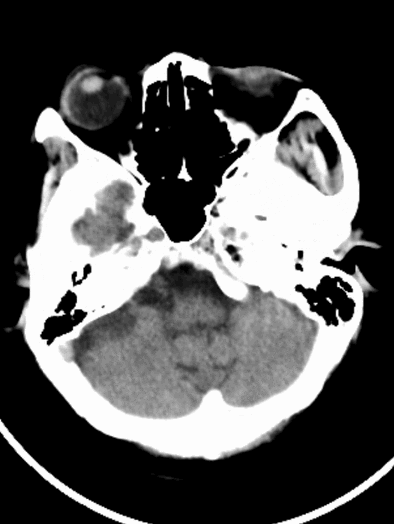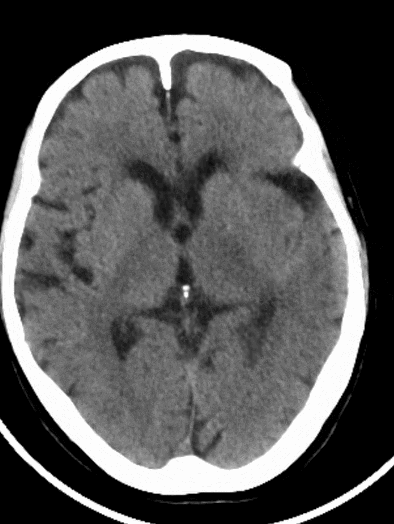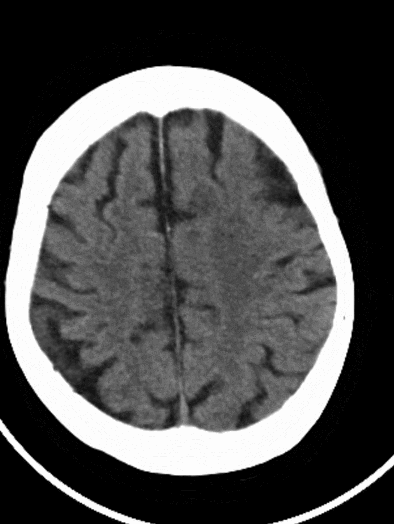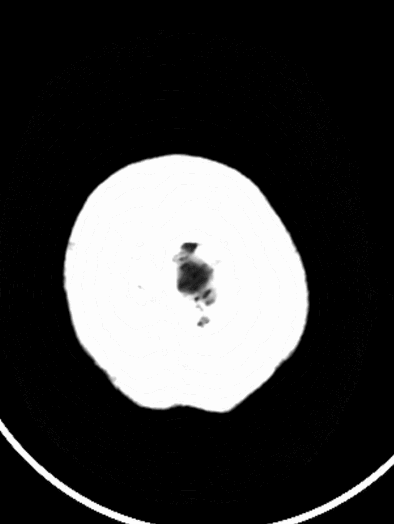
术后1天
术后5天
术后10天
术后CTA,左侧MCA血流通畅,局部血管充盈缺损改变已消失。

术后心脏彩超提示节段室壁运动异常伴左室心尖血栓可能。心电图可见心房颤动。予利伐沙班 15mg qd 抗凝治疗。


治疗体会
支架意外解脱的发生率文献报告在0.66%–3.9%之间(非随机对照研究中)。其主要危险因素包括支架结构(一代支架容易发生)、取栓次数(取栓次数增加导致器械疲劳)、病变血管迂曲钙化、狭窄。
分型包括TypeA:支架解脱点后的支架解离;TypeB:支架解脱点前的支架解离,TypeB型支架尾端形态改变,支架金属丝解离分散贴壁,增加再捕获难度。


处理需注意支架取出可能引起血管穿孔、夹层及严重痉挛等,可选择保留支架在原位,球囊扩张、动脉内替罗非班治疗(血管通畅时),或使用圈套装置、手动抽吸、第二个取栓装置或微导丝进行再捕获。
取栓支架意外解脱是取栓装置相关罕见并发症。
支架意外解脱与较多的取栓次数相关,且会导致sICH和不良结局显著增加。
考虑不同再捕获技术的风险-效益比基础上,可使用包括微导丝、取栓支架、圈套装置等缠结支架取出。
术者简介
杨新光
中山大学孙逸仙纪念医院
副主任医师,硕士研究生导师,神经科介入专业组组长
中国卒中学会神经介入分会青年委员、中国卒中学会国际介入培训学院青年导师、广东省医学会脑血管病分会青委会副主任委员、广东省医学会介入医学分会神经介入学组副组长、广东省医学会脑血管病分会介入学组副组长、广州市医学会神经内科分会介入学组副组长
荣获2019年第五届“羊城青年好医生”等荣誉
徐永腾
中山大学孙逸仙纪念医院
主治医师,以放射性神经系统损伤及神经介入为研究方向,善于脑血管疾病、放射性神经系统损伤的诊治
以第一作者发表中英文论文多篇,主持、参与国家级及省级科研项目多项,担任广东省卒中学会会员、广东省基层医药学会脑血管病介入专业委员会委员、中国解剖学会人脑库研究分会会员
李晨光
中山大学孙逸仙纪念医院
主治医师,主要研究方向为脑血管病
2017年留院工作至今,从事神经系统疾病的诊疗工作,期间于“国家卫健委神经介入培训基地”进修神经介入技术
参与省市级和国家级科研基金多项,发表SCI及国内核心期刊论文多篇,担任广东省基层医药学会脑血管病介入专业委员会委员
-END-
点击或扫描上方二维码
查看更多“介入”内容











