脑卒中是中国第一位死亡疾病原因!

发病率: 每年1,500,000新发生脑卒中;
脑卒中引起的死亡:103.79/10万,占全国总死亡率的30%。
出血性脑卒中的疾病
一、自发性脑出血
只有不到20%可以生活自理
1、危险因素
(其中30%破入脑室系统)
周围血象白细胞增加和入院时体温增高
4、最初的治疗原则
颅内压增高:甘露醇、脑室引流
水肿:甘露醇、不主张使用激素
高血压:降至发病前或降低20%
5、血压控制
3、SBP >180 、 or MAP >130 mmHg,没有颅内压增高,静脉持续或间断使用降压药至:MAP 110 、 或160/90 mm Hg,每15分钟检查病人。
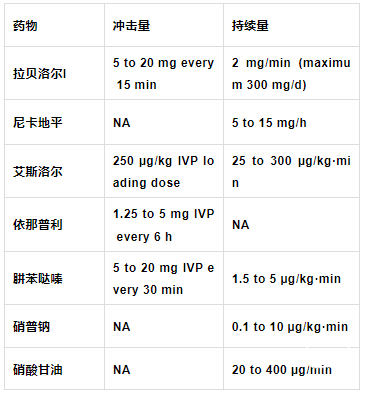
2015版AHA/ASA《自发性脑出血处理指南》解读[J]. 中华神经医学杂志, 2017, 16(1):2-5
7、手术方法
5、减压手术现有的资料太少,无法评价开颅减压手术对预后的效果。
延期开颅清除血肿效果不确定。深部血肿昏迷患者的开颅手术可能使预后更坏,不提倡使用。
9、再出血的预防
二、颅内动脉瘤
颅内多发性动脉瘤约占20%,以两个多见,亦有三个以上者。

1、自发性蛛网膜下腔出血
2、动脉瘤破裂后的临床表现
头痛;“裂开样”、“最剧烈”。
意识障碍。
神经功能障碍。
全身症状和并发症。

4、动脉瘤破裂的死亡率

5、SAH的病情分级
3级 嗜睡,或有局灶性神经功能障碍。
4级 昏迷,中度或重度偏瘫,可有早期去脑强直和自主神经功能紊乱。
6、【实验室检查】
2.腰穿脑脊液检查
有诱发脑疝的危险。只有在无条件做CT而病情允许的情况下,或CT检查阴性而临床又高度疑诊SAH时才考虑进行。
表2. CSF穿刺损伤出血和病理性出血的鉴别
| 鉴别要点 | 损伤出血 | 病理性出血 |
| 三管试验 | 逐渐变淡(个别无变化) | 均匀一致 |
| 放置试验 | 可凝成血块 | 不凝 |
| 离心试验 | 上层液无色 | 红色或黄色 |
| 潜血试验 | 阴性 | 阳性 |
| 细胞形态 | 正常、完整 | 皱缩(无特异性)出现含RBC的吞噬C |
| CSF压力 | 正常 | 常升高 |
3.脑血管造影
DSA 是检测动脉瘤的金标准 。费时、微创。A瘤在操作过程中有可能再次破裂,总的破裂率为1%~2%。造影后6 h内的破裂率为5%,高于预期破裂率。
若血管造影阴性,注意最初CT上出血的模式很重要。CT显示动脉瘤性出血的患者似乎是重复血管造影的最明确指征。
重复血管造影应遵循选择性原则,如第1次造影后有CVS或再出血,重复造影阳性率为0-22%(5%)。
2周后行第2次动脉造影的指征:
1)发现血管痉挛;
2)首次CT扫描显示动脉瘤样出血者;
3)蛛网膜下腔出血较少或较多,尤其是在SAH后4天内CT扫描发现大脑纵裂额叶底部大量出血时。
7、对自发性SAH病人急诊诊断程序
(一)院前保持呼吸道通畅,并维持有效循环,尽快将病人直接送到神经外科。
转院问题:如病人初诊送入不具备处理动脉瘤的医院,应尽快转入有条件处理动脉瘤的神经外科。
(二)SAH病人应尽快收入神经外科住院,不应门诊留观。
(三)入院后经病史采集,全面体检与神经系统检查后,尽快做好行全脑血管造影的准备,对合并高血压患者予以降压治疗并给予镇静治疗。
在病因治疗前后,对症治疗:降血压、降颅压、脱水、抗脑血管痉挛等措施,不可缺少。保持病人有效的呼吸循环至关重要。
神经介入治疗
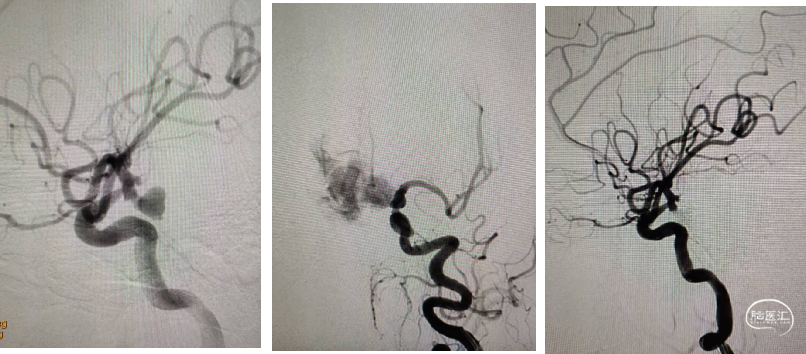
患者,女性,67岁,SAH

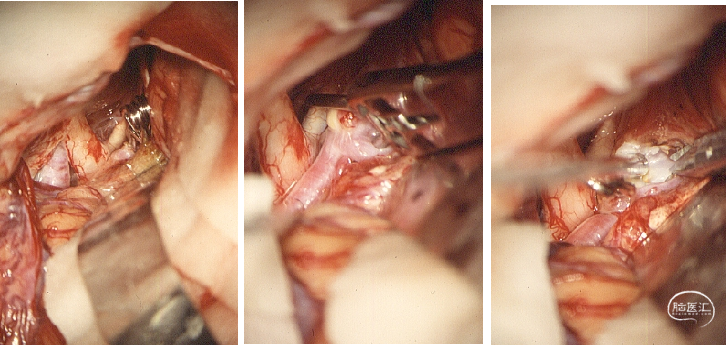
神经介入治疗:(动脉瘤的主流治疗方法)
及时、微创;
高龄、体弱、状况较差的患者尤为适合;
动脉瘤栓塞材料

急性蛛网膜下腔出血
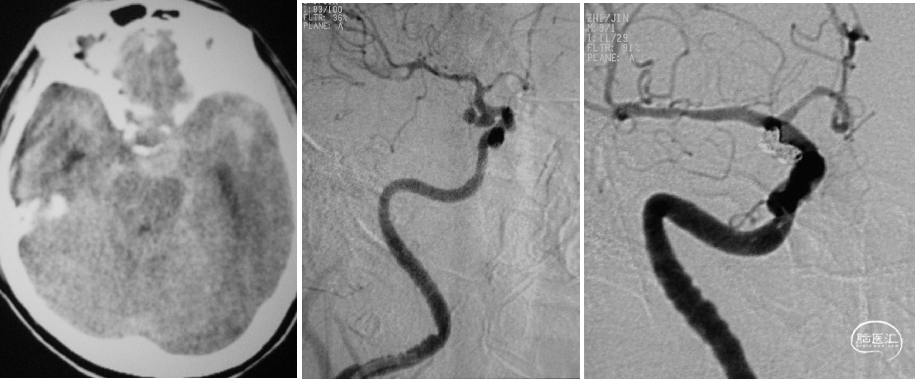



大脑中动脉瘤微导管保护栓塞


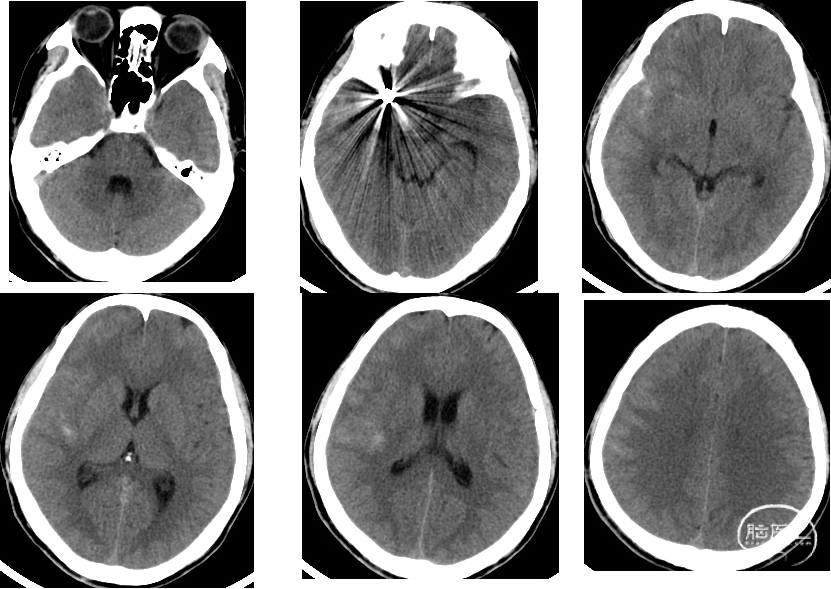
后循环动脉瘤(多发)

Y型支架

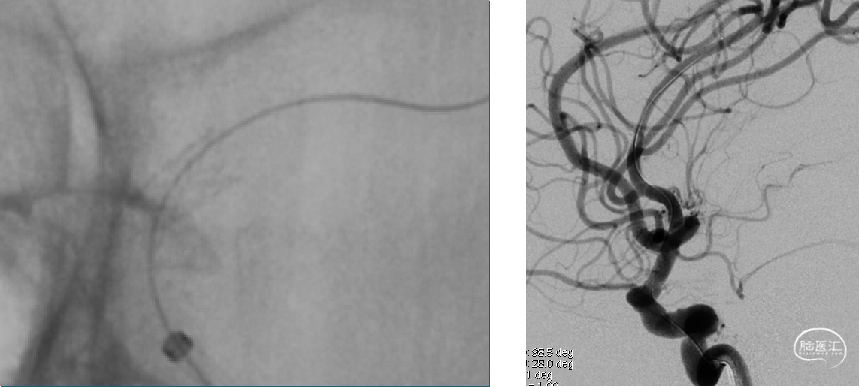
术前18天 DSA
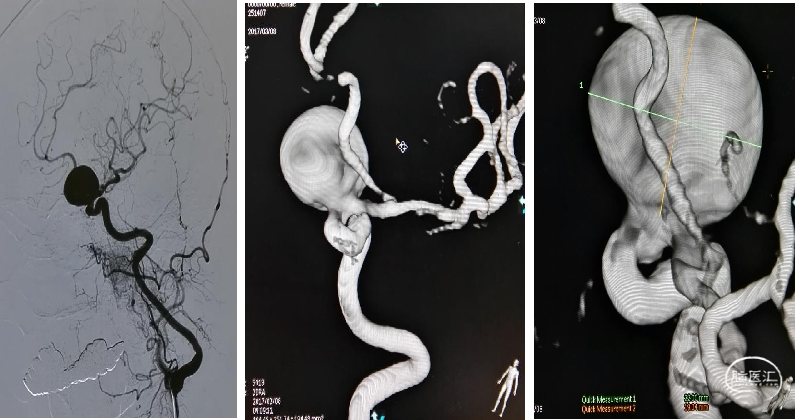
EMB


术后第一天 CT

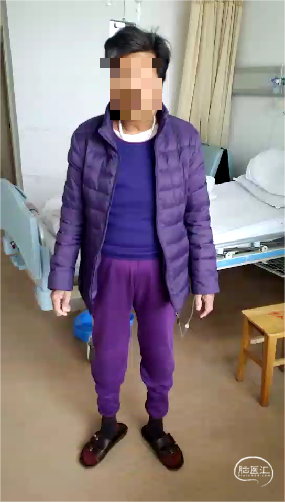
出院时


Tubridge血管重建装置

Pipeline Flex血流导向装置



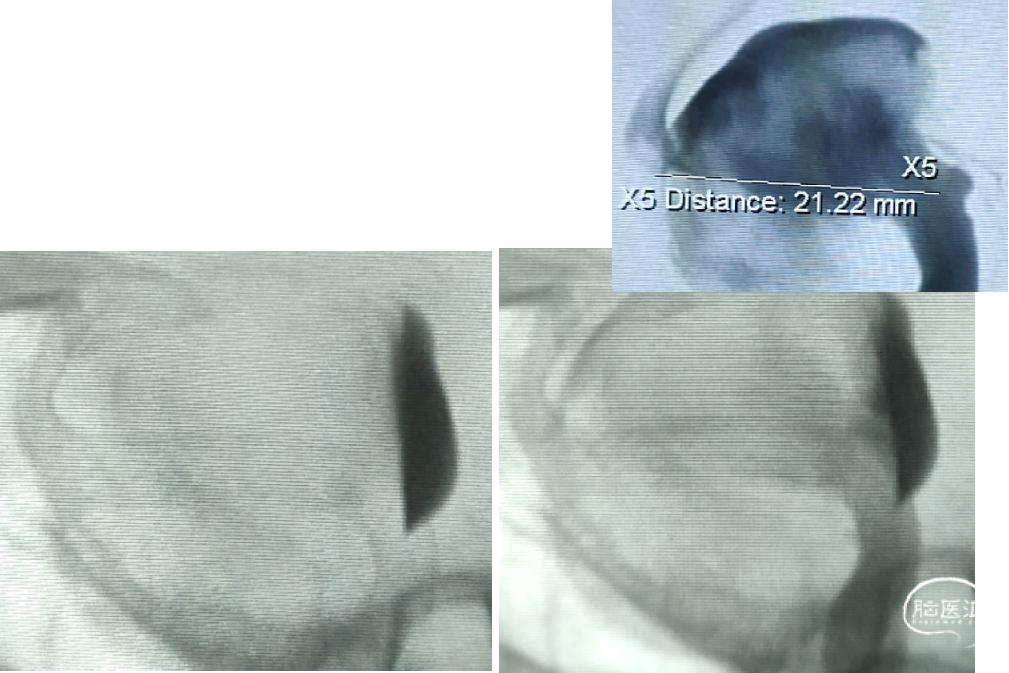
6M


10、并发症
血栓形成
动脉瘤破裂
②过渡填塞

②中和肝素
③继续添塞动脉瘤至填满
④减少动脉瘤内造影剂的注射,以免漏入蛛网膜下腔,致严重脑血管痉挛
⑤降低体循环血压,减少破口出血
②载瘤动脉闭塞后侧支循环不足
③球囊辅助栓塞过程中充盈时间过长
治疗:
①对于机械压迫者,给予升压、抗凝、扩容治疗。
②代偿不足者,升压、抗凝、扩容治疗无效时,可以行急诊搭桥术
③避免球囊充盈时间过长
④弹簧圈断裂、移位
一旦发生,尽可能将弹簧圈从血管内拉出,取出失败后可给予升压、抗凝、扩容治疗

三、脑动静脉畸形
先天性脑血管异常。脑内的畸形血管团两端有明显的供血输入动脉和回流的输出静脉,动静脉之间缺乏正常的毛细血管网,形成脑动静脉短路,导致脑血动力学改变,引起脑局部缺血和出血。
1、病理特点

2、流行病学
部位:项叶最多,其次为额叶和颞叶,呈圆锥形
3、临床表现
其他:肢体障碍,眼球突出,颅内杂音等
4、脑血管畸形的诊断
MRI、MRA正确率几乎达100%;
CT、CTA;
DSA:
最重要的和决定性的,约11%病人不为DSA所发现;
6、栓塞材料
栓塞用微导管有Marathon导管、SONIC导管、apollo导管。
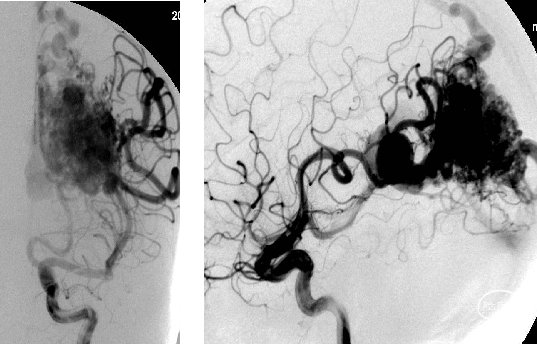
右额叶AVM GOLDBAL栓塞
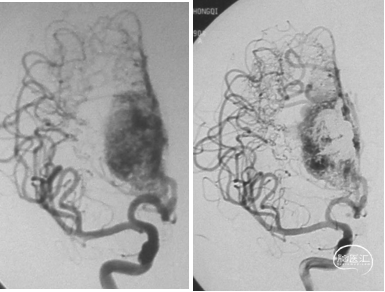
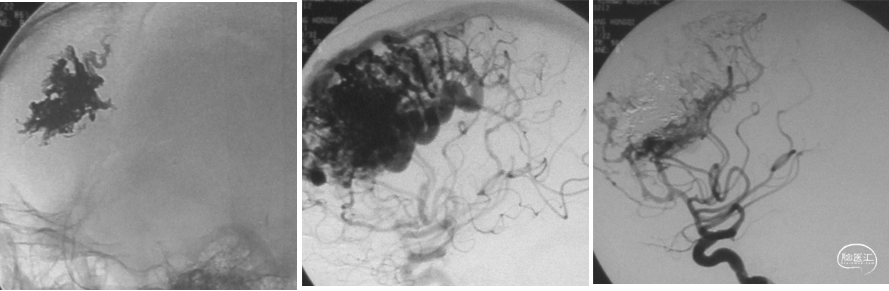
右外侧裂脑AVM Onyx栓塞

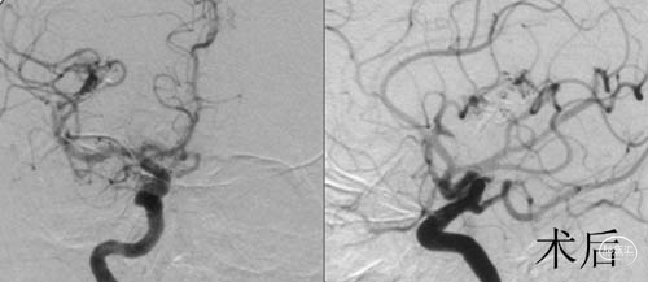
左枕叶脑AVM Onyx栓塞

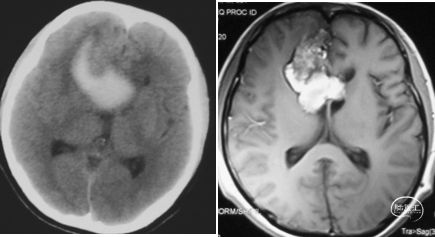
2017-3-30 CT
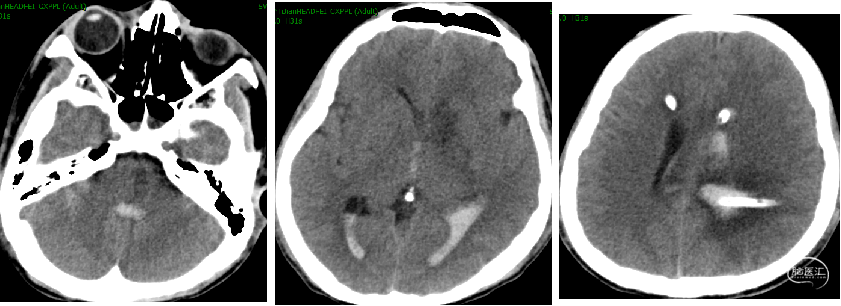

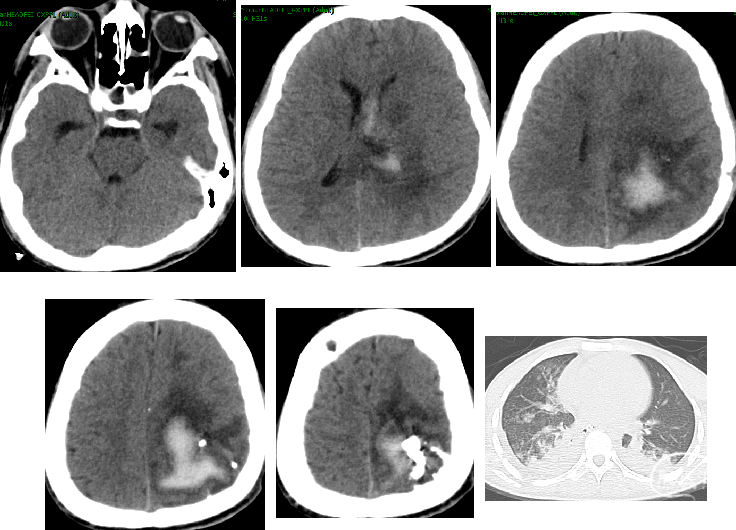
2017-7-26 2nd EMB

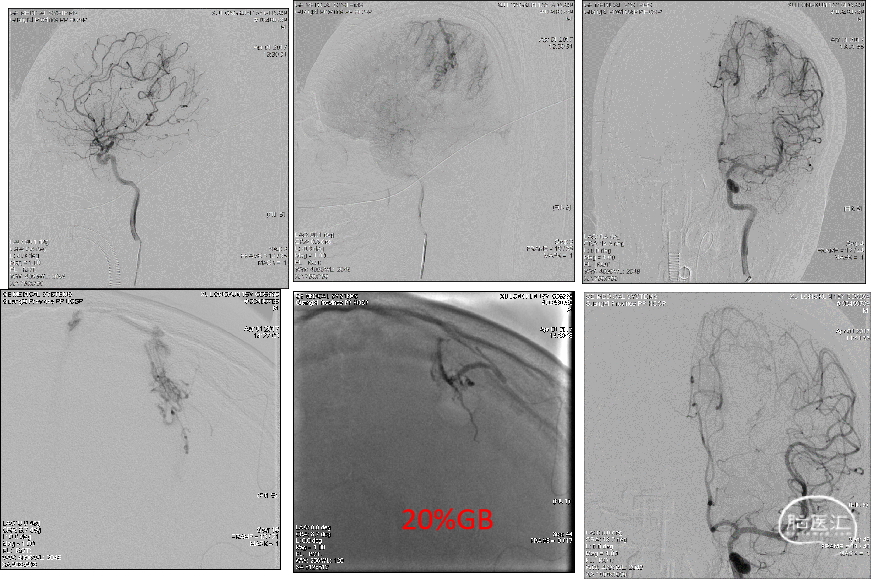
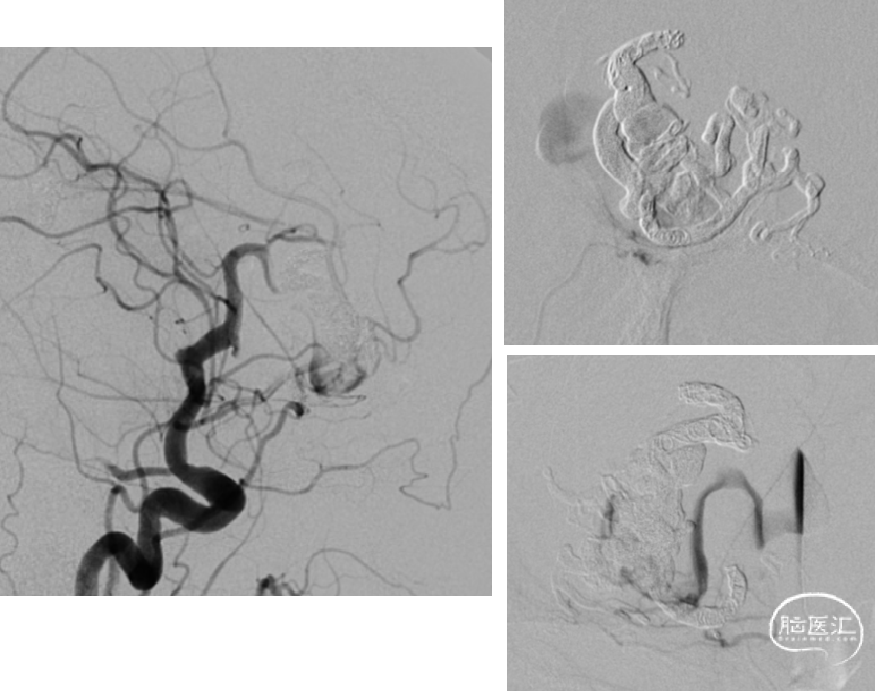
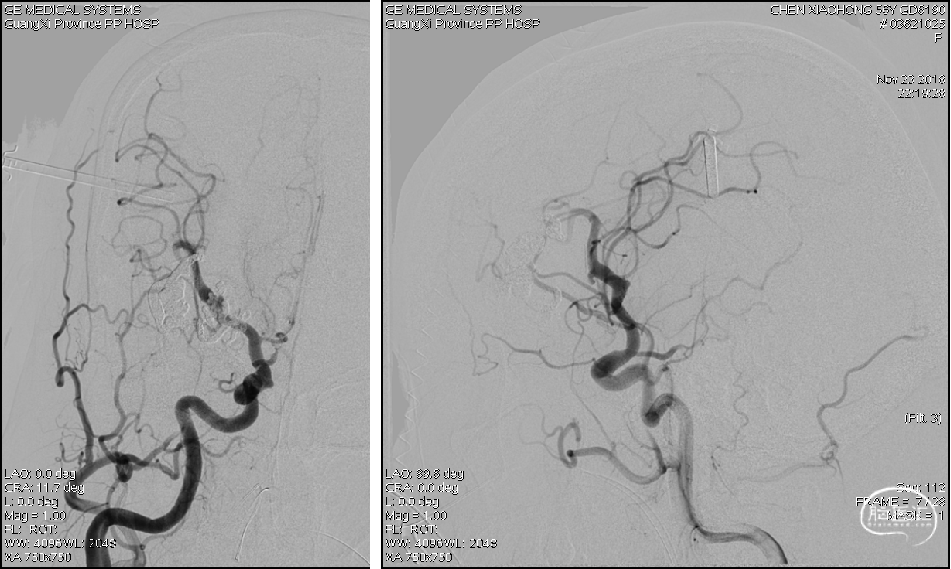
2017-11-3 DSA

Apollo+弹簧圈恒瑞碘油外科胶+EVAL



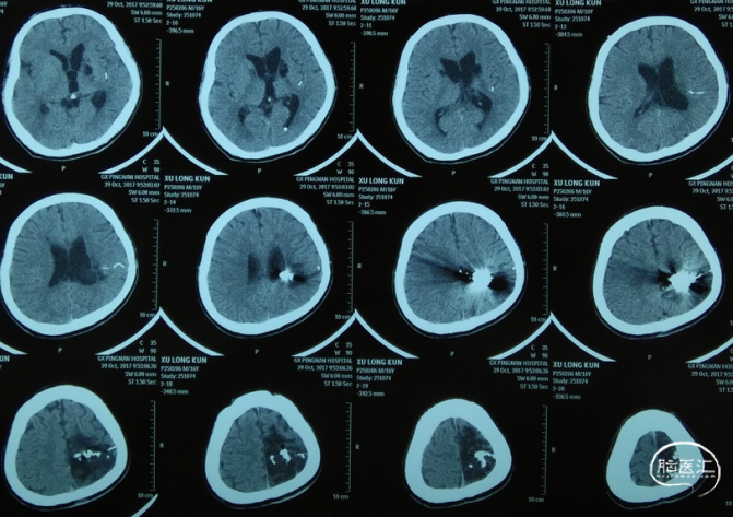
术后2周CT
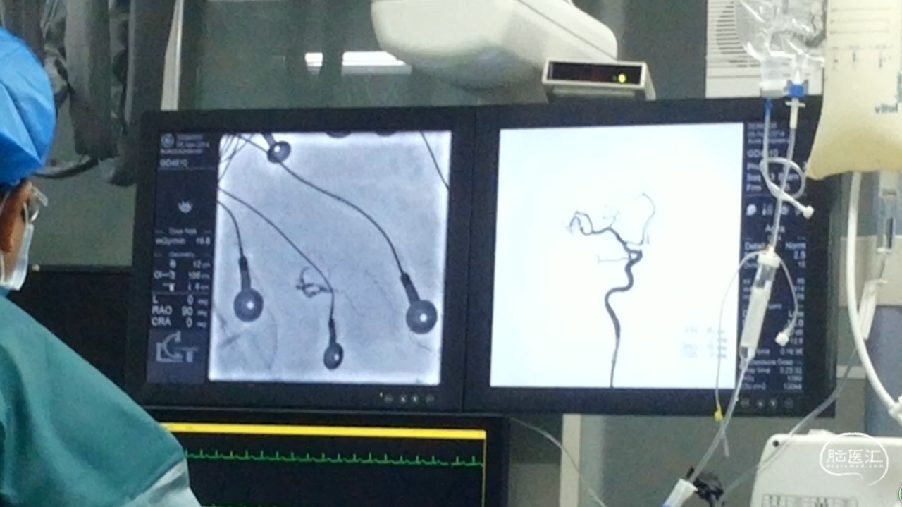
功能区AVM的多模评估监测及栓塞术中唤醒
既往:无特殊
2008-10-13 EMB


2008-10-22 MRI

伽马刀治疗
2个疗程
伽马刀治疗半年后突然出现左侧肢体无力并麻木加重。
2010-3-8 MRI

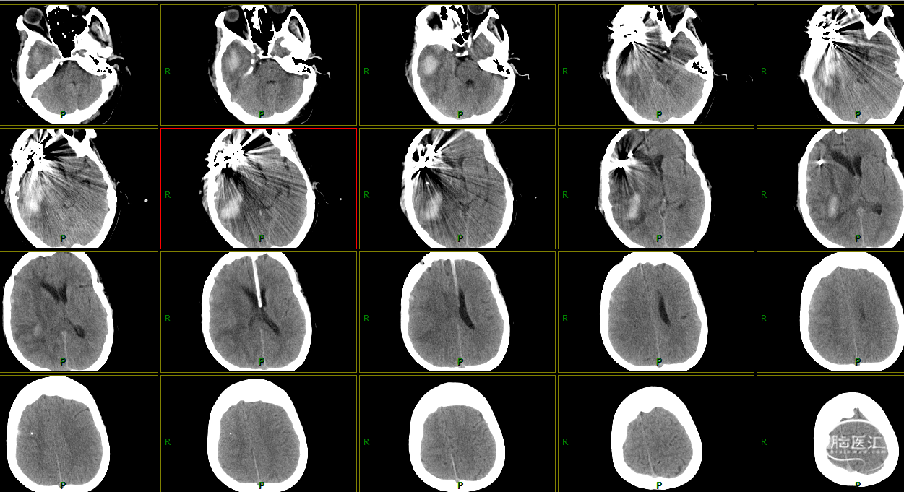
2014-4-15 CT

2014-4-17 武鸣 DSA

2014-11-3 MRI


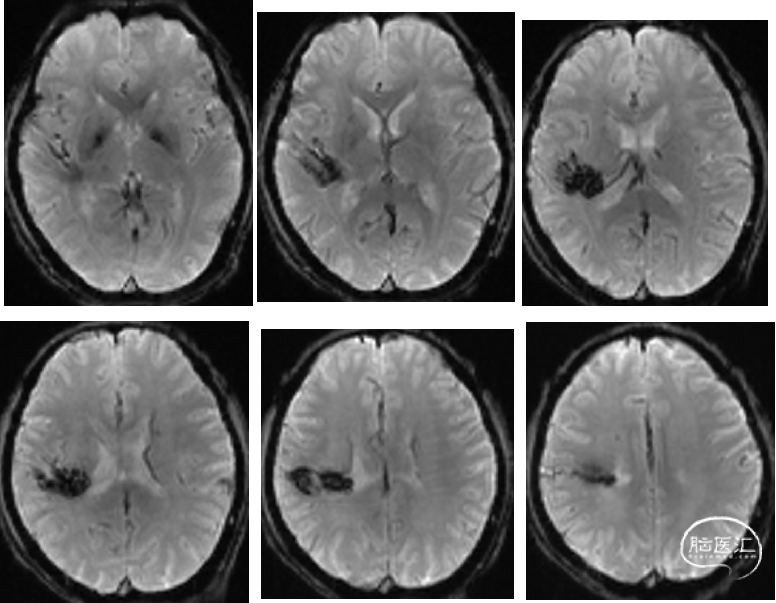
2014-11-5 DSA

麻醉前EEG
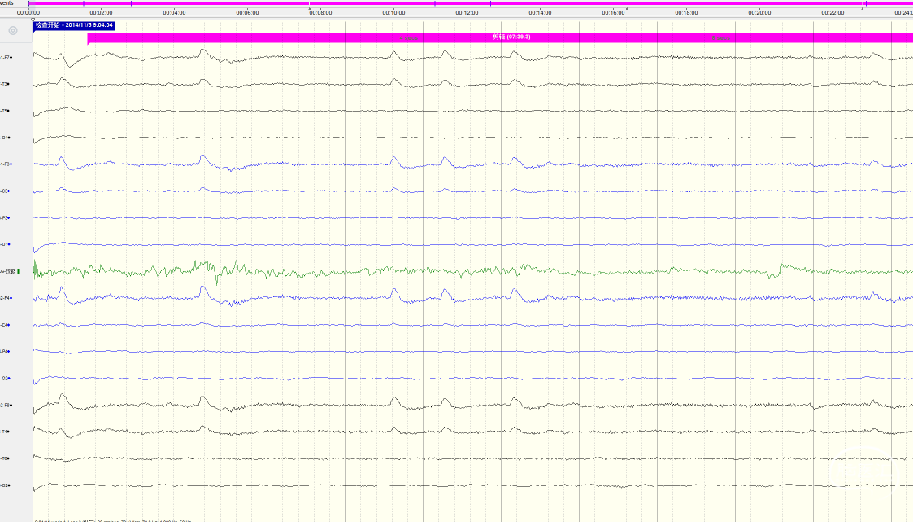

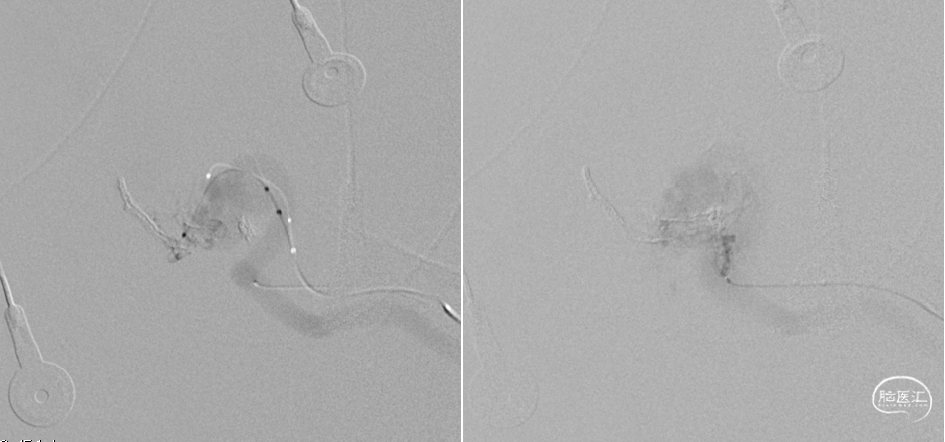
术中唤醒EEG

功能试验(—)—上干—清醒
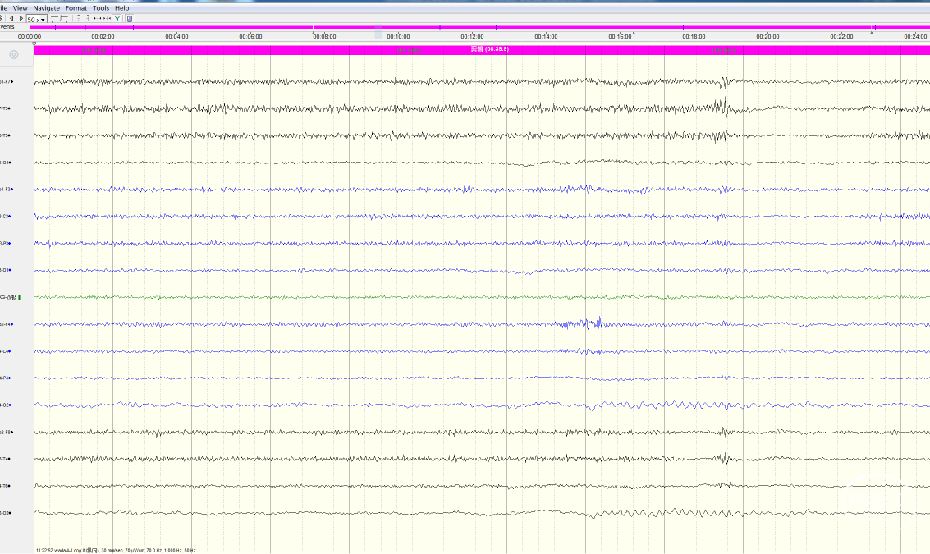
功能试验(—)—下干—清醒
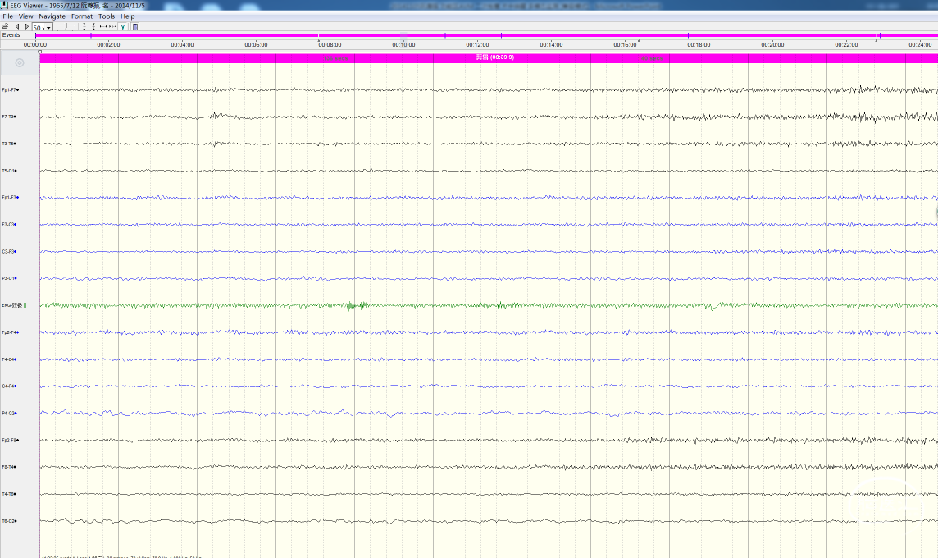
再麻醉EEG
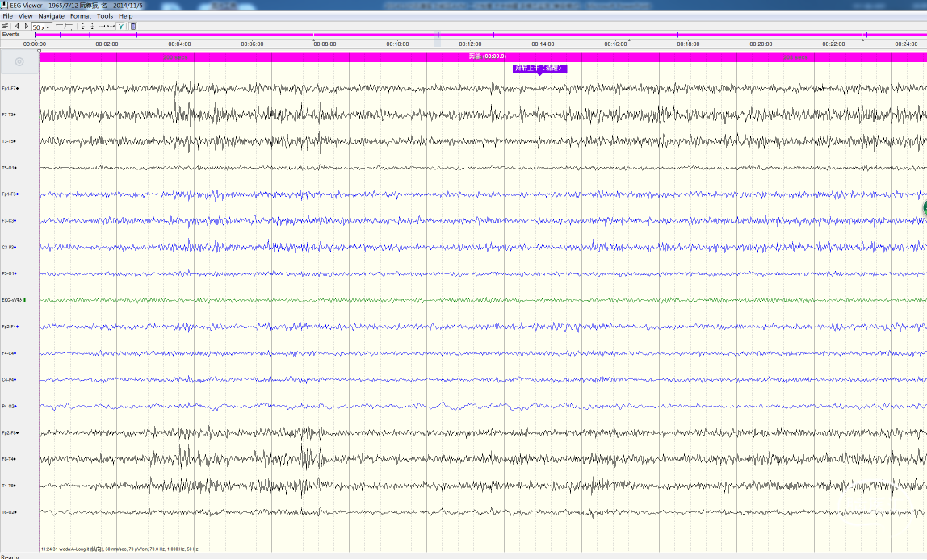
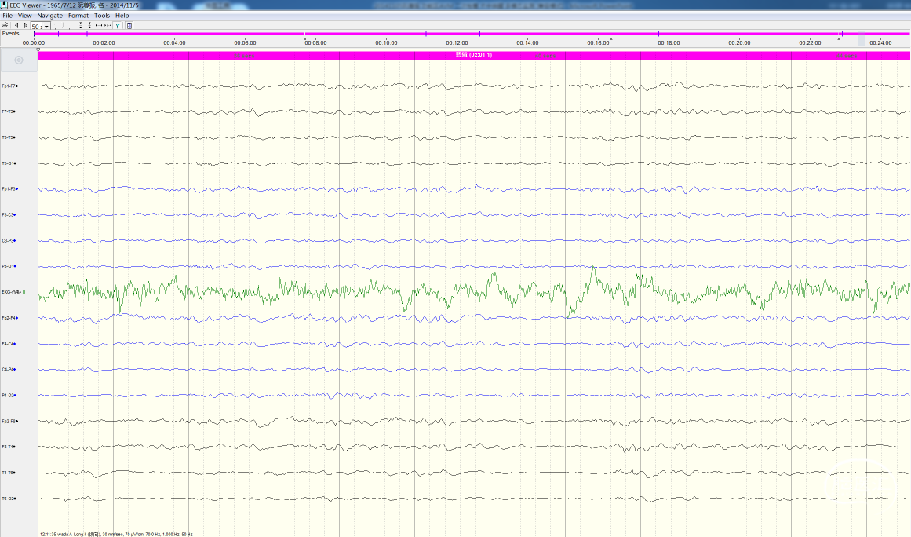


小 结:
缺点在于:
①只有用栓塞物完全充满畸形团,才达到解剖治愈;
②供血动脉的闭塞,只能作为术前控制血流的措施,并且要尽早实施手术。
d、已经误栓塞并出现神经功能障碍时,应积极治疗,给予扩容、解痉、升压等以增加代谢循环,改善局部血流。
四、硬脑膜动静脉瘘
影响因素
主要症状:颅内杂音、头痛、蛛网膜下腔出血、颅内压增高、中枢神经功能障碍、脊髓功能障碍等
原则:闭塞硬脑膜静脉窦壁上的瘘口
介入治疗(血管内栓塞治疗)
手术夹闭瘘口
静脉入路海绵窦DAVF栓塞
病例1:


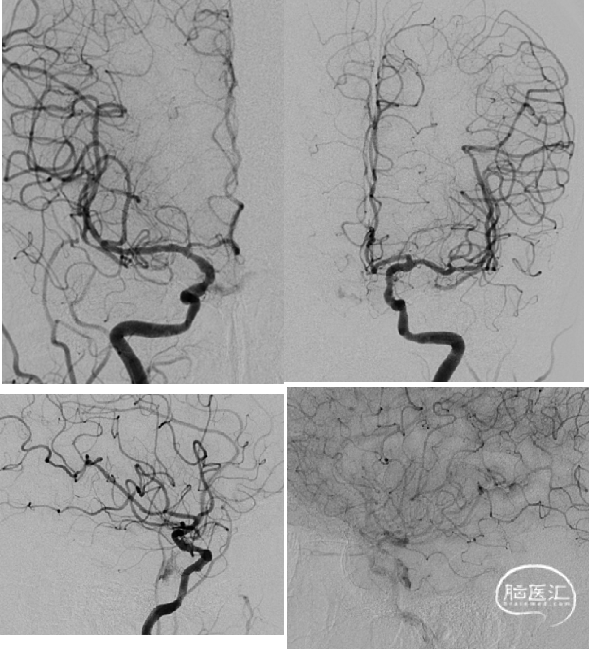

海绵窦区硬脑膜动静脉瘘 颈外供血 ONYX栓塞


动脉途径

侧窦区DAVF 压力锅技术栓塞
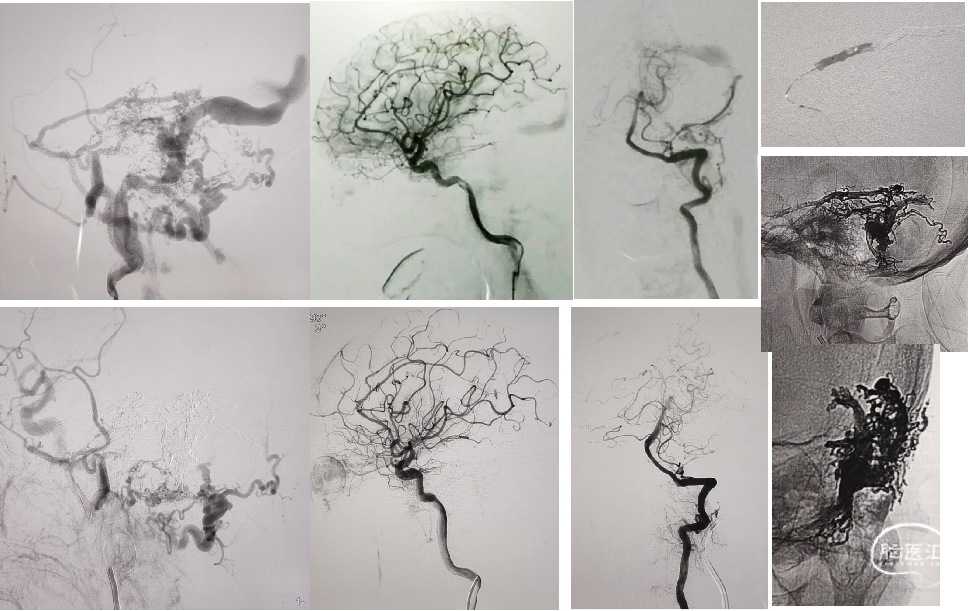
弹簧圈恒瑞碘油塞子、马拉松压力锅技术、远距离、75%onyx18快速注射栓塞



烟雾病又称Moyamoya病或自发性基底动脉环闭塞症,是一种以双侧颈内动脉末端及大脑前、大脑中动脉起始部动脉内膜缓慢增厚, 动脉管腔逐渐狭窄以至闭塞, 脑底穿通动脉代偿性扩张为特征的疾病。
人群患病率约为3/10万人。
发病年龄有两个高峰:一是在4岁左右的儿童期,二是在30-40 岁时的中年期。
烟雾病由先天和后天因素在内的各种因素引起。
脑缺血 3/4(脑梗1/2,TIA1/4)
脑出血 1/4
脑血管造影DSA—金标准
CT及CT血管造影CTA
MRI及MRI血管
造影(MRA)
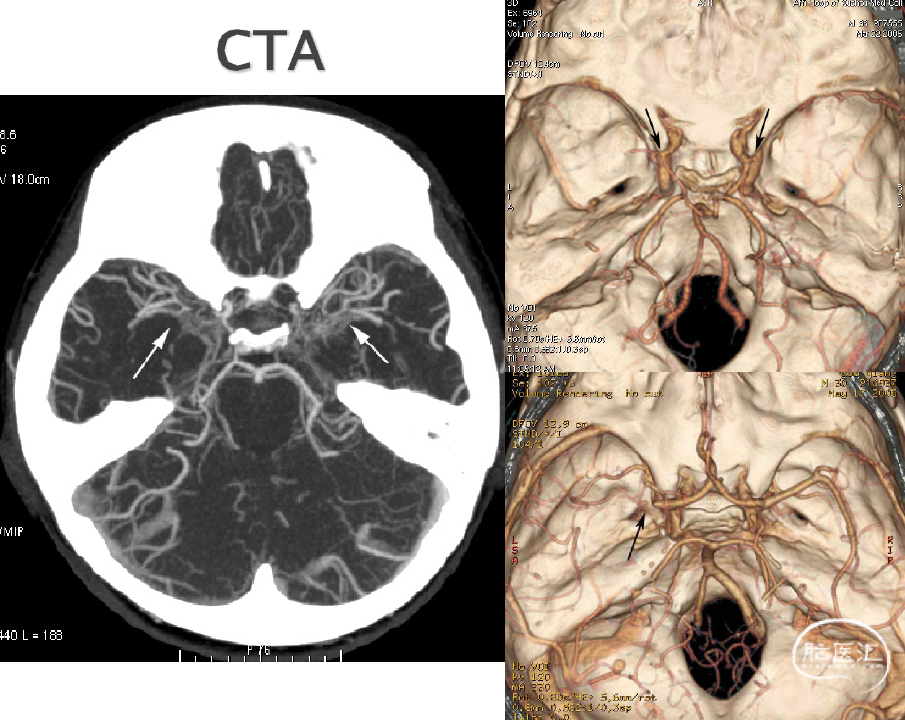

第2期是烟雾出现期:颈内动脉末端分叉狭窄,颅底烟雾血管形成,没有颅外至颅内的侧支循环形成。

第4期是烟雾衰减期:后交通动脉消失,颈内动脉闭塞已经发展到与后交通动脉的联合处,烟雾血管变得粗糙,组成烟雾团的血管变。

脑动脉造影诊断标准:
(1)颈内动脉终末段(TICA)和(或)大脑前动脉(ACA)起始段和(或)大脑中动脉(MCA)起始段严重狭窄或闭塞;
(2)动脉期在闭塞动脉周围有异常血管网;
(3)上述病变应该是双侧的。
第1、5、6期容易误诊为脑血管狭窄
(1)脑-颞肌贴敷术(EMS);
(2)脑-颞肌-动脉贴敷术(EDAMS);
(3)脑-硬脑膜-动脉贴敷术(EDAS);
(4)颅骨钻孔术等。
EDAS



特殊药品:盐酸罂粟碱、肝素、亚甲蓝。
病例
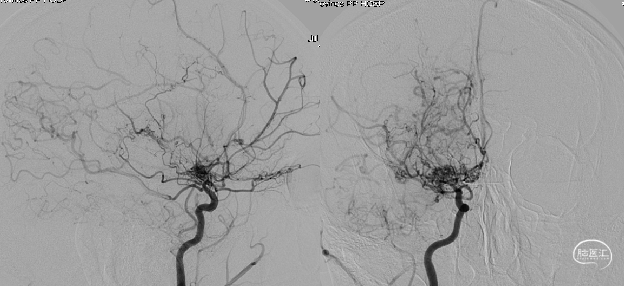
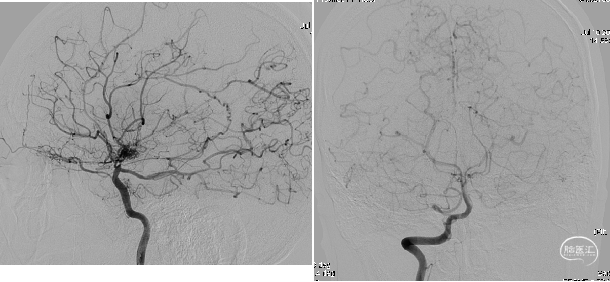
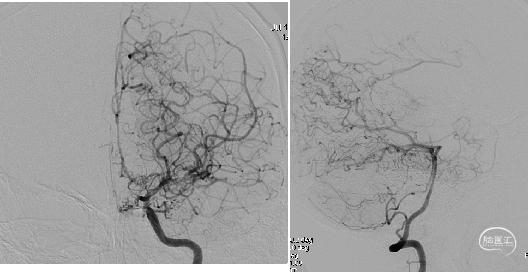
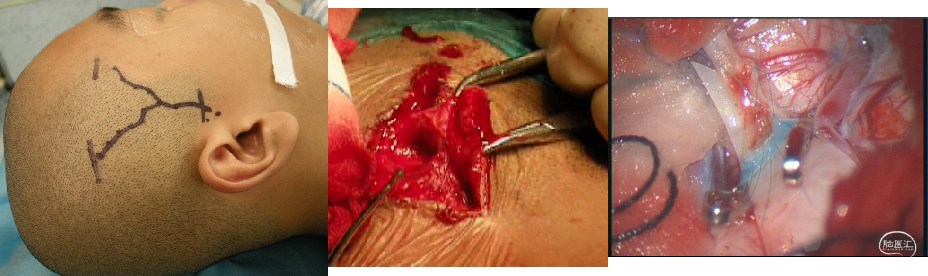
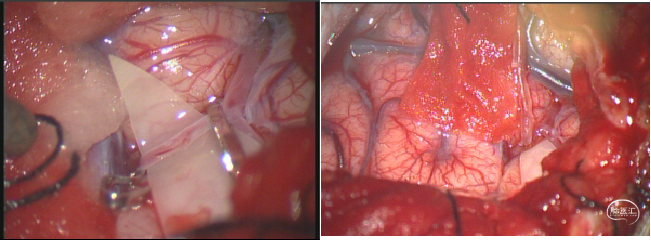
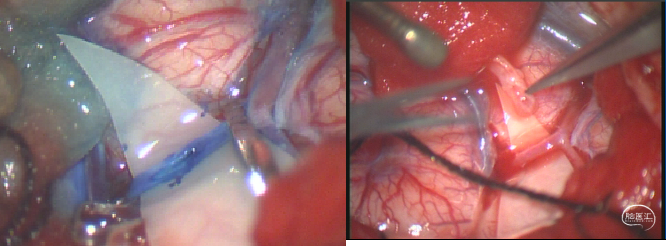
参考文献:烟雾病的外科治疗,中国卒中杂志, 2008年7月,第3卷,第7期
钟书
广西自治区人民医院
脑血管、脊髓神经外科副主任医师,广西右江民族医学院外科副教授
中国卒中专科联盟委员
中国医师协会神经介入专委会委员
国家卫健委脑防委出血介入专委会委员
中国生命关怀协会理事
中国生命关怀协会脑卒中救治及康复照护专业委员会常务委员
中国老年医学会神经医学分会常委兼副总干事
中国老年医学会脑血管病分会委员
中国老年保健医学研究会脑卒中防治分会委员
海峡两岸医药学会神经外科专委会脑血管病学组委员
中国人体健康科技促进会临床神经科学技术转化专委会委员
中国神经外科重症管理协作组委员
中国神经科学转化与循证医学协作组委员
广西脑血管病专科联盟副主席兼秘书长
美国神经介入(JNIS)杂志中文版编委
脑医汇-神介资讯编委
获国家卫健委脑防委优秀中青年专家、国家卫健委脑卒中防治工程十周年菁英先锋奖、中国志愿医生脱贫攻坚功勋奖、广西区直机关青年岗位能手、广西优秀青年志愿者等荣誉称号
点击或扫描上方二维码,
前往 钟书 学术主页
查看更多精彩内容
点击或扫描上方二维码
查看更多“介入”内容







