小洁 女 24岁
月经不规律2年,近半年出现视物模糊伴手指增粗,嘴唇增厚
CT/MR均提示巨大垂体瘤
GH:43.4 ng/ml IGF-1:943ng/ml, 予以善龙治疗等药物治疗
但长期每月一万多元的药物治疗费用实在难以承受
现为求进一步诊治入住我科手术治疗,门诊拟“垂体瘤”收入院


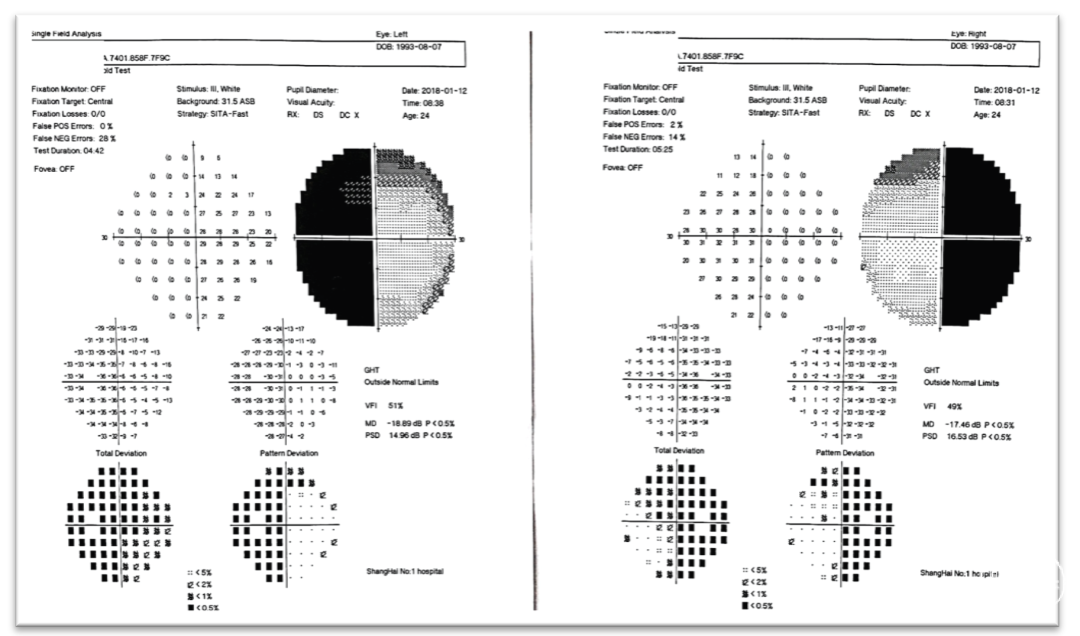
1、该患者系年轻女性,有月经失调,病程已接近三年;容貌改变明显、打鼾;肢端肥大,提示有骨和软组织过度生长;内分泌检查提示:GH水平很高。
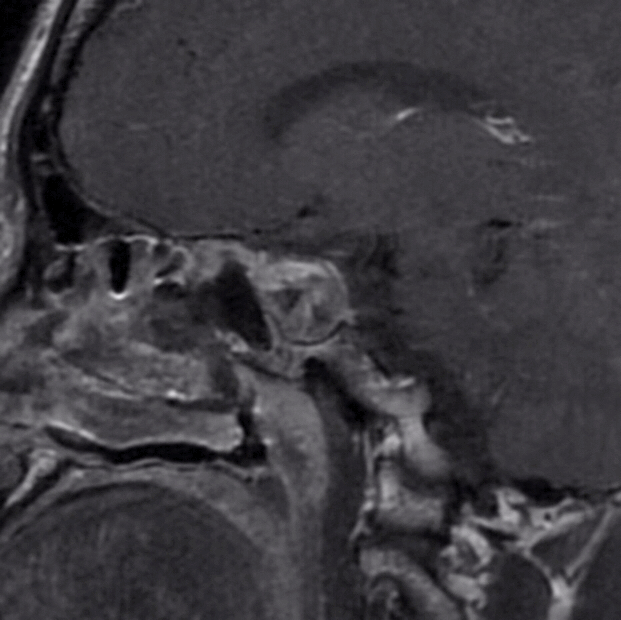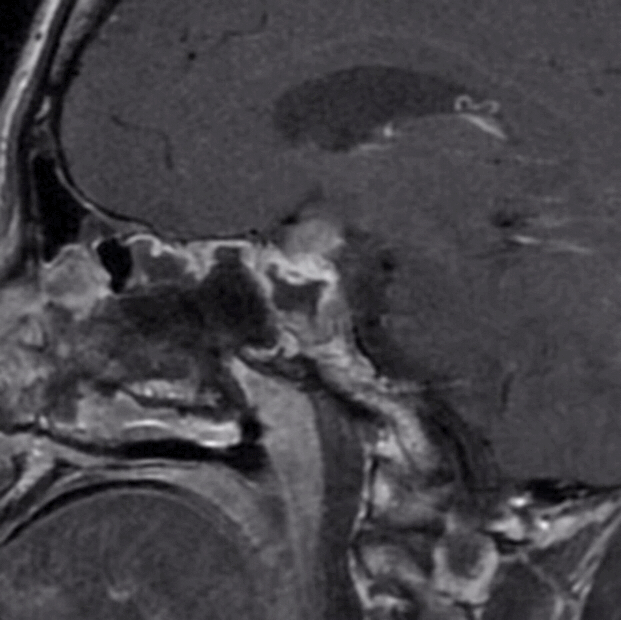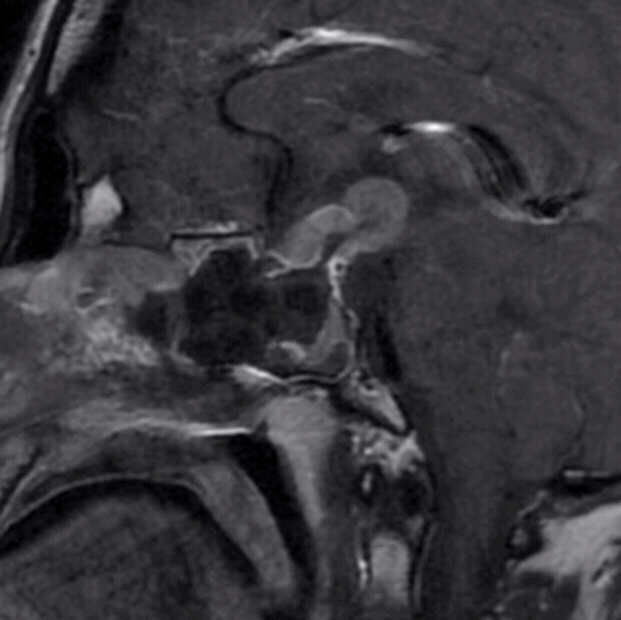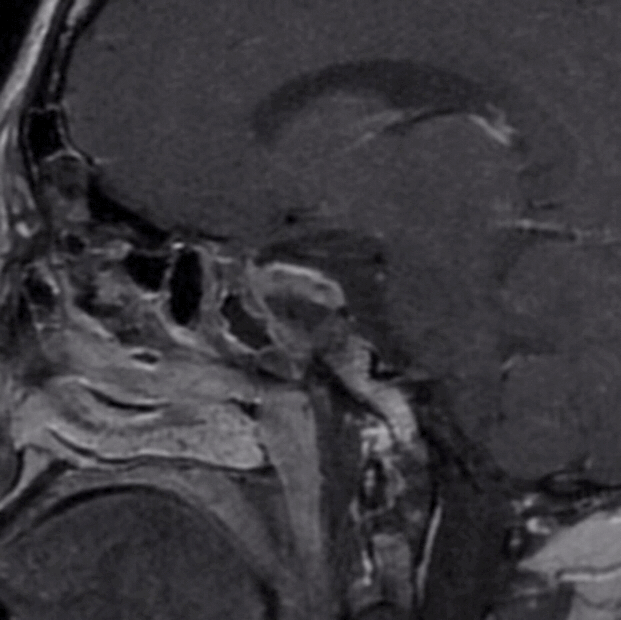
2、MRI显示该患者肿瘤巨大,向鞍上方向生长,上方突破鞍隔进入三脑室,下方突破鞍底进入蝶窦腔。因此,肿瘤有较强的侵袭性,突破硬膜,侵犯骨质,生长进入蛛网膜下腔脑室内,这部分肿瘤对手术来说难度极大。
3、功能性GH巨大腺瘤不仅影响视力视野,同时对全身骨骼、软组织、内脏器官和代谢危害很大,最终对生命构成威胁。因此,全切肿瘤达到内分泌指标完全缓解是这种类型肿瘤的治疗目标。
4、本例病例通过一次手术彻底切除肿瘤很有难度,同时风险很大,尤其是肿瘤侵犯双侧海绵窦,突破入三脑室,术后很有可能会影响下丘脑功能,影响康复。需要根据术中具体情况,决定个体化治疗方案,对于突破进入三脑室内肿瘤不勉强切除,待三脑室内肿瘤塌入鞍内后再行第二次手术。
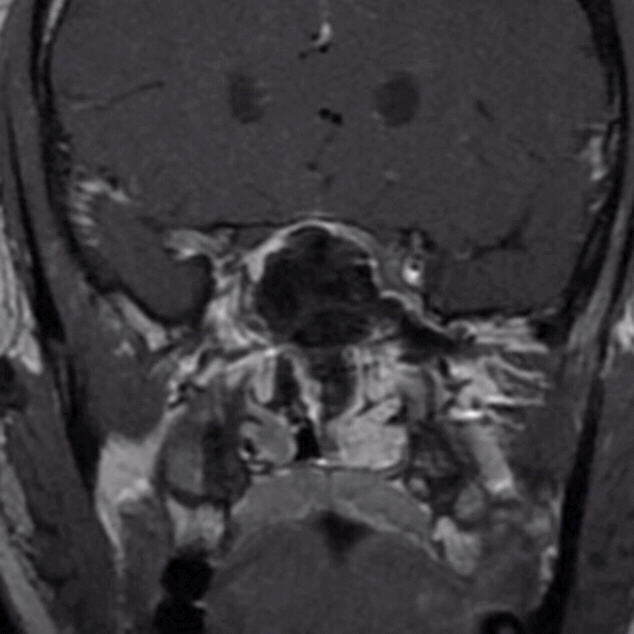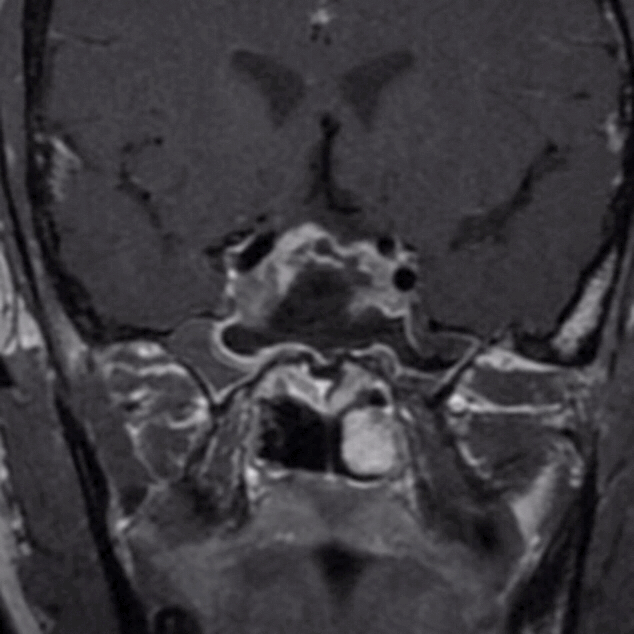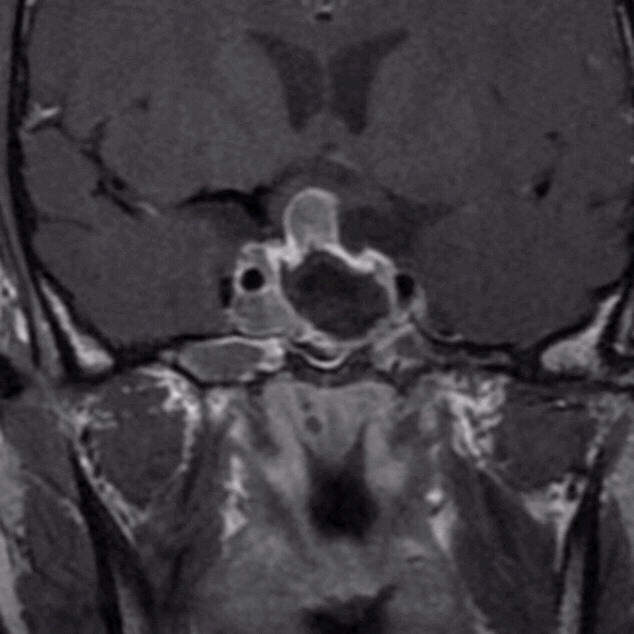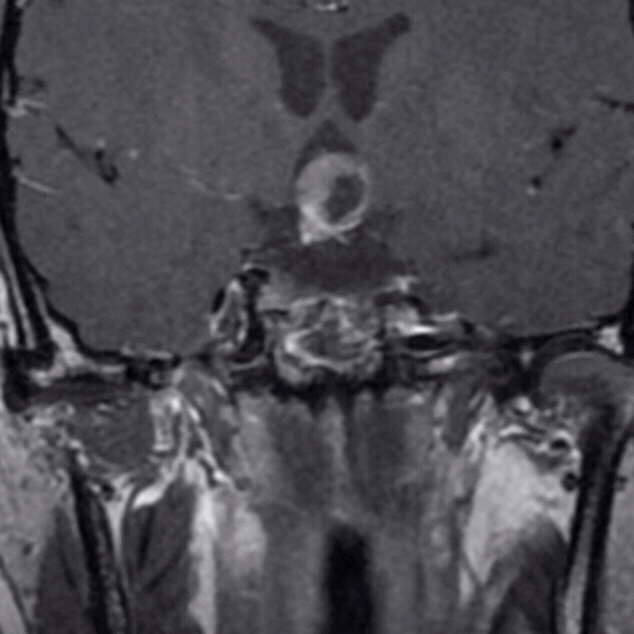
术后生化


患者第一次经鼻垂体瘤切除手术后随访8个月,肿瘤下塌进入鞍内,入院行第二次手术治疗。
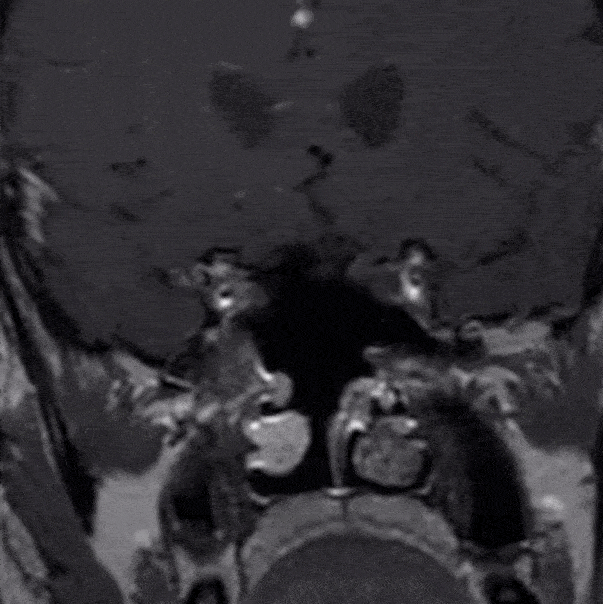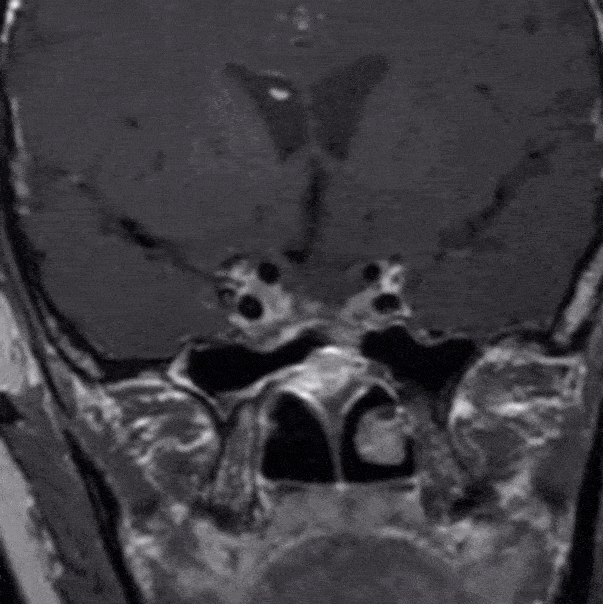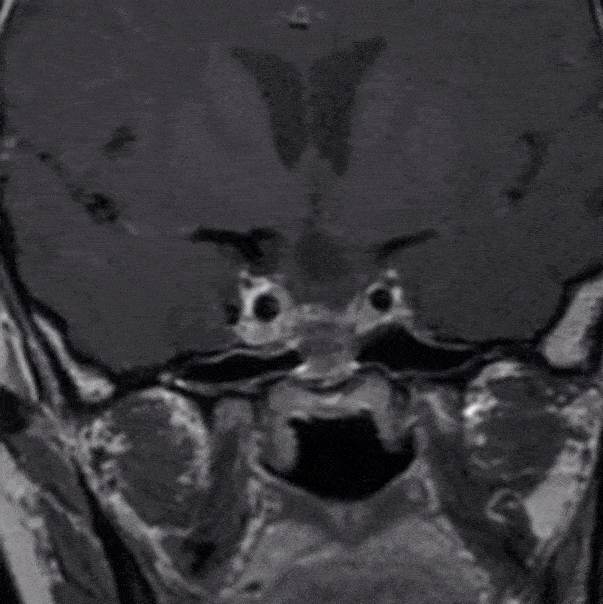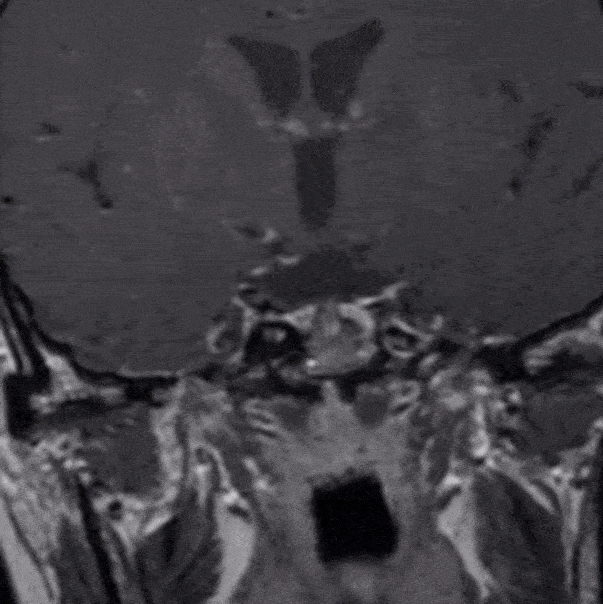
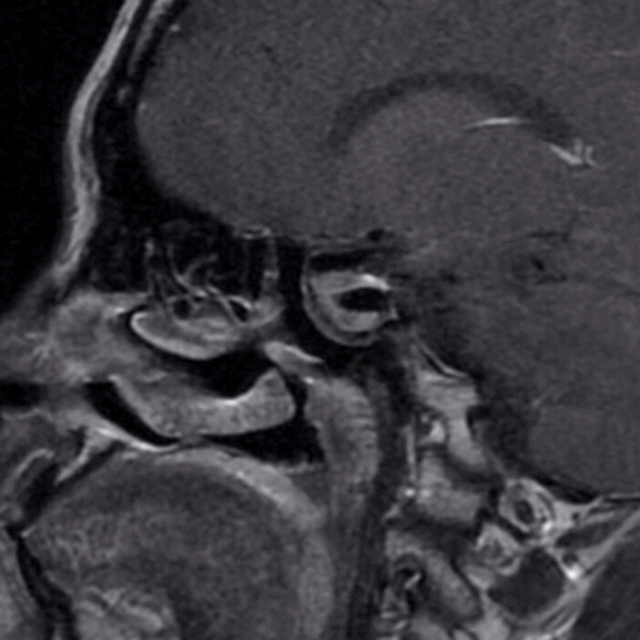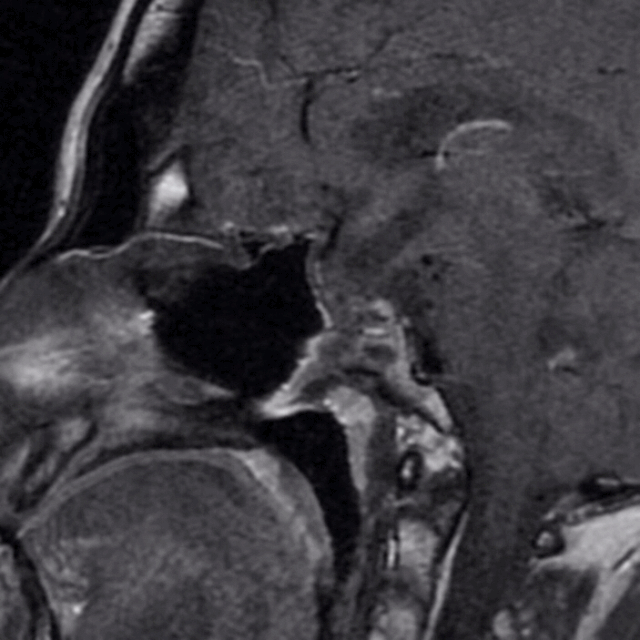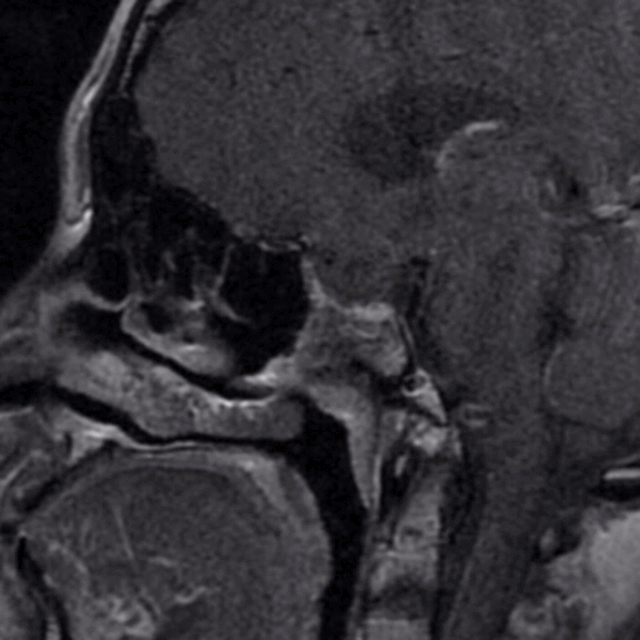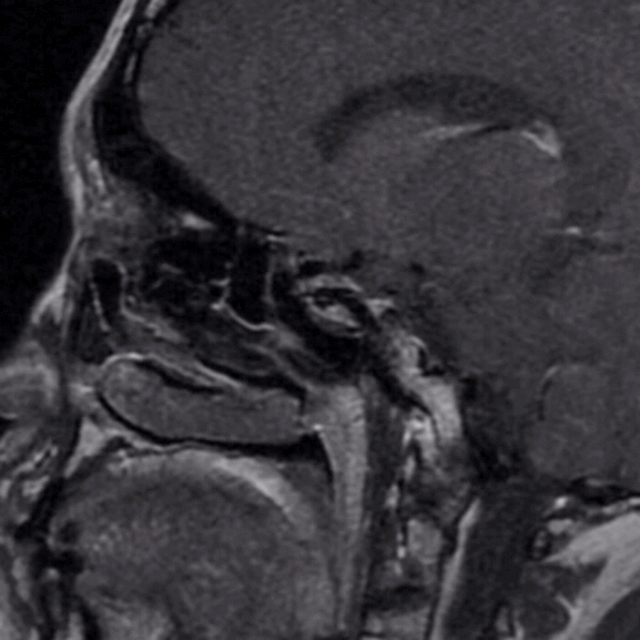
下图为第二次手术术前MRI

1、经过第一次手术和随访等待,三脑室内肿瘤已逐步下塌至鞍内,与三脑室、下丘脑之间结构清晰,手术安全性已大大提高。
2、第二次手术会面临着术区疤痕粘连、解剖间隙不清、标志结构难以寻找等困难,可以借助导航解决问题。
3、因为第二次手术,黏膜瓣已不能再使用。防止脑脊液漏和术后颅内感染,颅底重建的方式方法是需要重点关注的。


























第二次病理
垂体不典型腺瘤
免疫组化结果:肿瘤细胞:ACTH(-),GH(+),PRL(少量+),FSH(-),LH(-),TSH(-),CHG(+),Ki67(+约6%)
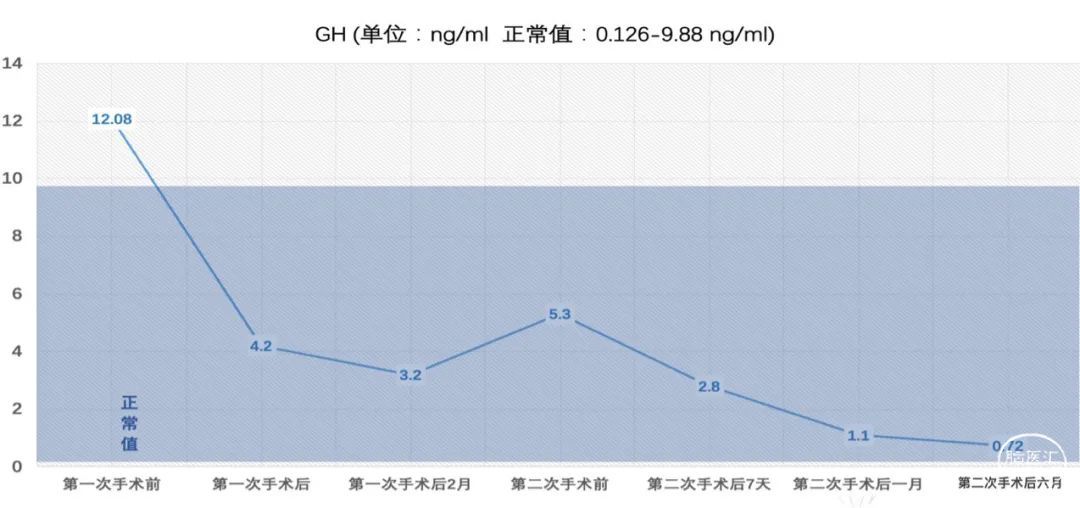
第二次术后生化

📝该病非常需要大家学习相关医学科普知识,早发现,早治疗!为此,我们特别准备了肢端肥大症的系列科普。
小元科普-科学 健康 易懂的科普
神经小元:有些人明明已经成年,面容和骨骼却还会有很大变化,嘴巴慢慢变厚,颧骨越来越高,鞋子的尺码也越来越大……这是怎么一回事呢?
今天小元就为大家介绍垂体生长激素腺瘤-肢端肥大症
这个病虽然难以察觉,经过今天的讲解后,相信大家会对这个疾病有更多更深的了解,使得这个疾病得到尽早诊断和及时治疗。
生长激素腺瘤-肢端肥大症
肢端肥大症 是一种由生长激素(growth hormone, GH)过度分泌引起的临床综合征。其年发病率是每百万人中6例,平均好发年龄为40-45岁。主要病变区域包括皮肤和结缔组织的改变、肌和骨骼的异常、心血管系统异常、呼吸系统异常以及糖耐量减低。它的生长是逐步的,往往直到多年之后才会被发现。从发病到首次诊断,这个病平均延误7-9年 !
若根据容貌怀疑患者有肢端肥大症,可通过血IGF-1和/或GH水平确诊。
诊断流程
血IGF-1和/或GH水平确诊 葡萄糖耐量试验(OGTT)
MRI检查是诊断垂体瘤最重要的工具
临床表现:肢端肥大 特征性面貌
内分泌学诊断
OGTT
若根据容貌怀疑患者有肢端肥大症,可通过血IGF-1和/或GH水平确诊。
因为人的GH水平在同一天中的水平会有波动,所以仅通过一次抽血获得的GH水平对于诊断是没有帮助的。不过,一天中任意时间段检测的IGF-1都有诊断意义,而确诊需要通过“葡萄糖耐量试验”(OGTT)。

如果确定有GH过度分泌,需要做磁共振(MRI)检查,垂体窝是否有肿瘤存在。
MRI检查
MRI检查:是诊断垂体瘤最重要的工具,可以清楚地显示肿瘤的大小、形态、位置、与周围结构的关系。即使直径2~3毫米的肿瘤也可以通过MRI显示出,但还有部分肿瘤的信号与周围正常垂体组织近似,两者难以区分,还需要结合临床表现和内分泌检查进行诊断。
临床表现
青春期以前发病表现为巨人症和肢端肥大症,青春期以后发病则只表现为肢端肥大症。
特征性外貌:典型的面部特点是皮肤变得粗糙、嘴唇变厚,鼻唇肥大,头皮高度起皱,形成沟槽。额部隆起,下颌前突,鄂骨变宽,牙齿咬合不正,牙间距变宽等。
骨骼和软组织生长、内脏增大,有时伴有心血管疾病和结肠癌等并发症、睡眠呼吸暂停 。
代谢问题:糖尿病等。
内分泌学诊断
内分泌诊断标准包括:基础生长激素水平(>5ng/ml)、口服葡萄糖抑制实验(OGTT)提示生长激素不被抑制(>2ng/ml)、血清IGF-1水平升高。
还需要考虑到异位促生长激素分泌激素(GHRN)分泌性肿瘤的可能性,包括胃肠道或肺部的GHRN分泌性类癌、肺小细胞癌和嗜铬细胞瘤(少见)。
大约1/3的患者伴有血清PRL水平的中度升高:
可能代表垂体柄效应;
也可能反映了多激素分泌生长激素腺瘤的高泌乳 素分泌状态。
此外,生长激素腺瘤是常染色体显性基因性MEN-1综合征的常见组成部分(例如垂体、甲状旁腺、胰岛细胞瘤),内分泌学的评估需要排除这一情况。
【肢端肥大症的手术治疗】
![]()

楼美清教授
Professor Meiqing Lou,M.D.
楼美清,现任上海市第一人民医院神经外科主任,医学博士,教授,主任医师,博士生导师。
任世界神经外科联合会(WFNS)颅底外科组委员,中华医学会上海市神经外科专委会常委,中国医师协会神经内镜专业委员会委员,中国医师协会微侵袭神经外科专委会委员,世界华人神经外科协会脊柱脊髓专家委员会副主委,中华医学会神经外科分会神经肿瘤专业组委员, 中国医师协会脑血管病专业委员会委员,上海市抗癌协会神经肿瘤专业委员会副主委,中华医学会神经脊柱专业委员会委员,中国垂体瘤协作组委员。
从事神经外科工作27年,有高度娴熟扎实的显微镜和内镜神经外科技术操作功底, 在颅内肿瘤、脑血管病、脊椎等神经系统疾病手术中积累了约6000余例的丰富临床经验。擅长治疗垂体瘤、听神经瘤、脑干等颅底疾病。
点击或扫描上方二维码,查看更多“脑肿瘤”内容












