同步发表于【神内资讯】微信公众号
内外兼修:聚焦神外指南共识规范中的神内参与,推广与实践神经疾病的MDT诊疗
脑小血管病(cerebral small-vessel disease,CSVD)是严重危害我国人民健康的常见疾病,由于多起病隐匿,容易被患者甚至临床医师忽视。自2015年《中国脑小血管病诊治共识》发表以来,人们对CSVD的认识有了显著提高。近年来,随着研究的深入,在CSVD危险因素、发病机制、临床表现以及评价体系等方面有了快速进展。基于此背景,中国医院研究型学会脑小血管病专家委员会结合国内外最新研究成果,编写了《中国脑小血管病诊治专家共识2021》,以体现CSVD领域研究的最新进展,为CSVD的诊断和治疗提供指导。
脑小血管病诊
如患者有血管病危险因素或家族史,或随着年龄增长而出现了CSVD的临床表现,在排除了其他疾病的情况下应考虑CSVD。诊断流程见图1。
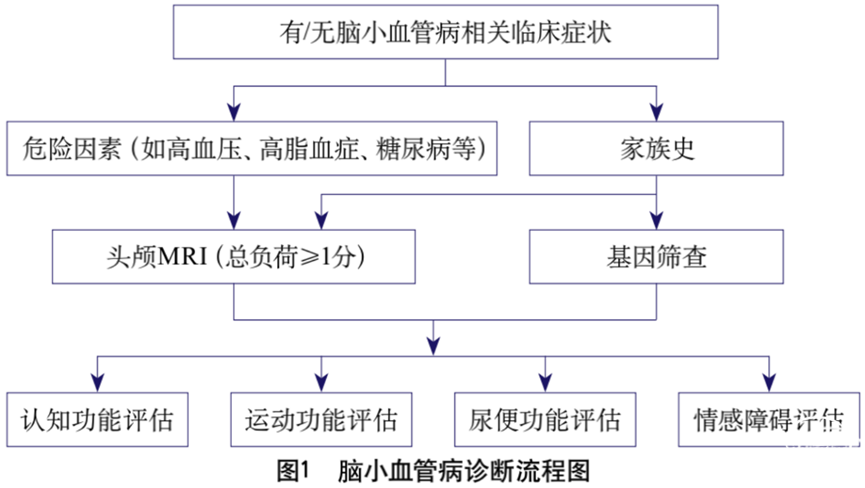
1
影像学诊断
头颅MRI是检测CSVD最重要的工具,阅片时应该注意病变的部位、大小、形状、数目及范围。
①近期皮质下小梗死(recent small subcortical infarct,RSSI):RSSI在影像学上表现为近期发生的位于穿通动脉分布区的小梗死,T1WI序列中为低信号,T2WI和FLAIR序列中为高信号,轴位最大直径<20mm,冠状位或矢状位直径>20mm。病变多分布在内囊后肢、半卵圆中心、豆状核、丘脑前外侧以及幕下区域(脑干和小脑)。DWI序列上为高信号,可作为与陈旧性梗死灶的鉴别方法。尾状核头的梗死是脉络膜前动脉闭塞所致,病因明确,故归入RSSI,而基底节区和内囊直径>20mm的病灶是由几个穿通性动脉同时闭塞导致,不归入此类。
②腔隙:腔隙在MRI上表现为位于皮质下的圆形或卵圆形的类似于脑脊液信号的充满液体的腔隙,在T1WI序列中为低信号,T2WI序列中为高信号,FLAIR序列中为中心低、外周包绕高信号环,直径为3~15mm。在某些血管性腔隙中也发现FLAIR未抑制的中央高信号积液腔,但在T1WI和T2WI序列中仍呈脑脊液样信号。影像学上腔隙应与PVS区分,两者在MRI上均为脑脊液样信号,并均多发于半卵圆中心和基底节,但是直径<3mm更可能是血管周围间隙(perivascular space,PVS),>15mm则更可能是RSSI,而腔隙的大小介于两者之间。
③脑白质高信号(white matter hyperintensity,WMH):WMH表现为脑白质区域中大小不等的异常信号,在T2WI和FLAIR序列为高信号,T1WI序列为等信号或低信号。
WMH病变早期为位于额叶和(或)枕角的小帽状病变,随病变加重,可延伸到皮质下白质区并发生融合,WMH还可发生于基底节和丘脑的白质。自动分割技术可以更精确和快速地定量WMH的负荷和进展。
④脑微出血(cerebral microbleed,CMB):CMB具有血液分解产物含铁血黄素的顺磁性特性,在T2*-GRE和SWI上可见小圆形或卵圆形、边界清楚、均质性、信号缺失灶,但在FLAIR、T1WI和T2WI序列中不可见。目前对CMB的直径存在争议,一般认为其直径为2~5mm,最大可达10mm,这个上限可以与大范围脑出血进行鉴别。CMB主要位于皮质和皮质下或深部灰质和白质。钙化、空气和脑血管畸形在SWI和T2*-GRE上也可呈低信号,可通过CT、MRI的T2WI、FLAIR序列以及MRI血管成像进行鉴别。血管流空影在SWI不同层面上会出现连续移位,CMB则表现为突然出现和突然消失。
⑤血管周围间隙:PVS表现为包绕血管、沿着血管走行的间隙,在影像学上,其平行血管走行时呈线样,垂直血管走行时呈现圆形或卵圆形,类似于脑脊液信号。表现为T1WI和FLAIR序列低信号,T2WI序列高信号,直径一般<3mm。PVS好发于基底节、皮质下、脑干等部位,小脑则较少发生。
⑥脑萎缩:脑萎缩表现为脑体积减小,并且与脑外伤和脑梗死等损害导致的局部体积减小无关。在头颅CT或MRI上可见脑体积减小、脑室扩大,脑沟脑回增宽。目前,可应用先进的影像学技术对脑萎缩程度进行更精确地测量。
2
影像学总负荷评分
对于CSVD,任何单一影像学标志的诊断特异性均较低,多个影像标志同时存在则能极大地提高诊断特异性。Staals等提出了一个可以全面评价CSVD影像学总负荷的评分表,纳入了腔隙、WMH、CMB及PVS这4项最典型CSVD的影像学表现,评分为0~4分。由于CSVD的几种典型表现并不是孤立存在的,所以该CSVD影像学总负荷评分可能更适用于评价CSVD的总体影响。
WMH评分采用Fazekas量表,评估脑室旁WMH和深部WMH的总和,评分为0~6分。PVS评分选取基底节区及半卵圆中心区PVS最多的层面使用一个4分制的量表对其进行严重程度分级。CSVD影像学总负荷评分方法:以下表现记为1分:①≥1个腔隙;②Fazekas评分中深部WMH评分≥2分和(或)脑室旁WMH评分为3分;③≥1个深部或幕下CMB;④基底节区中重度(2~4级)PVS。
此外也有学者提出将脑萎缩纳入CSVD总负荷评分,总评分为0~5分。但该评分体系对于各个影像学指标均给予同等的权重,没有考虑到每个指标的实际负担,故目前的评分截点和权重可能不是最优的。
3
基因诊断
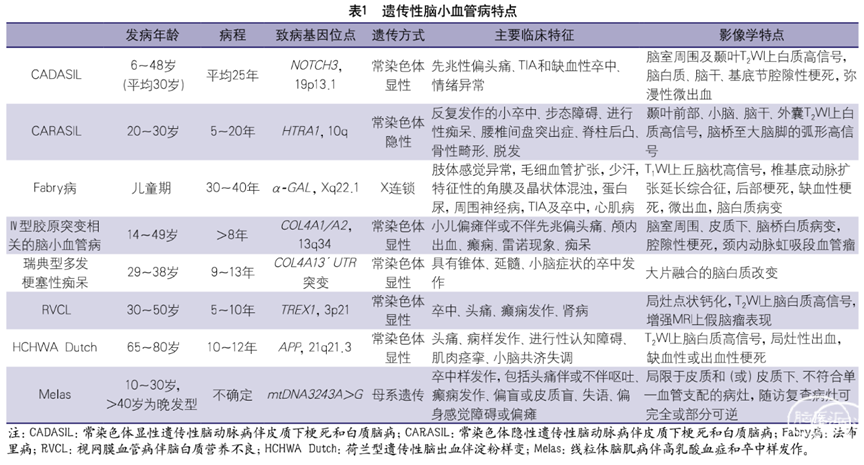
单基因遗传性CSVD是不同基因突变所致脑小血管的结构和功能异常的一类疾病,由基因检测可进行确诊(表1)。目前较为明确的单基因遗传性CSVD可归类为:血管平滑肌细胞病(如CADASIL、CARASIL)、血管间质性病(如CAA)、遗传性胶原蛋白病(如Ⅳ型胶原突变所致常染色体显性遗传微动脉病和白质脑病)、血管内皮细胞病(如RVCL)、血管代谢性病(如Fabry病、线粒体脑肌病伴高乳酸血症和卒中样发作)等。
推荐意见:
脑小血管病的临床表现缺乏特异性,诊断主要依靠影像学检查。
①建议对临床上出现认知、步行、二便以及情感障碍的患者予以重视,鉴别是否为脑小血管病。
②推荐完善头颅MRI,并根据不同分型的影像学特征进行诊断,应用相应的评价量表对病变严重程度进行评估。
③推荐应用脑小血管病影像学总负荷评分表评估脑小血管病的总体严重程度。
④对存在家族遗传倾向并且出现特殊临床症状的脑小血管病患者建议完善基因检查。
脑小血管病治疗
1
急性脑小血管病相关治疗
对于急性CSVD导致的缺血性卒中的相关治疗,目前建议可参考急性缺血性卒中的防治方案。
降压治疗
对于RSSI患者,更为积极的降压方案可能是合理的,但血压过低也可能造成认知功能障碍等风险。血压变异性与WMH、CMB、PVS及CSVD总负荷相关,还可能导致不良预后,因此,减少动态血压变异性对控制CSVD有重要意义。钙离子拮抗剂在降低血压的同时还有减少血压变异性和抗动脉粥样硬化的作用,适合选用;β受体阻断剂在降低心率的同时可能增加患者的血压变异性,应谨慎使用。
在临床应用中,降压药物的选择应综合考虑药物的作用机制和患者的个体情况。对于不同年龄、不同病因的CSVD患者,血压水平的控制目标需进一步的长期、大规模临床研究证实。
溶栓治疗
RSSI患者的溶栓方案参照2018美国心脏学会/美国卒中学会发表的急性缺血性卒中患者早期管理指南和《中国急性缺血性脑卒中诊治指南2018》,CMB和WMH不是静脉溶栓的绝对禁忌证。对于头颅MRI显示具有少量CMB(1~10个)但符合其他溶栓条件的患者,静脉应用阿替普酶是合理的(推荐等级Ⅱa,证据水平B-NR)。对于存在大量CMB(>10个)但符合其他溶栓条件的患者,静脉应用阿替普酶可能会增加症状性颅内出血的风险,治疗获益尚未明确。如果确实有潜在的实质性益处,那么治疗可能是合理的(推荐等级Ⅱb,证据水平B-NR)。对于CSVD患者行静脉溶栓需个体化评估获益与风险,尽量减少缺血性卒中溶栓后脑出血和不良预后的发生。
抗血小板治疗
建议使用的抗血小板药物包括阿司匹林、氯吡格雷和西洛他唑。鉴于CSVD同时具有缺血和出血风险的双向性,应进行治疗获益和出血风险的评估。存在重度WMH以及大量CMB的患者应慎用抗血小板药物。在合并存在WMH和多个CMB的患者中,西洛他唑可能是更安全的选择。抗血小板药物的应用应根据有无急性卒中发作病史、CSVD不同病因、影像学表现等权衡获益与风险后慎重选择。
降脂治疗
使用阿托伐他汀可降低各种缺血性卒中亚型患者的卒中复发风险,也包括CSVD所致卒中。小样本研究发现卒中前使用他汀类药物可减少合并WMH的卒中患者WMH进展和认知功能下降;也有部分研究认为他汀类药物对延缓WMH进展并无显著效果。另外,有研究提示他汀类药物还可能增加CMB及颅内出血风险。若CSVD合并大动脉粥样硬化仍需降脂治疗。
2
慢性脑小血管病相关治疗
CSVD相关认知功能障碍是血管性认知功能障碍的重要亚型,也是导致血管性痴呆的常见原因之一。目前的药物治疗研究主要集中于血管性痴呆,还需进一步开展针对CSVD所致认知障碍的大型临床试验。目前可选择的药物主要包括:①胆碱酯酶抑制剂:多奈哌齐、卡巴拉汀、加兰他敏;②非竞争性N-甲基-D-天冬氨酸受体拮抗剂:美金刚。具体药物的使用可参照相关诊治指南。还有一些小样本研究发现,降压药物、他汀类药物和尼莫地平等药物对CSVD相关认知障碍可能有一定的作用,但尚需更多的大型随机对照试验证实。
除急性卒中和认知障碍,CSVD还会导致淡漠、抑郁、排尿障碍等临床症状,建议在明确诊断后进行相关的对症处理。
3
其他治疗
遗传性CSVD中,Fabry病的特异性酶替代治疗已被证实有效,主要药物是外源性基因重组α半乳糖苷酶A,包括阿加糖酶β和阿加糖酶α。
建议CSVD患者进行适当的体育活动、适量的钠摄入量、地中海式饮食(充足的水果和蔬菜)、控制体重、戒烟,并避免过度饮酒。运动认知训练对CSVD的临床症状有改善作用。中医药、针灸可能对CSVD有潜在治疗作用。
4
潜在治疗靶点
“免疫衰老(immunosenescence)”被认为可加重内皮功能障碍和血脑屏障损伤,可能与增龄相关CSVD的发生相关,减轻免疫炎症反应可能会延缓增龄相关CSVD的进展。补充维生素B可能延缓严重CSVD患者WMH的进展。但抑制炎症反应、免疫调节、神经保护等方面的药物治疗尚需大规模试验进行更深入的研究。
推荐意见:
①建议应用对血压变异性影响小的降压药,如钙离子拮抗剂等。
②溶栓治疗参照急性缺血性卒中相关诊治指南。
③抗血小板药物包括阿司匹林、氯吡格雷等,存在重度WMH以及大量CMB的患者应慎用抗血小板药物。
④脑小血管病合并大动脉粥样硬化需降脂治疗。
⑤脑小血管病相关认知功能障碍的治疗参照《脑小血管病相关认知功能障碍中国诊疗指南(2019)》。
⑥推荐对症状性脑小血管病患者进行运动认知训练,并改善生活方式。
文章来源:
中国研究型医院学会脑小血管病专业委员会《中国脑小血管病诊治专家共识》编写组. 中国脑小血管病诊治专家共识2021[J]. 中国卒中杂志,2021,16(7):716-726. DOI:10.3969/j.issn.1673-5765.2021.07.013.

扫描二维码
或点击“阅读原文”链接
查阅共识全文
![]()
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、神内资讯所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。




