重症学习第三周,想系统整理下床旁锥颅脑干血肿穿刺有关资料,脑干出血恢复意识几率取决于出血量及出血部位,应综合考虑。

脑干出血是最致命的疾病,属于急性和重度疾病。即使少量出血也可能对心血管中枢造成压力,导致呼吸心跳停止,死亡率非常高,是脑出血分类中预后最差的。脑干分为桥脑,中脑,延髓三部分,其中桥脑是脑干出血的最常见部位,脑干出血量在3ml以下的,死亡率70%左右,脑干出血量在5ml以上,死亡率90%左右,若脑干出血量超过10ml以上的死亡率几近100%。
按照出血部位来说的话,越靠近生命中枢的出血位置,死亡率越高。即使脑干出血患者能度过危险期长期生存,其恢复意识的几率也几乎为0,且生活质量极差,大部分处于植物存活状态。所以脑干出血死亡率高,清醒几率非常低,而且即使存活,病人的生活质量也较差。
自从月初与权主任一起穿过两例脑干血肿,近期经常收到同事咨询,我朋友脑干血肿能不能手术,预后怎样,(一般脑干出血发病6小时后,血肿量大于等于5ml,生命体征不平稳,但非深昏迷,血压还行,一般建议积极手术)。下面我们一起系统学习下脑干血肿穿刺的适应症和禁忌症。
脑干血肿穿刺手术适应症
1.既往均有高血压病史,发病 6h 后,入院时收缩血压 ≥120mmHg。
2.GCS 评分≤8 分。
3.出血量≥5ml。
4.生命体征如体温、瞳孔、呼吸等均出现不同程度紊乱。
5.家属知情同意手术。
脑干血肿穿刺手术禁忌症
1.脑干出血量<5ml。
2.深度昏迷,双侧瞳孔散大固定,发病后有自主呼吸停止血压低于 60mmHg 超过 30min。
3.经 CTA/DSA 确诊肿瘤卒中、动脉瘤、动静脉畸形、海绵状血管瘤。
4.凝血功能障碍和血液性疾病。
5.脑干功能衰竭征象。
6.严重心、肝、肾功能不全。
7.病人家属拒绝手术治疗。
我们神外团队所采取的脑干血肿床旁锥颅穿刺方式是跟孙树杰教授(我国“方体三维数字定位法”和脑出血微创“定向软通道”救治新技术的创始人)学习获得,依据方体定位原理,定向经皮穿刺置管吸引清除高血压性脑干血肿的治疗方法。
下面介绍脑干血肿床旁锥颅的具体方法:

方体定位原理:根据立体几何原理,即空间任意一点的位置都可以由三维定向坐标系统所确定。将该原理与颅脑解剖相结合,把“类圆形”的头颅“框”在一个方体空间内,根据方体内三个相互垂直的平面相交形成三线一点的原理,可分别作出通过该点的水平面、冠状面和矢状面,形成以该点为原点的三维定向坐标系统。
方体定向置管吸引术治疗高血压性脑干出血是根据 CT 扫描所提供的脑干出血立体定位参数确定在头的前额部、颞部、顶部及枕部的垂直投影线和面,根据三面交点确定脑干血肿的中心靶点。相互垂直的三个平面和三个相互垂直的任意二个平面相交所形成的直线皆可做为穿刺置管入颅的路径,而另一平面所在的位置则作为入颅到达脑干血肿靶点深度的标志,这样就可以准确无误地到达所要进入的血肿靶点。
按皮肤穿刺点分为额顶、枕上和枕下方体定向置管吸引术。以枕下方法最为常用,介绍如下:
1.定位方法
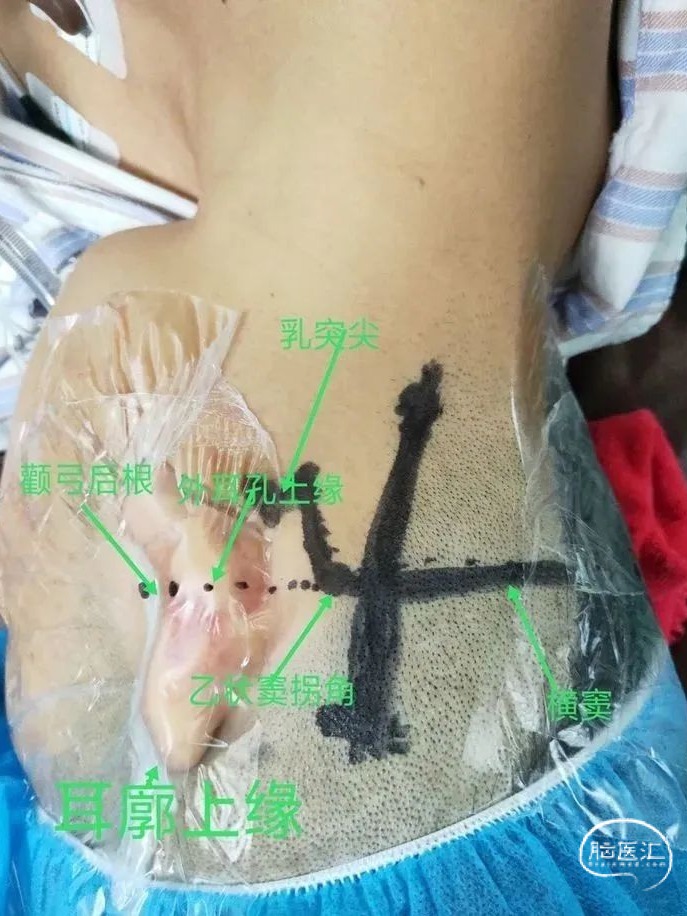
①画出基础定位线:患者备皮后,安静状态下仰卧位,以眉间中点作为起始点,将颅脑立体定位器短板、中间板、长板分别紧贴前额、顶部,选正中间条孔通过起始点(图一),用画线棉签或笔顺中央条孔画出正中矢状线向后延续经枕外隆突达到后项部。将立体定位器的一侧长板边缘对准手术侧外眦和外耳道的连线,画出 OM线,延续至颈项后对侧(图二)。

图一

图二
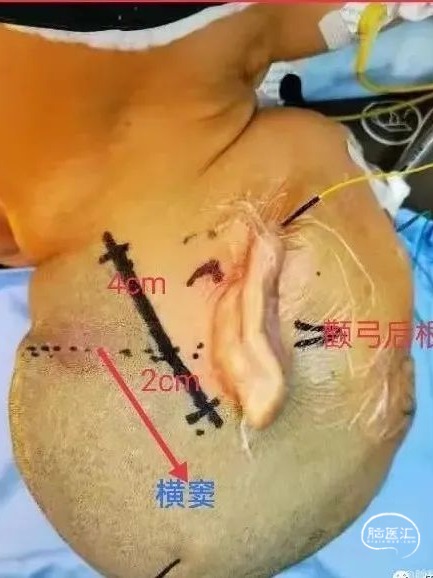
②标记血肿靶点投影及路径:侧卧位,根据 CT 影像血肿靶点距 OM 线的距离,投影在头部手术侧的颞侧(桥脑出血靶点在外耳道上 2cm 左右处)(图三),确定枕下穿刺点(在距正中线旁开6-8cm,横窦体表投影线下2-3cm),将颅脑立体定位器短板垂直于正中矢状线,用画线棉签或笔画出颞侧点和枕下穿刺点的连线,确立血肿的水平面(图四、五)。根据血肿靶点在顶或额部投影点的位置(图六),用定位器画出血肿的矢状线,确立血肿的矢状面(图七)。上述矢状面和水平面的垂直交线即为脑干血肿穿刺的路径(图八、九、十),其深度为 9-10cm。

图三

图四

图五

图六

图七

图八

图九

图十
2.手术操作
①将患者推入微创手术室或复合手术室(抢救患者也可在危重病房床旁进
行),安置患者于适宜体位,连接好吸氧管、心电监护,建立静脉通道,观察并记录瞳孔大小及生命体征,并注意术中不断观察其变化情况。
②头部画线定位后,常规消毒,铺手术巾。
③同侧侧脑室穿刺置管,测颅内压。摆放脑室外流装置。
④麻醉方式采用局麻或全麻,用手术刀在枕下穿刺点切开约 0.5cm,用凹颅钻建一至枕骨的皮下通道,定向颅钻钻透枕骨(图十一),用凹颅钻扩张钻孔并清除残余骨屑。安装锁骨器,脑膜针刺破脑膜,探棒尺扩张脑膜切口,建立至靶点的预通道。先用脑针向血肿中心靶点试抽少量陈旧血后,置入脑干血肿吸引管,抽吸陈旧血 2-5ml 后(图十二),留置该管于血肿残血腔内,接通管外端的血肿引流袋,包扎后返回病房或复查 CT 了解术后颅内血肿引流情况。

图十一

图十二
3.手术注意事项
①脑干血肿定位画线时,一定要坚持方体定位原理,确保各个交角均为直角。
②使用颅脑立体定位器短板时需注意,在颞侧投影画线时颅脑半径距离线要与矢状线重叠;额顶侧投影画线时,短板半径线要与 OM 线平行。
③开始钻颅时先垂直颅骨表面,在颅骨表面轻钻一凹槽,然后根据穿刺钻颅的平面方向,调整定向颅钻的方向。
④根据颅骨的厚薄,调整钻头长度,以防止钻头刺入过深损伤硬脑膜。
⑤术中不求一次性彻底清除血肿,抽吸过程强调缓慢、间断、非阻力化、只排血,不损伤脑组织。
⑥穿刺颅骨时,勿伤及骨下枕矢状窦、横窦及乙状窦等静脉窦。
⑦脑干穿刺勿伤及脑干网状上行激动系统和小脑齿状核、脑干面神经核、三叉神经主核、动眼神经核等重要神经核团。并注意置管过深,有损伤脑干的风险。
⑧术中发生血压下降,生命指征显著变化,需停止手术操作,待生命指征平稳后继续手术。
⑨先穿侧脑室,后穿脑干血肿;如侧脑室引流,拔引流管时遵循先拔脑干引流管,后拔侧脑室引流管的原则。
⑩残血引流不畅时,术后次日,可注入尿激酶 2-3 万 U,3ml 生理盐水配制,1 次/d,CT 显示残血量≤2ml 拔管。避免长时间置管,留管时间≤1 周。
⑪强调脑干出血穿刺置管治疗操作的规范性和无菌性,防止误穿,脑干受损出血和感染。
4.知识扩展:
(熟悉脑干解剖及生理功能,明白了脑干出血位置不同,病情进展不同,预后不同)




横窦解剖定位(横窦(外耳道上缘,颧弓后根,枕外粗隆)
5.两例病例分享
病例一
患者男,51岁,术前双侧针尖样瞳孔,呼吸不规则,给予气管插管,诊断:延髓-脑桥区及双侧桥小脑角区血肿,术前呼吸骤停(考虑血肿波及延髓有关),床旁锥颅,术后呼吸恢复。

术前CT

术后复查

术中穿刺点及定位线

病例二
患者女性,62岁,术前双瞳孔散大,诊断:脑桥及中脑区血肿,总结:患者骨质疏松,刺入颅骨更容易,脑干穿刺的核心穿刺点:横窦下2-3cm,旁开中线6-8cm。注意深度(9-10cm),角度(注意水平面和矢状面)。








文中部分图片及操作方法为孙树杰教授团队独创,感谢孙教授团队苦心钻研、真诚分享《方体定位原理,定向经皮穿刺置管吸引清除高血压性脑干血肿的治疗方法》,患者才有尝试的机会。
点击或扫描上方二维码,查看更多“创伤重症”内容





