
患者基本信息
患者:男性,61岁。
主诉:言语不清、右侧肢体无力3天。
现病史:患者于入院3天前无明显诱因下突然出现右侧肢体无力,右手持物不稳,行走拖步并伴有言语不清,于当地医院查头CT示脑梗死,CTA示左侧大脑中动脉闭塞,给予抗血小板及调脂治疗(具体不详),3天来患者症状逐渐加重,遂来我院就诊,拟“再发脑梗死?”收住院。
既往史:4月前曾因“脑梗死”于我科住院治疗,症状好转出院,无明显后遗症,住院期间行脑血管造影发现左侧大脑中动脉重度狭窄,根据《症状性颅内动脉粥样硬化性狭窄血管内治疗中国专家共识》,先予内科抗血小板聚集及强化他汀治疗。出院后继予双抗、降脂等治疗。家属反映患者这4月来反应渐迟钝,沉默寡言,动作缓慢。既往有高血压病史。否认心脏病史。否认糖尿病史。否认有吸烟饮酒史。

4月前第一次脑梗死时头MRI。

4月前第一次脑梗死时MRA示左侧大脑中动脉重度狭窄。

4月前第一次脑梗死时造影发现血管下壁可见斑块影,予双抗及强化他汀治。
本次入院查体:T:36.5℃、P:87次/分、R:19次/min、Bp:左侧130/90mmhg、右侧134/92mmhg、体重55kg、身高160cm。专科查体:神清,反应迟钝,言语含糊,右侧鼻唇沟浅,右侧上下肢肌力3级。NIHSS评分8分(构音障碍:2分,面瘫2分,肌力4分),发病前mRS评分1分,洼田饮水试验3分。
入院头颅MRI示:左侧颞顶叶、岛叶、放射冠-基底节区新发散在脑梗塞(亚急性期)。

入院时头颅MRI检查示左侧颞顶叶、岛叶、放射冠-基底节区新发散在脑梗塞(亚急性期),病变部位同4月前。
本次入院后予再次行脑血管造影,左侧大脑中动脉已经闭塞,左侧大脑前动脉通过软脑膜动脉代偿供血至大脑中动脉供血区。
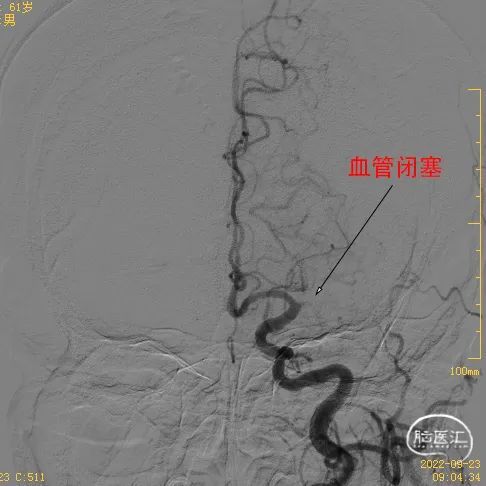
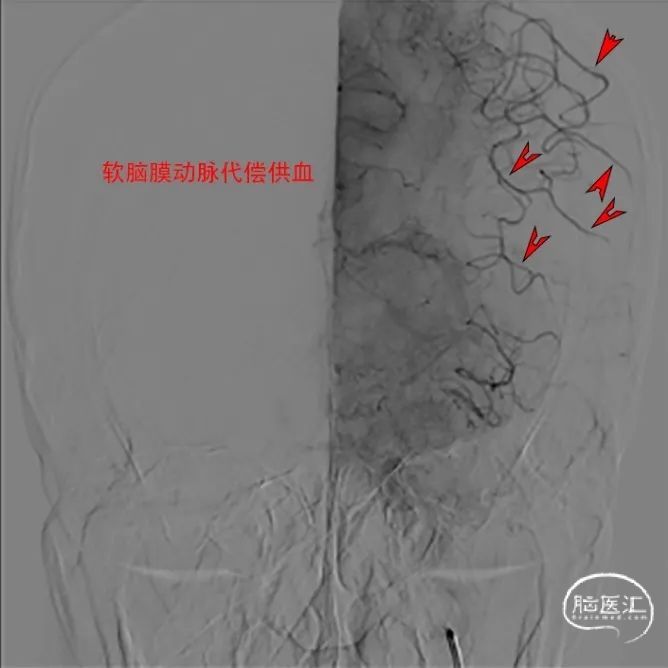
再发脑梗死时,左侧大脑中动脉已经闭塞由左侧大脑前动脉通过软脑膜动脉代偿供血。
术前诊断
入院诊断:1. 再发脑梗死;2. 左侧大脑中动脉闭塞;3. 高血压病2级、极高危。
入院后血常规、肝肾功能未见明显异常,心肺功能无异常,低密度脂蛋白胆固醇1.67mmol/L。
术前讨论
患者左侧颞顶叶、岛叶、放射冠-基底节区梗死,主要是由于左侧大脑中动脉M1段重度狭窄导致的分水岭梗死,内科保守治疗无效,最终左侧大脑中动脉闭塞,导致再次发病。结合《症状性颅内动脉粥样硬化性狭窄血管内治疗中国专家共识2022》患者具有手术指征,无明显手术禁忌症,与家属充分沟通利弊后,行血管内介入治疗。
手术过程
①右侧股动脉穿刺成功后,8F指引导管建立通路,颈内动脉太过迂曲,指引不到位,只能到达C1近端,置入115cm 5F Catalyst 5中间管至床突段提供支撑。
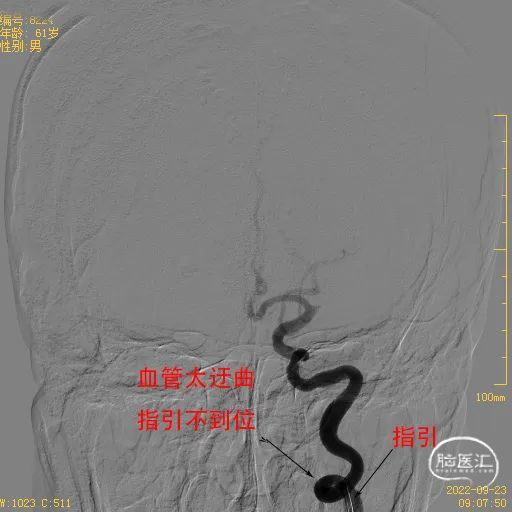
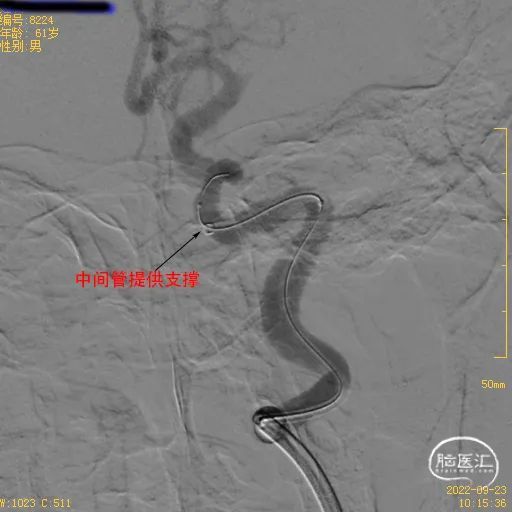
采用8F指引+5F 115cm Catalyst5导管建立稳定的通路。
②200cm Synchro 14微导丝带SL-10微导管,尝试开通血管。
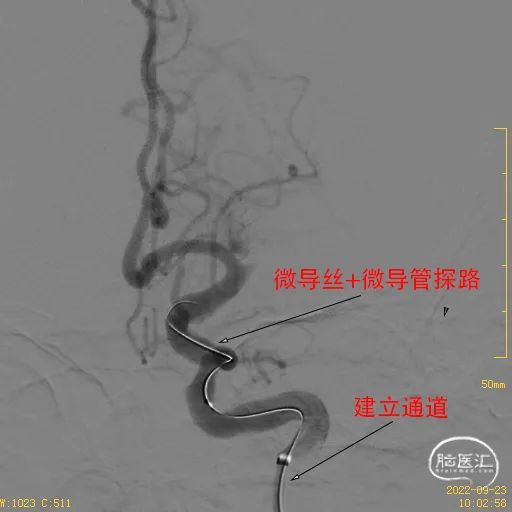

建立好通路,准备开通闭塞的血管,操作导丝反复寻找真腔,微导管造影终于发现了一丝通路。
③微导管通过闭塞段到达远端血管真腔,交换入300cm Transend导丝。

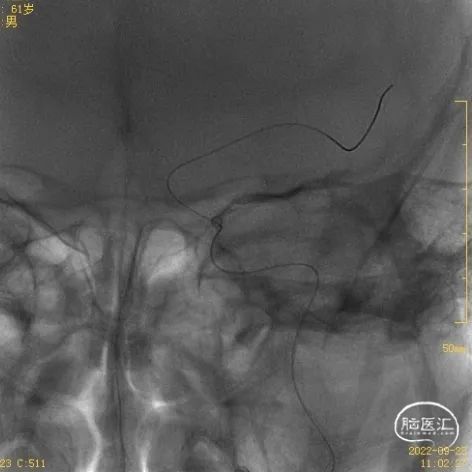

⑤置入3.5*15mm Neuroform EZ支架,支架内仍有明显残余狭窄。

⑥予2.5*15mm Gateway球囊后扩,无明显残余狭窄。

术后患者无不适,术后第二天,自觉精神状态较前有好转。
手术要领总结
1.建立稳定的通路 至关重要的环节,尤其是在迂曲的血管。常用的组合是指引导管+中间导管,中间管尽可能上到更高的位置,尽量靠近目标血管。
2.微导丝的选择 尽量选择较软的导丝,导丝塑形很重要,具体结合血管形状塑形,让导丝能去直径粗的血管,也能去直径较细的血管。
3.仔细体会导丝行进时的阻力,观察导丝头端的形状,行进中若有突破感,谨慎跟微导管,评估刺破血管壁的可能性。
4.仔细观察评估出血迹象及操作导致的出血风险,见好就收,降低风险。
术者感言
慢性闭塞开通的技术要求,需要长期介入操作积累的手感,特别是操控导丝走动时的方向、导丝行进中的阻力,导丝走进闭塞段的形态,导丝行进中使用的力量的控制等。为能灵敏操控导丝,必须建立好通路,特别是路径迂曲的患者,良好路径的支撑尤为重要。可以说慢闭开通的技术是水到渠成,初学者谨慎尝试,如同降龙十八掌的第十八掌,没有前面的十七掌,便没有第十八掌。
术者简介
李飞
华南理工大学附属六院
神经内科主任,主任医师,医学博士
毕业于中山大学
广东省医学会神经病学分会委员
广东省医学会脑血管病分会委员
广东省卒中学会介入分会委员
点击或扫描上方二维码
查看更多“介入”内容






