
引用本文:
中华神经外科杂志2022年1月第38卷第1期Chin J Neurosurg,January2022,Vol.38,No.1
背景和目的
初步探讨Neuroform Atlas支架辅助弹簧圈治疗颅内宽颈动脉瘤的疗效及安全性。
方法
回顾性分析2020年8-12月郑州大学人民医院神经外科应用Neuroform Atlas支架辅助弹簧圈栓塞治疗的64例颅内宽颈动脉瘤患者(67个动脉瘤)的临床资料 。其中10例患者(12个动脉瘤)同时采用尾端套叠式“Y”型支架技术治疗 。术后3个月进行临床随访,采用改良Rankin量表评分(mRS)评 估 患 者 的 临 床 预 后 。术 后5-6个月复 查 数 字 减 影 血 管 造 影(DSA),采 用Raymond分级评估动脉瘤的闭塞情况 。
结果
67个动脉瘤置入的74枚Neuroform Atlas支架均成功释放,术中发生操作相关并发症1例 。67个动脉瘤的术后即刻DSA显示,56个(83.6%)动脉瘤 完全闭塞(Raymond Ⅰ级),4个(6.0%)动脉瘤瘤颈残留(Raymond Ⅱ级),7个(10.4%)动脉瘤瘤体残留(Raymond Ⅲ级)。术后1例患者因脑疝死亡,2例发生脑梗死 。术后失访3例,60例患者完成3个月随访,其中mRS 0分53例,1分4例,2分2例,3分1例 。术后5-6个月,53例患者 (55个动脉瘤)完 成 影 像 学 随 访,其 中 动 脉 瘤 闭 塞 达Raymond Ⅰ级50个(90.9%),Ⅱ级2个(3.6%),Ⅲ级3个(5.5%),且均未发现支架内狭窄或迟发性血栓事件。
结论
初步发现,Neuroform Atlas支架辅助弹簧圈治疗颅内宽颈动脉瘤具有较高的闭塞率和较低的并发症发生率,有效性及安全性均较好。
宽颈动脉瘤在颅内动脉瘤中占比>40%,支架辅助弹簧圈栓塞已被广泛应用于颅内宽颈动脉瘤的治疗并取得良好效果。Neuroform Atlas(以下简称 Atlas支架)是一种新型颅内动脉瘤辅助栓塞支架,其全系尺寸可通过直径为0.42mm(0.0165英寸的微导管释放,主要应用于颅内宽颈和分叉部动脉瘤的治疗。本研究回顾性分析2020年8-12月郑州大学人民医院神经外科采用Atlas支架辅助弹簧圈栓塞治疗的64例颅内动脉瘤患者的临床资料,拟初步探讨其临床疗效、手术并发症及应用经验。
临床资料
64例患者中,男26例,女38例;年龄为(59.5±8.5)岁(31-74岁)。 其中动脉瘤性蛛网膜下腔出血(SAH)26例,入院时Hunt-HessⅠ级 3例,Ⅱ级18例,Ⅲ级3例,Ⅳ级2例。
纳入标准:经数字减影血管造影(DSA)确诊为宽颈的囊状动脉瘤(瘤颈直径>4mm或瘤体与瘤颈比值<2)。
排除标准:(1)血泡样动脉瘤、夹层动脉瘤。(2)同时使用其他类型支架。
本研究符合《赫尔辛基宣言》原则,所有患者或家属对手术知情同意且于术前签署知情同意书。
影像学资料
64例患者共67个动脉瘤,动脉瘤的最大直径为(5.0 ±2.5)mm(1.1-14.6mm),其中12个动脉瘤最大径<3mm,45个动脉瘤最大径为3-7mm,10个动脉瘤最大径≥10mm;动脉瘤瘤颈宽度为(4.0±2.1)mm(1.2-7.6mm)。67个动脉瘤中,前循环动脉瘤52个,后循环动脉瘤15个;其中,位于大脑前动脉3个,前交通动脉17个,颈内动脉C6段6个,后交通动脉10个,大脑中动脉分叉处 13个,大脑中动脉M2段2个,原始三叉动脉1个,基底动脉顶端或主干10个,大脑后动脉4个,小脑后下动脉1个。
血管内治疗方法
所有患者在全身麻醉下行右侧股动脉穿刺,置入8F或6F动脉鞘,引入8F或6F导引导管,将导引导管置于颈内动脉或椎动脉平直血管段。对于路径迂曲的患者,在8F导引导管支撑下引入长度为115cm的6F中间导管Navien(美国美敦力公司),头端置于颈内动脉海绵窦段或椎动脉V4段,行三维旋转造影。测量动脉瘤相关参数,包括动脉瘤的直径、瘤颈宽度、载瘤血管直径,并选择最佳的动脉瘤治疗投射角度。(1)58例患者采用两枚微导管分别进行Atlas支架释放及弹簧圈填塞。首先,使用微导丝Synchro14(美国史赛克公司)将SL-10微导管(美国史赛克公司)或 XT-17微导管(美国史赛克公司)置于动脉瘤以远的载瘤血管内备用,头端越过动脉瘤瘤颈2-3cm 。然后,将塑形后的Echelon-10微导管(美国美敦力公司)置于动脉瘤瘤腔内。释放Atlas支架并使用合适的弹簧圈进行填塞。(2)另6例患者使用同一根微导管 (SL-10或XT-17)先后完成Atlas支架置入和弹簧圈填塞。64例患者中,10例患者(12个动脉瘤)采用尾端套叠式“Y”型支架技术治疗,即微导管超选时,首先在微导管到位困难的侧支血管内置入SL-10或XT-17微导管,释放首枚Atlas支架(美国史赛克公司),随后以其作为支撑,将同一根支架导管输送至 第2分支,置入第2枚 Atlas支架,与第1枚支架形成“Y”型;另54患者(55个动脉瘤)均使用单枚支架治疗,其中包括1例串联动脉瘤患者。
围手术期治疗方法:
(1)对于未破裂动脉瘤患者,术前口服双联抗血小板药物(即氯吡格雷75mg+阿司匹林100g,简称双抗)5-7d。术后继续给予双抗3个月,之后仅口服阿司匹林100mg,1次/d,维持1-2年。术前1d对所有患者行血栓弹力图(thromboelastography,TEG)检测,以判断患者对药物的反应,达标标准为:花生四烯酸(arachidonicacid,AA)抑制率>50%,二磷酸腺苷( adenosine diphosphate,ADP)抑制率>30%,ADP曲线最大振幅控制在31-47mm。对于TEG检测不达标者,术中给予小剂量替罗非班,先根据体重静脉推注6-8ml,然后每小时持续泵入4-6ml,术后继续应用24-48h。术前AA 、ADP抑制率未达标的患者出院前复查TEG,必要时可调整药物剂量或将氯吡格雷替换为替格瑞洛,以确保抗血小板药物达到抑制标准。(2)对于破裂动脉瘤患者,术前不予抗血小板药物治疗,术中支架释放时给予静脉应用替罗非班,初始剂量为8.0μg/kg,且3min内推注完毕。而后将静脉应用替罗非班剂量改为0.1μg·kg-1·min-1,维持24-48h,并于停用前2h给予氯吡格雷300mg+阿司匹林100mg,同时将替罗非班维持剂量减半;替罗非班停用次日起,给予双抗治疗3-5d,行TEG检测。双抗治疗3个月后改为口服阿司匹林100mg,1次/d,维持1-2年。
随访及评估方法
出院3个月对所有患者进行电话或门诊随访,采用改良Rankin量表评分(mRS)评估临床预后,将mRS≤2分定义为预后良好,>2分定义为预后不良。术后即刻及5-6个月复查DSA,评估支架内血流通畅情况,并采用Raymond分级评估动脉瘤情况,完全闭塞为Ⅰ级,瘤颈残留为Ⅱ级,瘤体残留为Ⅲ级。比较随访时与术后即刻DSA结果,将动脉瘤转归分为3类:
治愈:动脉瘤完全不显影。
稳定:术后即刻DSA显示动脉瘤有残留,随访时无明显变化。
复发:即刻DSA结果为Raymond Ⅰ级,随访DSA显示动脉瘤显影,或即刻结果为 Raymond Ⅱ-Ⅲ级,随访DSA显示动脉瘤显影增大。
手术结果和并发症
67个动脉瘤置入的74枚Atlas支架均释放成功。1例患者术中回撤栓塞导管时导管头端挂住开环支架网孔,虽成功撤出微导管,但造成支架轻度移位。67个动脉瘤的术后即刻DSA显示,Raymond Ⅰ级56个(83.6%),Ⅱ级4个(6.0%),Ⅲ级7个(10.4%)。术后1例重型SAH伴弥漫性脑肿胀患者因脑疝死亡。术后发生脑梗死2例,出院时mRS分别为4分和1分。典型病例见图1,2。
随访结果
术后失访3例,60例患者完成出院3个月随访,其中mRS0分 53例,1分4例,2分2例,3分1例;预后良好59例,预后不良1例;无1例发生迟发性出血或缺血性事件。术后5-6个月,53例患者(55个动脉瘤)复查DSA,结果显示Raymond Ⅰ级50个(90.9%),Ⅱ级2个(3.6%),Ⅲ级3个(5.5%);55个动脉瘤与出院时比较,治愈49个(89.1%),稳定5个(9.1%),复 发1个(1.8%)。1例后交通动脉动脉瘤复发患者术后即刻DSA显示Raymond Ⅱ级,随访时为Raymond Ⅲ级,3d后再次行弹簧圈栓塞。随访时所有患者均未出现支架内狭窄或闭塞。
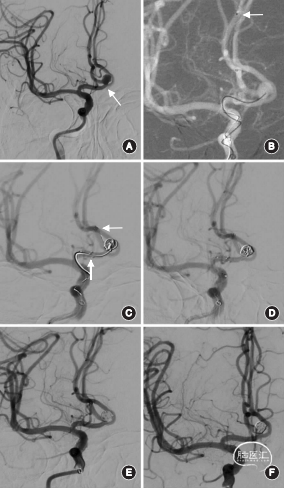
图1:患者女,62岁,因前交通动脉动脉瘤行Neuroform Atlas支架辅助弹簧圈治疗。A. 术前数字减影血管造影(DSA)检查显示前交通动脉动脉瘤形态不规则,大小为5.4mm*5.2mm,右侧大脑前动脉A1段与A2段夹角呈锐角(箭头所示);B.术中Synchro微导丝配合塑形后的SL-10微导管顺利超选入大脑前动脉 A3段(箭头所示);C.术中成功释放Neuroform Atlas支架(3.0mm*21.0mm,箭头所示为支架两端),填塞弹簧圈;D.术中支架辅助下,首枚弹簧圈成篮良好;E.术后即刻DSA显示动脉瘤栓塞致密 (Raymond Ⅰ级);F.术后6个月复查DSA 显示动脉瘤瘤腔未显影,支架内血流通畅。
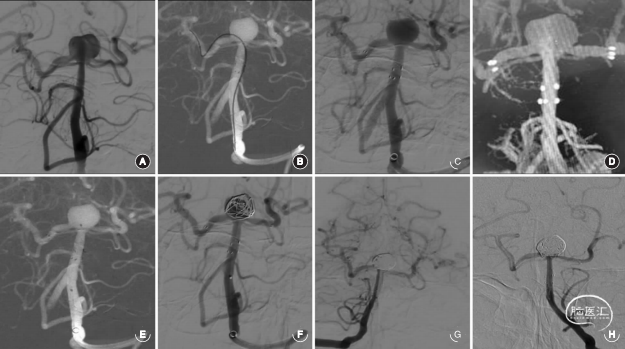
图2:患者男,46岁,因基底动脉顶端动脉瘤行Neuroform Atlas支架辅助弹簧圈治疗。A.术前数字减影血管造影 (DSA)显示基底动脉顶端动脉瘤大小为12.0mm*9.4mm,瘤颈宽为 8.3mm;B.术中左侧大脑后动脉引入首枚支架(3.0mm*24.0mm),Synchro微导丝配合头端塑形的SL-10微导管穿过支架网孔超选入右侧大脑后动脉;C.D.术中释放第2枚支架(3.0mm*21.0mm)完成“Y“型支架构建后,DSA(C)和 Vaso CT(D)显示支架贴壁良好;E.术中SL-10微导管穿过支架网孔进入动脉瘤瘤腔内;F.术中在“Y"型支架辅助下,首枚弹簧圈成篮良好;G.术后即刻DSA显示动脉瘤栓塞致密,瘤腔内未见对比剂渗漏;H.术后6个月复查DSA显示动脉瘤末显影,支架内血流通畅。
Atlas支架是一种新型激光雕刻脑血管支架,支架易于输送、通过性好,主体为开环设计,微导管易穿过支架网孔,因此对于分叉部宽颈、合并载瘤血管纤细或狭窄的颅内动脉瘤,可采用单一微导管分别完成支架释放和弹簧圈填塞;支架整体结构亦为开环设计,贴壁性好,对于宽颈动脉瘤,使用大型号支架可起到“穹窿”效果,保护边支血管。同时,近端“喇叭”形的闭环设计使微导管跟进到支架内更加顺畅;支架系统为无头端设计,可提供更多操作空间,尤其在迂曲且更远端的目标血管位置,支架容易到位;更小的网孔使“脚手架”和“栅栏”作用明显,即使在微小动脉瘤填塞时弹簧圈也不易脱入载瘤血管内。另外,该支架的金属覆盖率低,约为6%-12%,因此定位精确,短缩率极低。对于路径极度迂曲的颅内动脉粥样硬化性狭窄患者,该支架可直接通过Gateway球囊导管释放,无需交换支架导管,简化了颅内动脉狭窄支架成形术的操作步骤。本研究中动脉瘤患者均采用Atlas支架辅助弹簧圈栓塞治疗,现从以下几方面探讨其临床疗效、手术并发症及使用经验。
临床疗效
本研究中,病变包括载瘤动脉和近端血管解剖夹角呈锐角、路径严重迂曲、分叉部动脉瘤瘤颈明显累及双侧分支等复杂情况,无论采用单一支架置入或“Y”型支架技术,均手术成功;术后即刻DSA显示动脉瘤完全闭塞率达83.6%(56/67);术后5-6个月随访时,动脉瘤完全闭塞率达90.9%(50/55);与国外大样本研究报道的基本一致。一项多中心大型研究中,128个动脉瘤共使用138枚Atlas支架;出院时改良Raymond-Roy 动脉瘤闭塞分级Ⅰ和Ⅱ级的比例达82.9%,随访时Ⅰ-Ⅱ级的动脉瘤闭塞率达89.5%,术后随访时mRS0-2分患者达96.9%[8]。该研究证实了应用Atlas支架治疗颅内动脉瘤的安全性和有效性。一项采用Atlas支架治疗前循环动脉瘤的队列研究纳入了25个中心的182例患者,动脉瘤最大径为(6.1±2.2)mm,瘤颈宽度为(4.1±1.2)mm,瘤体与瘤颈比值为1.2±0.3,所有支架均到位满意;153例患者术后1年随访 DSA结果显示,无1例载瘤血管狭窄>50%或动脉瘤再治疗,动脉瘤完全闭塞(Raymond-RoyⅠ级)率为84.7%,其中8例(4.4%)患者出现手术同侧严重卒中或神经系统相关性死亡[9]。该研究证实了使用Atlas支架辅助弹簧圈填塞前循环动脉瘤具有较高的闭塞率和极低的并发症发生率。同样,对于穿支血管丰富的后循环病变,一项纳入25个中心共116例患者的大型研究显示,Atlas支架技术的成功率为100%,95例(81.9%)患者在术后12个月时复查DSA,显示动脉瘤完全闭塞率达85.3%,同侧缺血性卒中与永久性神经功能症状缺损的发生率分别为4.3%和1.7%[10]。该研究证实,Atlas支架辅助弹簧圈填塞治疗后循环动脉瘤同样具有很高的技术成功率和安全性。
手术并发症
颅内动脉瘤血管内治疗的主要并发症包括术中动脉瘤破裂出血、血栓栓塞、弹簧圈逸出、解旋等,其中血栓栓塞是最常见的并发症。Burkhardt等使用Atlas支架治疗128例患者(128个动脉瘤),其中6例(4.7%)发生了技术操作相关并发症,包括支架置入失败3例,支架释放后微导管无法到位栓塞动脉瘤,再置入血流导向装置1例,支架释放后支架移位1例,弹簧圈逃逸1例;6例(4.7%)出现围手术期血栓栓塞并发症。结合本研究中2例患者同样出现了血栓栓塞并发症,考虑可能有以下原因:
1. SAH患者血液呈高凝状态,其是颅内动脉瘤血管内栓塞术中发生血栓事件的独立危险因素。
2. 血管内操作时,载瘤血管超选困难,合并多发粥样硬化性狭窄等可导致局部血管内膜损伤或斑块脱落,引起远端栓塞。
3. 围手术期抗血小板药物治疗不充分或抵抗。Gross等的研究比较了Atlas(37例)与LVIS Jr(27例)支架辅助弹簧圈栓塞治疗颅内动脉瘤,两组患者术后即刻动脉瘤完全闭塞率分别为57%和41%,随访时RaymondⅠ -Ⅱ级的比例分别为100%和81%,支架内狭窄率分别为0%和19%,考虑可能与Atlas支架贴壁良好,金属覆盖率更低有关。
支架释放技术及“Y”型支架技术
Atlas支架与其他激光雕刻支架释放方法相似,固定推送杆,回撤支架导管,操作较为简单。由于其为开环设计,微导管易于穿支架网孔,可采用支架后释放技术或穿网孔技术操。此外,由于Atlas支架不可回收调整,笔者认为该支架无需采用半释放的方式。
“Y”型支架辅助栓塞技术包括尾端并行式和尾端套叠式,目前临床上以尾端套叠式“Y”型支架最为常用。但既往文献报道,此类技术的并发症发生率高达18%。该技术一般多采用直径为0.69mm(0.027英寸)或0.53mm(0.021英寸)的微导管输送,其超选通过呈锐角的侧支或穿过第一个支架网孔时常存在一定困难。反复尝试上述操作,可能会导致严重并发症,如支架移位或急性血栓形成等。由于Atlas支架导管直径小、为开环设计,因此在超选分支和穿过支架网孔时具有优势。截至目前,仅有少量 Atlas支架用于“Y”型支架技术辅助栓塞分叉部动脉瘤的研究。Aydin等报道了30例使用Atlas支架构建“Y”型辅助弹簧圈栓塞的颅内动脉瘤患者,动脉瘤瘤体的最大直径为(6.9±2.2)mm,分叉侧支的平均直径为(2.2±0.3)mm,手术成功率为100%;术后即刻DSA显示动脉瘤完全闭塞率达83.3%,随访(11.8±7.8)个月,复查 DSA显示动脉瘤闭塞率达93.3%,围手术期并发症发生率为 6.7%,永久性神经功能缺损的发生率为3.3%。本组患者中,10例(12个动脉瘤)采用了尾端套叠式“Y”型支架技术;其中8例使用了2根微导管分别进行支架释放和弹簧圈填塞,2例采用单一微导管分别完成了“Y”型支架的释放和动脉瘤的栓塞;手术操作均成功,无相关并发症,随访时均未见动脉瘤复发或再治疗。对此,笔者体会如下:
1. 支架导管应首先超选进入到位困难侧的分支血管。
2. 一根微导管可实施顺序性的操作,完成“Y”型支架的释放和弹簧圈填塞,但当动脉瘤瘤腔较小或超选困难时,可在支架释放前将微导管预置于动脉瘤瘤囊内。
3. 虽为开环支架,但有时微导管穿过支架网孔并不容易;良好的中间导管支撑,可使微导丝在分支血管内走行更远;另外,支架微导管头端预塑形可一定程度上提高导管穿过支架网孔的成功率。
4. Atlas支架为开环设计,贴壁性好,金属覆盖率低,可能会在一定程度上降低“Y”型支架置入后血栓并发症的风险。
综上所述,初步研究发现,Atlas支架辅助弹簧圈栓塞治疗颅内宽颈动脉瘤较为安全、有效,其为颅内宽颈动脉瘤的血管内治疗提供了一种新的选择。但本研究纳入的患者相对较少,关于其远期疗效、支架内通畅性等问题仍需大样本的长期随访研究进一步证实。
李天晓
河南省人民医院
医学博士、主任医师、教授、博士生导师、享受国务院特殊津贴专家。河南省脑血管病医院常务副院长,河南省人民医院介入治疗中心主任。
学术兼职:中国医师协会介入医师分会副会长、神经介入专业委员会主任委员,中国医师协会神经介入专业委员会副主任委员,国家脑防委卒中中心管理指导委员会以及出血性、缺血性卒中介入专业委员会副主任委员,中国研究型医院学会介入神经病学分会副会长,中国老年医学会脑血管病分会副会长,河南省卫健委介入技术管理专家委员会主任委员,河南省医学会介入治疗专业委员会名誉主任委员,河南省医学会脑卒中专业委员会候任主任委员,河南省医师协会神经介入专业委员会主任委员,河南省医学科普学会神经外科及脑血管病专业委员会主任委员。《介入放射学杂志》、《Journal of Interventional Medicine》副主编,《中华介入放射学杂志电子版》副总编辑。
李立
河南省人民医院
副主任医师,医学博士,目前专注于各种脑血管病的血管内治疗。任“中国颅内动脉瘤计划”特聘讲师,中国医师协会神经介入专业委员会青年委员,中国卒中学会神经介入委员会青年委员,中国研究型医院协会脑血管病专业委员会青年委员,河南省医师协会神经介入专业青年委员会副主任委员,河南省医师协会神经介入专业委员会委员兼秘书,河南省医学科普学会神经外科及脑血管病专业委员会常务委员,河南省介入技术专家管理委员会秘书。
出版专著2部,发表SCI及中华核心杂志论文20余篇。主持河南省科技攻关项目课题1项,参与十三五国家重点研发计划1项,获得河南省科技进步奖二等奖1项,河南省科技进步奖三等奖2项。
邵秋季
河南省人民医院
河南省人民医院主治医师,医学博士。目前主要从事各种脑血管病的血管内治疗。河南省医学会介入治疗委员会青年委员,河南省医师协会神经介入委员会青年委员,中国中医药信息学会科普分会常务理事,河南省医学科普学会神经外科及脑血管病专委委员,河南省微循环学会血栓栓塞病分会常务委员。
以第一作者发表SCI文章8篇,中华系列杂志15篇,获国家专利8项,参编脑血管病专著3部。主持河南省自然科学基金1项,河南省科技攻关项目1项,河南省医学科技攻关联合共建项目1项,参与国家自然科学基金面上项目、国家十三五课题等国家级项目3项,获厅级医学科技进步一等奖1项。
点击或扫描上方二维码
查看更多“介入”内容










