入院后五官科予视频鼻内镜检查,报告左侧鼻腔嗅裂新生物(图1);副鼻窦MR增强检查提示嗅神经母细胞瘤考虑(图2);副鼻窦CT增强提示两侧筛窦腔及两侧额叶内占位,MT考虑,蝶窦及斜坡受侵可能,伴两侧额叶局部脑水肿(图3)。
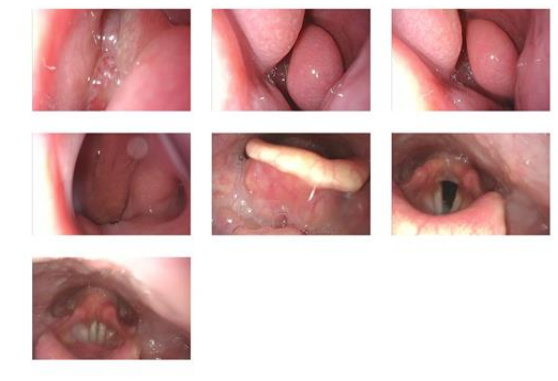
图1. 鼻腔内镜下见 “左侧鼻腔嗅裂新生物,予以病理送检,鼻咽部未见明显新生物,双侧咽隐窝对称。 舌根滤泡增生,会厌舌面囊肿样新生物,双侧声带表面光滑,活动正常。双侧梨状窝对称。”,并于内镜下病变区取活检送病理示:“(左侧鼻腔嗅裂)嗅神经母细胞瘤(Hyams分级,2级):(免疫组化:A片:S-100(示支持细胞)、CgA(+)、Syn(+)、CD56(+)、Ki-67(约5%+)、CK-pan(-);)”。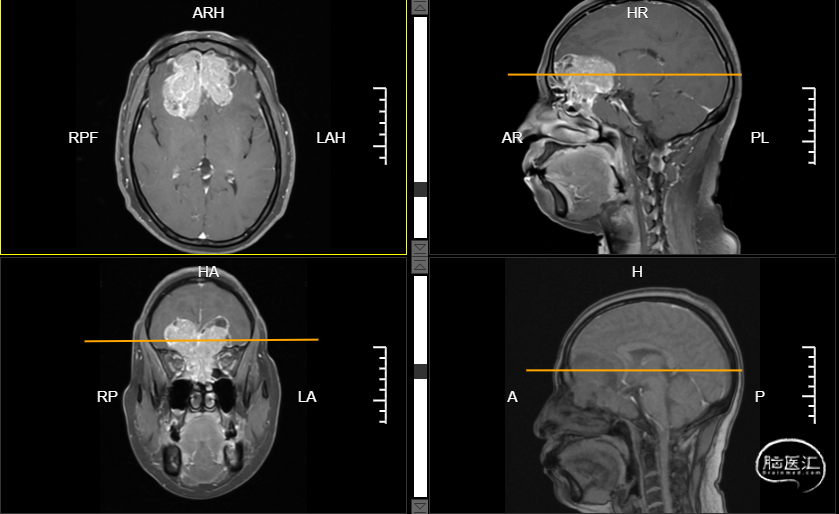
图2:2021.11.15我院副鼻窦MR增强示嗅神经母细胞瘤考虑。
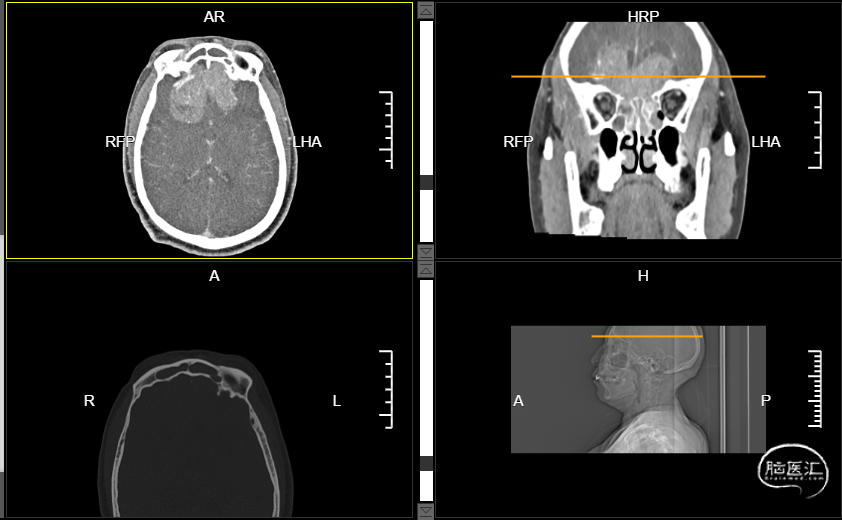
图3:2021.11.16我院副鼻窦CT增强:两侧筛窦腔及两侧额叶内占位,MT考虑,蝶窦及斜坡受侵可能,伴两侧额叶局部脑水肿。
完善检查基础上行神经外科、耳鼻咽喉科、放射科、放疗科等科室多学科讨论。考虑病变颅内为主伴侵犯前颅窝底累及额窦、蝶窦、鼻腔。通过讨论初步确定了神经外科、五官科联合手术+术后放疗的治疗方案。
具体手术安排为:先由神经外科介入团队行血管造影。术中见肿瘤主要由双侧眼动脉分支及双侧大脑前动脉A1分支参与供血;另外右侧颈外动脉分支(颌内动脉分支)及左侧颈外动脉分支(左侧脑膜中动脉分支及颌内动脉分支)也共同参与向肿瘤供血。综合临床获益与风险,遂予主要供血动脉(左侧大脑前动脉A1分支及左侧脑膜中动脉分支)弹簧圈栓塞,使肿瘤血供明显减少。
随后,神经外科肿瘤团队与耳鼻咽喉科联合行颅内外沟通肿瘤切除+皮瓣转移、颅底重建术+腰大池置管引流术。术中行冠状切口,双侧额底入路,显微镜下切除颅内部分肿瘤,耳鼻咽喉科继续切除颅外剩余肿瘤,取下肢阔筋膜组织联合带蒂额部骨膜瓣重建前颅底。术后对症支持治疗。患者一般情况恢复稳定,无脑脊液漏、颅内感染、脑组织膨出等并发症( 图4)。
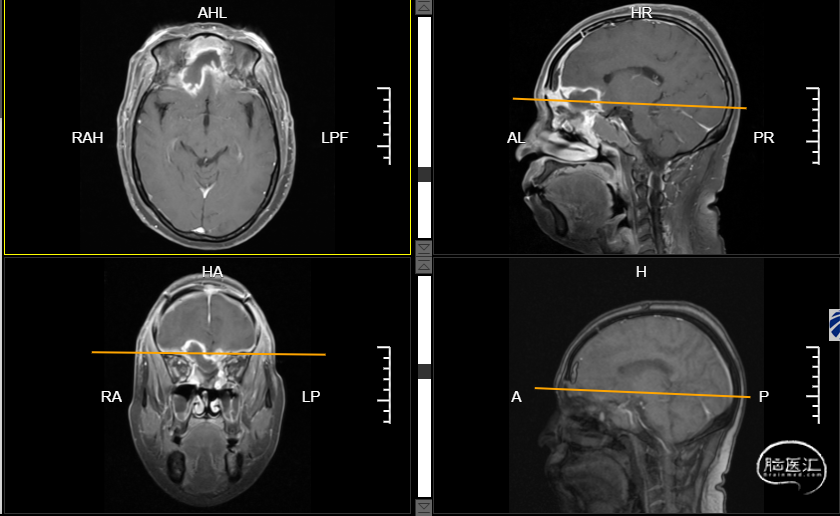
图4:2021.12.25副鼻窦MR增强:“前颅底肿瘤术后改变”。
病理结果
患者术后病理证实其为ON。病理描述:免疫组化:C片:CK-pan(-)、CgA(+)、Syn(+)、CD56(+)、Ki-67(15%+)、SSTR2(+)、S-100(支持细胞+);2021.12.03补充PD-L1(22C3)(阴性,TPS<1%)。
术后一月肿瘤放疗科行放疗。具体方案为:颌面部调强野(包瘤床)6mv-X SAD100 DT 200cGy/F,至30F结束放疗。患者放疗结束后门诊定期随诊已10月,至今一般情况良好。讨论
嗅神经母细胞瘤(ON)是一种起源于神经外胚层的罕见恶性肿瘤,具有神经内分泌分化。有研究者认为ON起源于嗅上皮。其约占所有鼻腔鼻窦肿瘤的2%,发病率为0.4/100万[1-2]。平均发病年龄为53岁,大多发生于35-70岁,男性发病略多于女性,男女比例接近3:2[3]。
临床表现---ON最常见的症状是肿块堵塞鼻腔。其他的局部病变表现包括鼻出血、鼻腔分泌物和/或疼痛。症状可能由病变侵犯邻近结构而引起,可表现为头痛、面部疼痛、鼻窦炎以及嗅觉丧失,严重的可表现为鼻窦和副鼻窦的局部扩张,从而引起溢泪、复视、眼球突出和视力下降等症状。若肿瘤向上突破筛板侵袭前颅窝底,可导致额叶压迫症状或癫痫发作。极少数患者可表现为副癌综合征,如库欣综合征、低钠血症或抗利尿激素分泌异常综合征。影像学检查---CT和MRI可帮助鉴别肿瘤与鼻塞的其他原因,对肿瘤分期非常重要。同时,影像学检查可在患者就诊时识别可疑区域或远处转移,包括CT、MRI、以及评估全身转移情况的PET/CT等。
病理学---ON多采用Hyams分级系统,依据病理学特征将肿瘤分为Ⅰ-Ⅳ级[4]。大多数研究均支持Hyams分级与预后有关[3-6]。全面基因检测研究表明,ON是一种遗传异质性疾病。虽然高频的频发体细胞突变少见,但很大一部分患者存在TP53、PIK3CA、NF1和CDKN2A突变[7]。少数患者中还报道了FGFR3和CCND1拷贝数改变或扩增[8-9]。治疗---放疗和/或手术是ON的基本治疗手段[10]。因为局部复发风险高,初始治疗单用手术一般仅限于经过仔细筛选的早期(Kadish A期)和低Hyams级别(Ⅰ或Ⅱ级)ON患者。观察性研究通常表明,与单纯手术或放疗相比,手术联合放疗可提高无病生存率和总生存率[6,12-14],尤其是病变范围广泛及或肿瘤病理分期级别高的患者。化疗的作用尚未明确证实,由于该病罕见,现有数据尚不足以推荐任何一种特定的化疗方案[11]。
预后与随访---ON虽然有较高的复发率,但总体生存期较长,文献报道的5年总生存率为57%~93%[15-18]。由于大多患者原位复发的时间为5~10年,可考虑对患者进行10~15年的长期随访[19-21]。
ON常侵犯前颅底,选择最佳手术方法时可能要考虑多种因素,包括肿瘤范围、患者合并症、重建方案、手术并发症和手术团队的经验。不同手术方式的并发症可能不同。我们的本例患者术前先行鼻内镜活检,临床诊断明确。在治疗方案上,我们予术前介入栓塞减少术中出血及明确供血来源,有助于控制术中出血。接下来我们联合耳鼻咽喉科多学科合作行双侧额底入路开颅联合经鼻内镜切除病变,最大程度切除病变;同时,术中备额部带蒂骨膜及下肢的阔筋膜一起用于颅底重建,减少术后脑脊液漏、感染等风险。最后根据肿瘤放疗科专科评估意见,术后联合放疗进一步强化了效果,改善预后。鉴于目前无明确的临床能普遍获益的化疗方案,患者术后未进一步行化疗。
在ON病变的手术入路选择历史上几经变迁。最初采用经面部入路。现有多项观察研究发现,与经面部入路相比,颅面联合入路更容易实现肿瘤整块切除,可提高肿瘤的局部控制率,并改善患者的生存质量[6,22-25]。另外一方面,随着内镜技术的进步,逐渐开始对经过仔细筛选的患者实施微创内镜手术。结合一篇纳入了36项研究、共609例患者的系统评价结果,我们发现对比开放手术,内镜手术不仅可以提高术后美观效果,更重要的是可以改善总生存率和疾病特异性生存率,同时更好地控制术后并发症[26-33]。也有文献报道,与该病例类似的侵犯前颅底的颅内外沟通ON的病变,颅面联合的开放入路方案,很大程度上可以被经鼻内镜联合冠状切口的额底入路替代,部分合适的严格帅选的病例,甚至可以单纯经鼻内镜下手术。
根据我们的临床实践经验,此类累及颅内并侵犯颅底及鼻咽部的ON,行多学科合作手术,额底入路(神经外科)联合经鼻内镜下病变切除(耳鼻咽喉科),既有助于提高全切率,也兼顾了功能保护。联合手术能兼顾各个学科的特点及优势,更进一步提高颅底及鼻咽部病变切除程度,进一步提升神经功能的保护及颅底重建的效果。比如可应用内镜从鼻咽部和颅内两个方位确认颅底内外肿瘤病变的切除范围,能够更准确的判断安全界限,更加完整、彻底地清除肿瘤并保护正常组织。另外,个体化的可靠的颅底重建方案,防止脑脊液漏也是决定手术成败的关键因素之一。我们术中采用额部带蒂帽状腱膜/骨膜瓣加下肢的阔筋膜的双重重建方式。这相较于传统的单纯带蒂鼻中隔黏膜瓣,似乎是一个更可靠的重建方案的选择。目前的临床文献资料支持手术联合术后放疗,可以取得更好的治疗效果。鉴于目前无明确的临床能普遍获益的化疗方案,不建议常规实施化疗。鉴于该病复发风险,后续的密切随访是一个重要的事项。
参考文献
[1]Thompson, L., World Health Organization classification of tumours: pathology and genetics of head and neck tumours. Ear Nose Throat J, 2006. 85(2): p. 74.[2]Thompson, L.D., Olfactory neuroblastoma. Head Neck Pathol, 2009. 3(3): p. 252-9.[3]Kuan, E.C., et al., A Population-Based Analysis of Nodal Metastases in Esthesioneuroblastomas of the Sinonasal Tract. Laryngoscope, 2019. 129(5): p. 1025-1029.[4]Cooper, M.A. and J. Hallgrimsson, Tumours in Iceland. 4. Tumours of the upper respiratory tract and ear. A histological classification and some etiological and epidemiological considerations. Acta Pathol Microbiol Scand A, 1981. 89(5): p. 377-87.[5]Dulguerov, P. and T. Calcaterra, Esthesioneuroblastoma: the UCLA experience 1970-1990. Laryngoscope, 1992. 102(8): p. 843-9.[6]Dulguerov, P., A.S. Allal and T.C. Calcaterra, Esthesioneuroblastoma: a meta-analysis and review. Lancet Oncol, 2001. 2(11): p. 683-90.[7]Gay, L.M., et al., Comprehensive Genomic Profiling of Esthesioneuroblastoma Reveals Additional Treatment Options. Oncologist, 2017. 22(7): p. 834-842.[8]Lazo, D.L.V.L., et al., Comprehensive Molecular Profiling of Olfactory Neuroblastoma Identifies Potentially Targetable FGFR3 Amplifications. Mol Cancer Res, 2017. 15(11): p. 1551-1557.[9]Bell, D., Sinonasal Neuroendocrine Neoplasms: Current Challenges and Advances in Diagnosis and Treatment, with a Focus on Olfactory Neuroblastoma. Head Neck Pathol, 2018. 12(1): p. 22-30.[10]Nichols, A.C., et al., Esthesioneuroblastoma: the massachusetts eye and ear infirmary and massachusetts general hospital experience with craniofacial resection, proton beam radiation, and chemotherapy. Skull Base, 2008. 18(5): p. 327-37.[11]Simon, J.H., et al., Esthesioneuroblastoma: the University of Iowa experience 1978-1998. Laryngoscope, 2001. 111(3): p. 488-93.[12]Fiani, B., et al., Esthesioneuroblastoma: A Comprehensive Review of Diagnosis, Management, and Current Treatment Options. World Neurosurg, 2019. 126: p. 194-211.[13]Alotaibi, H.A., et al., Esthesioneuroblastoma: Summary of Single-center Experiences with Focus on Adjuvant Therapy and Overall Survival. Cureus, 2019. 11(6): p. e4897.[14]Tajudeen, B.A., et al., Importance of tumor grade in esthesioneuroblastoma survival: a population-based analysis. JAMA Otolaryngol Head Neck Surg, 2014. 140(12): p. 1124-9.[15]Czapiewski, P., et al., Frequent expression of somatostatin receptor 2a in olfactory neuroblastomas: a new and distinctive feature. Hum Pathol, 2018. 79: p. 144-150.[16]Modesto, A., et al., Multimodal treatment and long-term outcome of patients with esthesioneuroblastoma. Oral Oncol, 2013. 49(8): p. 830-4.[17]Bradley, P.J., N.S. Jones and I. Robertson, Diagnosis and management of esthesioneuroblastoma. Curr Opin Otolaryngol Head Neck Surg, 2003. 11(2): p. 112-8.[18]Kadish, S., M. Goodman and C.C. Wang, Olfactory neuroblastoma. A clinical analysis of 17 cases. Cancer, 1976. 37(3): p. 1571-6.[19]Kim, D.W., et al., Neoadjuvant etoposide, ifosfamide, and cisplatin for the treatment of olfactory neuroblastoma. Cancer, 2004. 101(10): p. 2257-60.[20]Ow, T.J., et al., Optimization of long-term outcomes for patients with esthesioneuroblastoma. Head Neck, 2014. 36(4): p. 524-30.[21]Su, S.Y., et al., Endoscopic resection of sinonasal cancers. Curr Oncol Rep, 2014. 16(2): p. 369.[22]Dulguerov, P. and T. Calcaterra, Esthesioneuroblastoma: the UCLA experience 1970-1990. Laryngoscope, 1992. 102(8): p. 843-9.[23]Dulguerov, P., A.S. Allal and T.C. Calcaterra, Esthesioneuroblastoma: a meta-analysis and review. Lancet Oncol, 2001. 2(11): p. 683-90.[24]Nichols, A.C., et al., Esthesioneuroblastoma: the massachusetts eye and ear infirmary and massachusetts general hospital experience with craniofacial resection, proton beam radiation, and chemotherapy. Skull Base, 2008. 18(5): p. 327-37.[25]Levine, P.A., W.C. McLean and R.W. Cantrell, Esthesioneuroblastoma: the University of Virginia experience 1960-1985. Laryngoscope, 1986. 96(7): p. 742-6.[26]Wang, E.W., et al., ICAR: endoscopic skull-base surgery. Int Forum Allergy Rhinol, 2019. 9(S3): p. S145-S365.[27]Unger, F., et al., Combined endoscopic surgery and radiosurgery as treatment modality for olfactory neuroblastoma (esthesioneuroblastoma). Acta Neurochir (Wien), 2005. 147(6): p. 595-601; discussion 601-2.[28]Folbe, A., et al., Endoscopic endonasal resection of esthesioneuroblastoma: a multicenter study. Am J Rhinol Allergy, 2009. 23(1): p. 91-4.[29]Kim, B.J., et al., Endoscopic versus traditional craniofacial resection for patients with sinonasal tumors involving the anterior skull base. Clin Exp Otorhinolaryngol, 2008. 1(3): p. 148-53.[30]Nicolai, P., et al., Endoscopic surgery for malignant tumors of the sinonasal tract and adjacent skull base: a 10-year experience. Am J Rhinol, 2008. 22(3): p. 308-16.[31]Gallia, G.L., et al., Endonasal endoscopic resection of olfactory neuroblastoma: an 11-year experience. J Neurosurg, 2018. 131(1): p. 238-244.[32]Nakagawa, T., et al., Endoscopic endonasal management of esthesioneuroblastoma: A retrospective multicenter study. Auris Nasus Larynx, 2018. 45(2): p. 281-285.[33]Fu, T.S., et al., Comparison of outcomes for open versus endoscopic approaches for olfactory neuroblastoma: A systematic review and individual participant data meta-analysis. Head Neck, 2016. 38 Suppl 1: p. E2306-16.(本文由浙二神外周刊原创,浙江大学医学院附属邵逸夫医院神经外科谢吉西医师整理,马力主任医师和王义荣主任医师审校,张建民主任终审。)
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。










