《Journal of Neurooncology》杂志2022年9月27日在线发表美国、法国、埃及、土耳其、多米尼加、印度、西班牙、加拿大的Chloe Dumot, Stylianos Pikis , Georgios Mantziaris,等21位专家联合撰写的《立体定向放射外科治疗年轻Koos IV级前庭神经鞘瘤患者:多中心研究Stereotactic radiosurgery for Koos grade IV vestibular schwannoma in young patients: a multi-institutional study》(doi: 10.1007/s11060-022-04134-0. )。

目的:
手术是大型前庭神经鞘瘤(VS)的首选治疗方法。立体定向放射外科(SRS)已被建议作为选择性切除的一种替代方法。然而,SRS治疗在≤45岁的Koos IV级患者中的安全性和有效性尚未得到评估。本研究的目的旨在描述单次SRS治疗年轻Koos IV级患者的临床和放射影像学结果。
前庭神经鞘瘤(VS)是桥小脑角最常见的肿瘤。它可以通过切除或立体定向放射外科(SRS)治疗。适应证主要取决于肿瘤大小,SRS常用于中小型肿瘤。Koos IV级,即肿瘤压迫脑干,通常考虑手术。然而,对有医学禁忌症或拒绝手术的患者的管理仍有争议。SRS治疗Koos IV级VS 的文献报道结果大多局限于单中心研究系列。最近,一项多中心的回顾性研究发表,显示肿瘤控制良好,面神经保存良好,增加了SRS在这些患者中作为手术替代的有效性证据。年轻的Koos IV级前庭神经鞘瘤患者常被推荐接受切除术。这些患者往往没有老年前庭神经鞘瘤患者所具备的医学禁忌症。然而,对较大VS进行显微手术的死亡风险在0.4 - 2.1%之间,长期肿瘤控制在83 - 96.5%之间,主要取决于切除范围。SRS是许多老年VS 患者的决定性治疗方法。这项回顾性多中心研究的目的是评估单疗程SRS治疗对45岁以下Koos IV级VS 患者的疗效。
方法:
本回顾性、多中心分析纳入SRS治疗的年龄≤45岁,因Koos IV级VS 出现非威胁生命的或使人丧失行为能力症状(presenting with non-life threatening or incapacitating symptoms )的患者,随访≥12个月。评估肿瘤控制和神经结局。
本研究纳入≦45岁的患者,来自国际放射外科研究基金会的10个参与中心采用单次SRS治疗IV级VS 患者。每个研究中心都获得伦理审查委员会对研究和共享数据库的批准。纳入标准为(1)单次SRS治疗的Koos IV级VS ,(2)至少有12个月的临床和影像学随访,(3)治疗时年龄≦45岁。
排除标准为(1)有既往切除术史,(2)神经纤维瘤病史,(3)有危及生命的症状(即急性脑积水)或丧失行动能力的症状(衰弱性共济失调、难治性三叉神经痛、丧失行动能力的头痛)。
SRS治疗后,患者通常在头2年每6 - 12个月进行一次临床和脑部MRI随访,之后每年进行一次。收集以下临床资料:患者SRS治疗时的年龄、诊断、SRS治疗时的一般表现状况、末次随访、VS 诊断日期及SRS治疗时的前庭耳蜗、三叉神经和面神经功能及末次随访。听力分级采用Gardner Robertson (GR)听力分级,面神经功能状态分级采用House-Brackmann分级。
收集以下SRS治疗参数:肿瘤体积、边缘剂量、等剂量线、等中心数目、处方体积、最大治疗剂量和耳蜗受照最大剂量。
随访数据包括肿瘤控制率、听力、面神经和三叉神经的预后、SRS治疗后发生脑积水、总体生存率和SRS治疗后的补救性治疗。放射副反应(ARE)包括影像学记录的SRS治疗后的 T2高信号、囊肿和放射性坏死。局部失效定义为VS 体积增加;最后一次随访时VS 体积比基线时的增加>20%。早期VS 扩展定义为在36个月内VS 体积增加,随后肿瘤稳定或退缩。VS 稳定定义为肿瘤体积比基线时的变化在20%以内,VS 退缩定义为肿瘤体积比基线时的减少>20%。
SRS治疗技术及治疗参数
使用每个中心可用的伽玛刀技术交付单次SRS。靶区定位使用立体定向,高分辨率脑部MRI和/或CT扫描。由当地多学科团队执行剂量计划,向靶肿瘤照射有效的辐射剂量。处方中位剂量为12 Gy (IQR 0.5),中位等剂量线为50% (IQR 0;表1)。

结果:
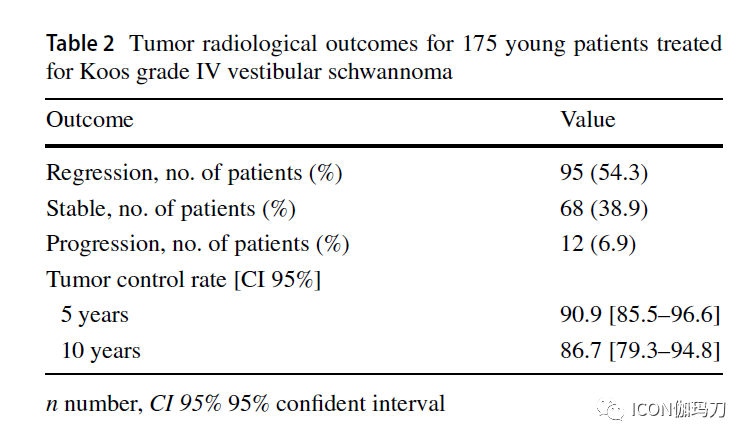
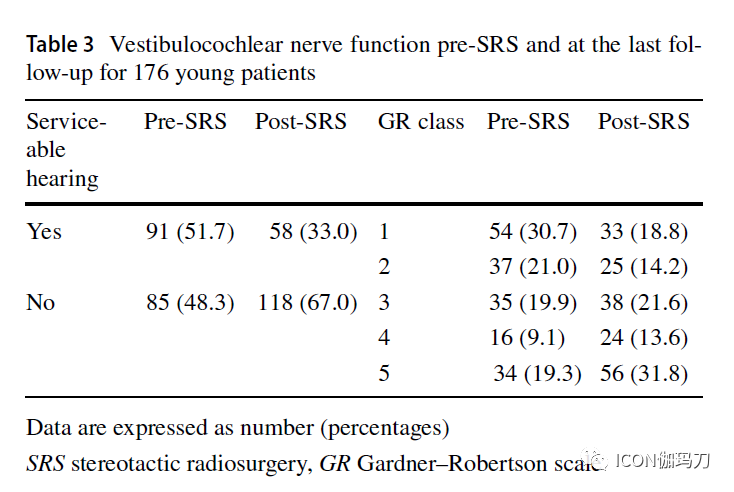
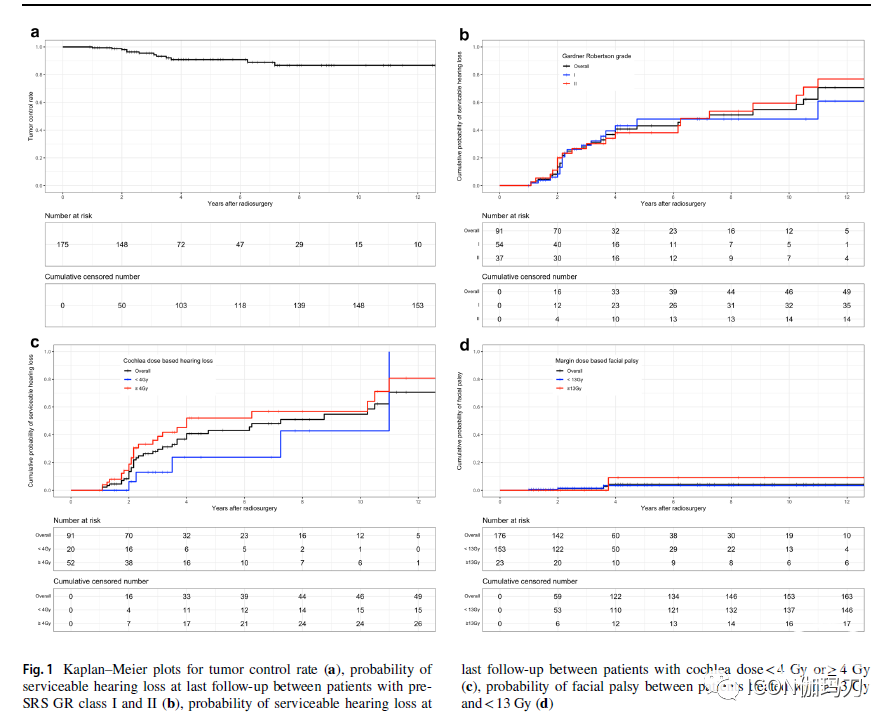
纳入176例患者[中位年龄36.0 岁(IQR 9),中位肿瘤体积9.3 cm3 (IQR 4.7)]。处方中位剂量为12 Gy (IQR 0.5)。中位随访时间为37.5个月(IQR为53.5)。5年和10年无进展生存率分别为90.9%和86.7%。10.9%的患者发生早期肿瘤增大,并在最后一次随访时与肿瘤进展相关。5年和10年听力保留率分别为56.8%和45.2%。5年和10年时面神经功能改善或保留的概率为95.7%。19.9%的人注意到放射副作用。4.0%发生新发脑积水。

讨论:
单从疗程SRS在部分选定年轻的Koos IV级VS 患者中似乎是一种安全有效的选择。在对176例患者的分析中,在中位随访37.5个月(IQR 53.5)期间,肿瘤控制率为93.2%。5年和10年的精算肿瘤控制率分别为90.9%和86.7%,而此前报道的肿瘤控制率为88 - 97.9%。早期肿瘤扩展是肿瘤进展的唯一危险因素,p <0.0001, HR 19.6 [CI 95% 5.1-75.8]。与Ogino等的研究相反,本报告中的边缘剂量未被确定为肿瘤进展的危险因素。Kawashima等人最近的一项研究显示,49例原发性或继发性SRS年轻患者的5年和10年肿瘤控制率分别为90.2%和85.4%。在多变量分析中,年龄不是肿瘤控制的危险因素。
在SRS治疗发生的36个月内,10.9%的患者发生了早期VS 扩展。其中2.3%的患者接受VS 切除,1.2%的患者行VPS植入。SRS治疗VS后,VS 扩展率为6.74%。在小的VS 中,这种增长通常在随访期间稳定或退缩,在大多数情况下被认为是良性的。然而,在Koos IV级患者中,SRS治疗后早期的肿瘤扩展可能导致症状性脑干受压和脑积水,需要手术干预,特别是在年轻患者中。5.1%的患者出现症状扩大,3.4%的患者接受VS 切除术。我们排除了随访时间少于12个月的患者,其中一些患者可能存在VS 切除术后的早期VS 扩展,这在本研究中没有被发现。必须告知患者肿瘤扩大导致神经功能恶化的风险增加,并且,在肿瘤扩大的情况下,应建立严格的随访,以及时识别和处理威胁生命的体征和症状。此外,一些中心报道SRS治疗后的手术可能比未接受过治疗的患者(naïve-patient)的更难,在这些情况下必须讨论功能保留手术。
在SRS中有有效听力(即GR1和2级)的占51.7%,在最后一次随访中占33.0%。随访3年、5年、10年精算有效听力保留率分别为70.4%、56.8%、45.2%。据报道,SRS治疗大的VS 患者后的有效听力保留率在0 - 82%之间,这与最近发表的年轻的队列相似。SRS治疗前(Pre-SRS )GR 分级 I级,中枢耳蜗受照剂量<4.2 Gy,平均耳蜗受照剂量<6 Gy,年龄<60岁为与听力保留的相关因素。在我们的研究中,在多变量分析中,女性性别是最后随访中与有效听力相关的唯一因素。
在最近的研究中,SRS治疗大型前庭神经鞘瘤后的面神经病变发生率为0 - 4%。在本研究中,在最后随访的患者中,有2.8%的患者面神经功能恶化。SRS治疗后3、5、10年面神经功能改善或保留率分别为98.7%、95.7%和95.7%。
三叉神经病变定义为SRS治疗大的VS 后新发的面部疼痛和/或感觉丧失,据报道发生率为0 - 15%。在本研究中,5.1%的患者三叉神经病变(三叉神经痛、感觉丧失或两者皆有)恶化,14.8%的患者症状改善。多因素分析显示不放射副反应与三叉神经病变恶化相关,p = 0.03, HR 5.2 [CI 95% 1.2-22.3]。在所有队列分析中,年龄与面部或三叉神经病变无关。这在Kawashima等人的研究中得到证实。
4.0%的年轻患者在治疗后出现新发脑积水。而关于大的VS 文献显示其发生率在1 - 19%之间。Kawashima等人发现与老年患者比较,年龄<40岁对脑积水的发生没有影响。
在这组年轻患者队列中未发现辐射诱发恶性肿瘤或死亡,这与文献数据显示良性肿瘤的低并发症发生率相符。由于该系列患者的中位影像随访时间为37.5个月(IQR为53.5),且该年轻人群的长期存活时间为37.5个月,因此需要进一步随访。
结论:
对于年龄≤45岁的患者,特别是合并内科疾病和拒绝切除术的患者,单次SRS是一种安全有效的替代手术切除的方法。长期随访是有必要的。
对于年龄小于45岁的Koos IV级VS 患者,SRS是一种安全且有价值的手术替代方案。更适合SRS治疗的VS 的临床表现和肿瘤影像学特征有待进一步研究。
SRS是一种合理的选择,可有效控制年轻人群的Koos IV级VS 肿瘤。早期肿瘤扩展可能导致神经系统恶化,需要手术干预。进一步的研究评估长期结果和特定的影像学特征,以选择适合放射外科的患者是有必要的。治疗前必须向患者解释辐射引起的扩展的风险,因为它可能导致切除术。
点击或扫描上方二维码,查看更多“脑肿瘤”内容





