
本期为大家分享重庆大学附属肿瘤医院唐荣华博士带来的肿瘤电场治疗病例分享。患者为56岁女性,以头痛伴言语笨拙、肢体无力为主要症状。头颅MRI提示左侧额叶巨大病变,范围约7.8×5.9×5.9cm,向对侧生长,增强序列不均匀强化,肿瘤占位效应明显,考虑高级别胶质瘤可能。治疗上采用了手术扩大切除联合术中放疗策略,术后病理:弥漫性胶质瘤,结合形态及分子检测结果(MGMT甲基化,TERT突变,无1P19Q缺失,无TP53突变,无IDH突变),考虑胶质母细胞瘤,IDH野生型,WHO 4级。术后采用标准Stupp方案放化疗联合肿瘤电场治疗(TTFields),患者目前病情稳定,无复发迹象。56岁,女性,于2021年12月17日入我院神经外科治疗既往主要病史:2月前无明显诱因间断出现头痛,表现为钝痛,尤以额颞部疼痛较重,时轻时重,家属诉曾就诊于缅甸某医院,行头部检查发现颅内病变(具体不祥),期间无明显呕吐、视物模糊、肢体麻木乏力、肢体抽搐、走路不稳、大小便障碍等,未作特殊处理。1月前自觉头痛加重,呈持续性,并伴有右侧肢体肌力下降、言语笨拙、反应迟钝、记忆力下降等,院外头部MRI示:左侧额叶肿块,大小约6.6cm×6.0cm×5.4cm,病灶累及胼胝体,跨中线侵犯对侧额叶,考虑肿瘤性病变,高级别胶质瘤可能性大,建议行手术治疗,家属因自身原因未行进一步治疗。近10天来患者症状加重,出现不能言语,不能自行行走,间断恶心、无呕吐,为进一步诊治入我院查体:主要阳性体征:查体欠合作,意识介于清醒与嗜睡之间,言语笨拙,答非所问,右侧肢体肌力0-1级
2021年11月16日,颅脑MRI平扫+增强+MRS:左侧额叶肿块,大小约6.6cm×6.0cm×5.4cm,病灶累及胼胝体,跨中线侵犯对侧额叶,考虑肿瘤性病变,高级别胶质瘤可能性大2021年12月18日,头颅MRI平扫+增强+DTI:左侧额叶肿块,范围约7.8×5.9×5.9cm,考虑肿瘤性病变,考虑胶质瘤可能性大,其内少许出血可能,周围大片水肿,伴大脑镰下疝形成可能2021年12月18日,血常规、生化、凝血功能、心电图大致正常2021年12月22日:手术+术中放疗:(1)神经导航显微镜下行颅内病灶切除术,沿额上沟切开皮层约2cm,即见灰色肿瘤组织,肉眼肿瘤范围约6×7×8cm。表面见滋养血管,血供较丰富,质中,边界不清,与周边组织有粘连,电灼其表面血管,取部分肿瘤送冰冻病检,沿肿瘤包膜周围水肿带逐渐分离,最后见肿瘤内侧已达侧脑室额角,可见脑脊液流出,内侧至大脑镰,显露大脑前动脉。左侧嗅神经保留完整。镜下全切肿瘤;(2)术中冰冻病检提示为高级别胶质瘤,术中予以球形施用器放射治疗,剂量10Gy/0mm,过程顺利,术中CT提示瘤腔无渗血;(3)麻醉清醒后患者肢体活动障碍和言语障碍明显缓解术后放疗方案:2022年2月-2022年3月行术后放疗,术后放疗靶区参考RTOG指南,采用2阶段计划设计。第一阶段:靶区CTV2:MRI T2-Flair序列信号异常区域+瘤腔+2cm,PTV2:CTV2+3mm,剂量:46Gy/23F/4.6W;第二阶段:靶区CTV1:MRI T2-Flair序列信号异常区域+2cm PTV1:CTV1+3mm,剂量:14Gy/7F/1.4W肿瘤电场治疗:同步放化疗同时开始,(每日佩戴时间18-20小时,有研究显示每日佩戴18小时以上和以下有差异)放疗照射时暂停佩戴,照射结束后续戴,目前持续佩戴中辅助化疗:放化疗结束4周开始,第1周期替莫唑胺150mg/m² d1-5 q4w,第2周期开始替莫唑胺200mg/m² d1-5 q4w,预计共持续12程
病理检测:
弥漫性胶质瘤,结合形态及分子检测结果,考虑胶质母细胞瘤,IDH野生型,WHO 4级。
免疫组化结果:Olig-2(+),S-100(-),GFAP(部分+),p53(-),CD99(-),EMA(-),EGFR(-),VEGF(+),Vimentin(-),Nestin(+),PR(-),E-cadherin(-),D2-40(+),CD34(-),LCA(-),Syn(+),CgA(-),INI-1(+),MelanA(-),Desmin(-),Myogenin(-),Ki-67(+20%)。
分子病理检查结果:TERT基因c.C228T突变;EGFR基因扩增;未检测到IDH基因突变;检测到MGMT启动子区域特定位点甲基化;未检测到TP53基因突变;BRAF基因为V600E位点野生型;未见明确 1p/19q共缺失。
本例患者为特色性使用了术中放疗+术后肿瘤电场治疗。
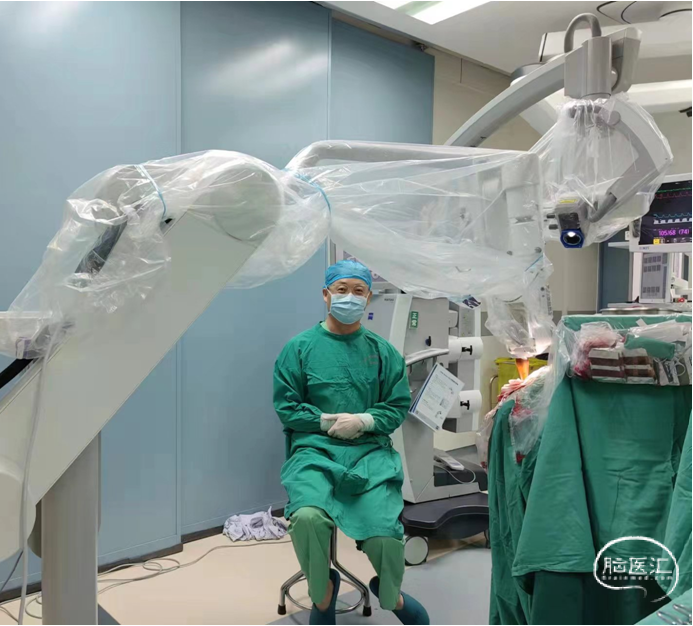
图1.术中采用术中放疗设备,电子直线加速器,5.0cm球形施用器放疗10Gy,放疗时长约22分钟29秒。
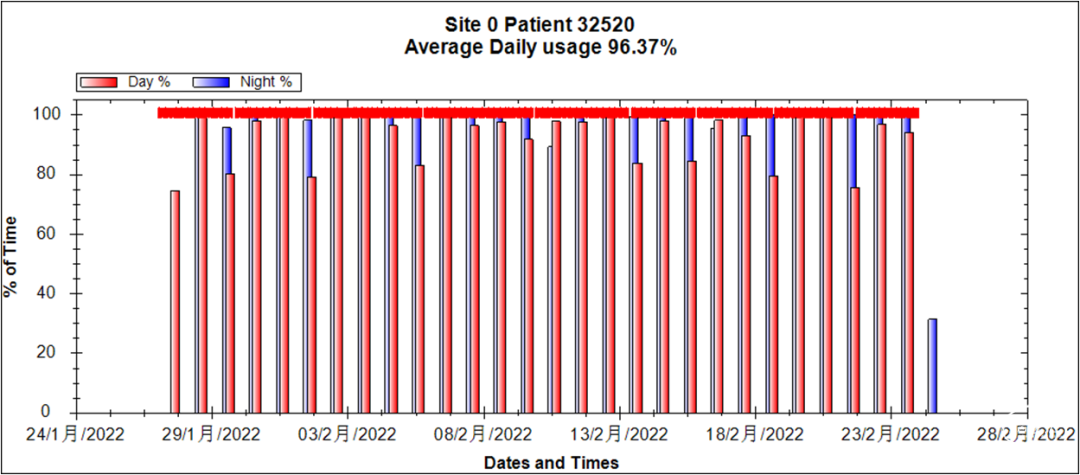
(2)肿瘤电场治疗:首次于2022-01-28佩带,至今已连续7个半月,患者配合极佳,耐受良好,仅出现局部头皮稍红肿。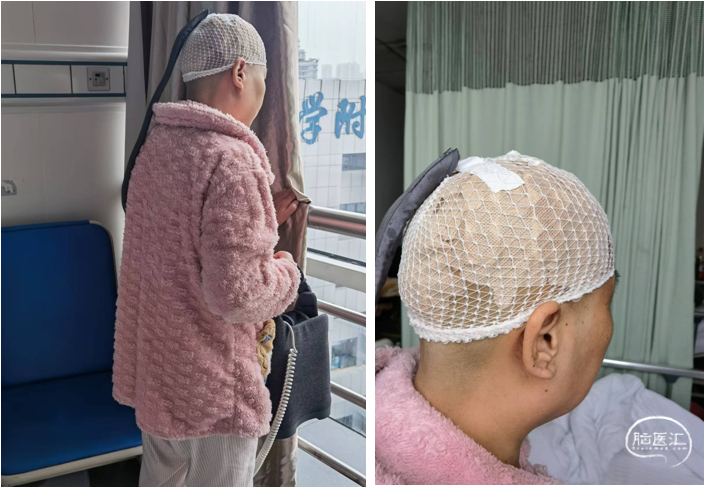
图2.便携式装置,自行佩戴,自主活动,基本不受太大限制。
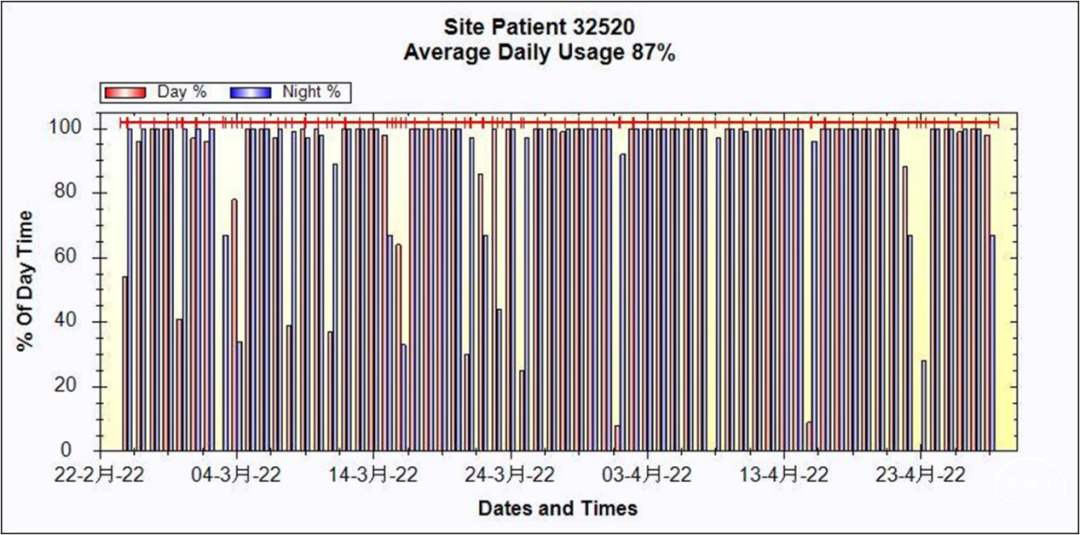

患者对TTFields依从性高,治疗时积极配合,生活中乐观向上,目前病情平稳。
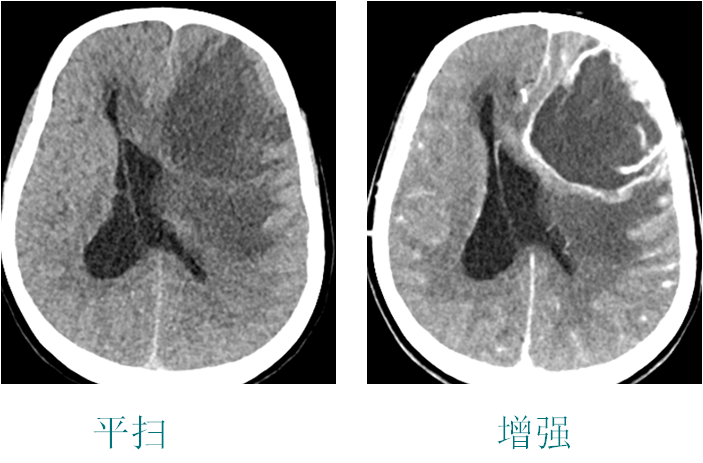
图4.术前CT左侧额叶巨大低密度病变,周围强化,中心明显低信号,高级别胶质瘤可能。

图5.术前MRI平扫+增强+Flair左侧额叶巨大占位性病变,周围显著强化,中心坏死可能,占位效应显著,慢性大脑镰下疝形成,瘤内可见散在粗大流空影。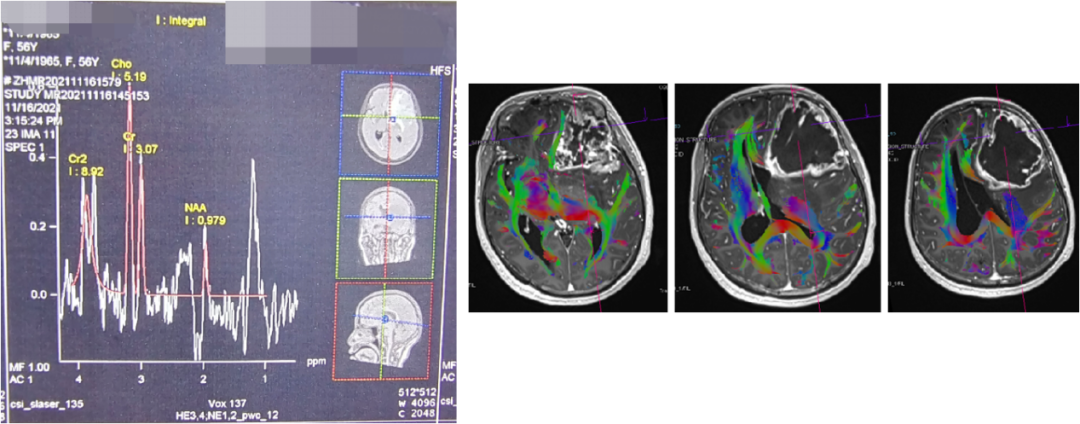
图6.MRS+DTI胶质瘤母细胞瘤可能大,周围纤维受压移位,部分中断。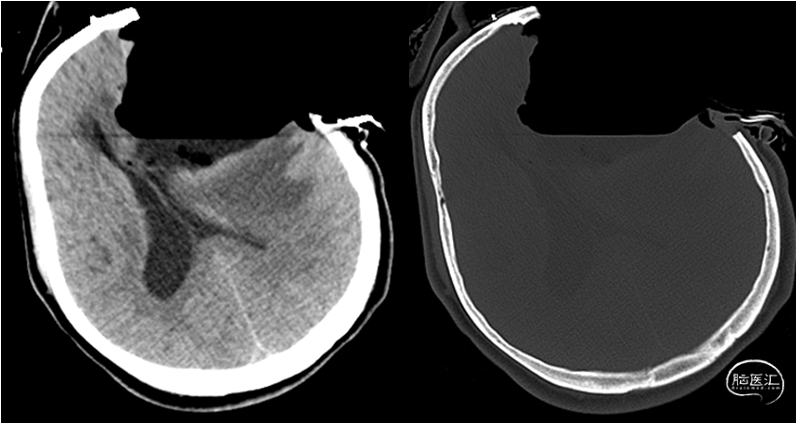
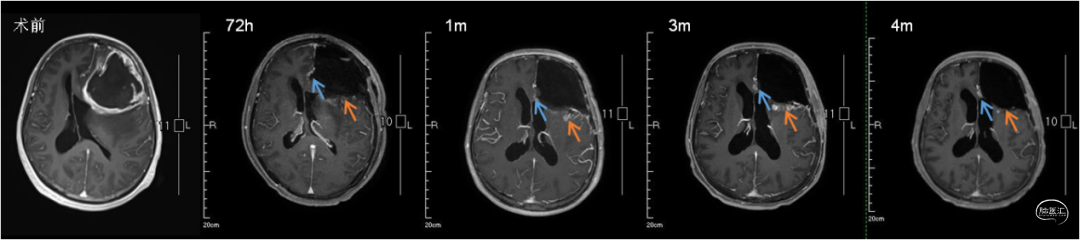
图8.术后动态复查头颅MRI,箭头所示区域为重点关注区域,蓝色示大脑前动脉附近稍强化病灶,橘色箭头示瘤腔后份强化区域,两处区域均为术后1月出现,3月达高峰,4月开始减少,性质待定,持续关注中。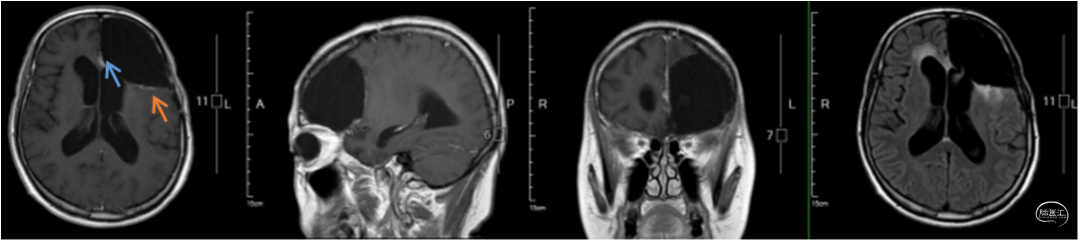
图9.最近一次MRI复查(2022-07-23,术后7月):蓝色箭头所示:大脑前动脉附近强化灶仍存在,目前稳定,持续关注;橘色箭头示后份区域强化灶较前缩小,推定术后该区域强化为假性进展可能。FLAIR示邻近部分区域存在高信号表现,需持续关注后续变化。影像小结:术中放疗联合肿瘤电场治疗未引起邻近脑组织显著不良反应,瘤腔周围可以区域目前控制良好。
进一步影像随访计划:在当前治疗基础上,2-3月复查头颅增强MRI,必要时行11C-PET等辅助检查。
胶质母细胞的治疗仍处于不断进步中,本病例展示了一例左侧额叶胶质母细胞瘤(WHO 4级,IDH野生型),手术采用扩大切除联合术中放疗策略,术后采用标准Stupp方案放化疗联合肿瘤电场治疗的综合治疗MGMT启动子区域特定位点甲基化,TERT基因c.C228T突变,EGFR基因扩增患者采用手术切除并术中放疗,术后症状立即缓解,术后予抗癫痫、减轻水肿等治疗,并给予Stupp方案联合肿瘤电场治疗,患者症状、体征和影像学随访均提示病情稳定术后使用肿瘤电场治疗,期间出现仅I度皮炎(局部微红皮肤压迹),耐受良好,应从性高,整体治疗顺利,目前持续治疗随访中
本例患者为中年女性,额叶较大占位并临床症状明显,手术切除较彻底,术后72小时头MRI显示未见肿瘤残留。术后病理为弥漫性胶质瘤,胶质母细胞瘤,分子病理示IDH野生型,MGMT启动子甲基化,TERT基因c.C228T突变,未见明确 1p/19q共缺失,EGFR基因扩增,未检测到TP53基因突变,BRAF基因为V600E位点野生型。诊断:成人弥漫性胶质瘤 胶质母细胞瘤,IDH野生型,WHO 4级。
术后4周开始Stupp方案辅助治疗,即在同步放化疗后,辅助替莫唑胺化疗。本例病人创新点在于在术中实施了术中放疗,并在术后同步放化疗开始同时使用了肿瘤电场治疗。
术中放疗(Intraoperative radiation therapy, IORT)是指手术过程中利用各种放射源/技术进行放射治疗,包括术中电子放射治疗(IOERT)、高剂量率近距离放射治疗(HDR-IORT)和低千伏X射线放疗(kV-IORT),有精准、安全等特点。有研究显示,对于胶质瘤,采用手术切除、IORT联合EBRT(+化疗)治疗模式,可能会给患者生存带来获益。
肿瘤电场治疗在脑胶质母细胞瘤中的系列研究显示了较好的疗效,研究显示肿瘤电场治疗在复发胶质母细胞瘤中可以提高疗效,最新的EF-14研究证实了肿瘤电场治疗能显著改善新诊断胶质母细胞瘤的生存,中位OS从16.0月延长至20.9月,5年生存率由5%提高到13%,如每天佩戴超过22h,中位OS可达25月,5年生存率29.3%,且安全性好,因此肿瘤电场治疗被国内外最新指南推荐为一线标准治疗的一部分。
回顾此病例,患者术前肿瘤长径超过7cm,并且向对侧生长,但手术实现了完全切除,是患者取得良好预后的基础。在此基础上为进一步降低胶质瘤复发,加用术中放疗,同时在术后Stupp方案开始同时加用肿瘤电场治疗,目前无病生存7月。本病例继续随访,希望在完全切除基础上加术中放疗,以及后续Stupp治疗基础上加用肿瘤电场治疗能够给这部分高级别胶质瘤病人带来获益。
杨海峰教授:
患者为左额巨大胶质瘤,肿瘤体积较大,内侧及深方到侧脑室额角及基底节区域,手术有较高难度。本例病例采取扩大切除策略,术后影像学显示肿瘤切除彻底,为综合治疗打下了坚实的基础。
胶质瘤的治疗为综合治疗,包括手术+放疗+化疗+肿瘤电场治疗及其它如免疫、靶向等治疗。术中放疗将放疗的时间窗提前到手术切除肿瘤完即刻,亦是本例病人获得良好预后的重要手段。
肿瘤电场治疗于2020年在中国大陆获批,多地进入地方惠民保商业保险报销范畴,造福更多脑胶质患者。本例患者佩戴肿瘤电场治疗规律,耐受性好,目前这个病例的PFS已超过肿瘤电场治疗统计的平均PFS(6.6月)。
本例患者为手术扩大切除+术中放疗+肿瘤电场治疗,病人目前取得了良好的治疗效果。希望该医疗机构逐步扩大这种治疗方案的病例数,将经验逐步推广。
王颖 教授
主任医师,博士研究生导师,重庆大学附属肿瘤医院业务院长

杨海峰 教授

唐荣华 博士
长期从事以手术治疗为主,辅以放化疗、电场治疗、靶向治疗、药物临床试验治疗和姑息治疗等为一体的胶质瘤全程化诊疗管理工作
本资料的目的在于提供医学研究领域的前沿进展,非广告用途。本资料中涉及的信息仅供医学专业人士参考,本资料不就研究进展或治疗方案做任何担保,请基于医学专业知识作出独立判断。声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、AiBrain所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。





















