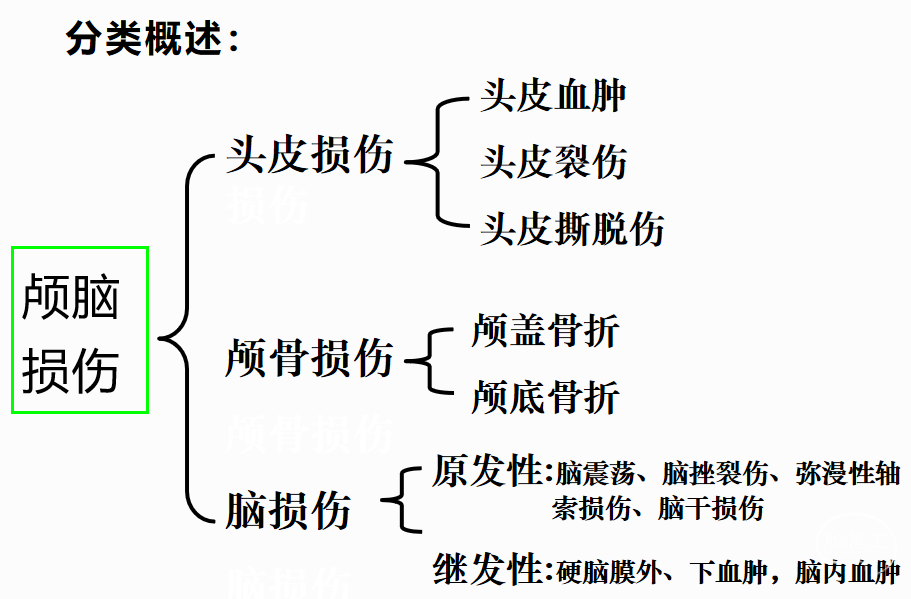
近期,大家集中学习了很多知识,要么线上,要么线下,学习内容为:颅脑损伤概述、意识障碍、CRRT、宏基因检测等相关知识,每次学习大家都受益匪浅,今日主要给大家分享的是由权天龙主任带来的《颅脑损伤概述》部分学习笔记。

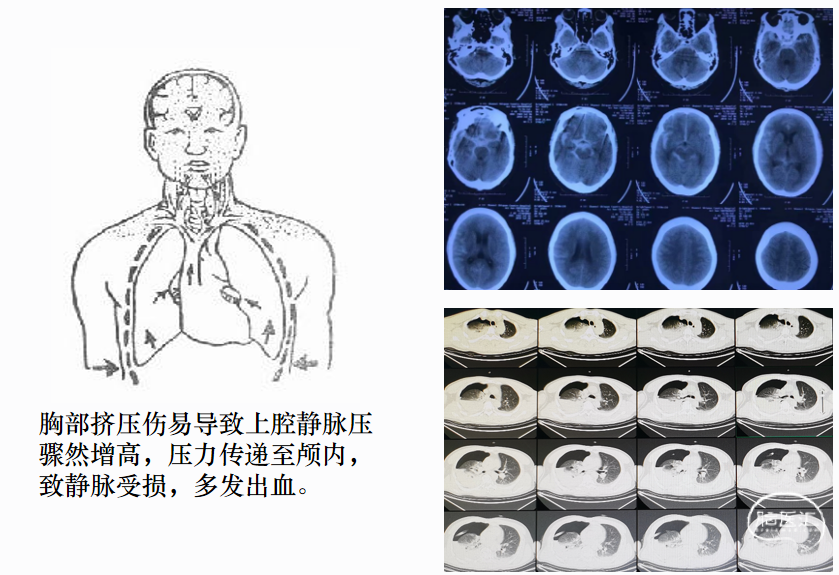
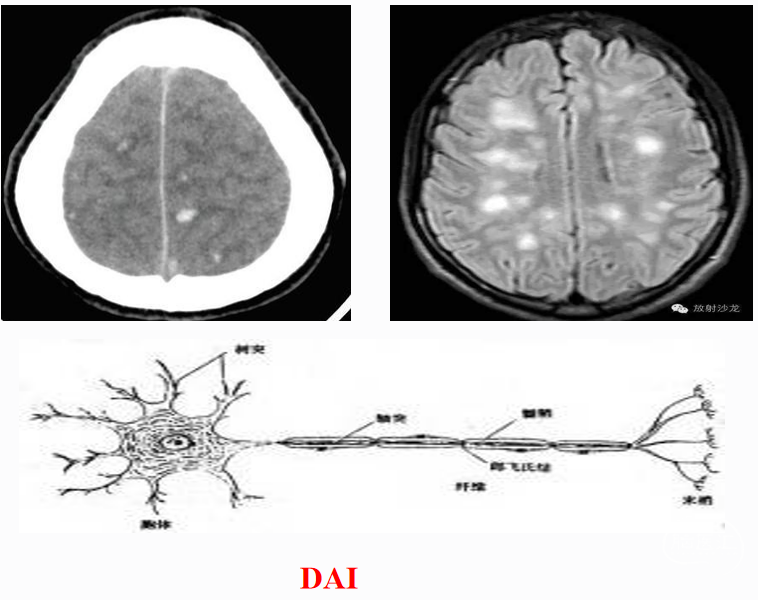
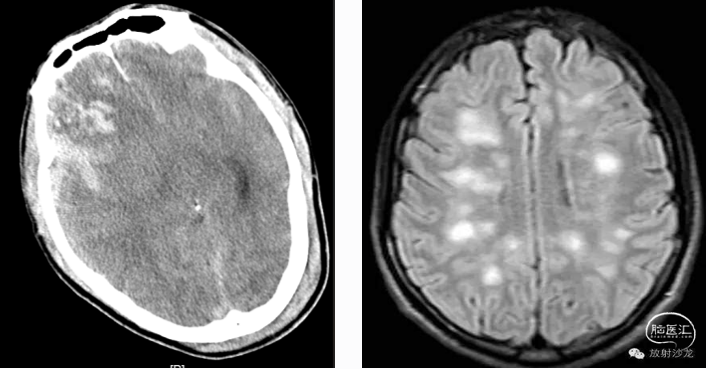
脑挫裂伤→血管源性脑水肿→细胞毒性脑水肿,伤后3-7天出现外伤性脑水肿,3-4天为高峰→颅内压增高或脑疝。后期星形细胞增生形成疤痕或囊肿,与脑膜粘连,成为外伤性癫痫灶。
病情观察
一、意识:
(1)传统:清醒、模糊(谵妄状态)、浅昏迷、昏迷、深昏迷。
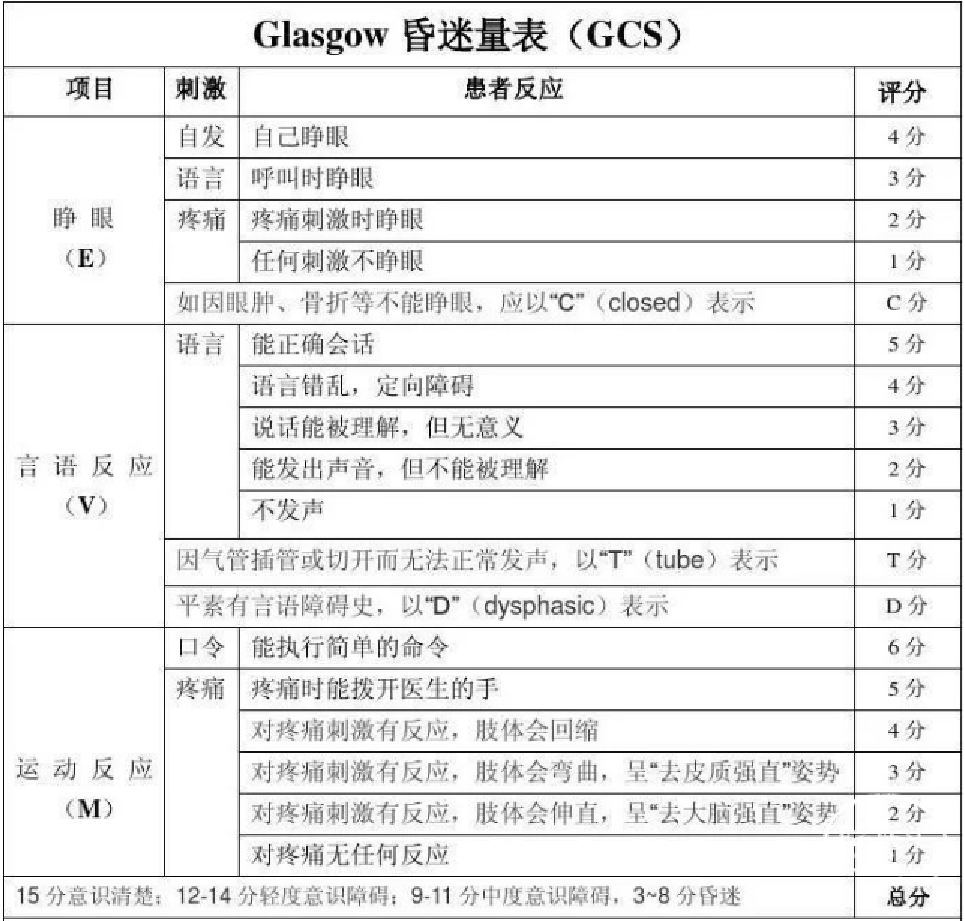
(2)Glasgow昏迷评分法:最高15分,最低3分。
二、瞳孔:
动眼神经、视神经及脑干损伤所致。
三、生命体征:
(1)先测呼吸→脉搏→血压,脑干→中枢高热;
(2)“两慢一高";枕骨大孔疝突发呼吸停止。
四、神经系统体征:
对侧肢体瘫痪、锥体束征,GCS评分变化。
五、其他需关注问题:
休克、多发损伤、无脑脊液漏、伤前饮酒,院前用药及气道保护等。
复查CT指征:病情进行性加重、临床症状与原有CT表现不相符、病情一度好转而再度恶化、了解级评价治疗效果时。
瞳孔变化
一、观察两侧睑裂大小是否相等、有无上脸下垂,对比两侧瞳孔形状、大小、对光反应。正常瞳孔等大等圆,自然光下直径3-4mm。直接、间接对光反应灵敏。
二、吗啡、氯丙嗪→缩瞳,阿托品、麻黄碱→散瞳。
三、患侧瞳孔散大,对侧肢体瘫痪、意识障碍→脑疝;
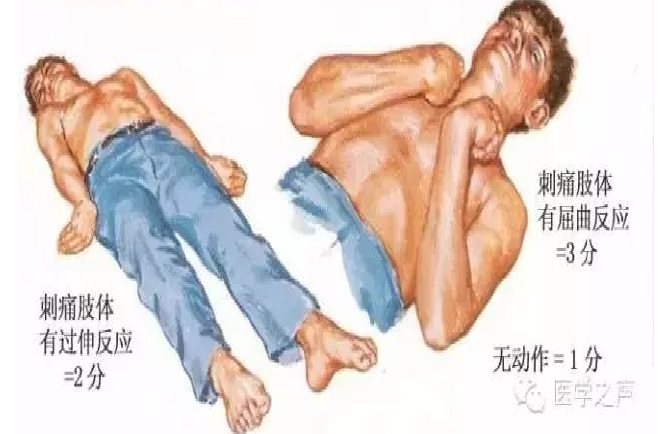
四、双侧瞳孔散大、光反应消失、眼球固定伴深昏迷或去大脑强直→脑干损伤或濒死状态的表现;
五、双侧瞳孔大小多变、光反应消失伴眼球分离或异位→中脑损伤;
六、有无间接对光反射→鉴别视神经、动眼神经损伤;
七、眼球不能外展且复视→外展神经受损;
八、双眼同向凝视→额中回后部损伤;眼球震颤→小脑或脑干损伤。
昏迷病人的护理与治疗
一、呼吸道:
保持呼吸道通畅,清除呕吐物、分泌物,避免误吸。舌后坠者置通气道,预防性应用抗生素。
有窒息风险及估计短时间不能清醒者,可行气管插管备后行气管切开。
潮气量不足,血氧低,深度镇痛、镇静者尽早应用机械辅助通气。
二、头位与体位:头高15-20°,定时翻身,预防褥疮。
三、营养:
1、早期病人能量代谢为正常人的140%。禁食病人每日分解代谢需14-25g蛋白,热量:20-25卡/Kg。
2、时间:3天内静脉,3天后鼻饲。
3、监测内环境:氮平衡、白蛋白、血糖、电解质、血气分析。
四、避免尿、便潴留。
五、药物治疗:
早期防止脑水肿及时解除颅内高压,避免出现缺氧,高热,癫痫,感染、消化道出血、脏器功能障碍。
病情稳定后择机开始高压氧、神经功能康复治疗。
脑水肿的治疗
1、脱水剂:甘露醇、速尿、白蛋白、甘油果糖、高渗盐。
2、激素:防止脑水肿的作用不肯定。细胞毒性脑水肿无效。
3、适度过度换气:使二氧化碳分压下降,脑血管适度收缩。
4、其他:氧疗、亚低温、巴比妥疗法。
手术治疗
一、开放性脑损伤
尽早清创缝合,使之成为闭合性,争取在伤后6h内进行,在应用抗生素前提下72h内可缝合。
二、颅内血肿手术指征
1、意识障碍逐渐加深。
2、颅内压大于2.7Kpa(270mmH2O)并进行性升高。
3、有局部脑损伤体征。
4、尚无明显意识障碍或颅内高压症状,但CT示血肿幕上大于40ml、幕下大于10ml或血肿虽不大但中线移位大于1cm或脑室、脑池明显受压、合并积水。
5、非手术治疗过程中,病情恶化者。
6、颞叶血肿因易脑疝,双侧额叶脑挫裂伤,小脑挫裂伤,可酌情手术。
三、脑挫裂伤手术指征
1、意识障碍进行性加重或已有一侧瞳孔散大的脑疝表现。
2、CT中线明显移位、脑室明显受压。
3、在脱水等治疗过程中,GCS评分下降2分以上,病情恶化者。
常用手术方式
1、血肿清除术。
2、去骨瓣减压术。
3、脑室引流术。
4、钻孔引流术。
对症处理与并发症处理
1、高热:
(1)原因:脑干、下丘脑损伤,呼吸道、泌尿系、颅内感染。
(2)物理降温:温水擦浴,冰毯、冰帽,放置冰袋,酒精擦浴。
(3)冬眠疗法:氯丙嗪、异丙嗪肌注、静脉。
2、躁动:明确原因,相应处理,镇痛、镇静治疗。
3、蛛网膜下腔出血:应用尼莫地平等药物,急性期后可结合腰椎穿刺或者腰池引流。
4、外伤性癫痫:
预防-----丙戊酸钠
治疗-----用药完全控制后1-2年复诊。
5、消化道出血:
质子泵抑制剂 奥美拉唑 40mg 静滴
H2受体拮抗剂 雷尼替丁、甲氰咪呱。
6、尿崩:
尿量大于4000ml/日,尿比重小于1.005
垂体后叶素 2.5-5单位 皮下注射或持续泵入滴定控制尿量
7、急性神经源性肺水肿:见于下丘脑、脑干损伤、合并多发伤。表现为呼吸困难,咳出血性泡沫痰,肺部满布水泡音,氧分压下降,二氧化碳分压升高。
急性神经源性肺水肿的治疗
(1)头胸稍高位,双下肢下垂,减少回心血流量。
(2)气管插管或气管切开,及时清理分泌物,保持呼吸道通畅。
(3)氧疗无效者,给予机械辅助通气,呼气末正压换气,小潮气量,滴定氧浓度及PEEP,监测血气分析。
(4)适当的镇痛、镇静。
(5)速尿、地塞米松、氨茶碱、西地兰静注,增加心输出量,改善肺循环,减轻肺水肿。

因为北院重症医学科收治的很多病人都是重型颅脑损伤病人,需要团队每一个人都有扎实的神经重症知识,才能力挽狂澜,扭转局面,成功救治病人,通过本次学习,大家再次明确了目标值管理在重型颅脑损伤救治过程中的重要性,严密监测,动态调整,精准治疗,感谢兄弟科室的日常支持,也感谢科室小伙伴的日夜坚守,我们科室才能在重型颅脑损伤的救治中起着不可替代的作用。




