2022.1版本NCCN中枢神经系统癌症指南已于2022年6月2日线上更新。新的NCCN指南结合2021版WHO中枢神经系统肿瘤分类,以最新的中枢神经系统肿瘤病理学分类为基础,对胶质瘤等神经肿瘤诊疗最新进展及临床诊疗建议进行了较大幅度修改。我们整理了本次指南中重点内容,以帮助读者快速了解最新版NCCN指南动态。
NCCN 2022.1首次将脑胶质瘤分类由既往的三大类:成人低级别胶质瘤(WHO 1-2级)、间变胶质瘤/胶质母细胞瘤和成人脑脊髓室管膜瘤,进一步细化为五类,结合原有的成人髓母细胞瘤等其他肿瘤,共有十三个肿瘤类别,分别是:
成人型胶质瘤:WHO 1级
成人型胶质瘤:少突胶质细胞瘤(IDH突变,1p/19q共缺失)
成人型胶质瘤:IDH突变星形细胞瘤
成人型胶质瘤:胶质母细胞瘤
成人脑/脊髓室管膜瘤
成人髓母细胞瘤
原发性中枢神经系统淋巴瘤
原发性脊髓肿瘤
脑膜瘤
寡转移瘤
多发转移瘤
脑膜转移
转移性脊髓肿瘤
下文我们将简述其中主要肿瘤的诊疗推荐。
成人型胶质瘤:WHO 1级
成人型胶质瘤:WHO 1级
毛细胞星形细胞瘤(PA) 多形性黄色星形细胞瘤 (PXA) 室管膜下巨细胞星形细胞瘤 (SEGA) 神经节胶质瘤

成人型胶质瘤:少突胶质细胞瘤(IDH突变,1p/19q共缺失)
成人型胶质瘤:少突胶质细胞瘤(IDH突变,1p/19q共缺失)

成人型胶质瘤:IDH突变型星形细胞瘤
成人型胶质瘤:IDH突变型星形细胞瘤
IDH突变型星型细胞瘤,按照病理级别和体力状态评分分为三个亚组。对于WHO 2级的星形细胞瘤,如果年龄<40岁且完整切除者,定义为低风险组,推荐纳入临床研究或随访观察;其余高风险患者推荐纳入临床研究或给予外放疗、联合PCV或TMZ化疗或观察等治疗。对于WHO 3-4级的星型细胞瘤,推荐纳入临床研究、或给予积极序贯放化疗/同步放化疗及辅助化疗等;对于体力状况较差者,推荐给予大分割/序贯/联合放化疗或单独TMZ化疗或支持治疗等。
WHO 2级星形细胞瘤推荐5年内每3-6月,其后至少每年复查MRI;对于WHO 3级或体力状况较差者的星形细胞瘤,推荐放疗后每2-8周、3年内每2-4月、其后每3-6月复查MRI。

复发的低级别胶质瘤
复发的低级别胶质瘤
对于复发的低级别胶质瘤(包括WHO 1级胶质瘤、少突胶质细胞瘤、星形细胞瘤)积极给予再次手术/活检明确病理后,考虑纳入合适的临床研究,之前已经进行放疗的,推荐给予积极系统治疗、或再次放疗、或最佳支持治疗;对于之前未进行放疗的,推荐给予序贯/同步放化疗及辅助化疗或系统治疗。

成人型胶质瘤:胶质母细胞瘤
成人型胶质瘤:胶质母细胞瘤



复发的高级别胶质瘤
复发的高级别胶质瘤
WHO 3-4级的高级别胶质瘤复发后,如果局部复发,推荐继续手术切除减少肿瘤负荷或减轻症状;不可切除者或未切除者,推荐进入合适的临床研究,系统治疗或支持治疗;胶质母细胞瘤患者推荐肿瘤电场治疗。

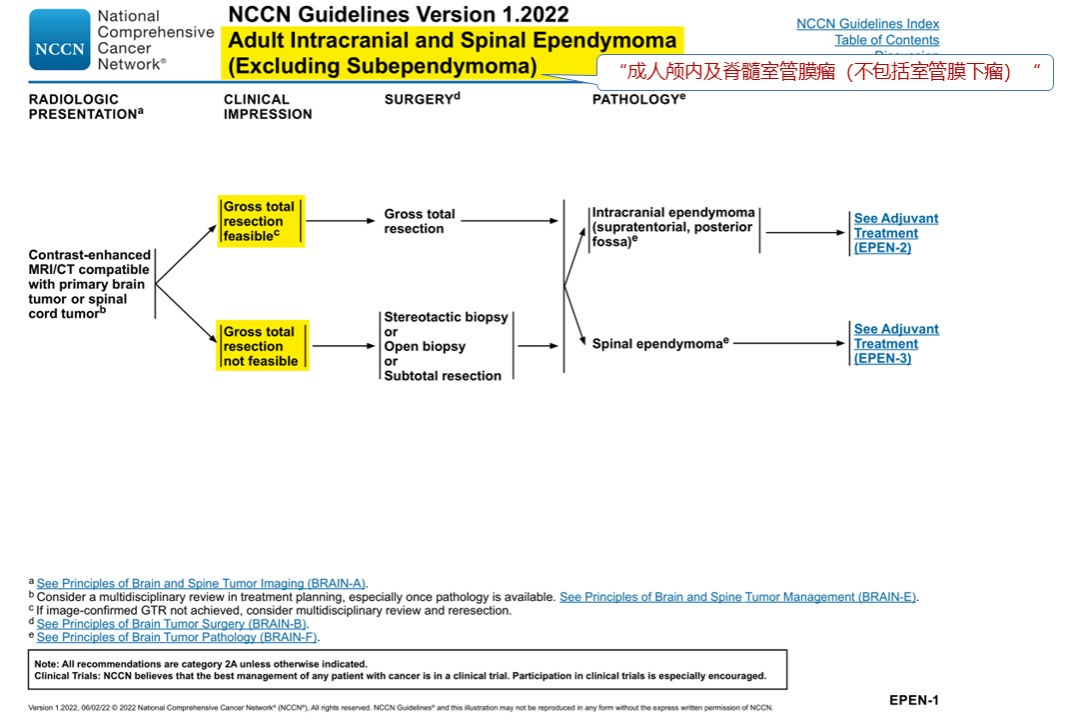
成人型脑/脊髓室管膜瘤
成人型脑/脊髓室管膜瘤



成人髓母细胞瘤
成人髓母细胞瘤
对于成人髓母细胞瘤,推荐尽可能完整切除,术后进行分子分型,并需进行脑脊液检查和脑脊髓MRI检查。标准危险组须满足:未发现脑脊髓和脑脊液播散证据,<1.5cm³的肿瘤残留,经典型或促结缔组织增生型。高危险组包括:大于1.5cm³肿瘤残留,或出现轴内或轴外转移灶,或大细胞髓母细胞瘤。对于标危组患者,建议:纳入临床研究、标准的全脑全脊髓放疗、低剂量全脑全脊髓放疗后系统化疗。对于高危组患者,建议:全脑全脊髓放疗并放疗后系统化疗。其后2年内每3个月、5-10年内每6-12个月,其后每1-2年复查MRI;脊髓有播散或症状时,需同时复查脊髓MRI。
病变复发后需行脑脊髓MRI及脑脊液检查,局部复发的接受手术,并接受系统治疗或局部再放疗、或自体干细胞移植保护下的大剂量化疗、或支持治疗。



中枢神经系统淋巴瘤
中枢神经系统淋巴瘤








