近期,复旦大学附属中山医院神经外科张晓彪主任团队在《Operative Neurosurgery》期刊上发表了题为《Endoscopic Far-Lateral Supracerebellar Infratentorial Approach for Petroclival Region Meningioma: Surgical Technique and Clinical Experience》的临床论文。该研究通过回顾性分析及总结了内镜下远外侧幕下小脑上入路治疗岩斜区脑膜瘤的临床经验,表明该入路适用于除外向海绵窦生长为主的其他类型岩斜区脑膜瘤。它较颞下岩骨前入路和乙状窦前入路简化了开颅手术的程序,避免了复杂和危险的岩骨磨除,无需牵拉颞叶,同时较乙状窦后入路降低了反复在神经血管间隙间操作所致损伤的风险。
材料与方法
内镜手术方法
术前患者行腰大池置管引流30ml脑脊液,并留置术中引流降低颅压。患者体位为患侧朝上的侧卧位,上半身抬高30度。头部适当上翘和后转,以利重力作用下小脑向后、向下塌陷增加手术空间。内镜显示器和神经导航被放置在病人头部前方。在对侧床边放置内镜气动臂装置(图1)。术中神经电生理检测仪(美敦力Nim-eclipse系统,美国)监测颅神经及脑干功能。

做耳后“C”型切口,长约6cm,充分暴露枕下开颅区域。枕下开颅骨窗(大小3×3cm)边界要求上方暴露横窦上缘以上1cm,外侧暴露乙状窦内侧缘。瓣状切开硬膜翻向横窦侧。在内镜下进行显微解剖操作:将内镜(0度、30度或45度Hopkins II,Karl STORZ,德国)固定在气动臂(KARL STORZ,德国)上。内镜一般紧贴天幕下缘放置。双手在内镜下显微操作分离切除肿瘤,术中需调整内镜位置时,一般一手维持吸引器位置以利牵开小脑及维持术野清晰,另一手调整气动臂至合适位置。术中重力作用进一步扩大了幕下的操作空间充分暴露岩骨面、斜坡及天幕。沿天幕下空间暴露肿瘤,然后使用超声吸引(CUSA)行瘤内充分减压后再断离肿瘤基底血供和分离肿瘤边界。进一步分离颅神经、动静脉及脑干小脑面与肿瘤间的界面。此入路能较为直接的暴露和切除延伸至鞍上区的肿瘤。切除后可直观显示颈内动脉、大脑后动脉、动眼神经、垂体柄等结构(图3)。当肿瘤侵入Meckel囊时,在内镜下使用刮圈通过扩大的Meckel腔将这部分肿瘤刮除。若肿瘤延伸至幕上时,切开或切除部分天幕,仔细分离滑车神经后可切除幕上肿瘤,角度镜可用于探查和切除残留在中颅底以及脑干前方和对侧的肿瘤。肿瘤切除后,逐层关颅。

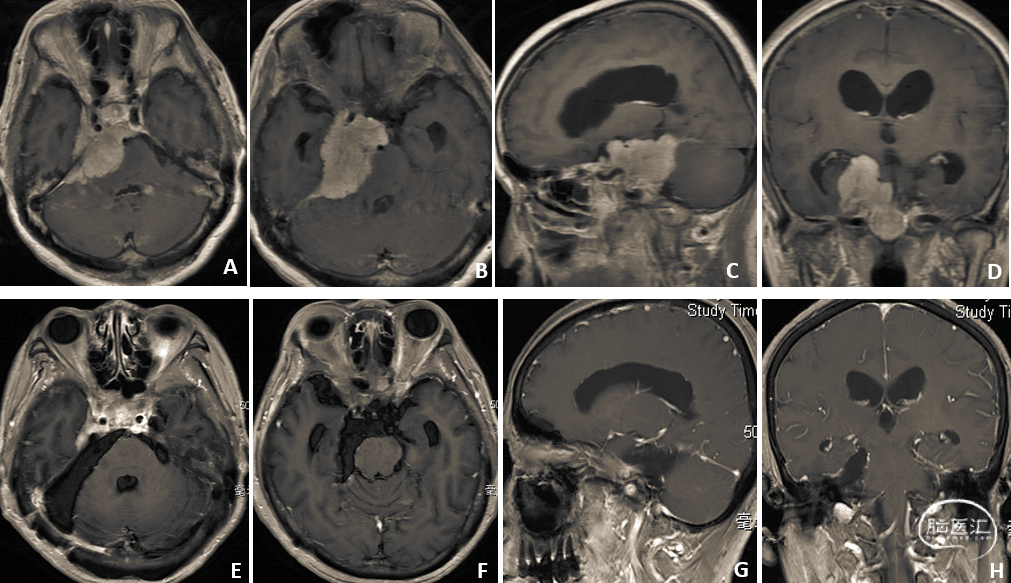
图2:图A-D显示右侧岩斜区脑膜瘤患者术前轴位及矢状位增强MRI影像(肿瘤累及岩尖、斜坡、CPA区、Meckel囊区),脑干明显受压变形;图E-H示肿瘤全切除后11月轴位及矢状位增强MRI影像;图I显示骨窗大小、横窦上方和乙状窦内侧缘的暴露(TS:横窦,SS:乙状窦);图J显示沿天幕下小脑上空间暴露分离肿瘤的外上方(Tent:天幕,CN VII-VIII:面听神经);图K显示分离肿瘤内上方(T:肿瘤);图L显示分离肿瘤与动眼神经(CN III:动眼神经,CN IV:滑车神经,PCA:大脑后动脉);图M显示分离肿瘤与脑干;图N显示大部分肿瘤切除后术野(CN V:三叉神经,SPV:岩上静脉);图O:显示从Meckel囊内三叉神经上方刮除肿瘤后术野(CN V:三叉神经);图P:显示肿瘤切除后,岩上静脉保留。

结 果
本组10例病例中,8例患者为女性,2例患者为男性。患者平均年龄48.3岁(范围25-64岁)。6例为右侧岩斜区脑膜瘤,4例为左侧岩斜区脑膜瘤。


讨 论
局限性
内镜下远外侧幕下小脑上入路治疗岩斜区脑膜瘤是可行且有效的,适用于除海绵窦为主的所有岩斜区脑膜瘤。它较外侧及前方入路简化了开颅手术的程序,避免了复杂和危险的岩骨磨除,且不需牵拉颞叶,同时较乙状窦后入路降低了反复在神经血管间隙间操作所致损伤的风险。
第一作者简介
谢涛 副主任医师
复旦大学附属中山医院
博士,副主任医师,硕士研究生导师
主攻神经内镜微创外科手术,擅长经鼻颅底及脑室外科的解剖与临床研究和神经系统影像新技术;致力于垂体腺瘤与胶质瘤的基础和临床运用研究
目前主持和参与国家重点研发计划、上海市科委课题和卫计委课题共4项,曾并入选上海市科委青年人才扬帆计划
以第一作者在《Neurosurgery》《operative neurosurgery》《Endocrine》《World neurosurgery》和《Acta Neurochir》等权威刊物上发表论文,参编《导航微创神经外科手术学》《松果体区肿瘤内镜微创神经外科手术学》和《Skull Base Surgery: Strategies》等专著,并参译多部神经外科专著
王玉社 副主任医师
河南省人民医院
博士,副主任医师,硕士研究生导师
参加工作10年,具有丰富的临床经验,完成手术200余例/年
以第一作者在中华核心系列杂志论文5篇、SCI论文2篇、国家核心期刊论文2篇,主持河南省科技厅科研攻关课题1项
通讯作者简介
张晓彪 主任
复旦大学附属中山医院
博士,复旦大学附属中山医院神经外科主任,博士生导师,复旦大学基础医学院双聘教授
中国医师协会内镜医师分会常委、副总干事
中国医师协会神经内镜专委会副主任委员
欧美同学会神经内镜专委会副主任委员
上海抗癌协会神经肿瘤分会副主任委员
在国内率先报道采用EEEA鞍上三脑室颅咽管瘤、Meckel’s囊肿瘤、颞下窝肿瘤和齿状突切除技术,内镜SCITA切除松果体区、丘脑肿瘤和岩斜区脑膜瘤等
国际上,率先报道运用3D-FIESTA MR技术评估颅底中线病变,率先采用对侧后纵裂经大脑镰楔前叶入路切除侧脑室三角区脑膜瘤,联合内镜经鼻入路齿状突切除加后路减压复位固定治疗颅底凹陷症和内镜经鼻终板入路切除三脑室内颅咽管瘤
进行全系列内镜幕下小脑上入路(SCITA)的研发和推广运用,丰富了神经内镜技术运用领域,特别有利于松果体区肿瘤和岩斜区脑膜瘤的手术切除;2013年以来运用假包膜外分离技术切除垂体腺瘤,显著提高了肿瘤的全切率,报道GH腺瘤内分泌缓解率达国际最高水平;提出全内镜神经外科的概念,积极倡导、推广和实践神经内镜技术在神经外科手术全领域的运用;2019年11月发起创立了长三角神经内镜创新联盟,促进区域内神经内镜技术的推广和创新工作
主编《内镜导航微创神经外科手术学》和《松果体区肿瘤内镜微创手术学》,参编美国Walter C. Jean主编的《Skull Base Surgery:Strategies》等专著









