今天与大家分享的是,由新乡医学院第一附属医院神经外科周文科教授团队刁玉领、常海刚、徐大伟、张志永带来的:颈静脉孔区神经鞘瘤切除术,欢迎阅读、分享。
近期我们团队完成了两例颈静脉孔区神经鞘瘤手术, 颈静脉孔区手术报道较多的是耳鼻喉医生常用的Fisch A入路,需磨除乳突,移位面神经等操作;神经外科医生较常用经髁旁、髁上入路来处理颈静脉孔区病变,尤其是神经鞘瘤,Rhoton将其称之为远外侧经髁、髁旁、髁上扩展,Sekhar将其称之为极外侧入路,George称其为前外侧入路。我们采用经髁旁、髁上入路,其中一例病变累及咽旁间隙,术中进行C1横突磨除,现将2例病例进行汇报。
01
病例一
患者女性,59岁,患者因“检查发现颈静脉孔区占位11天”为主诉入院;查体:神志清,面部感觉无明显异常,口角无偏斜,双侧额纹对称;双耳听力粗测无明显异常;声音无嘶哑,咽反射灵敏,饮水无呛咳;伸舌右偏。外院MRI提示:颈静脉孔区占位。入院后进一步行CT薄层扫描提示颈静脉孔及舌下神经管明显扩张。诊断考虑舌下神经鞘瘤的可能性大。
术前影像


手术入路选择及考虑
该例患者CT提示颈静脉孔及舌下神经管扩张,结合病史及查体,考虑诊断为舌下神经鞘瘤,病变主体位于颈静脉孔区及舌下神经管区,部分突入颅内,未侵犯颈部,故术中无需过多暴露颈部,只需乙状窦后方开颅,磨除骨质开放颈静脉孔及舌下神经管即可暴露肿瘤,手术切口采用耳后直切口即可满足暴露。
手术体位及切口:采用侧俯卧耳后直切口。

术中情况

左:磨除髁旁及髁上部分骨质暴露颈静脉孔区,右:切除颈静脉孔内部分肿瘤

左:剪开乙状窦后方硬膜并与颈静脉孔贯通,右:剪开肿瘤贯穿处硬膜环

左:切除颈静脉孔内肿瘤,右:暴露载瘤神经近端并剪断

左:分离肿瘤与副神经之间黏连,右:进一步分离肿瘤

左:分离载瘤神经远端并剪断,右:全切肿瘤
术后影像
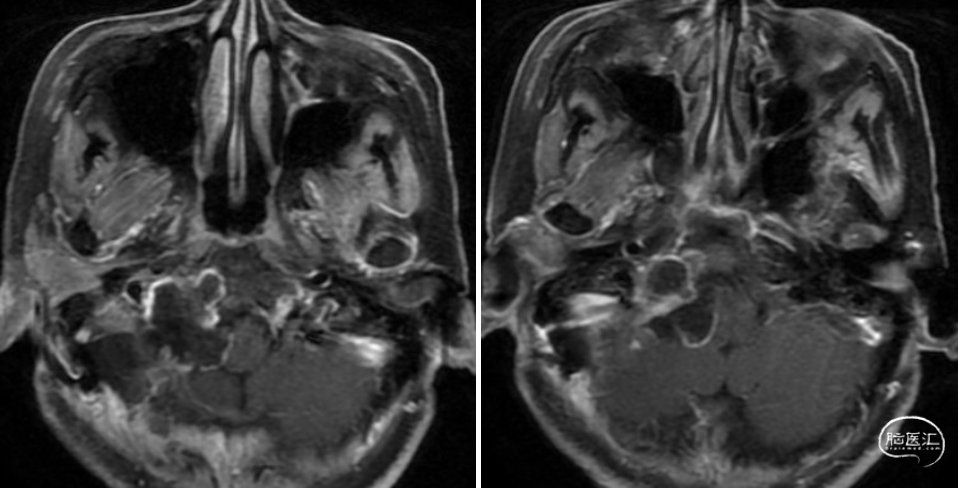

术后MRI显示肿瘤切除满意
病理结果

术后恢复情况:患者伸舌右偏同术前,精神状态较好,无新发神经功能障碍,术后一周拆线后出院。
02
病例二
患者女性,21岁,患者因“颈静脉孔神经鞘瘤术后1年复发”为主诉入院;患者1年前因“颈静脉孔神经鞘瘤”于外院行后正中开颅肿瘤切除术,术中肿瘤切除不理想,今复查发现肿瘤较前明显增大。查体:伸舌左偏,左侧舌肌萎缩,声音无嘶哑,咽反射灵敏,饮水无呛咳。考虑为舌下神经鞘瘤。
术前影像
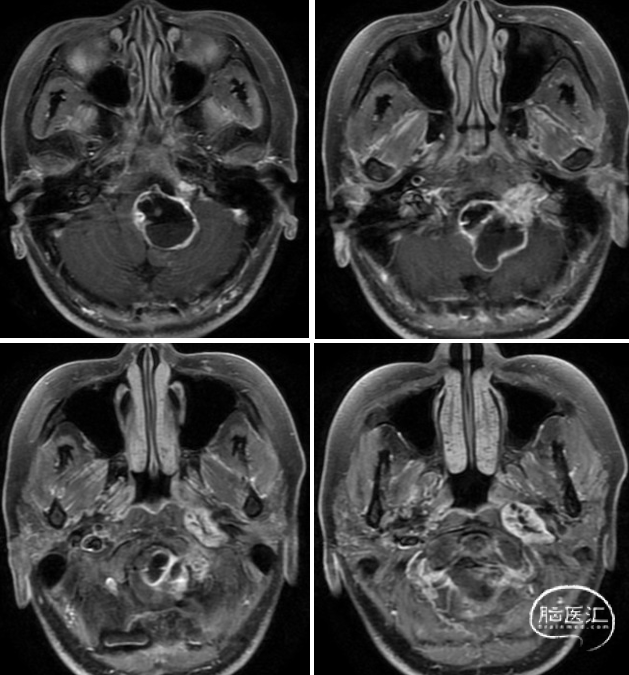

手术入路选择及考虑
该例患者病变位于颈静脉孔区,侵及颅内及颈部,向前达到咽旁间隙区域,多数学者都采用耳后弧形切口,Luzzi报道了38例颈静脉孔区侵及咽旁间隙肿瘤,采用George的前外侧入路,手术切口起自上项线经过乳突向下延至胸锁乳突肌前缘,胸锁乳突肌及枕后肌群整体掀起,减少了术后脑脊液漏的发生率。本例患者曾于外院行后正中切口手术,所以我们借鉴了前外侧入路的手术方式,使切口远离中线。为了更好地暴露咽旁间隙区域,进行了C1横突的磨除,但未进行椎动脉移位。
手术体位及切口:采用平卧位,头偏向对侧,由于患者曾行后正中开颅,切口采用类似George描述的前外侧入路切口。

术中情况

左:乙状窦后开颅并暴露乙状窦,右:暴露颈1横突

左:磨除颈1横突,右:磨除髁旁及部分髁上骨质暴露颈静脉球及舌下神经管

左:将颈部及颈静脉孔区肿瘤贯通,右:切除颅内肿瘤

左:切除颈部咽旁间隙肿瘤,右:切除颈静脉球下方及舌下神经管内肿瘤
术后影像
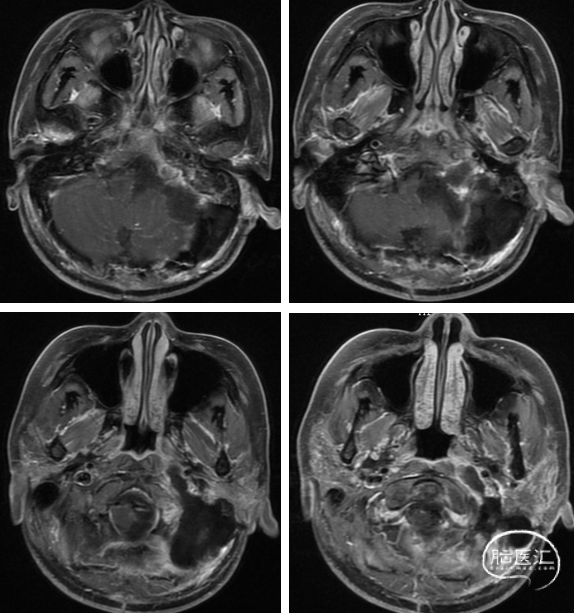

术后MRI 显示肿瘤切除满意
病理结果

术后恢复情况:患者伸舌左偏及左侧舌肌萎缩同术前,无新发神经功能障碍,术后一周拆线后出院。
刁玉领 副主任医师
新乡医学院第一附属医院
医学博士,副主任医师,硕士研究生导师,来自于新乡医学院第一附属医院周文科教授团队,2006年参加工作至今,毕业于首都医科大学,师从我国著名神经外科专家于春江教授,博士学习期间完成了系统的颅底解剖培训,目前致力于颅底肿瘤及脑血管病的手术治疗。擅长各种复杂颅底手术及脑血管搭桥手术。发表SCI论文三篇。








