本病例由上海德济医院癫痫中心龚德山副主任医师,尚丽副主任医师,冯亚梅主治医师提供,张玮博士、刘兴洲教授指导

病例介绍
患者,男性,18岁,右利手,病史14年。
2006年9月(4岁)首发,表现为:行走时突然倒地,呼之不应,全身发软,不伴明显肢体抽搐,持续数秒,数月后再发,表现:双上肢节律性抖动,伴明显意识障碍,每次持续30秒左右;平均2-3个月1个发作日,2-3次/发作日;7岁后发作程度加重,表现:双目向前凝视,双手抓握,双下肢僵直,持续约1分钟,严重时发全身僵直抽搐,可出现不能讲话、不能呼吸、憋气,双眼黑朦,此过程缓慢进展至意识丧失,先兆:右肩胛部重压感,继而过电感向右侧上下肢、继而对侧上下肢;1-3个月有1个发作日,每个发作日1-2次。14岁后发作增多,每隔2周会有连续1周发作,每天1-2次;晨醒及思睡时多发。劳累、熬夜、感冒容易诱发。先后服用奥卡西平、拉莫三嗪、丙戊酸钠、苯妥英钠、苯巴比妥、开浦兰、拉考沙胺等效果欠佳,癫痫频繁发作严重影响了学习和生活。
后转求至我院,详细询问病史并完善查体后发现患者脐下、右侧股外侧2*3cm色素脱失斑(图1)。完善脑电图检查提示间歇期放电脑区性,左后头著(图2),4天共监测到3次临床发作,表现为先兆(右肩重压过电感)→强直发作(累及右上肢)→阵挛发作(右上肢远端),同步脑电图示弥漫性电压低减,无侧向性(图3)。头颅MRI提示颅内多发异常信号(图4)。头颅CT提示颅内有钙化灶(图5)。头颅PET见左侧楔前叶低代谢(图6)。
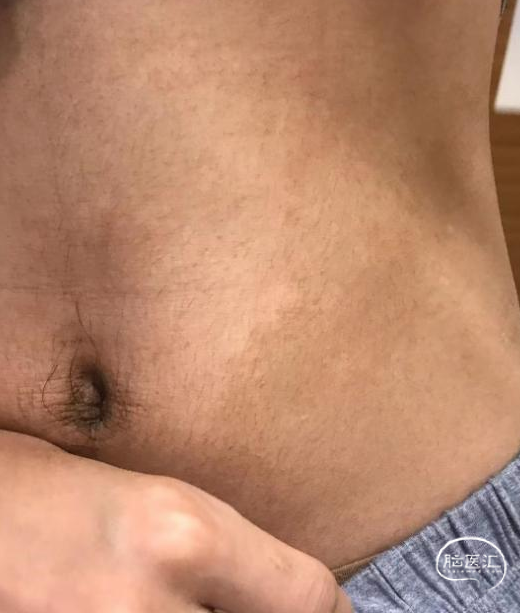
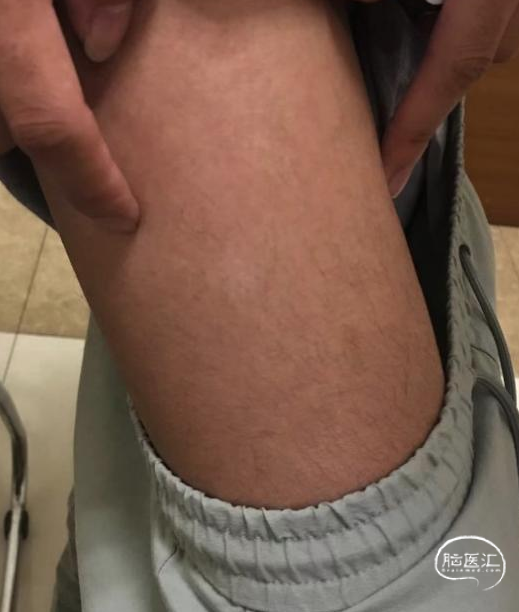
图1. 脐下、右侧股外侧2*3cm色素脱失斑。
![]()
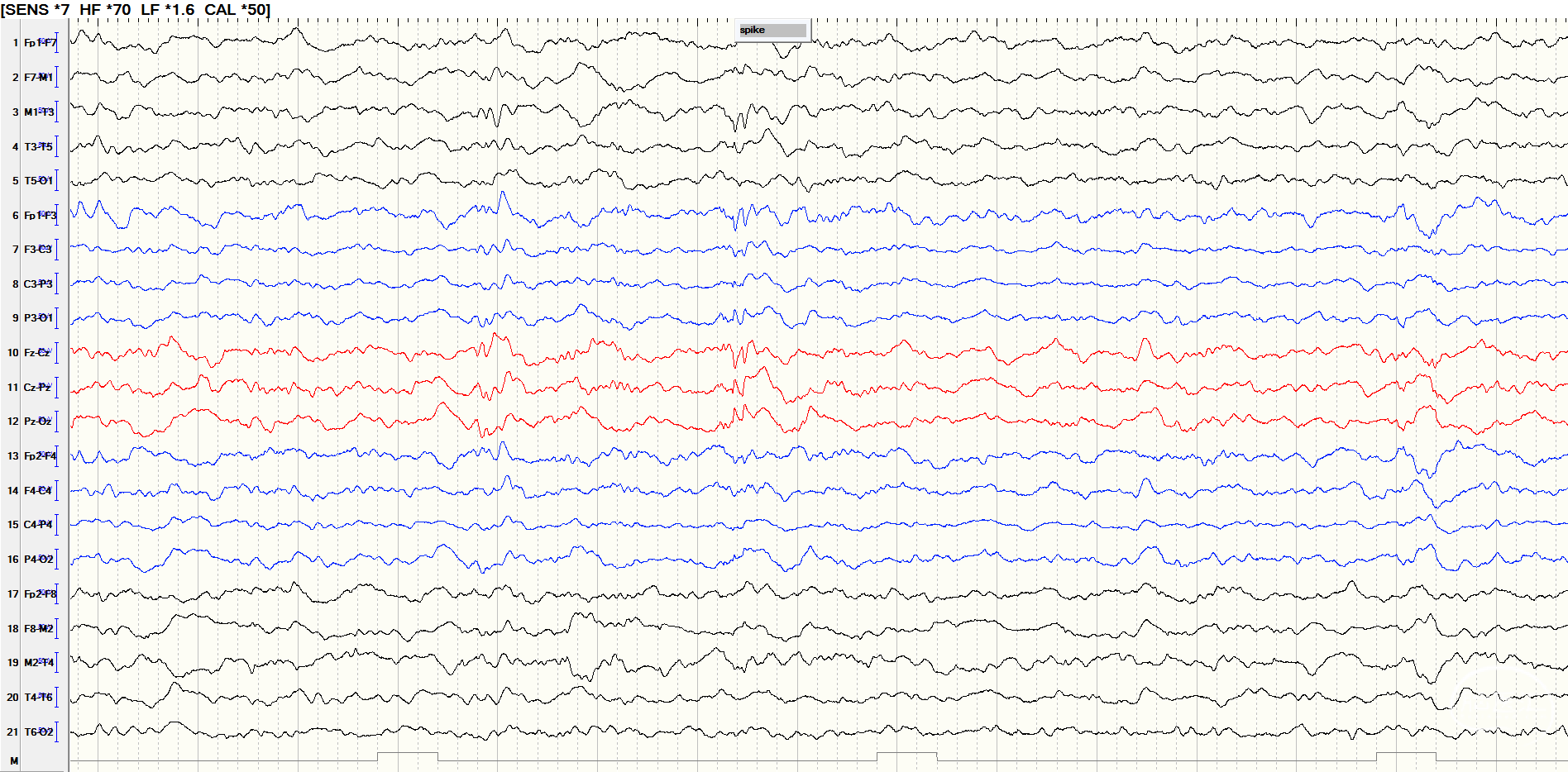
图2.间歇期放电脑区性,脑区性,左后头著。
![]()
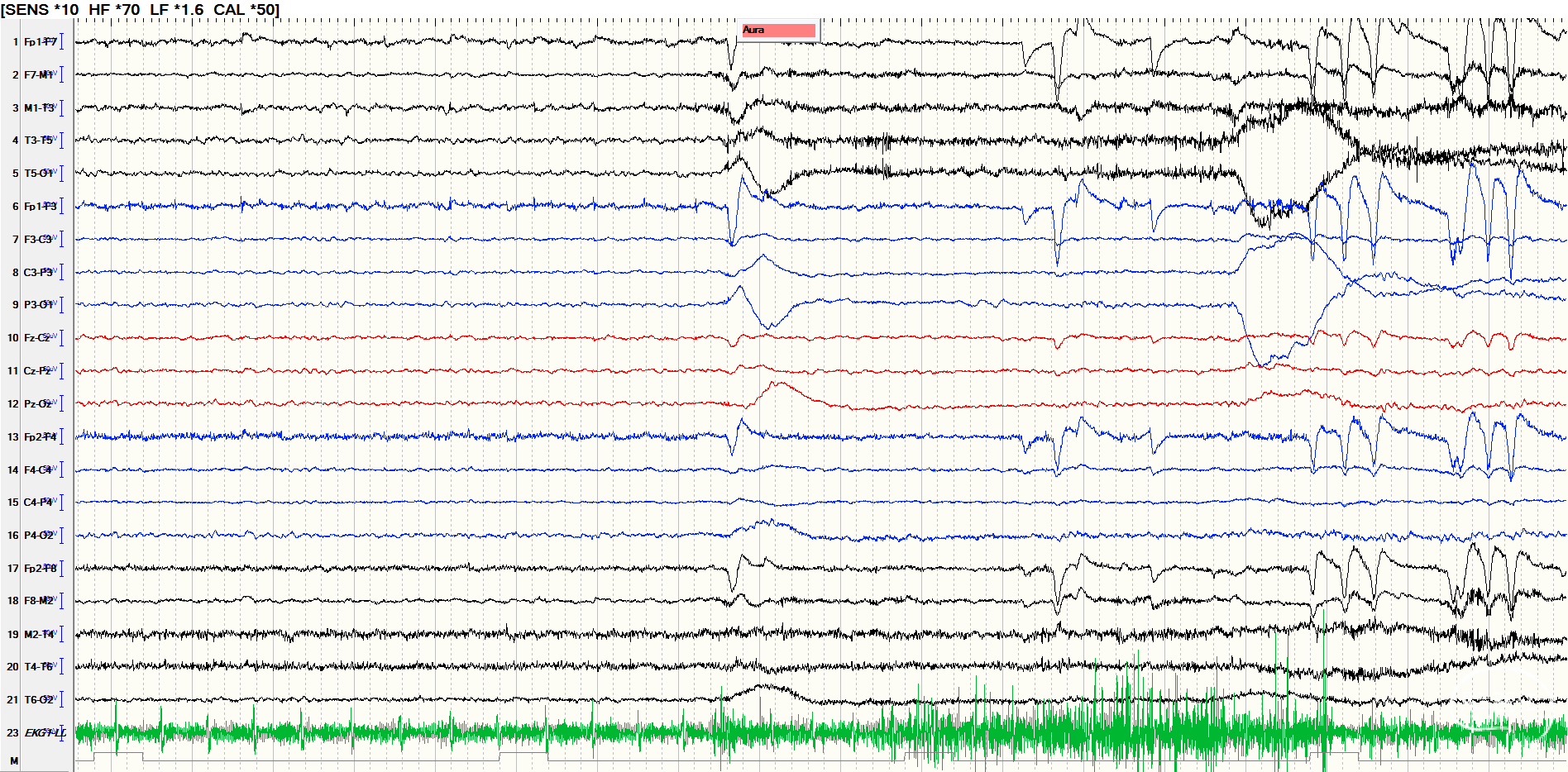
图3.发作期脑电图示弥漫性电压低减,无侧向性。
![]()
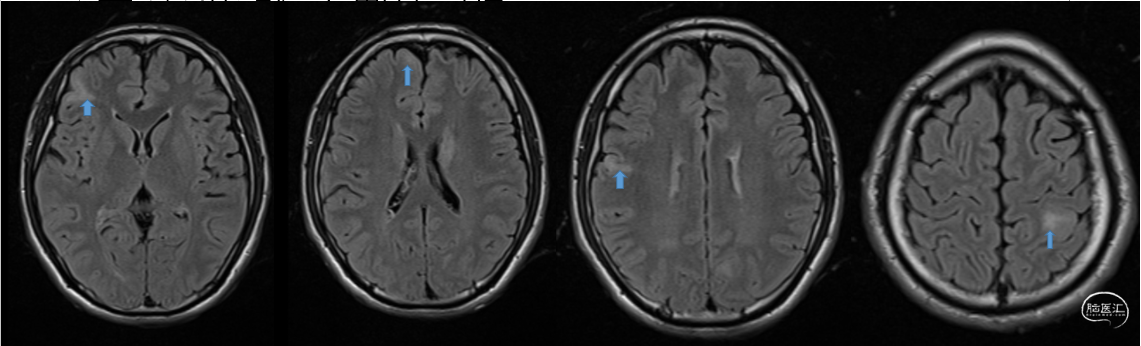
图4.头颅MRI提示颅内多发异常信号。


图5.头颅CT可见左侧侧脑室旁钙化灶。
![]()

图6.头颅PET见颅内多发低代谢区。
经科内讨论后考虑患者诊断结节性硬化症,继发性癫痫,患者颅内多发结节,电生理提示左后头部著,结合症状学考虑左侧顶叶结节为主要致痫区,行一次性手术切除,切除计划:(图7)。
![]()


图7.切除计划

![]()
图8.术中照片
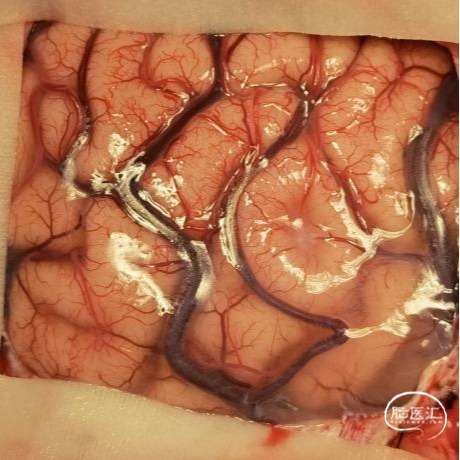
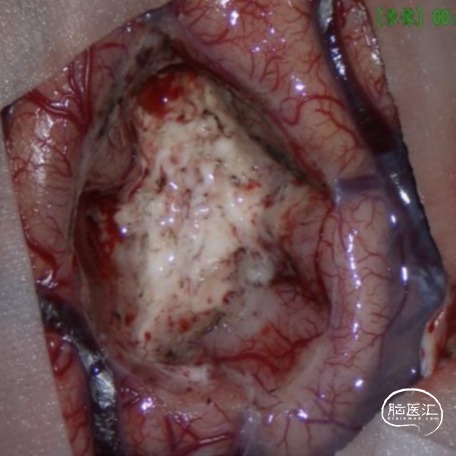

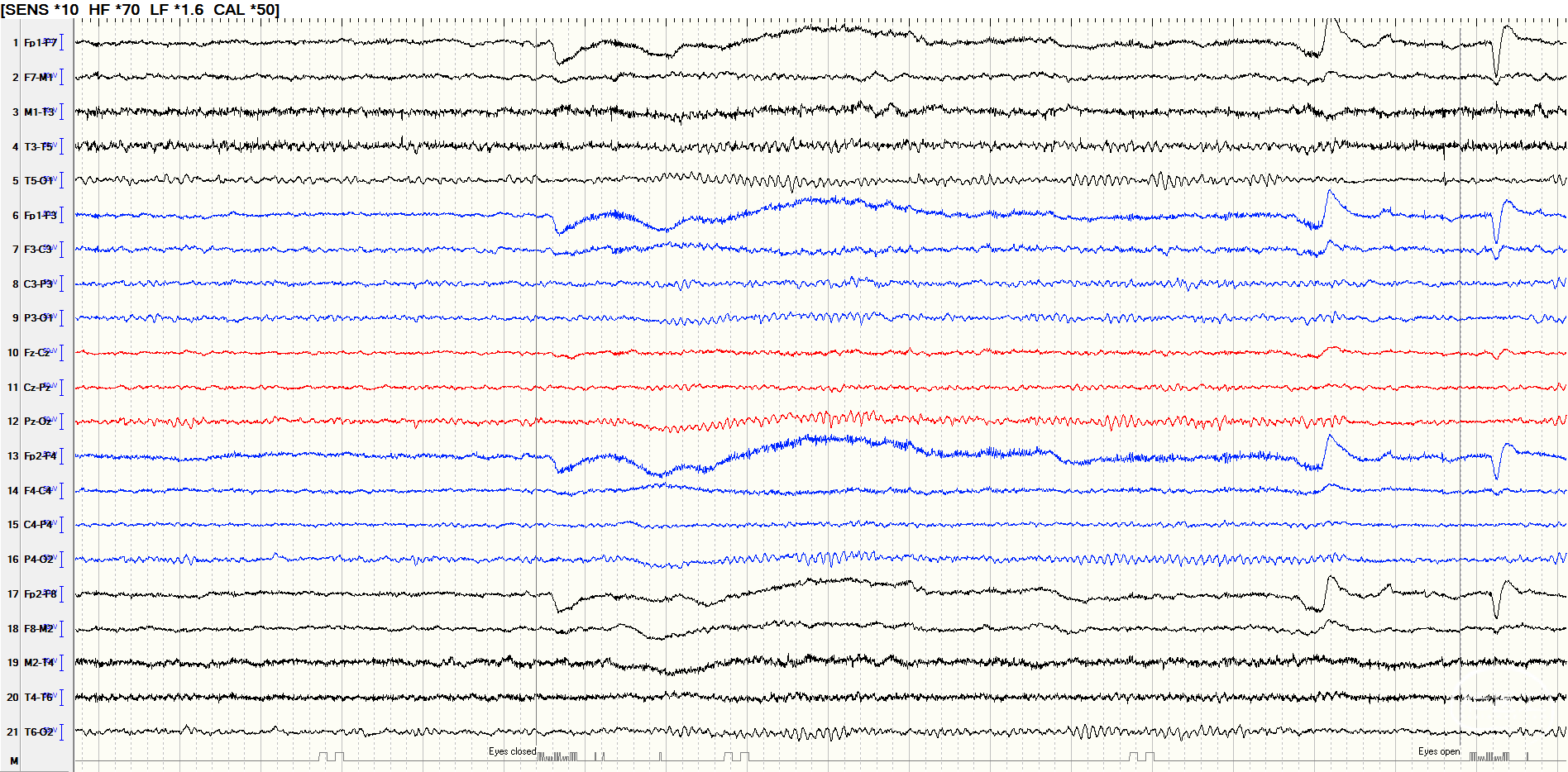
图9.术后脑电图未见异常放电。

图10.术后三个月磁共振影像。
预后
患者术前每月1-2个发作日,术后药物未做任何调整,术后8月余无发作,已重返校园,学习成绩未受到影响。
![]()
![]()
讨论
+++
![]()
结节性硬化症是(tuberous sclerosis complex,TSC)是一种常染色体显性遗传性疾病,60%一80%的TSC患者体细胞中可检测到TSC 1或TSC 2基因突变。临床上TSC可以累及多个系统和器官,表现出多样的症状,典型特征是癫痫、面部血管纤维瘤、智力低下三联征。其癫痫发作绝大多数为难治性癫痫。抗癫痫药物治疗对于TSC引起的癫痫发作有一定的控制作用,但又无法去除责任病灶,随着病程时间延长,药物可能逐渐无效。而手术可以有效地缓解甚至根治TSC引起的癫痫。经过精确的术前评估,选择合适的手术方法,可以使此类患者得到满意的治疗效果。该患者颅内多发结节,术前经过症状学(尤其是先兆:右肩胛部重压感,继而过电感向右侧上下肢、继而对侧上下肢);电生理(间期放电左侧后头部著);影像学(颅内多发结节)综合评估,患者主要的致痫结节在左侧顶上小叶。一次手术直接切除,患者取得了很好的效果。TSC患者颅内常见多发结节,但并不是所有结节都有致痫性。因此术前评估确定哪个或者哪些结节具有致痫性尤为重要。




