为了解不同体位对颅内压及脑组织顺应性的影响,英国伦敦皇后广场国立神经病学和神经外科医院的Linda D’Antona等观察不同体位以及不同时间的颅内压变化。结果发表在2021年10月的《J Neurosurg》在线。
——摘自文章章节
【Ref: D'Antona L, et al. J Neurosurg. 2021 Oct 29;1-9. doi: 10.3171/2021.6.JNS203573. [Epub ahead of print]】
慢性脑脊液循环障碍,包括正常压力脑积水(normal pressure hydrocephalus,NPH)、特发性颅内高压(idiopathic intracranial hypertension,IIH)和I型Chiari畸形(Chiari malformation type I,CM-I)等。脑组织顺应性指在不同状态下脑组织对颅内内容物承受能力。脉波振幅(pulse amplitude,PA)是收缩期和舒张期的颅内压(intracranial pressure,ICP)差值,是反应脑组织顺应性的间接指标;PA越高,脑组织顺应性越低。大多数研究是在患者卧床时监测颅内压变化,而慢性脑脊液循环障碍患者大部分时间不是处于卧床状态。有研究表明,患者仰卧位时的颅内压高于直立位时的颅内压。为了解不同体位对颅内压及脑组织顺应性的影响,英国伦敦皇后广场国立神经病学和神经外科医院的Linda D’Antona等观察不同体位以及不同时间的颅内压变化。结果发表在2021年10月的《J Neurosurg》在线。
研究纳入在2017年10月至2019年9月期间接受ICP监测的264例脑脊液动力学紊乱患者。所有患者均通过多学科讨论,在镇静或局麻下,在右额叶置入颅内压探头(Spiegelberg或Raumedic探头),连续24小时监测ICP。通过床边监测仪采集频率为100hz的原始ICP数据,然后采用干扰监控器(interference control monitor,ICM)+软件进行分析。ICP监测结果是24小时内、白天(上午12:00至下午6:00)以及晚上(凌晨12:00至早晨6:00)的中位ICP和中位PA值。在连续24小时ICP监测期间,患者在监督下变换以下四种体位:①仰卧位;②腰椎穿刺位,左侧卧位,屈髋屈膝;③坐位和④站立位,每个位置保持2分钟以获得稳定ICP值。记录每个位置的启动和停止时ICP值。计算每个体位的ICP和PA的平均值。所有ICP和PA值都以毫米汞柱(mmHg)表示。
共纳入101例患者;分析68例未行脑脊液分流患者发现,与仰卧位相比,腰椎穿刺位患者的颅内压较高(平均差3.8±4.2mmHg),而坐位和站立位患者的颅内压较低(平均差分别为8.6±4.8mmHg和9.3±4.6mmHg)。未经调整的线性回归模型显示,Raumedic探头(R²=0.3;F(3,104)=16.5;p<0.05)和Spiegelberg探头(R²=0.39;F(3,159)=71;p<0.05),ICP探头获得的ICP值与所有体位存在显著相关性。在调整后的多元回归模型中,相关性具有统计学意义。与仰卧位患者相比,腰椎穿刺位、坐位和站立位患者的PA略高。在未经调整的线性回归模型中,使用Spiegelberg探头时,坐位的PA差异有统计学意义。在多元回归对混杂因素进行校正后,Spiegelberg探头和Raumedic探头获得的坐位和站立位PA显著较高。分析33例脑脊液分流患者,与仰卧位相比,腰椎穿刺位患者的ICP较高(平均差4.9±4mmHg),坐位和站立位患者的ICP较低(平均差分别为10.6±4.9mmHg和12.2±4.7mmHg)。与仰卧位患者相比,腰椎穿刺位、坐位和站立位患者的PA较高(平均差分别为0.7±2.4、0.7±1.9和0.2±2.2mmHg)。经调整的多元回归模型显示,用于Raumedic探头和Spiegelberg探头获得的PA与坐位和站立位显著相关(p<0.05)。最佳拟合分析曲线表明,ICP水平低,<-10mmHg时,PA倾向于轻微增加,这种情况常发生在患者坐位或站立位时。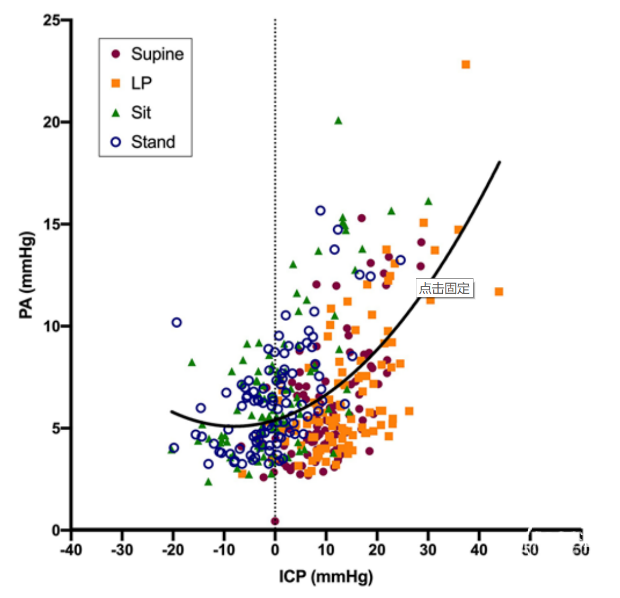
图1. 101例患者不同体位PA和ICP测量值的散点图和最佳拟合曲线。与白天相比,夜间中位ICP值较高,中位PA值较低。经调整的多元回归模型证实,ICP和PA与昼夜节律存在显著相关性。Spiegelberg探头(β=6.9;95% CI,5.1-8.8;p<0.001;调整R²=0.64)和Raumedic探头(β=8.3;95% CI,6.2-10.5;p<0.001;调整R²=0.75)均显示夜间ICP高于白天ICP。β表示线性回归分析的斜率系数。Spiegelberg探头(β=-2.1;95% CI,-2.9--1.4;p<0.001;调整R²=0.50)和Raumedic探头(β=-3.8;95% CI,-5.1--2.6;p<0.001;调整R²=0.65)均显示夜间PA低于白天PA。分析33例分流患者的校正回归模型显示,两种监测器的ICP与昼夜节律之间存在显著相关性,Spiegelberg探头(β=5.3;95% CI,3.2-7.5;p<0.001;调整R²=0.48)和Raumedic探头(β=9.3, 95% CI,4.4-14.2;p=0.001;调整R²=0.45)显示,夜间ICP高于白天ICP。Spiegelberg探头(β=-1.2,95% CI,-2.2--0.2;p=0.018;调整R²=0.10)和Raumedic探头(β=-3.5;95% CI,-5.9—1;p=0.008;调整R²=0.38)显示白天PA高于夜间PA,表明PA与昼夜节律之间也存在显著相关性。分析ICP亚组的结果发现,正常组患者不同体位ICP平均值为仰卧位7.2±3.2mmHg;腰椎穿刺位10.5±3.5mmHg;坐位1.4±4.1mmHg;站立位−1.9±3.2mmHg。正常组患者不同体位PA平均值为5.3±2.1mmHg;腰椎穿刺位5.9±2.2mmHg;坐位6.1±1.6mmHg;站立位6.2±1.6mmHg。与异常组和分流组相比,正常组患者在体位改变时ICP变化较小,ICP的变化量在三组之间没有统计学差异。
该研究表明,慢性脑脊液循环障碍患者的ICP和PA与体位变换显著相关,与仰卧位相比,直立时PA增加。

声明:脑医汇旗下神外资讯、神介资讯、脑医咨询所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。







