
文章来源:中国脑血管病杂志, 2021, 18(10):689-697.
作者:庄宗 那世杰 刘涛 凌海平 张玉华 鲁悦 杭春华 张庆荣
基金项目:国家自然科学基金资助项目(81971127)
通信作者:张庆荣,Email: zhangqingronggulou@ 126. com
摘要:目的 探讨液态栓塞剂治疗不同类型出血性周围型颅内动脉瘤的方法和效果。方法 回顾性分析南京大学医学院附属鼓楼医院神经外科于2018 年1 月至2019 年12 月采用液态栓塞剂治疗的23 例出血性周围型颅内动脉瘤的一般资料[年龄、性别和出血类型(单纯出血性周围型、烟雾病合并出血性周围型、脑血管畸形合并出血性周围型颅内动脉瘤)]及临床资料(包括动脉瘤分布、大小和治疗方式、结果以及随访时间、方式及随访结果),所有患者使用液态栓塞剂栓塞动脉瘤和(或)载瘤动脉,脑动静脉畸形合并周围型颅内动脉瘤患者同时部分或全部栓塞畸形团。术后3、6 个月进行临床随访(门诊就诊或电话形式),并于术后6 个月行DSA 影像随访。采用改良Raymond-Roy(RR)分级评估动脉瘤DSA 随访结果[治愈(RR 分级Ⅰ级,动脉瘤完全不显影)、瘤颈残留(RR 分级Ⅱ级,仅瘤颈显影)、栓塞不全(RR 分级Ⅲ级,动脉瘤残留)]。动脉瘤复发为动脉瘤显影较术后即刻增多。临床预后采用改良Rankin 量表(mRS)评估(mRS 评分≤2 分为预后良好,3 ~6 分为预后不良,其中6 分为死亡)。结果 23 例患者中,单纯出血性周围型颅内动脉瘤5 例,烟雾病合并出血性周围型颅内动脉瘤5 例,脑动静脉畸形合并出血性周围型颅内动脉瘤13 例(根据Redekop 分型:Ⅰ型8 例,Ⅱ型5 例,其中Ⅱa 型2 例,Ⅱb 型3 例)。5 例单纯出血性周围型颅内动脉瘤患者载瘤动脉和动脉瘤均成功闭塞,无新发神经功能障碍;5 例烟雾病合并出血性周围型颅内动脉瘤患者中,1 例超选失败,余4 例栓塞顺利,术后有2 例新发神经功能障碍,其中1 例术前危重,术后家属放弃治疗后死亡,1 例出现肢体偏瘫;13 例脑动静脉畸形合并出血性周围型颅内动脉瘤,目标动脉瘤均顺利栓塞,其中动静脉畸形完全栓塞6 例,不完全栓塞7 例(其中栓塞后随访3 例,栓塞后外科切除4 例)。共3 例(13. 0% )发生手术相关并发症(1 例Ⅰ型脑动静脉畸形合并出血性周围型颅内动脉瘤患者微导管超选过程中分支动脉出血,1 例Ⅱb 型脑动静脉畸形合并出血性周围型颅内动脉瘤患者术毕拔除栓塞微导管时动脉瘤出血,1 例顶叶血管畸形患者术后因微导管拔管困难而留置血管内)。23 例患者中,1 例血管畸形合并出血性周围型颅内动脉瘤患者术后死亡,1 例烟雾病合并出血性周围型颅内动脉瘤患者术后放弃治疗,1 例血管畸形患者出院后2 个月死亡,1 例失访。临床随访19 例,均无再出血,其中预后良好16 例,预后不良3 例。DSA 随访15 例,动脉瘤均未见复发。结论 液态栓塞剂治疗出血性周围型颅内动脉瘤是一种有效的治疗方法,但不同类型动脉瘤的安全性不同。对单纯出血性周围型颅内动脉瘤,如载瘤动脉为非重要功能区的供血动脉,栓塞动脉瘤和载瘤动脉是安全的;对脑动静脉畸形合并出血性周围型颅内动脉瘤,尤其动脉瘤位于畸形团内者,栓塞同样可靠,且能同时部分或全部栓塞畸形团;对烟雾病合并出血性周围型颅内动脉瘤患者,应充分评估血管条件后谨慎选择。
相对于源于颈内动脉系统和椎-基底动脉系统主要分支的主干动脉瘤而言,周围型颅内动脉瘤位于脑血管系统的外周或末梢,可单独发生或继发于脑动静脉畸形、烟雾病、硬脑膜动静脉瘘、感染等。出血性周围型颅内动脉瘤的发病基础、临床表现、治疗方法和预后等与主干动脉瘤差别较大[1-3]。南京大学医学院附属鼓楼医院于2018 年1 月至2019 年12 月应用液态栓塞剂治疗23 例出血性周围型颅内动脉瘤患者,现对其发病表现、影像学特点、血管内治疗方法和预后等临床资料进行回顾性分析,以期为临床医师治疗此类疾病提供帮助。
1 对象与方法
1.1 对象
回顾性分析2018 年1 月至2019 年12 月连续就诊于南京大学医学院附属鼓楼医院神经外科的23 例(3 例为多发动脉瘤,共27 个动脉瘤)出血性周围型颅内动脉瘤患者的病历资料。23 例患者中,男11 例,女12 例;年龄21 ~ 77 岁,平均(48 ± 5)岁。首发症状:头痛15 例,意识障碍4 例,肢体无力4 例。其中9 例为单纯蛛网膜下腔出血,3 例为蛛网膜下腔出血伴脑室出血,5 例为单纯脑室出血,3 例为单纯颅内血肿,3 例颅内血肿伴脑室出血。影像检查结果确诊单纯出血性周围型颅内动脉瘤5 例(均为椎-基底动脉分支夹层或假性动脉瘤),烟雾病合并出血性周围型颅内动脉瘤5 例,脑动静脉畸形合并出血性周围型颅内动脉瘤13 例(根据Redekop 分型[4]:Ⅰ型8 例,Ⅱ型5 例,其中Ⅱa 型2 例,Ⅱb 型3 例)。各动脉瘤部位及大小见表1。

动脉瘤大小以长径× 短径进行评估,长径为动脉瘤最大径(mm),短径为动脉瘤的宽度(mm)[5]。患者或其家属均签署了诊疗知情同意书。本研究方案经南京大学医学院附属鼓楼医院伦理委员会审核批准。
1.2 纳入与排除标准
纳入标准:(1)入院CT 或MRI 明确有脑出血;(2)CT 血管成像(CTA)、DSA、MR 血管成像(MRA)明确病变为周围型颅内动脉瘤;(3)出血部位与动脉瘤解剖位置一致[6];(4)仅使用液态栓塞剂完成动脉瘤栓塞治疗。排除标准:(1)诊断为出血性周围型颅内动脉瘤,但未在本院行血管内治疗者(含术前死亡及保守治疗);(2)严重心脏、肾脏或其他重要脏器功能障碍者;(3)使用弹簧圈或其他栓塞材料而未使用液体栓塞剂栓塞动脉瘤的患者;(4)感染性动脉瘤患者;(5)接受开颅手术治疗者。
1.3 影像学评估
所有患者完善头部CT 或CTA、MRI 或MRA 检查,了解有无脑出血,初步判断有无动脉瘤、脑动静脉畸形、烟雾病等。所有患者进行DSA 检查,包括双侧颈外动脉、颈内动脉和椎动脉。造影设备为飞利浦FD20 /20 血管造影机(荷兰飞利浦公司),二维造影时调整为6 帧/ s,责任血管增加三维造影。通过DSA 进一步了解有无血管畸形及畸形血管团构筑,有无烟雾病及烟雾病的影像学特征等。
4 治疗策略和手术方法
1. 4. 1 治疗策略:经术前充分影像学评估,根据疾病类型、动脉瘤特点和部位,本组病例治疗策略分为三类:(1)对单纯出血性周围型颅内动脉瘤患者,采用液体栓塞剂栓塞动脉瘤及载瘤动脉,避免单纯栓塞载瘤动脉。(2)对烟雾病合并出血性周围型颅内动脉瘤患者,微导管尽量超选至动脉瘤腔,液体栓塞剂仅栓塞动脉瘤,尽量保留烟雾状血管。对无法超选至动脉瘤腔者,在近端闭塞载瘤动脉,并将栓塞剂尽量弥散至动脉瘤腔。(3)对脑动静脉畸形合并出血性周围型颅内动脉瘤患者,以栓塞动脉瘤为主要目标,兼顾动静脉畸形的栓塞。经术前评估能够达到治愈性栓塞者,采用多种技术努力实现治愈性栓塞。为外科手术做准备者,在栓塞动脉瘤同时,重点栓塞有脑膜供血的动脉和深部供血动脉。术前考虑行部分栓塞的患者,主要栓塞畸形团内动脉瘤并考虑其他危险因素(供血动脉位置及数目、引流静脉方向及数目)以兼顾手术安全。
1. 4. 2 手术方法:所有手术在全身麻醉气管插管下进行。采用Seldinger 法[7]经右侧或左侧股动脉穿刺,置入6 F 导管鞘,以5 F 单弯造影管行脑血管造影。非供血动脉行正侧位造影或增加角度造影,延长造影时间到静脉晚期。对怀疑或确诊为供血动脉的血管,增加三维血管造影。治疗时患者均进行全身肝素化(40 U/ kg,静脉注射),路径图下用微导丝引导微导管超选载瘤动脉,并尽可能靠近动脉瘤腔。行微导管造影进一步明确动脉瘤、动脉瘤远端载瘤动脉、畸形团的特点或烟雾状血管代偿情况,然后通过微导管向动脉瘤或畸形血管团中注射Onyx-18 胶(美国美敦力公司)或合适浓度的Glubran-2(意大利GEM 公司)。术中、手术结束前行多角度二维造影,必要时行三维造影,并行XperCT 成像检查了解有无新增脑出血、脑积水等。
5 预后及随访
1. 5. 1 手术栓塞程度:单纯出血性周围型颅内动脉瘤和烟雾病合并出血性周围型颅内动脉瘤患者,主要评估动脉瘤栓塞和载瘤动脉闭塞情况;脑动静脉畸形合并出血性周围型颅内动脉瘤者,同时评估动脉瘤栓塞情况及畸形团的栓塞程度。动脉瘤栓塞程度评估标准采用改良Raymond-Roy(RR)分级,据栓塞后即刻造影结果分为:Ⅰ级,治愈(动脉瘤完全不显影);Ⅱ级,瘤颈残留;Ⅲ级,栓塞不全,动脉瘤残留[8]。动静脉畸形的栓塞程度根据栓塞术后即刻造影分为完全栓塞(畸形团不显影)和不完全栓塞(畸形团有不同程度的显影)[9]。
1. 5. 2 围手术期并发症:超选过程中血管或病灶破裂出血,微导管拔管困难及拔管相关并发症,栓塞术后脑梗死。
1.5. 3 随访:影像学随访采用DSA,临床随访采用门诊或电话方式。指定责任医师于患者术后3、6 个月进行临床随访,并于术后6 个月行DSA 影像随访。治疗的有效性依据术后6 个月复查DSA 显示的动脉瘤及血管畸形栓塞程度进行评价。临床随访采用改良Rankin 量表(mRS)评价患者预后,mRS评分0 ~ 2 分为预后良好,3 ~ 6 分为预后不良,其中6 分为死亡[10]。
2 结果
2. 1 手术成功率及栓塞程度
23 例患者中,1 例(4. 3% )烟雾病合并出血性周围型颅内动脉瘤患者超选失败,余22 例(95. 7% )患者动脉瘤均栓塞成功,RR 分级Ⅰ级。13 例脑动静脉畸形合并出血性周围型颅内动脉瘤患者中,脑动静脉畸形完全栓塞6 例,不完全栓塞7 例,其中3 例选择栓塞后随访,4 例选择栓塞后显微外科切除。
2. 2 并发症
术中出血2 例(8. 7% ),其中1 例(4. 3% )为Ⅰ 型脑动静脉畸形合并出血性周围型颅内动脉瘤患者微导管超选过程中分支动脉破裂出血,予以降低血压,迅速用鱼精蛋白中和肝素,等待并予以造影观察,出血很快停止,立即行术中XperCT 见少量蛛网膜下腔出血;1 例(4. 3% )Ⅱb 型脑动静脉畸形合并出血性周围型颅内动脉瘤患者先栓塞动静脉畸形,液态栓塞剂从畸形团反流至动脉瘤,术毕拔除微导管时动脉瘤出血,迅速予以降低血压,并用鱼精蛋白中和肝素,并快速再次栓塞目标动脉瘤,行术中XperCT 见少量蛛网膜下腔出血。2 例患者术后均无新增阳性体征。
1 例(4. 3% )Ⅰ型脑动静脉畸形合并出血性周围型颅内动脉瘤患者术中大血管血栓形成,及时予以溶栓及取栓处理后未造成严重后果。1 例(4. 3%)顶叶血管畸形患者栓塞动脉瘤及大部分畸形团后微导管拔管困难,遂留置微导管于患者血管内。1 例(4. 3% )Ⅱa 型动静脉畸形合并大脑后动脉、大脑中动脉多发周围型颅内动脉瘤患者,介入栓塞大脑后动脉瘤、大脑中动脉远端动脉瘤和相应的血管畸形,大脑中动脉近端血管瘤未作处理,于第2 天行显微外科手术显露病灶时大脑中动脉近端动脉瘤出血,患者出院时mRS 评分4 分。5 例烟雾病合并出血性周围型颅内动脉瘤患者中,2 例栓塞动脉瘤后出现脑梗死,其中1 例病情持续加重,家属放弃治疗后死亡;1 例出现肢体偏瘫,神经功能影响严重。5 例单纯出血性周围型颅内动脉瘤和载瘤动脉均成功闭塞,无新增并发症。
2. 3 随访
23 例患者中,1 例血管畸形合并出血性周围型颅内动脉瘤患者,术中完全栓塞动脉瘤及畸形团,术后第2 天出现意识障碍,头部CT 见脑积水,于术后第3 天行脑室腹腔分流术,术后6 h 患者突发脑疝死亡;1 例烟雾病患者术后危重,家属放弃治疗;1 例血管畸形患者出院后2 个月死亡(原因不明);1 例失访。术后6 个月临床随访19 例,均未见再出血,其中预后良好16 例,预后不良3 例。术后6 个月DSA随访15 例,动脉瘤均未见复发。
典型病例1
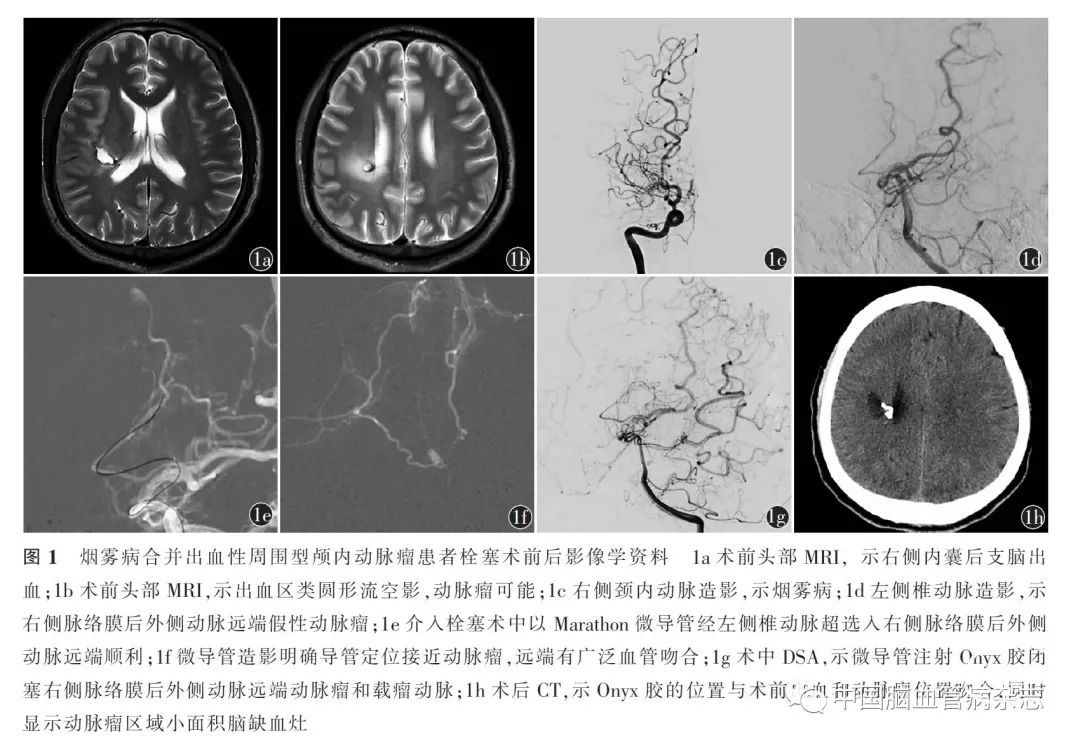
男,43 岁,因“头晕伴左侧肢体乏力1 月余”于2019 年9 月25 日至南京大学医学院附属鼓楼医院神经外科就诊。患者既往身体健康。2019 年8 月20 日患者突发头晕,伴左侧肢体乏力,急诊至当地医院就诊,体格检查:左上肢肌力Ⅲ级,左下肢肌力Ⅲ +级,余未见明显异常。当地医院行头部MRI(2019 年8 月20 日)见右侧内囊后支脑出血(图1a),且头部MRI 见出血区类圆形流空影(图1b),MRA 符合烟雾病改变。当地医院予以药物治疗后好转。为进一步治疗于2019 年9 月25 日转至本院。患者入院体格检查:意识清楚,左侧肢体肌力Ⅳ级,余无明显异常。头部DSA 见双侧颈内动脉远端闭塞,烟雾状血管增生(图1c,右侧颈动脉),右侧脉络膜后外侧动脉远端假性动脉瘤,动脉瘤大小约3. 3 mm ×2. 5 mm(图1d)。遂行右侧脉络膜后外侧动脉远端假性动脉瘤栓塞术,术中应用Marathon微导管经左侧椎动脉置入右侧脉络膜后外侧动脉远端,尽可能接近动脉瘤(图1e),微导管造影确认后(图1f)以Onyx 胶栓塞,弥散满意,动脉瘤完全栓塞(图1g)。术后CT 显示Onyx 胶的位置与术前出血和动脉瘤位置吻合(图1h)。患者术后2 个月再次入院行烟雾病血管旁路移植手术,入院时左侧肢体肌力改善至Ⅴ -级,术后8 个月复查DSA 再次确定动脉瘤消失,mRS 评分0 分。
典型病例2
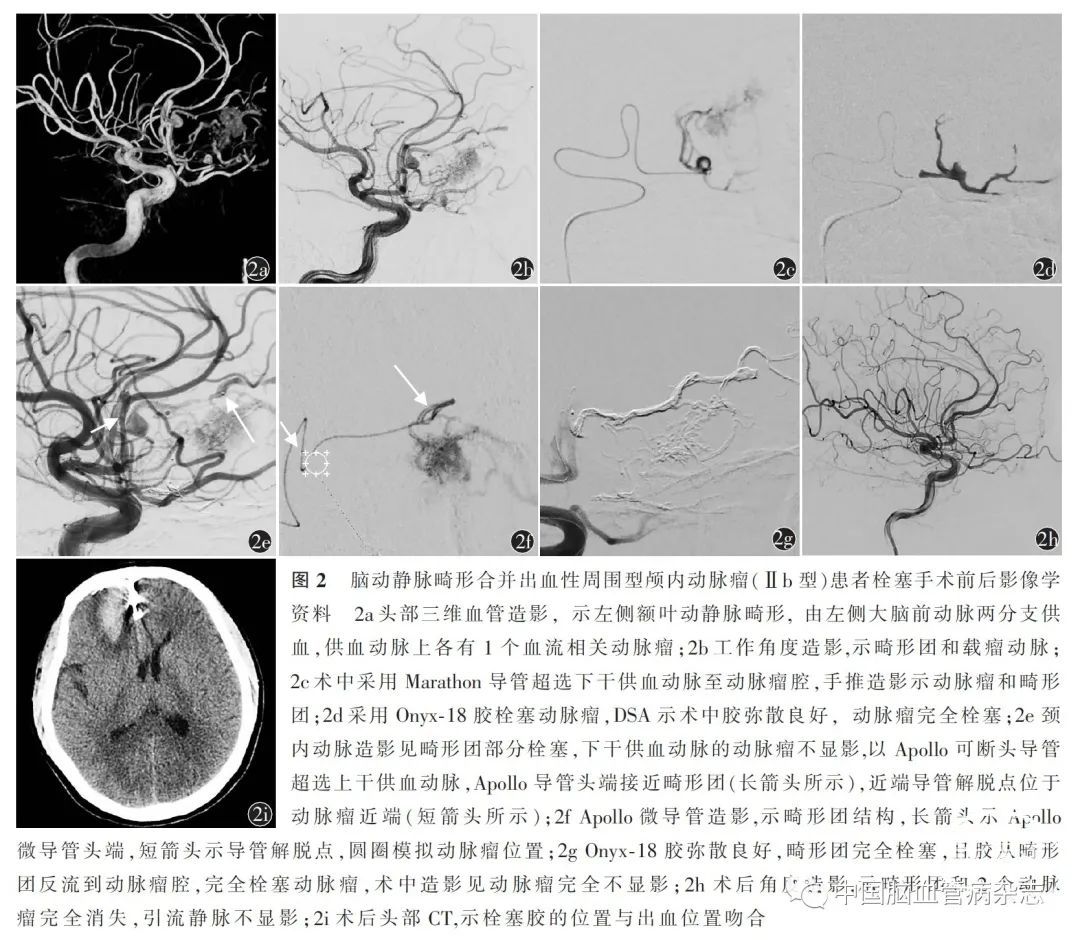
男,27 岁,因“头部胀痛进行性加重9 d”于2019 年12 月28 日至南京大学医学院附属鼓楼医院神经外科就诊。患者既往身体健康。患者入院前9d运动时感一过性右眼视物模糊,持续3min后缓解。继而感头部胀痛,症状持续加重。于当地医院查头部CTA 见右侧额叶出血破入脑室,蛛网膜下腔出血,大脑前动脉供血的额叶动静脉畸形。予以脱水、抗癫痫及抗血管痉挛等药物治疗。鉴于患者病变复杂,故转入我院。入院后体格检查未见明显阳性体征。经科室讨论后,全身麻醉下行脑血管造影并动静脉畸形栓塞术,造影见左侧额叶血管畸形,由左侧大脑前动脉两分支供血,供血动脉上各有1 个血流相关动脉瘤(图2a,2b)。应用Marathon 导管超选下干供血动脉至动脉瘤腔,微导管造影显示动脉瘤和畸形团(图2c)。采用Onyx-18 胶栓塞动脉瘤,术中胶弥散良好,动脉瘤完全栓塞(图2d)。以Apollo 可断头导管超选上干供血动脉,Apollo 导管头端接近畸形团,近端导管解脱点位于动脉瘤近端(图2e,2f)。采用Onyx-18 胶栓塞剩余动静脉畸形,胶弥散良好,畸形团完全栓塞,且胶从畸形团反流至动脉瘤腔,栓塞动脉瘤(图2g)。术中造影见动脉瘤完全不显影,引流静脉消失(图2h),术后CT 示栓塞胶的位置与出血位置吻合(图2i)。术后患者无新增阳性体征。术后1 年复查DSA 示畸形团及动脉瘤消失,患者无阳性体征,mRS 评分0 分。
3 讨论
周围型颅内动脉瘤位于血管的外周或末梢,可单独发生或继发于烟雾病、脑动静脉畸形、硬脑膜动静脉瘘等[11-12]。出血性周围型颅内动脉瘤治疗方法与主干型颅内动脉瘤差别很大,且单独发生的出血性周围型动脉瘤与继发的周围型动脉瘤在治疗理念和方法上有很大不同[13]。
3. 1 单纯出血性周围型颅内动脉瘤
单纯周围型颅内动脉瘤以囊状动脉瘤为多见,但梭形、夹层或假性动脉瘤亦常见,故应与感染性颅内动脉瘤相鉴别。感染性颅内动脉瘤常继发于感染性心内膜炎,瘤颈多不明确,常多发,短期内动脉瘤形态易改变或出现新发动脉瘤,有更高的破裂风险。感染性颅内动脉瘤应在抗生素治疗的基础上个体化治疗,弹簧圈栓塞和闭塞载瘤动脉是主要的手术方式[14]。本组患者中,结合动脉瘤形态特点,均排除感染性动脉瘤。周围型颅内动脉瘤血管内治疗的路径长,载瘤动脉纤细、迂曲,手术过程中微导管的超选较为困难[2]。因此术前应充分评估动脉瘤形态特点与载瘤动脉条件,同时应考虑微导管超选的难易程度及可能会出现的技术相关并发症,从而选择适当治疗方案。目前,血管内治疗的微导管分3 种,即输送支架的微导管、输送弹簧圈的微导管和输送液体栓塞剂的微导管。其中通过迂曲血管的能力以输送液体栓塞剂的微导管最好。对单纯周围型颅内动脉瘤患者,治疗方案包括保留载瘤动脉和闭塞载瘤动脉两种。大部分前循环单纯周围型囊状动脉瘤,其血管条件相对较好,可通过弹簧圈栓塞(或伴辅助技术)实现栓塞动脉瘤并保留载瘤动脉[3]。对梭形或夹层周围型颅内动脉瘤,保留载瘤动脉比较困难,即使保留,其再出血和动脉瘤复发率明显较高[15],因此栓塞动脉瘤和载瘤动脉仍是优先选择。本组患者以梭形、夹层动脉瘤为主,术前或术中评估确定无法保留载瘤动脉,故选择液体栓塞剂栓塞动脉瘤和载瘤动脉。
目前常用的液体栓塞剂包括Glubran 胶和Onyx胶,两者均能向血管远端弥散[16]。即使栓塞微导管到位困难,在载瘤动脉近端仍可能将栓塞剂弥散到动脉瘤腔,从而避免单纯闭塞载瘤动脉而动脉瘤再出血。但液体栓塞剂也可能弥散到动脉瘤远端血管,导致血液无法经软脑膜支逆流进入载瘤动脉的远端分支,从而诱发脑梗死。而且,一旦液体栓塞剂反流至载瘤动脉近端,就可能导致拔管困难或增加拔管风险。因此,如果弹簧圈栓塞导管能到达动脉瘤腔,应优先选择弹簧圈栓塞动脉瘤和载瘤动脉。弹簧圈栓塞导管到位困难时,再考虑选择液体栓塞剂及相关导管进行血管内治疗。此外,载瘤动脉的重要性也是治疗方案的重要决定因素,如闭塞载瘤动脉是否会导致神经功能障碍[2]。既往研究结果表明,大脑后动脉P2 至P3 段及以远、小脑前下动脉内听道后段以远及小脑后下动脉延髓扁桃体段以远等是安全的闭塞位置[17-19]。另外,小脑上动脉的穿支少,侧支循环丰富,必要时也可以考虑闭塞。本组5 例单纯出血性周围型颅内动脉瘤患者,术中均栓塞动脉瘤和载瘤动脉,未出现不良后果。
3. 2 烟雾病合并出血性周围型颅内动脉瘤
烟雾病的主要临床表现为脑出血和脑缺血[20]。在出血性烟雾病患者中,伴发的动脉瘤出血是常见病因[21]。烟雾病合并颅内动脉瘤包括2 种类型,即主干型动脉瘤(发生于Willis 环附近)和周围型动脉瘤(周围血管夹层或扩张形成的动脉瘤)[22]。主干型动脉瘤的诊断和治疗与普通颅内动脉瘤相似,但如需支架辅助时,应考虑抗血小板聚集治疗对烟雾病出血的潜在影响[23]。烟雾病合并周围型颅内动脉瘤易被漏诊[24],主要因烟雾病血管常对动脉瘤的影像造成干扰,加上临床上常停滞于CTA 或MRA对烟雾病的诊断,未进一步行DSA 检查。有时即使进行DSA 检查,读片时也很可能仅停留于烟雾病的诊断,疏于进一步观察。偶尔也可能因造影角度而影响动脉瘤的诊断。因此,对出血性烟雾病患者,除常规正侧位造影外,还应进行三维血管重建,并选择相应的工作角度。
对烟雾病合并出血性周围型颅内动脉瘤患者,是否积极选择血管内治疗,根本的判断方法是比较单纯随访观察或颅内外血运重建术与血管内治疗后动脉瘤再出血的风险[25]。有研究报道,烟雾病伴出血性周围型颅内动脉瘤患者,保守观察3 周后复查DSA 动脉瘤消失[25]。Ni 等[23]报道13 例出血性烟雾病合并周围型颅内动脉瘤患者,经颅内外血运重建治疗后6 个月随访,12 例动脉瘤消失,1 例造影见动脉瘤大小及形态较术前相仿。烟雾病继发的出血性周围型颅内动脉瘤,多位于豆纹动脉、脉络膜前动脉以及脉络膜后动脉的远端。本组5 例患者中,位于脉络膜前动脉和脉络膜后动脉各1 例,1 例位于豆纹动脉,1 例位于大脑后动脉P4 段,1 例与烟雾状血管关系密切,解剖结构不清,导管未能到位。成功栓塞的4 例患者中,2 例出现不良后果,均为缺血事件,其中1 例死亡,1 例发生术后偏瘫,偏瘫患者术中微导管在动脉瘤腔内造影示广泛的代偿血管。烟雾病合并周围型颅内动脉瘤患者的载瘤动脉比较重要,可能在脑循环中起重要的代偿作用,若闭塞该类动脉瘤或载瘤动脉则意味着牺牲代偿的血供,缺血风险高。因此,我们认为,如果微导管能安全地达到动脉瘤,微导管造影提示代偿血管不多或不重要,才可考虑栓塞动脉瘤和载瘤动脉[26]。但对超选困难或有重要代偿血管者,或未破裂的烟雾病合并周围型动脉瘤,应优先考虑颅内外血运重建手术。
3. 3 脑动静脉畸形合并出血性周围型颅内动脉瘤
脑动静脉畸形合并动脉瘤的发生率约20% ,且50%的脑动静脉畸形患者有出血史,其中49%是伴发的动脉瘤出血[27]。Redekop 等[4]将脑动静脉畸形伴发动脉瘤分为3 型:Ⅰ型是畸形团内型,Ⅱ型为血流动力相关型,Ⅲ型为动脉瘤与脑动静脉畸形无关。根据干预措施不同,Ⅱ型又分两种亚型,即Ⅱa 型(动脉瘤位于畸形团供血动脉近端,又称主干型)和Ⅱb 型(动脉瘤接近畸形团且与畸形团血流相关)。由于脑动静脉畸形合并周围型颅内动脉瘤年出血率高达6% ~16% [28],且有出血史的周围型动脉瘤再出血的风险更高[29],因此应积极治疗。Ⅰ型和Ⅱb型栓塞方式明显不同。对于Ⅰ型动脉瘤,微导管的超选是关键。只要栓塞微导管能接近动脉瘤,在保证引流静脉畅通的情况下,可大胆地应用液态栓塞剂栓塞,同时需兼顾脑动静脉畸形的栓塞。对于Ⅱb型动脉瘤,介入栓塞风险升高,故术前应综合评估[27]:(1)动脉瘤是否破裂出血;(2)畸形团出血或动脉瘤再出血的风险;(3)载瘤动脉是否为重要功能区血管,其闭塞的危险性,有无过路血管及其重要性;(4)先栓塞畸形团还是先栓塞动脉瘤;(5)如何保证拔管的安全。根据本中心经验,脑血管畸形伴出血的周围型颅内动脉瘤再出血风险高,故建议积极手术。
本组13 例脑动静脉畸形合并出血性周围型颅内动脉瘤患者中,Ⅰ型动脉瘤8 例,Ⅱ型动脉瘤5 例。Ⅰ型动脉瘤均顺利栓塞,其中1 例超选过程中血管破裂出血,1 例术中大血管血栓形成,及时处理后均未造成严重后果。5 例Ⅱ型动脉瘤中,1 例Ⅱa 型动静脉畸形合并大脑后动脉、大脑中动脉多发周围型颅内动脉瘤患者,介入栓塞大脑后动脉动脉瘤、大脑中动脉远端动脉瘤和相应的血管畸形,大脑中动脉近端瘤未处理,术后于外科手术尚未显露病变时大脑中动脉近端动脉瘤再出血。另1 例Ⅱb 型动脉瘤患者,先栓塞动静脉畸形,令液态栓塞剂从畸形团反流至动脉瘤,拔管时动脉瘤出血。因此,如载瘤动脉是非功能区血管,动脉瘤距离畸形团的距离在3 cm以内,血管条件允许两根微导管同时超选,则建议应用Apollo 可断头微导管注射液态栓塞剂,并结合弹簧圈栓塞。术中先行弹簧圈填塞动脉瘤,同时起压力锅作用。如果血管纤细只能容纳1 根栓塞导管,同样建议使用Apollo 可断头导管,术中导管头端接近畸形团,导管解脱点在动脉瘤的近端,注胶时允许胶充分反流至动脉瘤腔,同样能达到栓塞畸形团并栓塞动脉瘤的目的。但建议术中用液态栓塞剂先闭塞载瘤动脉远端,然后反流入动脉瘤腔,否则血管压力的变化可能诱发动脉瘤出血。另外,如果载瘤动脉功能重要,则治疗动脉瘤和保证载瘤动脉畅通同样重要。此时则建议行弹簧圈栓塞(或伴辅助技术)或考虑显微外科手术[30]。
综上,本研究表明,对单纯出血性周围型颅内动脉瘤和脑动静脉畸形合并出血性周围型颅内动脉瘤,行血管内液态栓塞剂治疗可能具有一定的安全性和有效性。而烟雾病为慢性进展性血管病,其合并的周围型颅内动脉瘤可能随血流动力的变化而改变,且其动脉瘤腔可能伴有广泛的代偿血管。因此,烟雾病合并出血性周围型颅内动脉瘤的治疗仍需更多病例开展临床研究,从而更好地认识此类疾病并选择正确的治疗方法。












