
文章来源:中国脑血管病杂志, 2021, 18(4):259-262,276.
作者:吴玉璋 赵岩 李帆 于圣平 仝允逸 杨新宇
基金项目:天津市科技计划(20JCZDJC00300)
通信作者:杨新宇,Email:yangxinyu@ tmu.edu.cn
摘要:基底动脉尖破裂动脉瘤是神经外科病死率较高的一种复杂疾病,选择介入手术还是开颅手术治疗该疾病目前仍存在争议。作者报道了2016 年1 月至2020 年10 月基底动脉尖动脉瘤患者4 例,均经颞下入路进行动脉瘤夹闭术。术中逐步分离滑车、动眼神经,分离大脑后动脉,探查至基底动脉,并夹闭动脉瘤。术后患者均无神经功能损伤,动脉瘤夹闭完全。破裂基底动脉尖动脉瘤采用经颞下入路的方式,手术视野清晰,解剖明确,可安全有效地夹闭动脉瘤。
颅内动脉瘤破裂可致致命性蛛网膜下出血(SAH),开颅夹闭动脉瘤是一种可治愈该类动脉瘤的方法。基底动脉尖动脉瘤位置深,其周围结构复杂且重要,破裂后可进一步使颅内压增高,导致本就狭小的手术空间变得更小。目前,国内对于破裂基底动脉尖动脉瘤的手术以介入治疗为主。1961 年,Drake[1]报道了4 例经颞下入路开颅夹闭基底动脉尖动脉瘤的患者,提出该入路具有距离病变较近、可从侧方进行观察等优点。因此,颞下入路使某些复杂动脉瘤或介入手术不易完成的基底动脉尖动脉瘤得到了治疗。为探究经颞下入路治疗基底动脉尖破裂动脉瘤的指征及技术要点,现将2016 年1 月至2020 年10 月天津医科大学总医院神经外科收治的4 例经颞下入路治疗的基底动脉尖动脉瘤患者的病历资料报道如下,并结合国内外文献进行分析。
患者1
男,63 岁,主因“突发剧烈头痛22 h”于2020 年5 月23 日收入天津医科大学总医院神经外科。
患者于入院前22 h 无明显诱因突发剧烈头痛,伴呕吐1 次,无四肢抽搐、大小便失禁。天津医科大学总医院急诊行头部CT 检查,提示SAH(图1a)。急诊行头部CT 血管成像(CTA),示基底动脉尖处动脉瘤,基底动脉分叉处呈“T”型(图1b)。
既往高血压病、糖尿病史20 年;冠状动脉旁路移植术后1 年,规律服用阿司匹林。入院时体格检查:意识模糊,呼唤睁眼,对答正确,可按医嘱完成简单活动,双侧瞳孔直径2. 5 mm,对光反射正常,颈抵抗(+ ),四肢肌力Ⅳ级。格拉斯哥昏迷量表(GCS)评分14 分,Hunt-Hess 分级Ⅱ级,Fisher 分级Ⅱ级。
于2020 年5 月23 日行开颅动脉瘤夹闭术+脑室钻孔引流术+颅内血肿清除术。侧脑室穿刺释放脑脊液约50 ml。经右侧颞下入路,显微镜下抬起颞叶,暴露天幕缘,海绵窦后缘横向剪开天幕,清除脑桥前部基底池血肿后冲洗,逐步分离动眼神经、滑车神经、大脑后动脉、后交通动脉,术中可见动脉瘤位于基底动脉顶端,为囊状、宽颈(图1c,1d),予1 枚动脉瘤夹(德国贝朗公司,蛇牌,型号760,)夹闭。术后即刻经颅多普勒检测,显示基底动脉、后交通动脉血流通畅。
术后第1 天,复查头部CT,可见1 枚动脉瘤夹影,蛛网膜下腔血液较前减少(图1e,1f)。术后第2 天,出现左侧眼睑下垂,考虑为术中牵拉导致的暂时性动眼神经瘫痪,未予特殊治疗。术后第8 天,复查头部CTA,显示动脉瘤夹闭完全,分支血管无损伤(图1g)。术后第14 天,动眼神经瘫痪好转,未遗留功能障碍,瞳孔对光反射及眼睑运动均正常。术后第19 天患者出院,出院时GCS 评分15 分,双侧瞳孔直径3. 0 mm,对光反射正常存在,四肢肌力Ⅴ级。术后6 个月随访,改良Rankin量表(mRS)评分0 分,未行影像学随访。

患者2
男,62 岁,主因“突发头痛伴恶心、呕吐24 h”于2019 年5 月28 日收入天津医科大学总医院神经外科。
入院前24 h,患者无明显诱因突发剧烈头痛,枕部为著,伴头晕、大汗、恶心、呕吐。既往冠心病史8 年,冠状动脉支架置入术后8 年;糖尿病史8 年,血糖控制不佳。
入院时GCS 评分14 分,四肢肌力Ⅳ级,Hunt-Hess 分级Ⅱ级,Fisher 分级Ⅱ级。双侧瞳孔直径3. 0 mm,双侧对光反射正常存在。
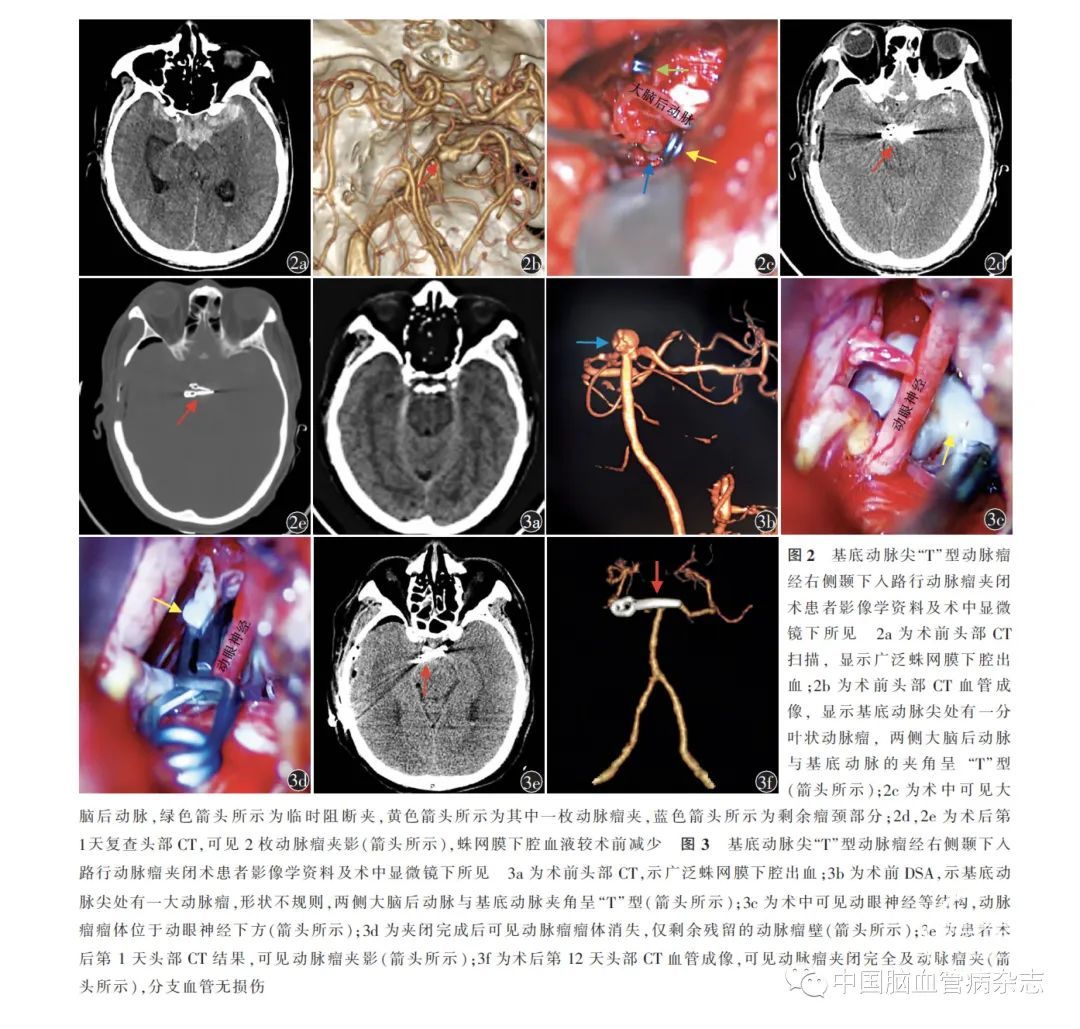
于天津医科大学总医院急诊行头部CT 扫描,显示广泛SAH(图2a)。头部CTA 示基底动脉尖动脉瘤,呈分叶状,基底动脉分叉处呈“T”型(图2b)。
于2019 年5 月28 日,经右侧颞下入路行开颅动脉瘤夹闭术+ 颅内血肿清除术+ 腰大池引流术。开颅前,经腰大池引流释放脑脊液约30 ml。经右侧颞下入路,显微镜下抬起颞叶,切开小脑幕,暴露环池,清除池内血肿,等渗温盐水冲洗环池至环池清亮。显露双侧大脑后动脉P1、P2 段和双侧动眼神经及基底动脉,临时阻断基底动脉及右侧大脑后动脉。探查可见基底动脉尖处囊状动脉瘤,宽颈,分叶状,瘤顶指向上(图2c)。使用2 枚动脉瘤夹(德国贝朗公司,蛇牌FT760T、FT740T)夹闭。术后即刻超声多普勒及显微镜荧光造影显示,双侧P2 段及基底动脉通畅。
术后第1 天复查头部CT,可见2 枚动脉瘤夹影,蛛网膜下腔血液较前减少(图2d,2e)。因卧床时间久致严重肺部感染,患者转至ICU治疗。术后第16天,患者自动出院,未行影像学检查。出院时,双侧瞳孔直径3. 0 mm,对光反射正常存在,GCS 评分12 分,四肢肌力Ⅳ级。术后6 个月电话随访,mRS评分4 分,未行影像学随访。
患者3
男,67 岁,主因突发剧烈头痛伴恶心、呕吐5 h于2016 年10 月28 日入住天津医科大学总医院神经外科。
入院前5 h,患者突发剧烈头痛,呕吐1 次,无意识丧失、大小便失禁等。既往高血压病史20 年,无糖尿病、心脏病史,磺胺类药物过敏。
天津医科大学总医院急诊头部CT 扫描,显示SAH(图3a)。入院体格检查:精神欠佳,呼唤睁眼,对答正确,有自主活动,GCS 评分14 分,双侧瞳孔直径2. 5 mm,对光反射正常存在,颈抵抗(+ ),四肢肌力Ⅴ - 级,四肢肌张力正常。Hunt-Hess 分级Ⅱ级,Fisher 分级Ⅱ级。入院后头部DSA显示,基底动脉尖动脉瘤,瘤体上可见两个尖角形突起,基底动脉分叉处呈“T”型(图3b)。
于2016 年11 月2 日,经右侧颞下入路行动脉瘤开颅夹闭术。术中切开小脑幕,剪开蛛网膜,释放脑脊液,冲洗环池内血性脑脊液,暴露游离右侧滑车神经、动眼神经、基底动脉、双侧大脑后动脉P1 段,双侧小脑上动脉,可见基底动脉尖处有一囊状动脉瘤,宽颈,瘤顶指向前,位于动眼神经下方(图3c)。予1 枚动脉瘤夹(德国贝朗公司,蛇牌782)夹闭瘤颈,瘤体消失,仅残留动脉瘤壁(图3d)。显微镜荧光造影显示,基底动脉、双侧大脑后动脉及穿支动脉通畅。患者术后第1 天行头部CT 检查,见动脉瘤夹影(图3e)。术后第12 天,头部CTA 示动脉瘤夹影,周围血管通畅(图3f)。术后第15 天,患者出院,出院时恢复良好,未出现动眼神经瘫痪,GCS 评分15 分,四肢肌力Ⅴ级,动眼神经功能正常。术后6 个月随访,mRS 评分0 分,未行影像学随访。
患者4
女,46岁,因突发头痛伴恶心、呕吐6 h 于2016 年1月30日入住天津医科大学总医院神经外科。
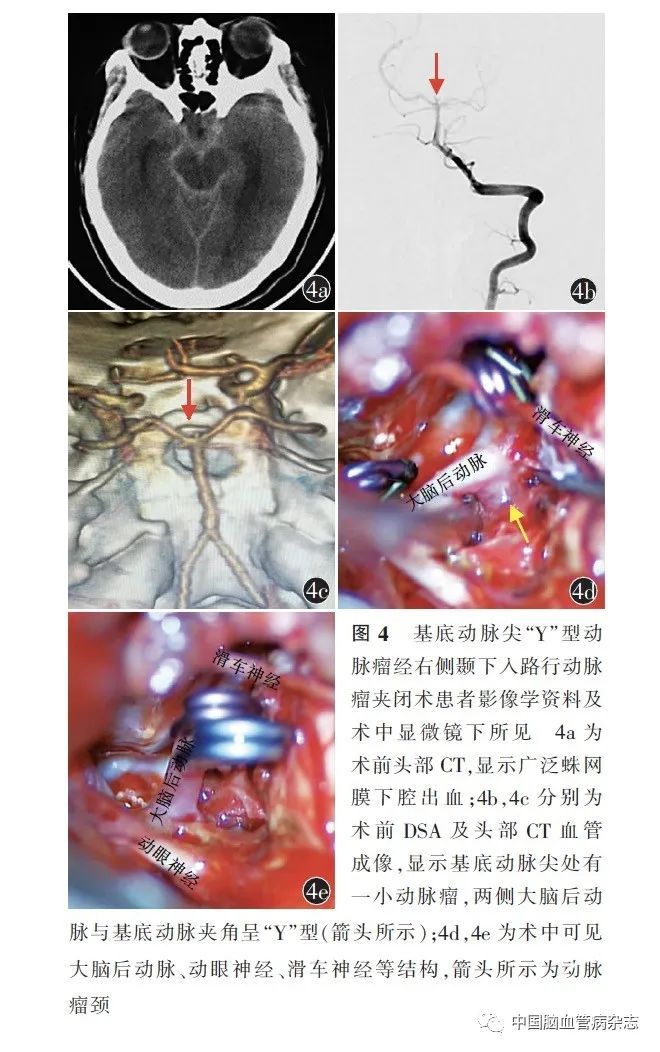
入院前6 h,患者无明显诱因突发剧烈头痛,呕吐1 次,后意识逐渐模糊,天津医科大学总医院急诊行头部CT,显示SAH(图4a)。入院后行DSA 及头部CTA 检查,可见基底动脉尖处一小动脉瘤,基底动脉分叉处呈“Y”型(图4b,4c)。患者既往体健。入院体格检查:GCS 评分8 分,Hunt-Hess 分级Ⅳ级,Fisher 分级Ⅱ级。双侧瞳孔直径2. 0 mm,对光反射欠灵敏,颈抵抗(+ )。
于2016 年2 月3 日经右侧颞下入路行开颅动脉瘤夹闭术。术前腰大池穿刺引流释放脑脊液约50 ml。显微镜下抬起颞叶,切开小脑幕,清除环池及蛛网膜下腔血块,等渗温盐水冲洗,暴露右侧滑车神经、动眼神经、双侧后交通动脉及基底动脉,可见基底动脉尖囊袋样突起,瘤顶指向上,临时阻断双侧大脑后动脉P1 段及基底动脉,使用2 枚动脉瘤夹(德国贝朗公司,蛇牌FT740T)夹闭(图4d,4e)。显微镜荧光造影,显示血管均通畅。术后第1 天,复查头部CT,显示动脉瘤夹闭完全。但患者术后第1 天出现右侧动眼神经瘫痪,右侧眼睑不能抬起,右侧瞳孔对光反射迟钝。术后第15 天,复查CTA,动脉瘤夹闭完全。出院时GCS 评分15 分,左侧瞳孔直径2.5 mm,右侧瞳孔直径4. 0 mm,右侧对光反射迟钝,左侧对光反射正常存在,四肢肌力Ⅴ级。动眼神经功能障碍于术后2 个月自行恢复,余神经功能正常。术后6 个月随访,mRS评分1 分,未行影像学随访。
讨论
基底动脉尖动脉瘤占所有颅内动脉瘤的5% ~8% ,约占后循环动脉瘤的50% [2]。关于该疾病的治疗有两种手术方式,介入与开颅动脉瘤夹闭手术,目前关于术式的选择仍存在争议。基底动脉瘤因位置深,周围结构复杂,是脑动脉瘤夹闭手术中的难点。尤其是破裂的基底动脉瘤,因脑组织肿胀导致术中视野狭小,手术更加困难。基底动脉尖、小脑上动脉动脉瘤是开颅夹闭的适应证[3]。患者年龄小,宽颈的动脉瘤、介入栓塞困难的动脉瘤,如微小动脉瘤、分叶状动脉瘤、内有血栓的动脉瘤等更适合开颅夹闭。
本组4 例患者动脉瘤为宽颈、分页状或极小的动脉瘤,介入治疗困难。开颅夹闭手术可以将基底池中的血肿清除,降低SAH血管痉挛所致的脑缺血后遗症[4]。我们在术中清除基底池及蛛网膜下腔的血肿,并使用等渗温盐水冲洗,可降低术后因导水管黏连导致脑积水的发生。动脉瘤破裂导致的SAH会出现颅内压力增高和脑组织肿胀,为了暴露更大的手术空间,术前可行侧脑室穿刺引流或腰大池引流,我们发现术前缓慢释放40 ~50 ml 的脑脊液就可以获得较大的手术空间。该术式骨窗距离基底动脉尖较近,可观察到基底动脉上段、基底动脉分叉、基底池的情况,并可以从侧后方观察到基底动脉穿支情况,避免夹闭时误伤穿支血管引起并发症。而与该入路相似的翼点入路更适合合并其他部位动脉瘤的患者[5]。
颞下入路用于高于或低于蝶鞍的基底动脉尖动脉瘤时视野会受限,建议选择其他入路进行手术[6]。颞下入路适用于多数基底动脉尖动脉瘤[1]。有研究表明,该入路更适合于基底动脉尖分叉角度小的(“Y”型)患者[5]。本组4 例除患者4 外,其余3 例均为“T”型分叉,我们在术中发现在“T”型血管上操作动脉瘤夹并无阻碍,也可以顺利夹闭动脉瘤。基底动脉上段的穿支动脉较多且重要,应将保留穿支动脉作为基底动脉瘤夹闭的首要目标[7],术中多普勒监测与显微镜免疫荧光监测是必要的。建议开颅时尽量选择右侧颞下入路,因为左侧颞叶的语言区可能在牵拉过程中受损。但在特殊情况,如动脉瘤瘤颈右侧无法完全暴露或当大脑后动脉P1 段遮挡动脉瘤时,可以选择左侧入路。
术中应避免过度牵拉颞叶,保护Labbe 静脉。铣刀铣下骨瓣后,骨窗下缘尽可能打磨至颅底水平,以使手术视野达最大化。使用脑压板时,尽量避开向脑干方向挤压,防止损伤脑干。控制载瘤血管是手术成功的关键,使用临时阻断夹夹闭载瘤血管使动脉瘤内血流下降至最低,可防止动脉瘤术中突然破裂导致的视野不清。近年,Meling 等[8]提出术中使用腺苷诱导患者极低血压或心跳骤停来实现载瘤血管血液断流,以达到阻断血管的效果。无论使用药物还是阻断夹,将基底动脉供血阻断是该手术的关键步骤。分离蛛网膜时,应使用显微剪刀进行锐性分离,降低张力,避免使用钝性分离导致瘤体撕裂和周围血管神经的牵拉损伤。
此外,术前未破裂或低Hunt-Hess 评分的破裂基底动脉瘤行开颅夹闭术后,约90%的患者获得良好预后;相反,高Hunt-Hess 评分的破裂动脉瘤或瘤体大的动脉瘤可能仅约50%者获得较好的预后[5]。动眼神经受损是该术式的重要并发症之一,有研究表明,动眼神经瘫痪在基底动脉瘤夹闭手术中的发生率占65%左右[9-10]。动眼神经较脆弱,术中应尽可能保护动眼神经。但该入路不可避免地会对动眼神经产生牵拉或触碰,使用该入路手术后动眼神经功能障碍患者,只要神经解剖结构完整,大部分会在3 个月内自行恢复。滑车神经








