文章来源:中国脑血管病杂志, 2021, 18(5):311-319.
作者:易婷玉 吴燕敏 林定来 林晓晖 潘志南 陈荣城 郑秀芬 陈文伙
基金项目:福建医科大学启航基金项目(2016QH088)
通信作者:陈文伙,Email:13806906089@126.com
摘要:目的 探讨AngioJet流变溶栓抽栓术在治疗颅内静脉窦血栓形成(CVST)的安全性及可行性。方法 连续纳入2019年12 月至2020 年6 月福建省漳州市医院脑血管病介入科接受Angiojet流变溶栓抽栓术治疗的3 例CVST患者的临床和影像学资料并进行回顾性分析,并结合AngioJet流变溶栓抽栓术治疗CVST的相关文献进行复习。临床资料包括患者的神经功能缺损程度、意识状态,影像学资料包括头部MR静脉成像(MRV)、DSA。3例患者均使用6 F AngioJet流变溶栓导管,且溶栓抽栓术前均予皮下注射低分子肝素钠100 U / kg,2 次/ d,抗凝治疗1 ~ 7 d。对 AngioJet流变溶栓抽栓治疗的安全性进行评估,包括静脉破裂致颅内出血、穿刺点假性动脉瘤。术后2周对患者进行头部MRV +增强MR,采用改良心肌梗死溶栓(mTIMI)分级对静脉窦再通程度进行评估,mTIMI分级2级表示部分再通,mTIMI分级3级表示完全再通,以mTIMI分级≥2级为成功再通。术后90 d,通过电话或门诊的方式对患者进行临床随访,以改良Rankin量表(mRS)评分≤2分为预后良好。以“血管内治疗”“流变溶栓抽栓术”“脑静脉窦血栓”为中文主题词,在万方医学、维普、中国知网数据库中检索;以“Angiojet Rheolytic Thrombectomy”“Cerebral Venous Sinus Thrombosis”“Endovascular Treatment Therapy”为英文主题词,在PubMed数据库中检索。检索日期自1999年1月 1日至2020年10月30日。结果 3例均完成了AngioJet流变溶栓抽栓术,术后造影显示脑静脉窦显影完全再通2例,部分再通1例。从AngioJet流变溶栓导管到达靶静脉窦至静脉窦再通时间为 28 ~ 56 min,中位时间为30 min;术后均未发生颅内出血,临床症状均得到缓解。3例患者于术后2周完成了临床及影像学随访,MRV提示静脉窦完全再通。3例患者随访时间分别为3、5、9个月,中位随访时间5. 3个月。术后90 d,2例患者mRS评分为0分,1例患者mRS评分为1分。1999年1月 1日至2020年10月30日,PubMed检索到16篇文献,万方医学、维普、中国知网数据库中未搜索到相关报道。16 篇文献中共67 例CVST患者接受了AngioJet流变溶栓抽栓术治疗。结论 初步应用分析显示,可尝试将6 F AngioJet流变溶栓抽栓术作为CVST血管内治疗的一种方法。由于样本量较少,缺少长期随访的结果,本研究结果有待进一步验证。
颅内静脉窦血栓形成(cerebral venous sinusthrombosis,CVST)是一种特殊的少见脑血管病,占所有脑血管病的0. 5% ~ 1. 0% [1],好发于青年人,其致死、致残率均较高[2-3]。目前,CVST公认的标准治疗是抗凝,如静脉应用肝素或皮下注射低分子肝素,且合并脑出血也并非抗凝治疗的禁忌证[4]。抗凝治疗常需数周或数月才能使闭塞静脉窦再通,且再通率仅66. 7% [5],而静脉窦的完全再通与良好预后密切相关[6-10]。血管内治疗方法有血管内溶栓和机械取栓,机械取栓技术包括单纯抽吸、支架取栓、直接导管溶栓、球囊辅助取栓、保护伞取栓[11-12]。AngioJet流变溶栓抽栓术是利用流体力学伯努利原理破碎并抽出血栓,主要应用于外周动静脉血栓、冠状动静脉血栓性疾病的治疗[13],也有将该项技术应用于 CVST的研究报道[14-29]。本研究拟对AngioJet 流变溶栓抽栓术治疗CVST 的安全性及效果进行分析,并结合相关文献进行复习,以期为CVST的临床治疗策略提供参考。
1 对象与方法
1.1对象
连续纳入2019 年12 月至2020 年6 月福建省漳州市医院脑血管病介入科接受AngioJet流变溶栓抽栓术治疗的3例CVST患者的病例资料并进行回顾性分析。CVST 的诊断符合《颅内静脉和静脉窦血栓形成诊治的中国专家共识》[30],且经MR静脉成像(MRV)和(或)DSA确诊[12,31]。本研究方案经福建省漳州市医院伦理委员会审核批准(伦理号: 2021LWB057),患者或其家属签属了手术知情同意书。
纳入标准:(1)年龄> 18 岁;(2)予抗凝治疗后病情仍出现进展,头痛、呕吐、瘫痪等症状加剧。排除标准:(1)对比剂过敏史;(2)严重心肺疾病不能耐受手术;(3 )有甲状腺危象等不能使用碘剂;(4)严重肾功能不全不能使用对比剂。
2 研究方法及评价标准
记录患者的临床、影像学资料,临床资料包括患者的神经功能缺损程度、意识状态;影像学资料包括头部MRV、DSA。神经功能缺损程度采用美国国立卫生研究院卒中量表(NIHSS)评分,分值范围0 ~ 42分,评分越高表示神经功能受损程度越严重,其中0 分为神经功能正常,1 ~ 5分为轻度卒中,6 ~ 20 分为中度卒中, > 20分为重度卒中[31]。意识状态评估采用格拉斯哥昏迷量表(GCS)评分,分值范围0 ~ 15 分,其中15 分表示意识状态正常,12 ~ 14分表示轻度意识障碍,9 ~ 11分表示中度意识障碍,3 ~ 8分表示昏迷,< 3分表示深昏迷[32]。采用改良心肌梗死溶栓(modified thrombolysisin myocardial infarction,mTIMI)分级对静脉窦再通程度进行评估[24],其中mTIMI分级0级表示静脉窦无灌注,mTIMI分级1 级表示少量再通,mTIMI分级 2 级表示部分再通,mTIMI分级3级表示完全再通。
3 AngioJet流变溶栓抽栓术治疗
1. 3. 1 适应证:可用于直径≥2 mm的外周动静脉、冠状动脉、隐静脉桥内以及直径≥3 mm的血液透析通路内的各类血栓的清除[13]。在接受系统性肝素抗凝治疗的情况下,出现进行性头痛加重、意识状态恶化,进行性神经功能缺损程度加重[30]。
1. 3. 2 AngioJet流变溶栓抽栓系统[13]:AngioJet溶栓抽栓系统(型号AngioJet Ultra,美国波士顿科学公司)由两部分组成,即血栓抽吸控制系统(控制台)、血栓去除术装置(AngioJet 流变溶栓导管),后者包括抽吸导管、泵、废液袋、等渗盐水和废液管路。
1. 3. 3 工作原理:根据流体力学伯努利原理,高速流动的液体或气体可以产生低压,从而产生真空效应以击碎并抽出血栓[13]。
1. 3. 4 操作方法:术前予皮下注射低分子肝素钠 100 U/ kg,2次/ d,抗凝治疗1 ~ 7 d后症状继续进展,则考虑予全身麻醉下进行流变溶栓抽栓术[13]。右侧股静脉穿刺置入8 F血管鞘,左侧股动脉穿刺置入 5 F血管鞘,经肘静脉注射普通肝素钠(0. 67 mg / kg),行双侧颈动脉、椎动脉造影,并延迟至静脉期,以进一步确定静脉窦血栓的位置及范围。诊断明确后,在直径为0. 035英寸(1 英寸= 25. 4 mm)泥鳅导丝导引下,将长度90 cm的8 F导引导管(美国波士顿科学公司)置于颈内静脉,随后将长度125 cm的5 F中间导管Navein(美国EV3 公司)在泥鳅导丝导引下置于横窦,再次造影确认静脉窦血栓病变。选用长泥鳅导丝,将其置于上矢状窦。利用交换技术,退出 5 F中间导管,沿长泥鳅导丝将长度为120 cm的6 FAngioJet流变溶栓导管送入病变静脉窦,跨过血栓,置于血栓的远端。如果静脉窦存在狭窄,AngioJet流变溶栓导管通过困难,则可先使用球囊扩张术。 AngioJet流变溶栓导管与工作泵连接,尿激酶(浓度: 0. 5万U/ ml,总量:20 ~ 50万U)沿AngioJet流变溶栓导管的出孔自病变静脉窦自前向后(自血栓远端至近端)进行匀速(泵速1 ~ 2 mm / s)喷洒,并于血栓近端停留25 min。在泥鳅导丝的辅助下,再次将 AngioJet流变溶栓导管由病变静脉窦的近端送至远端,自前向后(自血栓远端至近端)匀速由病变静脉窦的远端撤管至近端。撤管过程中,使用肝素化等渗盐水,沿AngioJet流变溶栓导管的出孔以高压方式匀速(泵速1 ~ 2 mm / s)喷射静脉窦内的血栓,以击碎血栓,并由AngioJet 流变溶栓导管的侧孔进行血栓抽吸。最后,行静脉血管造影,以了解静脉窦再通情况。若mTIMI分级≥2 级,提示静脉窦再通成功。若mTIMI分级< 2级,则重复上述操作,尿激酶总量< 200 万U,直至影像学满意。如果经重复 AngioJet流变溶栓抽栓术操作仍有残余狭窄,但未影响血液回流,则不采取球囊和(或)支架补救,否则可考虑球囊和(或)支架补救治疗。
血管内治疗结束后,给予皮下注射低分子肝素钠 100U/ kg,2次/ d,应用3 ~7d过渡为华法林治疗。出院后,继续口服华法林,根据国际标准化比值调整其用量,将国际标准化比值维持在2 ~3,总疗程6个月。
1. 4 安全性、疗效及随访
对AngioJet流变溶栓抽栓术治疗的安全性进行评估,包括静脉破裂致颅内出血、穿刺点假性动脉瘤。血管内治疗后即刻行头部CT扫描,若较术前出现新增高密度灶,则诊断为颅内出血。术后穿刺点如有局部隆起、硬结等异常表现,则进一步行体表彩色多普勒超声以明确穿刺点假性动脉瘤的诊断。
术后2 周对患者进行头部MRV +增强MR,以评估静脉窦通畅情况。mTIMI分级≥2级为再通。术后90 d,通过电话或门诊的方式对患者进行临床随访,以改良Rankin量表(mRS)评分≤2 分为预后良好[33]。
5 文献复习
以“血管内治疗”“流变溶栓抽栓术”“脑静脉窦血栓”为主题词,在万方医学、维普、中国知网数据库中检索;以“Angiojet Rheolytic Thrombectomy”“Cerebral Venous Sinus Thrombosis”“EndovascularTreatment Therapy”为主题词,在PubMed 数据库中检索。检索日期自1999年1月1日至2020年10月 30日。
纳入标准:(1)脑静脉窦血栓且接受流变溶栓导管血栓清除术;(2)发表文献以中文或英文撰写。排除标准:(1)血管内治疗未包括流变溶栓抽栓术;(2)同一个机构同一个数据重复发表的文献及重复研究结果。
2 结果
2. 1 临床资料
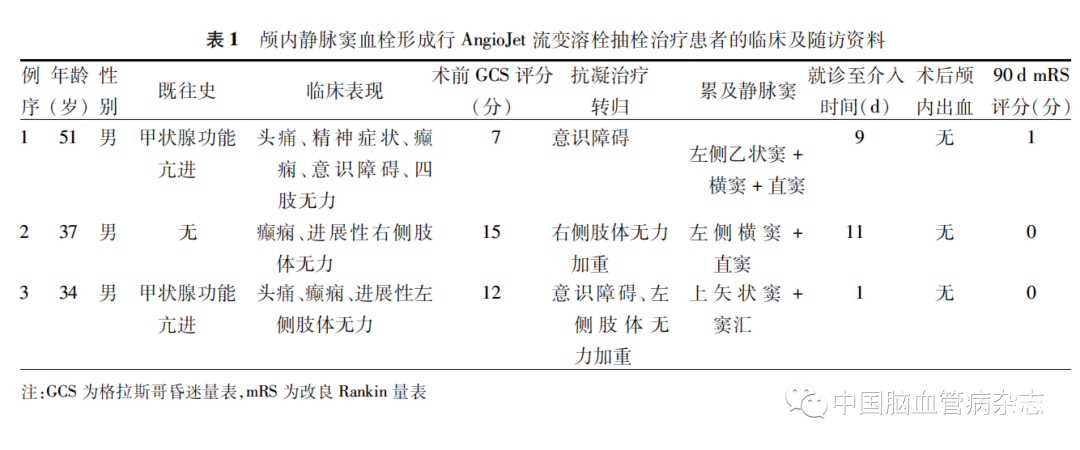
经MRV和(或)DSA检查确诊的CVST患者共 3 例,均为男性,年龄34 ~ 51 岁,中位年龄40 岁; 2 例患者既往甲状腺功能亢进病史,另1 例患者既往身体健康;同时累及乙状窦、横窦和1 / 3直窦者 1例,直窦完全受累者1例,上矢状窦和窦汇同时受累者1例;起病时均表现为非致残性症状,如头痛、癫痫等;术前均予皮下注射低分子肝素钠100 U/ kg, 1次/ 12 h,出现病情进展,表现为明显的神经功能缺损;例序1、2、3术前NIHSS评分分别为24、4、18分,中位评分18分;术前GCS评分7 ~ 15 分,中位评分 12分。见表1。
2. 2 疗效及随访
3例患者术前静脉窦均受累,无灌注,mTIMI分级为0 级。接受AngioJet 流变溶栓抽栓术治疗,均使用长度为120 cm的6 F Solent Omni管。例序1和例序2,术中6 F AngioJet流变溶栓导管顺利到达横窦,例序2患者直窦血栓负荷量大,流变溶栓导管未直接送入直窦;例序3,术中6 F AngioJet 流变溶栓导管通过窦汇到达上矢状窦困难,使用球囊扩张后流变溶栓导管顺利到位(见典型病例)。 3例患者术中通过6 F AngioJet流变溶栓导管在静脉窦注入尿激酶,术后即刻造影显示,闭塞静脉窦获得再通,其中2例患者完全再通(mTIMI 分级3 级),1 例患者获得部分再通(mTIMI分级2 级);从AngioJet 流变溶栓导管到达靶静脉窦至静脉窦再通时间,例序1、 2、3分别为30、28、56 min,中位再通时间为30 min;术后均未发生颅内出血,患者症状好转。3 例患者于术后2 周完成了临床及影像学随访,MRV提示静脉窦完全再通。例序1、2、3 的随访时间分别为3、5、9个月,中位随访时间5. 3个月;术后90 d, 2 例患者mRS评分为0 分,1 例患者mRS评分为 1 分。见表1。
典型病例
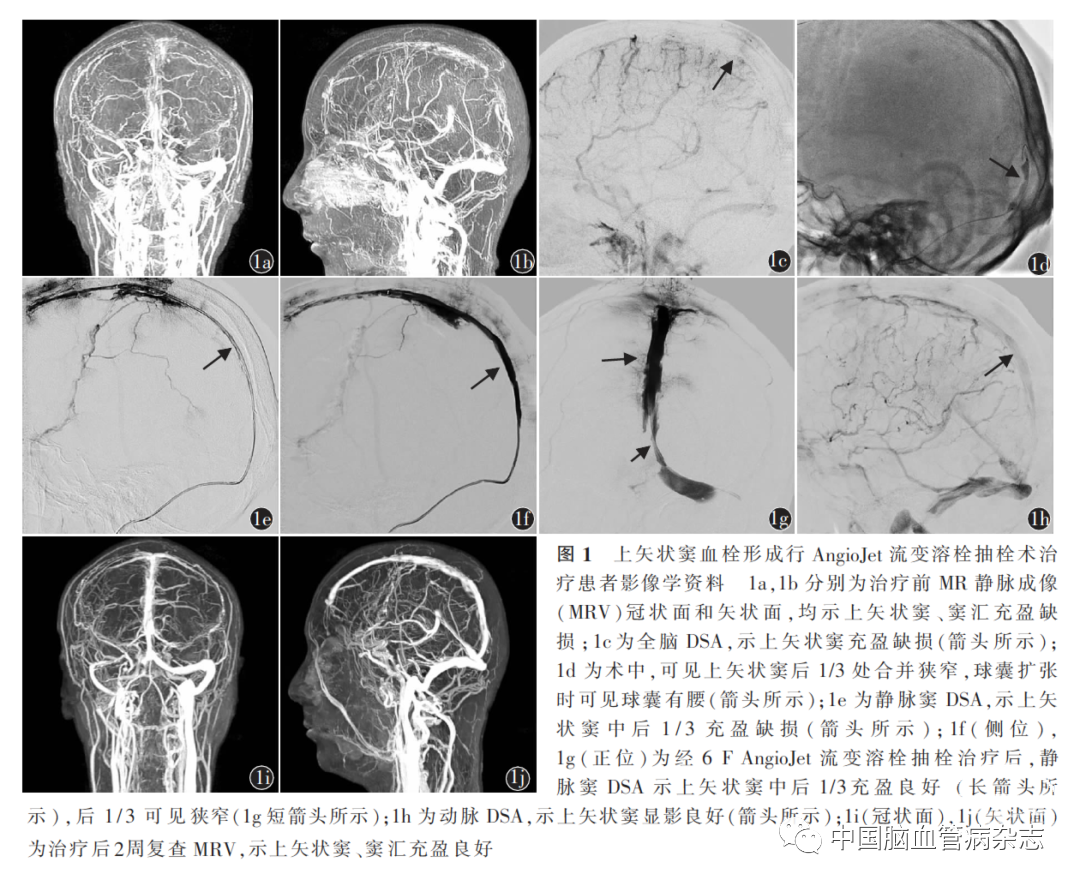
男,34 岁。主因“头痛3 d,左侧肢体无力1 d”于2020年4月30日收入福建省漳州市医院脑血管病介入科。入院前3 d,患者无明显诱因出现剧烈头痛,伴呕吐、精神异常、谵妄,无发热,当地医院考虑病毒性脑炎,予阿昔洛韦0. 5 g 1次/ 8 h,经抗病毒治疗后患者头痛缓解。入院前1 d,头痛加剧,伴左侧肢体无力,可上抬但不能持物,左下肢体可抬离床面,但不能独立行走,为进一步诊治转入我院。体格检查:体温36. 5℃ ,意识清楚,痛苦面容,烦躁不安,感觉性失语,体格检查部分合作。左侧肢体肌力Ⅳ级。GCS评分15分,NIHSS评分5分。急诊头部CT示,上矢状窦高密度征,以“CVST可能”收入脑血管病介入科。予低分子肝素钠6 000 U皮下注射1次/ 12 h以及20%甘露醇脱水降颅压等对症处理。2020年5月2日,患者左侧肢体无力加重,不能抬起,烦躁不安,右侧肢体自主活动佳。GCS评分12分,NIHSS评分18 分;混合性失语,体格检查不能配合。右侧肢体肌力Ⅴ级,左侧肢体肌力0级。头部MRV 提示上矢状窦、窦汇充盈缺损(图1a, 1b),诊断为上矢状窦CVST。立即气管插管,全身麻醉下行AngioJet流变溶栓抽栓术治疗。左侧股动脉置入5 F血管鞘,全脑DSA示,上矢状窦充盈缺损(图1c)。右侧股静脉置入8 F血管鞘。使用内套 5 F Navein管(美国EV3公司)及8 F导引导管(美国波士顿科学公司)。在0. 035英寸泥鳅导丝导引下,将8 F导引导管置于左侧颈内静脉,5 F Navein管置于横窦,尝试将泥鳅导丝放置上矢状窦,但失败。改用微导管Rebar 18(美国EV3公司)和微导丝PT(美国波士顿科学公司),在微导管辅助下尝试将微导丝放置于上矢状窦,但失败。改用Asahi Fielder XT微导丝(日本Asahi公司),在微导管辅助下顺利进入上矢状窦。先予2. 5 mm × 15. 0 mm Maverick球囊(美国波士顿科学公司),再予5. 0 mm × 40. 0 mmAvaitor球囊(美国强生公司)扩张窦汇、上矢状窦中后1 / 3。术中可见球囊有腰,考虑上矢状窦后1 / 3存在狭窄(图1d)。扩张后,5 F Navein管顺利到达上矢状窦中1 / 3,行静脉窦造影,示上矢状窦中后1 / 3充盈缺损(图1e),证实上矢状窦中后1 / 3 血栓形成。将长泥鳅导丝沿5 F Navein 管置于上矢状窦,利用交换技术退出5 F Navein 管。沿长泥鳅导丝,将长度120 cm的6 F AngioJet(Solent Omni)流变溶栓导管送至上矢状窦前中1 / 3交界处。流变溶栓导管与工作泵连接,尿激酶(浓度:0. 5万U/ ml,泵速: 1 ~ 2 mm / s)沿AngioJet流变溶栓导管的出孔泵入静脉窦。AngioJet 流变溶栓导管自上矢状窦前中1 / 3交界处向窦汇匀速撤退,在撤退的过程中向病变静脉窦喷洒尿激酶,共30万U。6 F AngioJet流变溶栓导管在窦汇处停留25 min,在泥鳅导丝的辅助下,再次将其送至自上矢状窦前中1 / 3交界处。自上矢状窦前中1 / 3处向窦汇匀速撤退,撤退过程中通过泵将等渗盐水输送至AngioJet 流变溶栓导管,通过高压方式喷射静脉窦内的血栓,将血栓击碎,并由流变溶栓导管的侧孔吸回。第1次碎栓抽栓术后复查静脉窦造影,示上矢状窦充盈欠佳,mTIMI 分级1 级。采用上述方法进行第2 次碎栓抽栓术,喷洒尿激酶20 万U(泵速1 ~ 2 mm / s),第2 次碎栓抽栓术后即刻复查静脉窦造影,示上矢状窦充盈良好, mTIMI分级3 级,后1 / 3 可见狭窄(图1f,1g),动脉造影示上矢状窦、窦汇充盈良好(图1h)。术后继续予低分子肝素钠6 000U抗凝,皮下注射,1次/ 12 h,并行抗癫痫、抗感染等对症处理。术后第2天,患者呼吸平稳,拔除气管插管。左侧肢体活动改善,但仍较烦躁。意识清楚,GCS评分12分,混合性失语,体格检查不配合,双侧瞳孔等大等圆,直径为3. 0 mm,直接、间接对光反射均灵敏,疼痛刺激四肢可活动。术后第4天,患者无烦躁、头痛,NIHSS评分1 分,意识清楚,言语稍模糊,对答切题,四肢肌力正常,改为华法林口服继续抗凝治疗。于2020年5月10日出院,出院时mRS评分0 分。出院后规范服用华法林,术后2 周复查MRV,提示上矢状窦、窦汇显影良好(图1i,1j)。90 d随访mRS评分0 分。
2. 3 文献检索结果
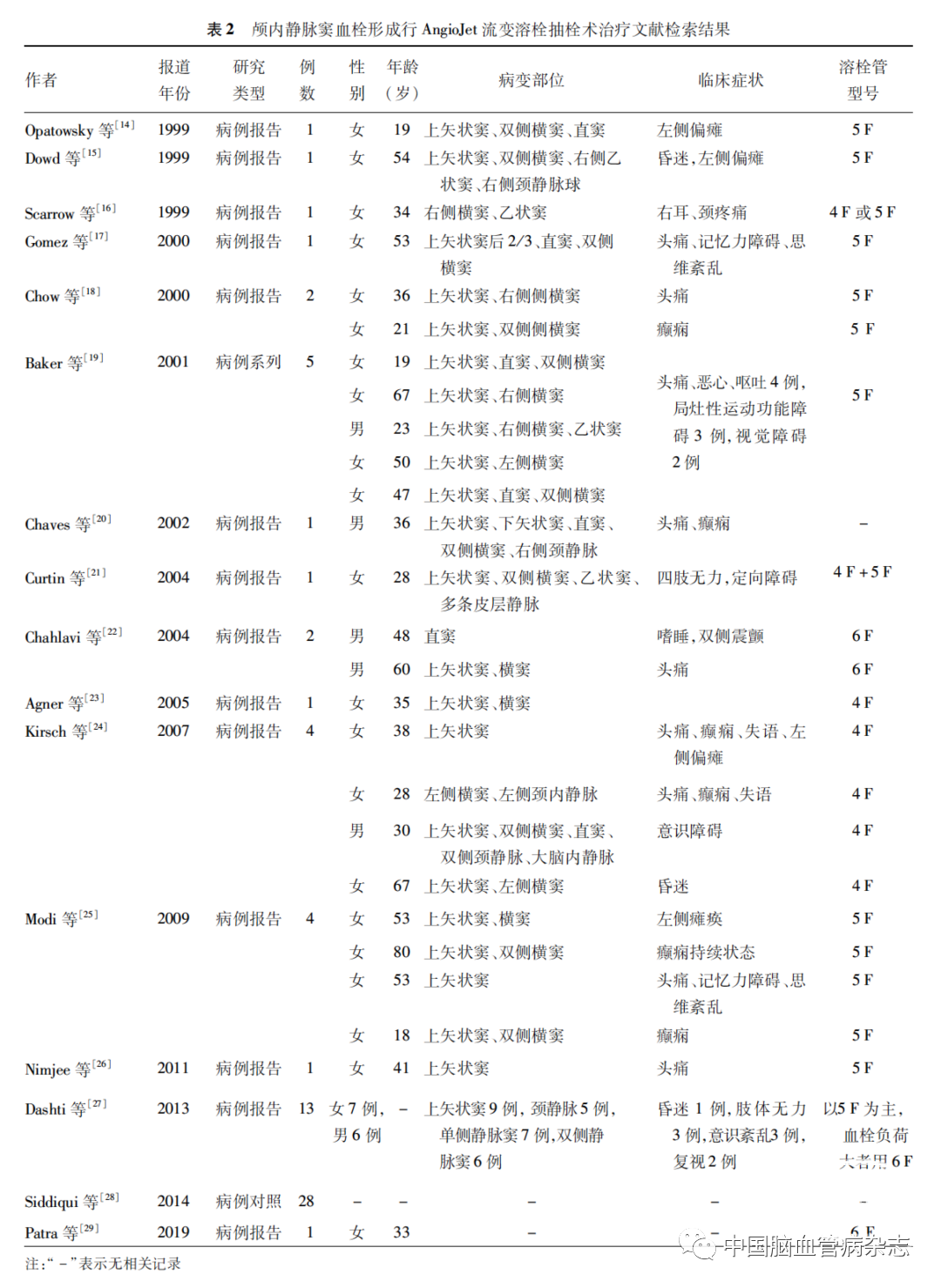
1999年1月1日至2020年10月30日,按本研究所用主题词,PubMed 检索到16 篇文献,万方医学、维普、中国知网数据库中未搜索到相关报道。 16 篇文献中共67 例CVST患者接受了AngioJet流变溶栓抽栓术,其中11 篇文献报道了4 F或5 FAngioJet流变溶栓导管[14-19,21,23-26],2 篇文献报道了6 F Angiojet流变溶栓导管[22,29],1篇报道以使用 5 F AngioJet流变溶栓导管为主,血栓负荷量大时使用6 F AngioJet流变溶栓导管[27],2篇文献报道中对 AngioJet流变溶栓导管的型号无记录[20,28]。见表2。
3 讨论
以“血管内治疗”“流变溶栓抽栓术”“脑静脉窦血栓”为主题词,自1999年1月1日至2020年10月 30日,在万方医学、维普、中国知网数据库中搜索,未见国内报道给予6 F流变溶栓导管治疗CVST的研究。AngioJet流变溶栓导管溶栓及抽栓功能采用的是伯努利原理,即高速流动的液体或气体可以产生低压,产生真空效应,从而起到碎栓、抽栓作用[13]。 AngioJet流变溶栓导管是目前CVST血管内治疗中常用的器械,其使用率达40% ,但由于该流变溶栓导管体积大、坚硬,可能到位困难,使用AngioJet流变溶栓导管溶栓抽栓术治疗的患者中仅55%获得完全再通,从而影响了患者的预后[6]。研究报道, AngioJet流变溶栓导管型号有4 F、5 F、6 F,4 F和5 F所匹配的导丝直径为0. 014 英寸,而6 F则可以使用0. 035 英寸的导丝引导到位,而0.035 英寸导丝的支撑力好于0. 014英寸,6 F AngioJet流变导管有助于提高到位率,同时6 F的流变溶栓导管管腔大,清除血栓的能力优于4 F和5 F的导管,可用于血栓负荷量大的患者[22,27,29]。Siddiqui 等[6]对185 例患者进行系统分析显示,使用AngioJet流变溶栓导管与静脉窦血栓再通成反比。分析其原因可能与此前多项研究报道的患者多使用4 F或5 F[14-19,21,23-26]有关,因所匹配的导丝直径为0. 014 英寸。本组3 例患者均使用6 F AngioJet流变溶栓导管,有2例到位相对容易,可能与0. 035 英寸泥鳅导丝支撑力强有关,并且病变部位为横窦,到位难度相对较低。例序 2,因直窦血栓负荷量大,直径相对小,从安全性考虑,未将流变溶栓导管送入直窦。例序3,因上矢状窦存在狭窄,使用泥鳅导丝超选较困难,后使用 Asahi微导丝顺利进入上矢状窦,经球囊扩张使流变溶栓导管顺利到达上矢状窦。
与系统性抗凝相比,静脉溶栓能在相对较短的时间将静脉窦内的血栓溶解,使闭塞静脉窦再通,再通率达61. 5% [34]。与静脉溶栓相比,静脉窦局部注射溶栓药物,再通率可达95% [35]。静脉窦局部注射溶栓药物的缺点是静脉窦再通时间相对较长,一般需88 ~ 244 h[12],而使用时间长则可增加出血的风险。机械取栓联合静脉窦内注射溶栓药物的复合技术会增加10%的出血率[6],其中最主要的原因可能是溶栓药物使用时间相对长,剂量相对较大[34]。先在静脉窦局部应用溶栓药物,促进血栓溶解,使血栓由大变小,血栓更易被流变溶栓导管吸入、分解、排出。目前,6 F 流变溶栓导管的长度有90 cm 的 Solent Proxi和120 cm的Solent Omni,带有注射喷口,可以注射药物[29]。本组患者采用了6 F 长度 120 cm的Solent Omni,先进行由远及近在静脉窦进行溶栓药物喷洒,停留约20 min,使溶栓药物充分发挥作用,在进行抽栓、击碎血栓,将血栓排出体外。本研究结果显示,从AngioJet 流变溶栓导管到达靶静脉窦至静脉窦再通时间为28 ~ 56 min,中位再通时间为30 min。快速清除静脉窦血栓,使闭塞静脉窦再通,可使重症静脉窦血栓患者获益[12]。但本研究为个例报道,且未与其他方法进行对比分析,安全性及疗效均有待于进一步证实。
多项研究表明,对于静脉窦血栓形成患者,血管内治疗并未优于系统性抗凝[36-37]。但当患者出现昏迷或在接受抗凝治疗情况下病情仍进展者可考虑血管内治疗[30]。本组患者均为经系统性抗凝治疗后仍出现进展,故采取了血管内治疗。一项关于CVST预后影响因素的研究共纳入和随访了624 例患者,将其分为死亡或致残组与功能独立组,结果显示, CVST预后不良的危险因素包括男性(HR = 1. 6, 95% CI:1. 0 ~2. 5)、年龄> 37岁(HR = 2. 0,95% CI: 1. 2 ~3. 2)、发病时精神紊乱(HR = 2. 0,95% CI:1. 2 ~3. 1)、意识障碍(HR = 2. 7,95% CI:1. 4 ~ 4. 6)、影像学显示深静脉系统受累(HR =2. 9,95% CI:1. 7 ~5. 0)、脑出血(HR = 1. 9,95% CI:1. 2 ~ 3. 0)、中枢神经系统感染(HR = 3. 3,95% CI:2. 0 ~ 17. 2)、肿瘤(HR =2. 9,95% CI:1. 6 ~ 5. 1),研究表明,对高危CVST患者采取积极治疗措施,可降低其病死率和残疾率[37]。因此,临床中需识别与CVST预后不良相关的危险因素。
综上,对3 例CVST患者病例资料进行初步分析显示,可尝试将6 F AngioJet流变溶栓抽栓术作为 CVST血管内治疗的一种方法,未发现明显的手术相关并发症,且短期预后良好。本研究局限性:仅3例患者,样本量较少,缺少长期随访的结果。未来需要扩大样本量继续观察6 F AngioJet流变溶栓导管用于CVST患者的安全性和疗效,且需对不同血管内治疗方法行对比分析。因此,本研究结果有待进一步验证。
参考文献 请见原文













